Головокружение: причины и лечение
(из книги Неврология. Г.Д. Вейс. Под редакцией М.Самуэльса. Пер. с англ. — М., Практика,1997. -640 с.)
Головокружение — одна из самых частых и в то же время одна из самых «нелюбимых» врачами жалоб. Дело в том, что головокружение может быть симптомом самых различных неврологических и психических заболеваний, болезней сердечно-сосудистой системы, глаз и уха.
I. Определение. Поскольку больные могут называть «головокружением» самые различные ощущения, при опросе необходимо прежде всего уточнить характер этих ощущений. Обычно их можно отнести к одной из четырех категорий.
А. Вестибулярное головокружение (истинное головокружение, вертиго) обычно обусловлено поражением периферического или центрального отдела вестибулярной системы. Оно проявляется иллюзией движения собственного тела или окружающих предметов. При этом возникают ощущения вращения, падения, наклона или раскачивания. Острое головокружение часто сопровождается вегетативными симптомами (тошнотой, рвотой, повышенным потоотделением), чувством страха, нарушением равновесия и нистагмом (последний иногда приводит к нечеткости зрения).
Б. Обморок и предобморочное состояние. Этими терминами обозначают временную потерю сознания или ощущение приближающейся потери сознания. В предобморочном состоянии часто наблюдаются повышенное потоотделение, тошнота, чувство страха и потемнение в глазах. Непосредственная причина обморока — падение мозгового кровотока ниже уровня, необходимого для обеспечения мозга глюкозой и кислородом. Обморок и предобморочное состояние обычно развиваются на фоне артериальной гипотонии, заболеваний сердца или вследствие вегетативных реакций, и тактика при этих состояниях совершенно иная, чем при вестибулярном головокружении.
В. Нарушение равновесия характеризуется неустойчивостью, шаткой («пьяной») походкой, но не истинным головокружением. Причина этого состояния — поражения различных отделов нервной системы, обеспечивающих пространственную координацию. Однако больные с мозжечковыми, зрительными, экстрапирамидными и проприоцептивными расстройствами часто определяют ощущение неустойчивости как «головокружение».
Г. Неопределенные ощущения, часто описываемые как головокружение, возникают при эмоциональных расстройствах, таких, как гипервентиляционный синдром, ипохондрический или истерический невроз, депрессия. Больные обычно жалуются на «туман в голове», чувство легкого опьянения, дурноту или страх падения. Эти ощущения достаточно четко отличаются от ощущений при вестибулярном головокружении, обморочных состояниях и нарушениях равновесия. Поскольку любое головокружение, независимо от его причины, может вызвать тревожность, она не может служить доказательством психогенной природы заболевания.
Д. Некоторые больные с жалобами на головокружение затрудняются описать свои ощущения. В этом случае целесообразно провести провокационные пробы.
1. Стандартный набор провокационных проб на головокружение включает:
а. Ортостатическую пробу. б. Форсированную гипервентиляцию в течение 3 мин. в. Резкие повороты во время ходьбы или круговое вращение в положении стоя. г. Пробу Нилена-Барани на позиционное головокружение. д. Пробу Вальсальвы, которая усиливает головокружение, обусловленное краниовертебральными аномалиями (например, синдромом Арнольда-Киари) или перилимфатической фистулой, а также вызывает предобморочное состояние у больных сердечно-сосудистыми заболеваниями.
2. После каждой пробы необходимо спросить, напоминает ли возникшее головокружение то ощущение, которое беспокоит больного. При ортостатической гипотонии, гипервентиляционном синдроме, позиционном головокружении и многих вестибулярных нарушениях результаты проб хорошо воспроизводятся, что позволяет получить важную диагностическую информацию.
II. Клиническое обследование больных с вестибулярным головокружением. Для того чтобы оценить результаты исследований, необходимо хорошо знать взаимосвязи вестибулярной системы с глазодвигательной, слуховой и спинномозжечковой системами. Существуют два основных типа вестибулярных рефлексов. Благодаря вестибулоокулярным рефлексам поддерживается фиксация взора на рассматриваемых предметах, то есть — постоянство изображения на сетчатке. Вестибулоспинальные рефлексы обеспечивают расположение головы и туловища, необходимое для координированных движений и поддержания вертикального положения.
А. Нистагм у больных с головокружением — важнейший признак вестибулярных нарушений. Знание нескольких простых физиологических принципов помогает избежать частых ошибок в интерпретации нистагма.
1. Канальноокулярные рефлексы. Каждый горизонтальный полукружный канал связан через нейроны ствола мозга с глазодвигательными мышцами таким образом, что снижение импульсации от него вызывает отклонение глаз к этому каналу, а увеличение — движение в противоположную сторону. В норме импульсация, постоянно идущая в ствол мозга от правых и левых полукружных каналов и отолитовых органов, равна по интенсивности. Внезапный дисбаланс вестибулярной афферентации вызывает медленное отклонение глаз, которое прерывается быстрыми, вызванными активацией коры, корректирующими движениями глаз в противоположном направлении (нистагм).
2. Поражения лабиринта обычно вызывают снижение импульсации от одного или нескольких полукружных каналов. В связи с этим при острых односторонних поражениях лабиринта возникает однонаправленный нистагм, медленная фаза которого направлена в сторону пораженного уха, а быстрая — в противоположную сторону. Нистагм может быть ротаторным или горизонтальным. Он усиливается при отведении глаз в сторону его быстрой фазы (то есть к здоровому уху). При острой вестибулярной дисфункции окружающие предметы обычно «вращаются» в направлении быстрой фазы нистагма, а тело — в направлении медленной фазы. Больные иногда лучше определяют направление вращения при закрытых глазах. В положении стоя больные отклоняются и падают преимущественно в сторону медленной фазы нистагма (то есть пораженного уха).
3. Центральный нистагм. Альтернирующий нистагм, меняющий свое направление в зависимости от направления взора, чаще наблюдается при лекарственных интоксикациях, поражениях ствола мозга или патологических процессах в задней черепной ямке. Вертикальный нистагм почти всегда свидетельствует о поражении ствола мозга или срединных структур мозжечка.
Б. Холодовая проба. Обычные физиологические раздражители одновременно воздействуют на оба лабиринта. Ценность холодовой пробы состоит в том, что она позволяет исследовать функцию каждого лабиринта в отдельности. Исследование проводят в положении больного лежа; голову приподнимают под углом 30°. Наружный слуховой проход промывают холодной водой, имитируя тем самым одностороннюю вестибулярную гипофункцию (наблюдающуюся, например, при вестибулярном нейроните или лабиринтите). Холодная вода вызывает движение эндолимфы, в результате которого снижается импульсация от горизонтального полукружного канала. В норме это приводит к тошноте, головокружению и горизонтальному нистагму, медленная фаза которого направлена в исследуемую сторону, а быстрая — в противоположную. Следят за направлением, длительностью и амплитудой нистагма. Снижение ответа с одной стороны указывает на поражение лабиринта, преддверно-улиткового нерва или вестибулярных ядер на этой стороне. Исследование противопоказано при повреждении барабанной перепонки.
В. Электронистагмография. Сетчатка по отношению к роговице заряжена отрицательно, поэтому при движениях глаз меняется электрическое поле и возникает электрический ток. Регистрация этого тока (а следовательно, и движений глаз) с помощью электродов, накладываемых вокруг глаз, называется электронистагмографией. Данный метод позволяет количественно оценить направление, скорость и длительность нистагма. Электронистагмография используется в функциональных вестибулярных пробах для регистрации спонтанного, позиционного, холодового и вращательного нистагма. Методом электронистагмографии можно зафиксировать нистагм при закрытых глазах. Это дает важную дополнительную информацию, поскольку при фиксации взора нистагм часто подавляется.
Г. Тугоухость и шум в ушах могут возникать при заболеваниях периферического отдела вестибулярной системы (внутреннего уха или преддверно-улиткового нерва), если в процесс вовлекается слуховой аппарат. При поражении ЦНС слух снижается редко. При вестибулярном головокружении аудиологическое исследование часто помогает установить диагноз.
1. При тональной аудиометрии измеряют порог восприятия звуков разной частоты. Для дифференциальной диагностики нейросенсорной и кондуктивной тугоухости сравнивают слуховой порог при воздушном и костном проведении звука.
2. Для более точной аудиологической оценки дополнительно исследуют восприятие и разборчивость речи, феномен ускоренного нарастания громкости звука и угасание тона.
Д. Стабилография — исследование равновесия с помощью подвижной платформы — позволяет количественно оценить непроизвольные постуральные рефлексы, предотвращающие падение, а также роль информации от различных органов чувств в поддержании равновесия.
Е. Функциональные вестибулярные пробы, электронистагмография и стабилография — сложные и трудоемкие процедуры. Они не могут заменить тщательного клинического обследования, а при невестибулярном головокружении они не нужны.
III. Диагностика и лечение заболеваний, сопровождающихся вестибулярным головокружением. Две самые частые причины вестибулярного головокружения — вестибулярный нейронит и доброкачественное позиционное головокружение.
А. Вестибулярный нейронит (острая периферическая вестибулопатия, вестибулярный неврит).
1. Общие сведения. Вестибулярный нейронит проявляется внезапным продолжительным приступом головокружения, который часто сопровождается тошнотой, рвотой, нарушением равновесия и чувством страха. Симптомы усиливаются при движениях головы или изменении положения тела. Больные переносят это состояние крайне тяжело и часто не поднимаются с постели. Характерен спонтанный нистагм, медленная фаза которого направлена в сторону пораженного уха. На этой же стороне снижается реакция на холодовую пробу. Часто отмечается позиционный нистагм. Иногда возникают шум и чувство заложенности в ухе. Слух не снижается, а результаты аудиологического исследования остаются нормальными. Очаговых симптомов, указывающих на поражение ствола мозга (парез, диплопия, дизартрия, нарушения чувствительности), нет. Заболевание возникает у взрослых любого возраста. Острое головокружение обычно проходит самопроизвольно через несколько часов, однако может повторяться в ближайшие дни или недели. В последующем может сохраняться остаточная вестибулярная дисфункция, проявляющаяся нарушением равновесия, особенно выраженным при ходьбе. Почти в половине случаев приступы головокружения повторяются через несколько месяцев или лет. Причина вестибулярного нейронита неизвестна. Предполагается вирусная этиология (как и при параличе Белла), однако доказательств этого нет. Вестибулярный нейронит является скорее синдромом, нежели отдельной нозологической формой. Неврологическое и отоневрологическое исследование помогают установить периферический характер вестибулярной дисфункции и исключить поражения ЦНС, обычно имеющие менее благоприятный прогноз.
2. Лечебные мероприятия. Несколько простых приемов могут существенно уменьшить головокружение.
1) Поскольку движения головой и внешние раздражители усиливают головокружение, больному рекомендуют в течение 1-2 сут лежать в затемненной комнате.
2) Фиксация взора уменьшает нистагм и головокружение при периферических вестибулярных нарушениях. Нередко состояние улучшается — причем даже в большей степени, чем при лежании с закрытыми глазами, — если больные фиксируют взгляд на каком-нибудь близко расположенном предмете (например, на картине или поднятом вверх пальце).
3) Поскольку психическое напряжение усиливает головокружение, фиксацию взора целесообразно сочетать с методами психической релаксации.
4) При упорной рвоте для предупреждения дегидратации показано в/в введение жидкости.
5) Меры при стойком головокружении. При вестибулярном нейроните в первые 1-2 дня состояние существенно не улучшается. Человек чувствует себя тяжелобольным и боится повторных приступов головокружения. В такой ситуации важно успокоить больного, убедив его, что вестибулярный нейронит и большинство других острых вестибулярных расстройств не опасны и быстро проходят. Следует также объяснить, что нервная система в течение нескольких дней приспособится к дисбалансу между обоими вестибулярными органами (даже при необратимом повреждении одного из них) и головокружение прекратится.
6) Вестибулярную гимнастику, стимулирующую центральные компенсаторные процессы, начинают через несколько дней после того, как стихнут острые проявления.
Б. Доброкачественное позиционное головокружение
1. Общие сведения. Доброкачественное позиционное головокружение является, вероятно, наиболее распространенным вестибулярным нарушением. Головокружение в этом случае появляется только при движении или изменении положения головы, в особенности при ее наклонах вперед-назад. Это состояние часто возникает, когда больной переворачивается со спины набок и вдруг при определенном положении головы ощущает, что «комната поехала». Головокружение обычно длится несколько секунд. Часто больные знают, при каком именно положении головы оно возникает. Изменения положения головы могут усилить головокружение при вестибулярном нейроните и многих других периферических или центральных вестибулярных расстройствах, но при доброкачественном позиционном головокружении симптомы возникают только при определенных движениях, а в остальное время отсутствуют.
2. Отличия от позиционного головокружения центрального генеза. Позиционное головокружение может возникать и при многих других заболеваниях, в том числе — поражениях ствола мозга (при рассеянном склерозе, инсульте или опухоли). Для того чтобы отличить доброкачественное позиционное головокружение от более опасных заболеваний ЦНС, проводят пробу Нилена-Барани. Сидящему больному запрокидывают голову под углом 45°, после чего опускают его на спину. Затем пробу повторяют, предварительно повернув запрокинутую голову сначала вправо, потом влево. Результат оценивают по появлению нистагма и головокружения. Важное диагностическое значение имеют латентный период, длительность, направление и истощаемость нистагма. При доброкачественном позиционном головокружении латентный период нистагма и головокружения составляет несколько секунд, нистагм бывает ротаторным, а его быстрая фаза обычно направлена в сторону пораженного уха. Нистагм и головокружение обычно кратковременны (менее 30 с) и уменьшаются при повторении пробы (истощение нистагма). Проба Нилена-Барани позволяет подтвердить диагноз доброкачественного позиционного головокружения. Однако отрицательный результат не исключает это заболевание, поскольку его симптомы носят преходящий характер и не всегда провоцируются движением головы.
3. Этиология. Доброкачественное позиционное головокружение может возникать после черепно-мозговой травмы, вирусного заболевания, среднего отита или стапедэктомии, а также при некоторых интоксикациях (например, алкоголем и барбитуратами). Идиопатические случаи заболевания, очевидно, в большинстве случаев связаны с купулолитиазом — дегенеративным процессом с образованием отокониальных отложений в купуле фронтального полукружного канала, в результате чего резко повышается чувствительность этого канала к гравитационным воздействиям при изменении положения головы.
4. Течение заболевания может быть самым различным. Во многих случаях симптомы самостоятельно проходят в течение нескольких недель и затем возобновляются лишь через месяцы или годы. Иногда кратковременный приступ возникает всего один раз в жизни. Лишь изредка позиционное головокружение сохраняется длительное время.
5. Лечение. Для симптоматической терапии используют указанные выше средства, однако нередко они бывают неэффективны. При осторожном повторении движений, провоцирующих головокружение, патологические реакции постепенно «истощаются». Некоторые считают, что вестибулярная гимнастика, включающая провоцирующие движения головой, ускоряет выздоровление. Больным рекомендуют в течение 30 с удерживать голову в положении, обычно вызывающем головокружение. Это простое упражнение, выполняемое по 5 раз каждые несколько часов, в большинстве случаев приносит улучшение уже через несколько недель. Если такая вестибулярная гимнастика сопровождается слишком неприятными ощущениями, то применяют мягкий корсет, иммобилизирующий шею и препятствующий наклону головы в неблагоприятную сторону. Как и при вестибулярном нейроните, важно убедить больного, что, несмотря на крайне неприятные ощущения, заболевание скоро пройдет и не угрожает жизни. Крайне редко при тяжелом упорном позиционном головокружении пересекают ампулярный нерв, идущий от фронтального полукружного канала на пораженной стороне.
В. Посттравматическое головокружение. Несмотря на то что лабиринт защищен костным футляром, его тонкие мембраны легко повреждаются при травме. Неосложненное сотрясение головного мозга сопровождается головокружением более чем в 20% случаев. При черепно-мозговой травме возможны также преходящие вегетативные расстройства (сердцебиение, приливы, повышенное потоотделение), которые сопровождаются головокружением невестибулярного характера. Посттравматическое головокружение проявляется двумя основными синдромами.
1. Острое посттравматическое головокружение. Вестибулярное головокружение, тошнота и рвота могут возникать сразу после травмы вследствие внезапного выключения одного из лабиринтов (сотрясение лабиринта). Реже головокружение бывает обусловлено поперечным или продольным переломами височной кости, которые сопровождаются соответственно кровоизлиянием в среднее ухо или повреждением барабанной перепонки с кровотечением из наружного слухового прохода.
Клиническая картина. Головокружение носит постоянный характер. Характерны спонтанный нистагм с медленной фазой, направленной в сторону поражения, и нарушение равновесия с тенденцией к падению в ту же сторону. Симптоматика усиливается при резких движениях головой и в положении, когда поврежденный лабиринт оказывается внизу.
2. Посттравматическое позиционное головокружение. В течение нескольких суток или недель после травмы могут возникать повторные кратковременные приступы вестибулярного головокружения и тошноты, которые провоцируются движением головы.
а. Клиническая картина та же, что и при доброкачественном позиционном головокружении.
б. Прогноз. В большинстве случаев спонтанная ремиссия наступает в течение 2 мес после травмы, а в течение 2 лет — практически у всех.
3. Перилимфатическая фистула. Заполненный эндолимфой перепончатый лабиринт окружен перилимфатическим пространством. При разрыве в области овального или круглого отверстия может образовываться перилимфатическая фистула, через которую изменение давления в полости среднего уха непосредственно передается на внутреннее ухо. Причиной перилимфатической фистулы может быть, в частности, баротравма (при натуживании, чихании, кашле, нырянии).
а. Клиническая картина. Характерны перемежающееся или позиционное вестибулярное головокружение и непостоянная нейросенсорная тугоухость. Ухудшение часто возникает при подъеме на высоту (в том числе при быстром подъеме в лифте), а также при физических усилиях, аналогичных пробе Вальсальвы (при натуживании или поднятии тяжести). Иногда головокружение возникает при громких звуках (симптом Туллио).
б. Диагностика. Перилимфатическую фистулу следует заподозрить при появлении после травмы вестибулярных или слуховых нарушений. Однако из-за вариабельности симптоматики ее бывает трудно отличить от других заболеваний (синдрома Меньера, доброкачественного позиционного головокружения, краниовертебральных аномалий). Нет патогномоничных признаков и при исследовании прессорного нистагма, электронистагмографии, стабилографии. Перилимфатическая фистула, вероятно, одна из частых причин вестибулярного головокружения «неясной этиологии».
в. Лечение. Перилимфатическая фистула обычно закрывается спонтанно, что сопровождается исчезновением симптоматики. В упорных случаях при подозрении на перилимфатическую фистулу показано хирургическое вмешательство (тимпанотомия с восстановлением целости овального или круглого отверстия). После операции вестибулярные симптомы обычно уменьшаются, но слух восстанавливается редко.
Г. Синдром Меньера
1. Общие сведения. Синдром Меньера обычно начинается в 20-40 лет. Он характеризуется внезапными приступами сильного вестибулярного головокружения, продолжающимися от нескольких минут до нескольких часов. Перед приступом, а иногда после него возникают чувство заложенности и распирания или шум в ухе, преходящая тугоухость. После приступа может длительно сохраняться нарушение равновесия, особенно заметное при ходьбе.
2. Течение характеризуется ремиссиями и обострениями. В начале заболевания нейросенсорная тугоухость (преимущественно на низкие звуки) носит эпизодический характер. В результате многократных приступов слух прогрессивно снижается, однако возможны периоды улучшения.
3. Патогенез. Основные морфологические изменения при синдроме Меньера — растяжение стенок и увеличение объема эндолимфатического пространства (эндолимфатическая водянка). Причиной могут быть нарушение всасывания жидкости в эндолимфатическом мешочке или обструкция эндолимфатического протока.
4. Лечение. При приступе назначают постельный режим и вестибулолитические средства. Рациональный выбор лекарственных средств для профилактики приступов и оценка их эффективности затруднены из-за недостаточности знаний о патогенезе заболевания и непредсказуемости его течения (в том числе из-за возможности длительных спонтанных ремиссий). По данным последних исследований, любая из существующих схем лечения (включая плацебо) вызывает временное улучшение примерно у 70% больных.
Для лечения синдрома Меньера была рекомендована диета с низким содержанием натрия в сочетании с диуретиками (тиазидами или ацетазоламидом); предполагалось, что это может уменьшить накопление жидкости в эндолимфатическом пространстве. Однако патофизиологическая целесообразность этой терапии не доказана, и в последние годы к ней прибегают реже.
5. В небольшой части случаев при частых, тяжелых, устойчивых к лечению приступах показано хирургическое лечение. Идеальной операции при синдроме Меньера не существует. Шунтирование эндолимфатического мешочка уменьшает головокружение у 70% больных, однако у 45% после операции слух продолжает снижаться. Деструктивные операции (селективное транстемпоральное пересечение вестибулярной части преддверно-улиткового нерва, лабиринтэктомия или транслабиринтная вестибулэктомия) показаны при постоянном тяжелом головокружении и выраженном одностороннем снижении слуха.
6. Дифференциальный диагноз
а. Во всех случаях необходимо исключить опухоль мостомозжечкового угла (в том числе шванному преддверно-улиткового нерва. Опухоли этой локализации вызывают шум в ухе, снижение слуха, нарушение равновесия, однако лишь редко — приступы головокружения.
б. Причиной приступов головокружения и снижения слуха могут быть также инфекционный лабиринтит, перилимфатическая фистула, синдром Когана, синдром повышенной вязкости крови.
в. Врожденный сифилис. Симптомы поражения лабиринта при врожденном сифилисе часто появляются лишь в среднем возрасте и могут имитировать синдром Меньера. Treponema pallidum, персистирующие в височной кости, вызывают хроническое воспаление, приводящее к эндолимфатической водянке и дегенерации лабиринта. Течение прогрессирующее. В итоге поражаются оба уха. Все больные с двусторонней меньероподобной симптоматикой должны быть обследованы на латентный сифилис с помощью трепонемных реакций (в первую очередь РИФ-АБС), так как нетрепонемные реакции (в том числе реагиновый экспресс-тест и реакция VDRL) при сифилитическом лабиринтите могут давать отрицательные результаты.
Д. Лабиринтит
1. Бактериальный лабиринтит. При бактериальной инфекции среднего уха или сосцевидного отростка (например, хроническом среднем отите) бактериальные токсины могут вызвать воспаление структур внутреннего уха (серозный лабиринтит). Вначале симптомы могут быть минимальными, однако без лечения они постепенно нарастают. Прямое инфицирование лабиринта (гнойный лабиринтит) возможно при бактериальном менингите или нарушении целости мембран, отделяющих внутреннее ухо от среднего. У больных отмечаются острейшее вестибулярное головокружение, тошнота, снижение слуха, лихорадка, головная боль и боль в ухе. Гнойный лабиринтит — опасное заболевание, требующее ранней диагностики и антибиотикотерапии.
2. Вирусный лабиринтит. Поражение слухового и вестибулярного органов наблюдается при различных вирусных инфекциях, в том числе при гриппе, герпесе, краснухе, эпидемическом паротите, вирусном гепатите, кори, инфекции, вызванной вирусом Эпштейна-Барр. Большинство больных самостоятельно выздоравливают.
Е. Функциональное головокружение возникает в результате нарушения взаимодействия между вестибулярной, зрительной и соматосенсорной системами, которые в норме совместно обеспечивают пространственную ориентацию. Головокружение может быть вызвано также физиологической стимуляцией нормально функционирующих сенсорных систем.
1. Укачивание вызывается непривычным ускорением тела или несоответствием между афферентацией, поступающей в мозг от вестибулярной и зрительной систем. У человека, находящегося в закрытой каюте корабля или на заднем сиденье движущегося автомобиля, вестибулярная афферентация создает ощущение ускорения, в то время как зрительная свидетельствует об относительной неподвижности окружающих предметов. Интенсивность тошноты и головокружения прямо пропорциональна степени сенсорного рассогласования. Укачивание уменьшается при достаточном панорамном обзоре, позволяющем убедиться в реальности движения.
2. Зрительно обусловленное головокружение возникает при наблюдении за движущимися предметами — вследствие рассогласования зрительной афферентации с вестибулярной или соматосенсорной (например, когда человек смотрит фильм с погоней на автомобилях).
3. Высотное головокружение — распространенное явление, возникающее, когда расстояние между человеком и наблюдаемыми им неподвижными объектами превышает некую критическую величину. Часто наблюдающийся страх высоты препятствует адаптации к физиологическому рассогласованию вестибулярной и зрительной афферентации.
Ж. Преходящая ишемия ствола головного мозга
1. Общие сведения
а. Клиническая картина
1) Вестибулярное головокружение и нарушение равновесия — два самых частых симптома преходящей ишемии ствола мозга, возникающей в результате поражения артерий вертебробазилярного бассейна. В то же время лишь в редких случаях они бывают единственными проявлениями данного заболевания. Если повторные приступы головокружения не сопровождаются другими признаками ишемии ствола (диплопией, дизартрией, нарушениями чувствительности лица или конечностей, атаксией, гемипарезом, синдромом Горнера или гемианопсией), то они, как правило, обусловлены не вертебробазилярной недостаточностью, а периферической вестибулопатией.
2) Нарушение равновесия и нечеткость зрения возникают как при вестибулярном нейроните, так и при поражениях ствола, а потому не позволяют уточнить локализацию очага. Острая тугоухость не характерна для ишемического поражения ствола; редкое исключение — окклюзия передней нижней мозжечковой артерии, от которой отходит внутренняя слуховая артерия к внутреннему уху.
б. Дифференциальный диагноз
1) Поскольку преходящая ишемия ствола мозга требует активной терапии, направленной на предотвращение стволового инсульта, важно дифференцировать ее с более доброкачественными расстройствами (в частности, вестибулярным нейронитом).
2) В межприступном периоде при преходящей ишемии ствола признаки очагового поражения мозга отсутствуют. Однако во время приступа при тщательном исследовании можно выявить такие нарушения, как синдром Горнера, небольшое косоглазие, межъядерную офтальмоплегию, центральный альтернирующий или вертикальный нистагм и т. п., характерные для поражения ствола, но не вестибулярного аппарата. При ишемии ствола часто удается вызвать позиционный нистагм. Отличить центральное поражение от периферического помогает проба Нилена-Барани. Вестибулярное головокружение и нарушение равновесия могут также возникать при поражении ствола мозга иной этиологии, например при рассеянном склерозе или опухолях.
З. Мозжечковый инсульт
1. Клиническая картина. Поражение мозжечка вследствие ишемии или кровоизлияния в бассейне задней нижней мозжечковой артерии может проявляться тяжелым вестибулярным головокружением и нарушением равновесия, которые легко принять за симптомы острого вестибулярного нейронита. Иногда поражение ограничивается полушарием мозжечка, и в этом случае признаков поражения бокового отдела продолговатого мозга (дизартрия, онемение и парез мышц лица, синдром Горнера и др.) нет. Инфаркт в бассейне верхней мозжечковой артерии вызывает абазию и атаксию, которые обычно не сопровождаются выраженным головокружением.
2. Диагностика. Нарушение равновесия с тенденцией к падению в сторону поражения наблюдается при повреждении как вестибулярной системы, так и полушарий мозжечка и не помогает в дифференциальной диагностике. Центральный альтернирующий нистагм, быстрая фаза которого направлена в сторону взора, и гемиатаксия свидетельствуют в пользу поражения полушария мозжечка. КТ позволяет диагностировать кровоизлияние в мозжечок, однако может не выявить инфаркт (особенно если исследование проводится сразу после появления симптомов). Более надежный метод диагностики инфаркта мозжечка — МРТ.
3. Течение. Мозжечковые инфаркты и кровоизлияния часто имеют ограниченные размеры, и исход благоприятен. Как правило, происходит постепенное восстановление, и остаточный дефект бывает минимальным. Более обширные очаги, сопровождающиеся отеком мозжечка, могут вызвать сдавление ствола и четвертого желудочка. Это тяжелое осложнение требует хирургической декомпрессии, однако его можно предотвратить с помощью своевременной дегидратации, поэтому при мозжечковых инсультах крайне важны ранняя диагностика и тщательное наблюдение в острой фазе.
И. Осциллопсия — иллюзия колебания неподвижных предметов. Осциллопсия в сочетании с вертикальным нистагмом, неустойчивостью и вестибулярным головокружением наблюдается при краниовертебральных аномалиях (например, синдроме Арнольда-Киари) и дегенеративных поражениях мозжечка (в том числе при оливопонтоцеребеллярной атрофии и рассеянном склерозе).
К. Вестибулярная эпилепсия. Головокружение может быть ведущим проявлением простых и сложных парциальных припадков, если они возникают в вестибулярных зонах коры (верхней височной извилине и ассоциативных зонах теменной доли). Головокружение в этом случае нередко сопровождается шумом в ухе, нистагмом, парестезиями в контралатеральных конечностях. Приступы обычно кратковременны, и их легко можно спутать с другими заболеваниями, проявляющимися вестибулярным головокружением. В большинстве случаев подобные припадки сочетаются с типичными проявлениями височной эпилепсии. Диагноз подтверждают изменения ЭЭГ. Лечение: противосудорожные средства или резекция пораженного участка мозга.
Л. Мигрень
1. Клиническая картина. Головокружение может быть ведущим симптомом базилярной мигрени. Во время приступа отмечаются также зрительные и чувствительные нарушения, нарушения сознания, интенсивная головная боль.
2. Диагностика. Повторяющиеся приступы вестибулярного головокружения (в отсутствие других симптомов) могут быть проявлением диссоциированной мигрени. Диагноз мигрени в этом случае возможен лишь при исключении всех других причин; он более вероятен, если имеются и другие проявления этого заболевания.
М. Хроническая вестибулярная дисфункция
1. Общие сведения. Мозг способен корректировать нарушенную связь между вестибулярными, зрительными и проприоцептивными сигналами. Благодаря процессам центральной адаптации острое головокружение независимо от его причины обычно проходит в течение нескольких дней. Однако иногда вестибулярные расстройства не компенсируются из-за повреждения структур мозга, отвечающих за вестибулоокулярные или вестибулоспинальные рефлексы. В других случаях адаптация не происходит из-за сопутствующих нарушений зрения или проприорецепции.
2. Лечение. Постоянное головокружение, нарушение равновесия и координации движений могут стать причиной инвалидизации больного. Медикаментозная терапия в таких случаях обычно малоэффективна. Больным со стойкой вестибулярной дисфункцией показан комплекс специальных упражнений (вестибулярная гимнастика).
а. Цели упражнений
1) Уменьшить головокружение. 2) Улучшить равновесие. 3) Восстановить уверенность в себе.
б. Стандартный комплекс вестибулярной гимнастики
1) Упражнения на развитие вестибулярной адаптации основаны на повторении определенных движений или поз, вызывающих головокружение или нарушение равновесия. Считается, что это должно способствовать адаптации вестибулярных структур мозга и торможению вестибулярных реакций.
2) Упражнения для тренировки равновесия строятся таким образом, чтобы улучшить координацию движений и использовать информацию от различных органов чувств для улучшения равновесия.
Новости
Что это такое вертиго? Это красивое слово обозначает необычное заболевание, которое характеризуется неустойчивой шаткой походкой, падением, головокружением у человека, которому кажется, что вокруг него крутятся предметы и он чувствует, как «под ногами вращается земля». Приступы головокружения иногда бывают настолько интенсивными, что человеку сложно устоять на месте, сохранив равновесие.
Вертиго может возникать кратковременно, в силу внешних факторов, к примеру, при укачивании во время поездок в транспорте или при посещении парка аттракционов, катаясь на какой-нибудь карусели.
Либо быть симптомом заболеваний внутреннего уха или проблем с центром равновесия в мозге, или быть симптомом опасного заболевания. По этой причине важно владеть информацией о данном явлении, чтобы быть во всеоружии на страже собственного здоровья.
Обращаем Ваше внимание, что, если приступы головокружения повторяются, обязательно обратитесь к врачу!
Откуда берется вертиго? При головокружении наблюдается выраженное нарушение координации движений и баланса. Для выяснения его причины следует понимать, как происходит передача нервных импульсов, которые играют роль в проприоцепции — способности человека идентифицировать и ощущать положение частей собственного тела относительно друг друга и предметов окружающей среды.
Внутреннее ухо — это орган, который отвечает за способность человека удерживать равновесие. Он имеет сложное строение и состоит из нескольких отделов: преддверия, 3-х полукружных каналов и улитки. Внутреннее ухо защищено костной тканью, которая формирует височную долю черепа. Оно заполнено водянистой жидкостью — она движется при наклонах и поворотах головы человека, и эта информация воспринимается чувствительными клетками для идентификации положения тела в пространстве.
Нервная система собирает информацию, которая поступает от зрительного аппарата, тактильных рецепторов и других органов чувств, а также от внутреннего уха, а затем происходит ее анализ.
Центр равновесия расположен в коре головного мозга, а именно в ее височном отделе. По нервам импульсы достигают вестибулярных ядер — скоплений нервных клеток, способных воспринимать, анализировать и согласовывать информацию, полученную из разных областей. Поэтому мы знаем, где верх, а где низ, стоим мы или движемся, куда наклонена голова и т.д.
Если же на одном из этапов передача информации нарушена, происходит рассогласование — у человека начинает кружиться голова. Подразумевают любые нарушения идентификации положения тела в пространстве, от легкой дезориентации до серьезных расстройств вестибулярного аппарата.
Головокружение является не заболеванием, а симптомом огромного количества состояний и патологий. Периодически оно возникает у каждого человека в связи с усталостью либо гиповитаминозами, но хроническое его проявление, особенно в комплексе с другими признаками (головной болью, тошнотой, рвотой, обмороками) говорит о необходимости проведения обследования и лечения.
Стоит понимать, что даже незначительные расстройства могут говорить о серьезных нарушениях работы нервной системы на начальных стадиях, поэтому самолечение — это опасное и неэффективное решение.
Основные причины вертиго.
Головокружение может быть симптомом ряда заболеваний и патологических состояний, которые ведут к нарушению работы вестибулярного аппарата. Это врожденные либо приобретенные нарушения различной степени тяжести, с разным механизмом развития и особенностями клинических проявлений. Среди наиболее распространенных групп причин этого симптома можно выделить следующие:
- воспалительные заболевания внутреннего уха и вестибулярного нерва — могут иметь инфекционное либо незаразное происхождение;
- интоксикации и отравления, которые приводят к нарушению работы вестибулярного аппарата;
- черепно-мозговые травмы — при повреждении отдельных участков коры головного мозга головокружение может проявляться спустя длительное время;
- обменные нарушения, в том числе сахарный диабет;
- психогенного происхождения.
Определить причину головокружения в домашних условиях невозможно, особенно если оно является следствием органических поражений центральной нервной системы.
Основные симптомы вертиго. Симптомы головокружения могут отличаться. В связи с этим также принято выделять несколько разновидностей:
- тактильное — больной испытывает ощущения потери опоры под ногами, неустойчивость, как на корабле;
- проприоцептивное — связано с изменением идентификации тела в пространстве, при этом появляется чувство, будто тело вращается вокруг оси, а окружающие предметы остаются на своих местах;
- зрительное — визуально тело человека остается неподвижным, а обстановка начинает движение в различных проекциях.
Симптомы могут длиться от нескольких минут до нескольких часов или более, к тому же возможно повторение симптомов через определенные промежутки времени или хаотично.
Формы и виды вертиго.
Для более точного определения причины головокружения существует несколько классификаций этого симптома. Такое распределение необходимо для понимания опасности болезни и для назначения эффективной схемы лечения. Терапией различных разновидностей могут заниматься врачи разного профиля. Так, первая классификация выделяет два типа головокружения:
- Системное головокружение
- Несистемное головокружение.
Далее разберем более подробно каждый вид вертиго.
Системное головокружение — более опасная разновидность, которая в любом случае говорит о патологии. Она связана с нарушением нервной проводимости на уровне вестибулярного аппарата (внутреннего уха, вестибулярного нерва, отделов коры головного мозга). Ощутить его можно при передвижении, как самого человека, так и объектов относительно него. Это состояние может дополниться чувством паники, общим ухудшением качества слуха, нистагмом.
Механизм и причины возникновения вертиго при данном заболевании − сдавливание и/или спазмирование кровеносных сосудов, которые задействованы в обеспечении головного мозга кислородом. По причине кислородного голодания и возникает головокружение, нередко сопровождающееся головными болями, что может в итоге привести к мозговой недостаточности.
Системное головокружение может быть центральным, промежуточным либо периферическим, в зависимости от локализации патологического процесса.
Центральное вертиго (медленное начало и не ярко выраженная симптоматика) имеет симптомы: учащенное сердцебиение; тошнота; повышенная потливость.
Промежуточное — патологический процесс локализован на этапе проведения информации от внутреннего уха к центральной нервной системе.
Периферическое вертиго (острое начало, резкие приступы, которые тяжело переносятся) имеет симптомы: усиленное потоотделение; шум и звон в ушах; тошнота, нередко сопровождающаяся рвотой; учащение сердечного ритма; гипотония. Наиболее распространенная причина периферического вертиго – это нарушение функционирования внутреннего уха, которое может происходить из-за:
- высокого давления жидкости во внутренней структуре уха;
- токсическое воздействие некоторых лекарств, например, антибиотиков, а также спиртосодержащих напитков, табачных изделий;
- неправильная работа сосудов в структуре органов слуха;
- накопление солей кальция, оно провоцирует усугубление болезни вертиго; в данном случае головокружение появляется лишь при определенных положениях шеи и головы, такое состояние может продлиться лишь несколько секунд;
- воспалительные процессы органов слуха, возникающие по причине перенесенных инфекционных или вирусных заболеваний
- травмы уха острыми предметами, случайное попадание мелких частиц в ухо, а также повреждения слухового нерва и опухолевые образования вызывают головокружение.
К системным головокружениям относится ряд заболеваний, связанных с различными нарушениями проводимости нервного импульса к коре головного мозга. Патологический процесс может быть расположен на любом уровне, в связи с чем симптоматика будет отличаться. Так, следует рассматривать отдельно каждую патологию, которая может лежать в основе механизма развития головокружения. Системные виды встречаются не более, чем у трети пациентов, и требуют более детального обследования.
- Доброкачественное пароксизмальное позиционное головокружение (ДППГ) — основная причина системных разновидностей. Процесс связан с образованием и отложением кристаллов солей карбоната кальция на тканях полукружных каналов внутреннего уха. Это приобретенное хроническое заболевание, ведущим клиническим признаком которого становится кратковременное головокружение и потеря ориентации в пространстве. Приступы продолжаются не более 1 минуты, при этом дополнительные симптомы (головная боль, шум в ушах) отсутствуют.
- Воспаление вестибулярного нерва (вестибулярный нейронит) — это опасное состояние, которое часто развивается на фоне бактериальной либо вирусной инфекции. Ее размножение с поражением нервной системы вызывает характерный комплекс симптомов, который включает головокружение. Длительность их проявления составляет от нескольких часов до нескольких суток, а их интенсивность остается высокой либо даже усиливается. Слух при ветибулярном неврите сохраняется.
- Посттравматическое головокружение — это полная или частичная дезориентация, которая развивается непосредственно после черепно-мозговой травмы. Процесс связан с повреждением участков коры головного мозга, ответственных за передачу информации о положении тела человека в пространстве. Клинические признаки могут иметь разную интенсивность и сохраняться до полного заживления тканей, а в некоторых случаях они возникают через несколько суток после травмы.
- Интоксикация — еще одна причина нарушения работы вестибулярного аппарата. Токсины, в том числе аминогликозиды, способны накапливаться в пери- и эндолимфе — жидкости, которая наполняет структуры внутреннего уха.
- Болезнь Меньера — это заболевание, при котором наблюдается увеличение количества эндолимфы (гидропс). Жидкость находится в просвете лабиринта внутреннего уха, а повышение ее объема приводит к избыточному давлению на его стенки. Болезнь протекает приступами, промежуток между которыми может составлять от нескольких дней до нескольких месяцев. Длительность одного приступа — от нескольких часов до суток, при этом симптомы выражены очень ярко. У больного возникает острая дезориентация в пространстве, головокружение и головные боли. Заболевание прогрессирует и становится причиной постепенного ухудшения слуха (чаще одностороннее явление), но полной его потери не происходит.
- Височная эпилепсия — патологическое состояние, которое проявляется периодически проявляющимся комплексом вегетативных расстройств (головокружением, головной болью, снижение артериального давления и другими). Состояние больного ухудшается внезапно, без видимой причины, а приступ может сопровождаться ухудшением зрения.
- Липотимические состояния — комплекс симптомов, которые предшествуют обмороку. Больной испытывает резкое головокружение, слабость, его кожа и слизистые оболочки бледнеют, а сердцебиение становится более редким. Приступ может происходить по многим причинам, включая заболевания сердечно-сосудистой системы, снижение концентрации глюкозы в крови, повышение либо снижение артериального давления.
- Реже головокружение может быть связано с: травмами головы и шеи; проблемами с мозгом (например, инсультом или онкологической опухолью); приемом лекарственных препаратов, вызывающих слуховые нарушения; мигренями.
- Кровоизлияние в мозжечок так же провоцирует вертиго. Может быть диагностировано на основании головных болей, трудностей при ходьбе, неспособности перевести взгляд в ту сторону, в какой части мозжечка оно произошло. Вообще для человека с таким симптомом переводить глаза из стороны в сторону затруднительно.
- Рассеянный склероз. Возрастное заболевание, при котором больной не может двигать глазами строго прямо до линии носа и его кончика.
- Осложнения, вызванные диабетом.
- Атеросклероз (затвердевание артерий).
- Еще одна причина системного вертиго – токсическое воздействие на организм алкоголя, наркотиков, табачных изделий, а также лекарственных препаратов, например, фуросемида.
- Анемия и низкий уровень гемоглобина.
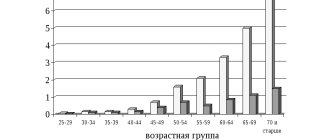
Системные головокружения чаще проявляются в пожилом возрасте, но могут возникать и у молодых людей. За развитием болезни следует наблюдать в динамике, учитывая частоту и интенсивность приступов. Также важно следить за возникновением дополнительных признаков: ухудшения слуха и зрения, обмороков, тошноты, мигреней. Эти данные позволят определить степень тяжести нарушений еще до проведения специфических анализов.
Несистемное головокружение еще называют физиологическим. Оно проявляется при отсутствии патологических изменений со стороны вестибулярного аппарата, но может быть следствием его чрезмерного раздражения. Так, несистемное головокружение — один из клинических признаков синдрома укачивания, а также возникает после длительного и монотонного вращения вокруг своей оси.
Несистемное вертиго характеризуется потемнением в глазах, обморочным состоянием, слабостью в мышцах, плохим самочувствием при изменении артериального давления, одышкой. Один из наиболее характерных признаков несистемных головокружений — их клинические проявления усиливаются, если закрыть глаза. Дополнительными клиническими признаками становятся общая слабость и сонливость, снижение остроты зрения, ухудшение памяти и внимания. Схожие симптомы могут проявляться при системном употреблении некоторых групп препаратов (бензодиазепинов). Состояние пациента в таких случаях улучшается путем коррекции дозировки лекарственных средств.
Недостаток кислорода в душном и непроветриваемом помещении может вызвать приступ несистемного вертиго, такое явление возникает очень часто.
Психосоматика. Головокружение психогенного происхождения возникают при определенных эмоциях и переживаниях — при страхе, тревоге, неврозе. Основными психологическими причинами вертиго может быть: переезд, смена места жительства; потеря близкого человека; нежелание принимать и осознавать реалии жизни здесь и сейчас; новые отношения; разрыв старых отношений; смена работы.
Стоит понимать, что системное головокружение проявляется более яркой клинической картиной. Оно связано с повреждениями нейронных связей, поэтому симптоматика проявляется и остается даже без видимой причины. Кроме того, потеря равновесия сопровождается другими характерными проявлениями поражения нервной системы либо систем-анализаторов. Несистемное головокружение носит временный характер и может проходить самопроизвольно, как только вестибулярный аппарат адаптируется к изменениям окружающей среды. Второй случай не представляет опасности для человека.
Чем опасно вертиго? Из-за головокружения у человека обычно возникает чувство страха, хотя само по себе вертиго не угрожает жизни и здоровью. Главное — никуда не упасть и не покалечиться.
Но вот для водителей, летчиков, моряков, альпинистов или дайверов вертиго может быть летальным. Для экипажей самолетов оно особенно опасно, когда полет проходит над морем, и у авиаторов в глазах сливаются вода и небо, путаются верх и низ. По некоторым данным, именно потеря пилотом ориентации в пространстве привела к крушению Ту-154 над Черным морем в 2021 году.
Что делать, если у вас случился приступ вертиго?
- Двигайтесь медленно. Если вы стоите или идете, обопритесь на что-то устойчивое. Глубоко дышите. Никуда не спешите — отдыхайте, пока в голове не прояснится.
- Не смотрите вверх и вниз. Долгие взгляд наверх или вниз может усилить дезориентацию и тошноту. Держите голову и смотрите прямо, поворачивайтесь медленно.
- Не смотрите на движущиеся объекты, не фокусируйте взгляд на очень близких или далеких предметах. Это может усилить головокружение.
- Лежите в наклонном положении. Старайтесь не ложиться горизонтально — это грозит усилить вертиго. Держите голову слегка приподнятой, сидите или лежите в наклонном положении.
- Посидите в тишине. Избегайте громких звуков.
- Сделайте маневр Эпли или маневр Фостера. О том, что это такое и как их выполнять, подробно можете найти в интернете.
- Обратитесь к врачу. Если у вас однажды закружилась голова — чаще всего причин для беспокойства нет. Но если ощущение вертиго повторяется, обязательно обратитесь к специалисту.
Диагностика вертиго — вестибуло-атактического синдрома
Несмотря на то, что головокружение отдельно не является опасным симптомом и не может угрожать жизни пациента, оно может указывать на серьезные проблемы с вестибулярным аппаратом и органические поражения центральной нервной системы на ранних стадиях. Самостоятельно вылечить эти патологии невозможно, но комплексный и грамотный подход в условиях больницы позволит устранить и причины, и проявления головокружения.
Процесс диагностики осуществляется путем анализа работы вестибулярного аппарата и головного мозга, после чего можно обнаружить локализацию патологического процесса и его стадию. На первичном осмотре важно провести подробный опрос пациента и получить подробное описание жалоб. На этом этапе можно дифференцировать истинное головокружение от других состояний, которые также часто называют этим термином. Далее специалисты подберут индивидуальную схему диагностики, которая может включать следующие этапы:
- обследование позвоночного столба (анализ рентгеновского снимка, КТ либо МРТ) для выявления остеохондроза, смещений позвонков и других патологий, которые вызывают нарушение кровоснабжения отделов головного мозга;
- осмотр невролога, который включает определение нистагма, различные пробы и оценку способности координировать движения;
- исследование состояния головного мозга методами МРТ либо КТ — проводится для исключения опухолей и других заболеваний, ведущих к демиелинизации нервных волокон;
- электроэнцефалография — способ оценки активности головного мозга путем улавливания сигналов, которые он воспроизводит;
- исследование работы вестибулярного аппарата — может включать вращательные тесты, вестибулометрию и другие анализы.
Невропатологи еще для постановки диагноза проводят: пробу Ромберга (больной ставится с вытянутыми вперед расставленными руками и пальцами, потом его просят закрыть глаза, если он начинает шататься, не может держать равновесие, это скажет специалисту о нарушениях в функционировании мозжечка), пальценосовую пробу (прикосновение пальцем к носу с закрытыми глазами, диагноз вестибуло-атактического синдрома начинают предполагать при треморе пальцев, неточном попадании).
От интенсивности выявленных в ходе обследования проявлений болезни зависит поставят ли диагноз — выраженный вестибуло-атактический синдром, умеренный или легкий.
Лечение и прогноз.
При лечении вертиго все зависит от того, чем было вызвано такое состояние. В большинстве случаев вертиго, лечение головокружения ограничивается консервативным, но бывают случаи, когда необходимо хирургическое вмешательство (например, операция на внутреннем ухе).
При единичных приступах вертиго, лекарство не всегда необходимо, поэтому нужно обратить внимание на некоторые рекомендации, как избавиться от головокружения в домашних условиях:
Выпить воды. Из-за недостатка жидкости в организме может начать кружиться голова, ведь объем крови уменьшается и мозг получает меньше кислорода.
Отдых. Недостаточный отдых приводит к общему истощению организма, что может впоследствии вызвать приступ вертиго.
Таблетки от укачивания. Этот вариант следует использовать в крайнем случае, потому что препараты такого рода вызывают привыкание.
Имбирь. Этот корень принимали моряки для борьбы с морской болезнью. Он содействует улучшению кровообращения, что помогает избавиться от вертиго, вызванным кислородным голоданием мозга.
Как и при любом другом заболевании, чтобы лечение вертиго было наиболее эффективным, нужно в первую очередь точно установить причину данного отклонения. Основная терапия, которую назначают при головокружении – прием лекарств, улучшающих кровоток в сосудах головного мозга, а также улучшающих поступление крови во все отделы головного мозга. К подобным препаратам относят Актовегин, Милдронат, Мексидол, Кавинтон, Церебролизин, Трентал, Винпоцетин, Танакан, Вертигохель (гомеопатия), Вестинорм, Пирацетам, Бетасерк, Вертинекс, Бетагис, Фезам и пр.
Помимо данных лекарственных препаратов улучшат состояние различные реабилитационные мероприятия: упражнения для развития равновесия, увеличения силы, координации, упражнения на растяжку мышц и сухожилий.
Хирургическое лечение. Позволяет избавиться от вертиго кардинально – путем удаления причины заболевания. Часто используется при опухолях мозга или новообразованиях среднего уха.
Например, невринома слухового нерва является одним из видов опухоли нервной ткани уха, вызывающим головокружение. Однако операция не всегда решает проблему такого симптома, как головокружение. При травмах позвоночника, шеи и головы голова может кружиться постоянно либо периодами, и до решения проблемы в соответствующем отделе шеи или позвоночника приступы будут происходить снова и снова.
Лечение вертиго народными средствами:
Следует снова повториться, что самому сложно определить точную причину вертиго, поэтому в домашних условиях без знания основной причины появления головокружения эффективного лечения не всегда сразу можно добиться.
Народные средства в лечении вертиго помогут, скорее всего, в комплексной терапии. Обычно народные лекари рекомендуют БАДы или лекарственные средства на основе растений, которые улучшают поток крови и работу сосудов. Потому что при болезни вертиго особенно важно, чтобы кровь хорошо поступала во все отделы головного мозга.
Одним из таких лекарственных растений является Гинко Билоба. Оно улучшает работу сосудистой системы головного мозга и вестибулярного аппарата, за счет этого кровь достаточно хорошо поступает в необходимые органы, симптомы вертиго исчезают. К тому же, у препаратов с экстрактом Гинко Билоба мало противопоказаний.
При этом заболевании очень действенен имбирь. Можно сделать настой с медом и имбирем, он отлично снимет симптомы и успокоит нервную систему, а также предотвратит приступы тревоги. Для приготовления настоя имбирь нужно мелко нарезать, одну ст. л. имбиря, натертого на терке, заливают кипятком и оставляют в термосе на 6-8 ч. Принимать теплым вместо чая с добавлением меда.
Очень полезны при головокружении свежевыжатые соки из свеклы и моркови, которые следует употреблять до еды. Сок граната тоже улучшает качество крови и способствует выработке эритроцитов.
Употребление травяного чая с мятой, клевером, липой успокоит состояние нервной системы, противостоит приступам вертиго и улучшит общее самочувствие. Столовую ложку высушенной мяты (липы, клевера) нужно залить кипятком и настоять до температуры, пригодной для питья. Лучше пить такой чай после еды.
Всем известно такое растение как душица, она выручает при многих заболеваниях, болезнь вертиго – тому не исключение. Настой из душицы облегчит самочувствие при сильном головокружении. Для приготовления настоя нужно взять горсть соцветий и стеблей душицы, заварить в термосе объемом 500 мл. и настоять, пока вода не остынет. Принимать по полстакана.
Морские водоросли богаты необходимым для человека йодом, фосфором, которые позволяют организму человека правильно функционировать в полной мере. Если регулярно потреблять в пищу ламинарию, то проблем с вестибулярным аппаратом можно избежать.
Чеснок весьма эффективен в лечении вертиго – он снижает показатели плохого холестерина в крови человека, повышает гемоглобин, укрепляет сосуды. Достаточно потреблять 2 свежих зубчика ежедневно.
Обращаем ваше внимание, что эффективность лечения вертиго, вестибуло-атактического синдрома, прежде всего, зависит от верно поставленного диагноза и грамотно подобранных методов. А также очень важно вести здоровый образ жизни, прислушиваться к своему организму и беречь себя!
Будьте здоровы и счастливы!
Контроль симптомов острого вертиго с помощью бетагистина
Вертиго – это всегда симптом, а не заболевание, и это очень частая жалоба в клинической практике, наблюдающаяся у 10–15% больных, которые обращаются к отоларингологу. Под словом «вертиго» подразумевают самые различные состояния: головокружение, нарушения равновесия и т.д. Как минимум, 80 различных заболеваний могут включать в себя вертиго как симптом [Ооsterveld, 1985]. Поэтому неудивительно, что примерно в 40% случаев определенный и точный диагноз «вертиго» невозможен, несмотря на современные диагностические процедуры. Настоящее вертиго – это неприятное ощущение утраты равновесия, ощущение вращения в пространстве и дезориентации. Тошнота и рвота обычно сопутствуют этим ощущениям во время острого приступа – неслучайно многие пациенты боятся приступов. Контроль состояния пациента, страдающего вертиго – один из «больных» вопросов медицинской практики. Существует множество способов сдерживания вертиго; сюда входят и фармакотерапия, и хирургия, и реабилитация вестибулярного аппарата. Фармакотерапия. Есть различные лекарства, пригодные для лечения вертиго. Бетагистин – одно из наиболее широко распространенных средств против вертиго. Он действует как частичный агонист на Н1–рецепторы и как антагонист на Н3–рецепторы [Аrrang, 1985; Venkataraman, 1998]. Различные исследования на животных и на людях показали, что бетагистин увеличивает кохлеарный кровоток [Suga, 1969] так же, как и мозговой кровоток [Rivera, 1974]. Эффективность бетагистина в лечении вертиго сравнивалась с плацебо–группой; это было продемонстрировано в различных контрольных клинических исследованиях [Canty, 1981; Legent, 1988; Ооsterveld, 1985]. Наиболее интересный аспект этого препарата – его дозозависимый эффект, установленный во многих клинических исследованиях. Unemoto еt аI. изучали эффекты бетагистина в электрофизиологическом исследовании на кошках и пришли к выводу, что бетагистин дозозависимым образом ингибирует вызванные электрические потенциалы в полисинаптических нейронах латерального вестибулярного ядра. Ооsterveld (1987) изучал влияние различных доз (8, 16, 32 мг) бетагистина на вызванный вестибулярный нистагм в двойном слепом исследовании на 10 здоровых добровольцах. Исследование показало, что бетагистин уменьшает продолжительность вызванного нистагма дозозависимым образом. Чем выше доза, тем сильнее эффект бетагистина. В нашем исследовании мы исходили из того, что бетагистин имеет дозозависимый эффект. Прошло всего несколько лет, как медицина отказалась от обычно предписываемой дозы 8 мг 3 раза в сутки. Ожидалось (учитывая дозозависимый эффект препарата), что дозировка 16 мг 3 раза в сутки должна иметь лучший эффект. Исходя из этого было предпринято наше открытое, касающееся будущего исследование бетагистина, дабы определить эффективность препарата и толерантность к бетагистину, как к лекарству от вертиго в дозировке 16 мг 3 раза в сутки. Методы Отбор пациентов Критерии включения В исследование включались пациенты моложе 65 лет, пережившие за последний месяц как минимум 1 эпизод вертиго, в том числе женщины, адаптировавшиеся к какой–либо надежной форме контрацепции, а также больные гипертонией и диабетом в стабильном состоянии. Критерии исключения Из исследования исключались следующие пациенты: пациенты с инфекцией внутреннего или среднего уха, которым требовалось хирургическое вмешательство; страдающие болезнью Паркинсона; с опухолью головного мозга; с ЧМТ; с эпилепсией; с рассеянным склерозом; с параличом глазных мышц; с психологическими проблемами; беременные и кормящие женщины; с пептической язвой; с бронхиальной астмой; с феохромоцитомой; пациенты, находящиеся на лечении системными антигистаминами; регулярные потребители наркотиков или чрезмерных количеств алкоголя. Все пациенты, прошедшие критерии отбора, были включены в исследование. План исследования Это открытое проспективное исследование бетагистина, осуществленное в рамках амбулатории. Информационный листок с согласием был получен от каждого пациента до включения его в исследование. Все пациенты получали бетагистин по 16 мг 3 раза в сутки после еды до наступления ремиссии или (максимум) 6 недель. Любые другие медикаменты при лечении вертиго были отменены. Пациенты включались в исследование через неделю после отмены таких препаратов. Страдающие гипертонией или диабетом в стабильном состоянии продолжали принимать свои обычные лекарства. Оценка На «стартовой линии» исследования все пациенты прошли клиническую проверку, включая историю основного заболевания и любой другой болезни, от которой пациент страдает в настоящий момент. Отмечалось, как долго пациент страдал от приступов вертиго в прошлом. Также регистрировалось число приступов за последний месяц. Пациентам, принимавшим ранее любой другой препарат против вертиго, давалась неделя «передышки» перед экспериментом. Выяснялись демографические данные. Перед исследованием все пациенты прошли основное обследование: общий анализ крови, аудиограмма, специальные аудиологические тесты, радиологическое обследование, если это было необходимо. Последующая оценка состояния пациентов производились еженедельно в течение всего периода лечения бетагистином. Три главных параметра подвергались оценке: частота, длительность и тяжесть приступов вертиго. Частота приступов вертиго оценивалась, как число приступов в неделю. Длительность приступов вертиго регистрировалась в секундах/минутах/часах. Тяжесть приступов вертиго оценивалась по следующей шкале: • инвалидизирующие (человек прикован к кровати); • тяжелые (отказ от намеченных дел); • умеренные (вносят некоторые помехи в ежедневные дела); • изолированные (не мешают ежедневным делам); • приступов нет. Пациенты классифицировались в зависимости от описания симптомов приступов вертиго следующим образом: • приступ внезапный, серьезный, кратковременный; • внезапный, тяжелый, постепенно затихающий; • короткие приступы; • состояние хроническое, но не тяжелое, персистирующее. Было отмечено число пациентов, страдающих от сопутствующих симптомов, таких как шум в ушах, потеря слуха, тошнота, рвота, обмороки, головная боль. Мы регистрировали и другие параметры – сахар (крови, мочи) и т.д. Побочные эффекты (если они наблюдались) регистрировались во время каждой оценочной сессии. Пациентов расспрашивали, нет ли у них сонливости, не снижает ли лечение качества их жизни. Глобальная оценка Пациенты наряду с клиницистами оценивали общую эффективность, переносимость и влияние лекарства на сопутствующие симптомы, используя 4-балльную шкалу: «отлично», «хорошо», «посредственно» и «плохо». Результаты В исследование вошли 29 пациентов. Ни один пациент не выбыл из эксперимента, и результаты мы анализировали по всем 29 пациентам. Демографические данные по пациентам приведены в таблице 1. В начале исследования средняя продолжительность болезни (по истории болезни) была 19,12±38,25 недель. Среднее число приступов в минувшем месяце: 41,24±62,13. Средний возраст в годах: 42,86±14,44. Регистрировались состояние здоровья на момент обследования и сопутствующие заболевания. У двух пациентов был диабет, у четырех – гипертония, трое страдали спондилезом. Аудиограмма показала, что у 15 пациентов отмечается билатеральное снижение слуха, у 3 – унилатеральное, 11 пациентов обладали нормальным слухом. У этих пациентов не было выявлено ни одного случая излечимого вертиго в прошлом. В начале нашего эксперимента 11 пациентов страдали от внезапных, тяжелых, кратковременных приступов вертиго; 10 – от внезапных, тяжелых, постепенно стихающих приступов вертиго. У троих пациентов были короткие приступы; у 5 – хронические, умеренные по тяжести, персистирующие приступы вертиго. На базовой (стартовой) линии нашего исследования средняя частота приступов вертиго составляла 14,66±20,18 приступов в неделю; средняя длительность приступа в минутах была 33,8±56,1. Была зарегистрирована средняя оценка тяжести приступа 2,9±0,62 балла (табл. 2). Частота приступов вертиго Средняя частота приступов вертиго на базовой (стартовой) линии исследования составляла 14,66 приступов в неделю; по завершении первой недели терапии это число статистически значимо снизилось (на 61,66%) до 5,62 приступов в неделю (р<0,05). После 3 недель терапии частота приступов снизилась на 95,29% до 0,69 приступов в неделю, и это было весьма статистически значимо (р<0,001) (табл. 2, рис. 1). Продолжительность приступов вертиго Средняя продолжительность приступов вертиго в начале исследования была 33,81 мин. Она уменьшилась на 53,18% (р<0,05) – до 15,83 мин. по завершении первой недели терапии. После 3 недель терапии продолжительность приступов сократилась на 93,88% до 2,07 мин., что представляло собой существенное различие (р<0,001) (табл. 2, рис. 2). Тяжесть приступов вертиго В начале исследования средний балл тяжести приступов составлял 2,9. После первой недели лечения тяжесть приступов уменьшилась на 36,9% – до 1,83 балла. После трех недель лечения балл тяжести приступов уменьшился на 95,17% – до 0,14 балла (табл. 2, рис. 4). По завершении 5 недель терапии бетагистином все наши пациенты полностью избавились от приступов вертиго. Средняя частота, продолжительность, а также тяжесть приступов резко сократились. Влияние бетагистина на сопутствующие симптомы показано в таблице 3 и на рисунке 3. 15 пациентов страдали шумом (звоном) в ушах. 14 пациентов избавились от этого симптома после двух недель лечения. После трех недель терапии уже ни один из пациентов не жаловался на шум в ушах. Шесть пациентов жаловались на тошноту/рвоту. Лечение бетагистином устранило эти сопутствующие симптомы у всех пациентов уже через неделю. Пять пациентов жаловались на обморочные состояния до начала работы. По завершении одной недели терапии у 4 пациентов обмороки не наблюдались, а у пятого – после двух недель лечения бетагистином. На базовой (стартовой) линии 20 пациентов жаловались на головные боли. После лечения бетагистином 18 пациентов больше не испытывали головной боли. Мы не можем оценить состояние оставшихся двоих пациентов по этому симптому, поскольку лечение было прекращено после купирования вертиго. На базовой линии 13 пациентов жаловались на снижение слуха. Три пациента отметили улучшение своего состояния в ходе терапии бетагистином. Мы не можем ничего сообщить об улучшении состояния слуха у оставшихся 10 пациентов, поскольку лечение было прекращено после полного их избавления от приступов вертиго. Таблица 4 показывает число пациентов с приступами вертиго, классифицированными как «инвалидизирующие», «тяжелые», «умеренные», «изолированные»; оценка базировалась на еженедельно определяемой тяжести состояния. Никаких неблагоприятных знаков или симптомов не было зафиксировано ни у одного пациента. На используемых нами дозах не было отмечено гастроинтестинальных побочных эффектов, таких как желудочно–кишечное расстройство, гиперацидоз и т.д. Ни один пациент не отмечал сонливости или негативного влияния на качество его жизни. Общая оценка После завершения терапии 100% пациентов проранжировали эффективность лечения, как и переносимость лечения, как «отличную» и «хорошую». 95% пациентов сочли эффект лечения в отношении сопутствующих симптомов как «отличный» или «хороший» (табл. 5). После окончания терапии бетагистином уже клиницисты оценивали эффективность и переносимость лечения также либо как «отличные», либо как «хорошие» в отношении 100% пациентов. Влияние бетагистина на сопутствующие симптомы клиницисты оценили как «отличное» или «хорошее» в 95% случаев (табл. 6). Анализ подгрупп Пациенты с тяжелыми приступами вертиго на базовой линии эксперимента также анализировались отдельно (n=18) (табл. 7). Средняя частота приступов в этой подгруппе была 14,39. Она была снижена за 2 недели лечения на 73% до 3,89. Средняя продолжительность приступов вертиго составляла 23,19 мин. Она была снижена на 99,4% до 0,15 мин. за 2 недели терапии. Средний балл тяжести приступа составлял 3,0. Он был снижен на 77,7% до 0,67 за 2 недели терапии. Клинически значимое улучшение наблюдалось в этой группе больных с тяжелыми приступами вертиго, когда у всей этой группы прекратились приступы через 3 недели лечения. Пациенты с инвалидизирующими приступами вертиго (n=4) анализировались отдельно (табл. 8). Средняя частота приступов вертиго в этой группе была 3,75 в неделю. Она сократилась после 2 недель лечения на 93,3% – до 0,25. Средняя продолжительность приступов вертиго была 82,75 мин. Она сократилась на 63,8% до 30,0 мин. через 2 недели терапии. Средний балл тяжести приступов составлял 4,0. Он уменьшился на 93,75% до 0,25 по завершении 2 недель лечения. Все эти пациентм с инвалидизирующими приступами вертиго до лечения полностью избавились от приступов вертиго через 3 недели лечения бетагистином. Обсуждение результатов Различные клинические исследования показали, что бетагистин эффективен для купирования приступов вертиго. Он уменьшает частоту приступов, обеспечивая тем самым профилактический эффект. Он также приносит симптоматическое облегчение, ослабляя тяжесть и продолжительность приступов вертиго. В настоящем исследовании бетагистин назначался больным в дозе 16 мг 3 раза в сутки. Статистически значимое улучшение наблюдалось по завершении 1-й недели терапии. Более 93% сокращения частоты, продолжительности приступов и их тяжести наблюдалось по завершении 3-й недели терапии бетагистином. Все пациенты были полностью избавлены от приступов вертиго по завершении 5 недель лечения бетагистином. Как клиницисты, так и пациенты подчеркнули эффективность и хорошую переносимость бетагистина в 100% случаев, при этом давали оценки «отлично» или «хорошо». Наиболее интересный аспект результатов исследования – это анализ подгруппы пациентов с тяжелыми и инвалидизирующими приступами (n=18+4) до эксперимента. По завершении 2 недель терапии 72% пациентов с тяжелым вертиго и 75% пациентов с инвалидизирующим вертиго были избавлены от своих симптомов. Через 3 недели лечения бетагистином все пациенты с тяжелым и инвалидизирующим вертиго были полностью избавлены от приступов. Другой аспект, над которым приходится задумываться, контролируя приступы у пациента, страдающего вертиго – это переносимость лекарственной терапии. В настоящем исследовании мы наблюдали, что терапия бетагистином в дозах 16 мг 3 раза в сутки не дает неблагоприятных симптомов или знаков, судя по опыту наших пациентов. Лекарство специально назначалось после еды. Ни один пациент не прервал лечения из-за побочных эффектов. Как клиницисты, так и пациенты сочли переносимость лекарства «отличной» или «хорошей» (100% пациентов). Таким образом, бетагистин очень хорошо переносится в дозах 16 мг 3 раза в сутки. Сопутствующие симптомы, такие как шум в ушах, тошнота и рвота обычно сопутствуют приступам вертиго. Интересной находкой в нашем исследовании было то, что все пациенты, которые жаловались на тошноту и рвоту как сопутствующие симптомы, полностью избавились от упомянутых симптомов по завершении первой недели терапии бетагистином. Другие сопутствующие симптомы, такие, как шум в ушах, обморочное состояние, головные боли дали статистически значимое улучшение в ходе терапии бетагистином. Большинство больных вертиго стараются держать голову и шею ригидно, напряженно, пытаясь предотвратить утяжеление приступов. В результате спазм мышц шеи – одна из главных причин головной боли, связанной с вертиго. Облегчение приступов вертиго ведет к снятию этого спазма и, тем самым, также успешно облегчает головные боли. Что касается снижения слуха, то поскольку в этих случаях оно было хроническим, а не «флюктуирующего» типа, то неудивительно, что в отношении этого симптома не отмечено заметного улучшения. До недавних пор в медицине наблюдалась тенденция контроля очень тяжелых приступов вертиго или острых приступов лабиринтными седатиками, такими как циннаризин или прохлорперазин. Седация или сонливость – обычный побочный эффект этих лекарств, которые задерживают вестибулярную компенсацию [Kirtane, 1999]. Но теперь, когда у нас есть опыт настоящего исследования, можно по-новому подойти к контролю таких тяжелых или острых приступов вертиго. Бетагистин в дозе 16 мг 3 раза в сутки – лучший выбор для контроля острых или тяжелых случаев вертиго. В клинике острого вертиго, которое возникает в значительной степени из-за нарушений баланса электрических потенциалов в вестибулярных ядрах обоих полушарий, обнаруживается такая тенденция: во время острой фазы клетки мозжечка ингибируют вестибулярные ядра и тем самым облегчают симптомы. Это явление очень образно называют «мозжечковым зажимом». Постепенно, в течение нескольких недель вестибулярные ядра неповрежденной стороны берут на себя функцию пораженных ядер. Это наблюдается анатомически как возникновение кросс-синапсов и приводит к балансу импульсной активности ядер обеих сторон. Как только это происходит, вестибулярные ядра постепенно высвобождаются от эффекта «мозжечкового зажима». Весь этот процесс называют «компенсацией»; благодаря ей человек или животное, страдавшие острыми приступами головокружения, вновь обретают чувство равновесия, даже если исходная патология необратима. Большинство лекарств от головокружения вызывают седацию и угнетение ЦНС. Это замедляет процесс компенсации, который столь необходим для реабилитации пациента. А бетагистин, не вызывающий угнетения ЦНС, не мешает процессу компенсации. Бетагистин, не будучи седативным средством, не нарушает нормального образа жизни пациентов. Он действительно оказывает эффект «ускорения» на вестибулярную адаптацию, что жизненно необходимо для скорейшей реабилитации пациентов с острой периферической вестибулярной катастрофой. Вiswas (1998), Тighilet et al. (1995) делали выводы из наблюдений, что прием бетагистина per os (50 или 100 мг/кг веса тела) значительно ускоряет выздоровление, восстанавливает статику и динамику после перерезки левостороннего вестибулярного нерва у кошек и таким образом значительно ускоряет вестибулярную компенсацию у кошек. Заключение Таким образом, результаты настоящего исследования подтверждают высокую эффективность лечения бетагистином в дозе 16 мг 3 раза в сутки при контроле пациентов с вертиго. Даже острые или тяжелые случаи вертиго можно успешно контролировать с помощью такой терапии. Результаты исследования подтвердили также отличную переносимость терапии бетагистином, назначаемым по 48 мг в сутки (16 мг 3 раза в сутки) индийским пациентам; седации такая терапия не вызывала.
Литература 1. Arrang J.M. еt аI., (1985) Аctions of Betahistine аt Нistaminе receptors in the brain. Еur. J. Рharmacol, 111, 73–84. 2. Вiswas А. (1998) Drug Тhеrару in Vestibular Dysfunction In: ‘Аn Introduction tо Neurologу’: 111. 3. Canty Р еt аI. (1981) Веtahistinе in рeripheral vertigо. J. Laryngol ОtоI, 95, 687–692. 4. Кirtanе МV. (1999) Rоlе of аdарtation ехеrcises in сliniсаl рrасtiсе. Ind J Оtоlаrуngol Н N S, 51(2), 27–36. 5. Legent F еt аI. (1988). Recurrent раrохуsmаl vеrtigо аnd sеrе: соntrolled сliniсаl study. Соncours Мed, 29. 6. Ооsterveld WJ (1985) Vertigо Сurrent соnсерts in management. Drugs, 30, 275–283. 7. Ооsterveld WJ (1987) Еffect оf Веtahistinе dihydrochloride оn induced vestibular nуstagmus а dоublе–blind studу. Сlin Оtоlаrуngоl, 12, 131–5. 8. Oоsterveld WJ еt аl. (1989) Веtahistinе versus рlасеbо in раrохуsmal vertigо: а dоublе–blind triаI. J Drug Тhеr Res, 14 (4), 122–126. 9. Rivеrа VМ еt аI. (1974) Vеrtebrobasilаr аrtеriаl insufficiency with Dеmеntiiа: СоntrоIIеd Тriаls оf trеаtment with Веtahistinе Нydrochloride. J Am. Gеriаtr. Sос, 22, 397–406. 10. Sugа F, Snow JB (1969). Сосhlеаr blооd flоw in rеsроnsе tо vаsоdiIаting drugs аnd sоmе rеlаtеd аgеnts. Lаrуngоsсоре, 79, 1956–79. 11. Тighilеt (1995). Веtahistinе ‚dihydrochloride trеаtment fасilitates vestibular соmpensation in thе саt. J Vest Rеs, 5 (1), 53–66. 12. Unemoto Н еt аI. (1982) Inhibitоrу еffесt оf Веtahistinе оn РоIуsуnарtiс nеurоns in thе Iаtеrаl vеstibulаr nuсlеus. Аrch Оtоlаrуngоl, 236, 229–236. 13. Vеnkataraman S (1998) Rolе оf Веtahistinе in inсrеаsing cосhlеаr аnd сеrеbrаl blооd flow in vertigо раtiеnts. Nеurоsсiеnсеs Тоdау, 11(1, 2), 56–58.