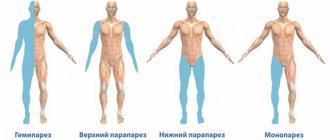
Миастенический синдром Ламберта-Итона – патология, которая проявляется слабостью и утомляемостью мышц при малейшей нагрузке, что особенно заметно в ногах и в нижней части туловища. Также пациенты жалуются, что в этих местах появляются и сильные болевые ощущения, которые называются миалгиями.
Основное проявление – трудности при попытке подняться на ноги из положения сидя или лёжа. Иногда развивается и нарушение вегетативной нервной системы.
Чаще всего заболевание развивается у мужчин после 40 лет. Основной сопутствующей патологией считается злокачественное новообразование, и в 80% всех случаев это будет мелкоклеточный рак лёгких. Проявления его могут быть настолько выраженными на момент диагностирования синдрома Ламберта-Итона, что оба диагноза ставятся за довольно короткий промежуток времени.
Лишь в самых редких случаях синдром развивается без сопровождения ракового заболевания.
Что касается женщин, то у них данная патология носит идиопатический (невыясненный) характер и возникает на фоне некоторых аутоиммунных заболеваний, а также при патологии щитовидной железы, сахарном диабете и миастении.
Каковы основные проявления миаотеннчоского синдрома Ламберта-Итона (МСЛИ)?
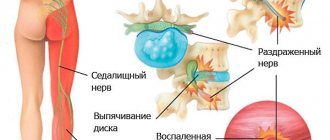
Основные проянлония МСЛИ -слабость и патологическая утомляемость проксимальных мыши, отбей но мышц бедер и тазового поясе, ослабление или выпадение сухожильных рефлексов» Сила мышц и сухожильные рефлексы могут увеличиваться на короткое время после физической нагрузки (посленагрузочное облегчение). Хотя при МСЛИ возможен птоз, наружные мышцы глаз и бульварные мышцы обычно бывают затронуты минимально. Может наблюдаться умеренная вегетативная дисфункция, которая прежде всего проявляется сухостью во рту.
Этиология и механизм развития
Этиология миастении и связанных с ней синдромов недостаточно изучена современной наукой. Но сведения о механизме ее возникновения несколько приоткрывают завесу тайны.
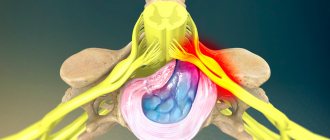
В доли секунды проходя путь от мозгового центра к мышечному волокну, нервный сигнал совершает сложный путь. Импульс поступает от мозга в мышечную ткань через особое образование – синапс. Эта структура размещается между нервной клеткой и мышечным волокном и заканчивается предсинапсическая мембраной. На этой мембране накапливается вещество-медиатор – ацетилхолин. В механизме передачи импульса участвует также фермент ацетилхолинэстераза и рецептор, находящийся на второй мембране – постсинаптической. Исследования учёных показали, что при миастении причиной болезни является патология, затрагивающая рецептор. Что касается миастенических синдромов, то они развиваются из-за нарушений работы пред- или постсинапсических мембран.
Если нарушается работа первой из мембран, то причины болезни могут быть в уменьшении крохотных желез – везикул, содержащих ацетилхолин. Во многих случаях миастенический синдром вызывают нарушения в самой выработке этого фермента, а не в его нехватке. Список возможных патологий второй мембраны шире. К неправильной выработке медиатора ацетилхолинэстеразы добавляется ее дефицит, дефекты в строении синапсической щели и самих рецепторов. Всё это ухудшает передачу и восприятие нервных сигналов мозга, создавая эффект, отдаленно напоминающий детскую игру «в испорченный телефон».
Роль генетического фактора в развитии болезни не доказана, но известны все же некоторые случаи, когда миастенией страдают близкие родственники.
Какая опухоль связана с МСЛИ?
Примерно у 50-66% пациентов с МСЛИ выявляют онкологическое заболевание, обычно мелкоклеточный рак легких. Злокачественное новообразование удается диагностировать при появлении неврологической симптоматики или позднее, но, как правило, в течение первых 2 лет. Хотя иммунологические данные свидетельствуют, что опухоль может играть важную роль в патогенезе МСЛИ, у меньшей части пациентов с МСЛИ никогда не развивается злокачественный процесс.
Какие экспериментальные данные свидетельствуют об аутоиммунном патогенезе МСЛИ?
Пассивный перенос IgG от пациентов с МСЛИ животным приводит к электрофизиологическим нарушениям, характерным для МСЛИ. Во фракции IgG при МСЛИ обнаруживаются антитела против потенциш[-зависимых кальциевых каналов.
Диагностика
Диагноз устанавливается неврологом. Для этого собирается подробный анамнез – внимательно выслушиваются все жалобы. Проводится неврологическое обследование и электронейромиография. Также обязательно делается рентгенография грудной клетки, что позволяет уточнить наличие мелкоклеточного рака лёгких.
Так как это один из синдромов неоплазии, то при отсутствии патологии со стороны лёгких следует провести анализы на онкомаркеры и МРТ брюшной полости, головного мозга, позвоночника, УЗИ щитовидной железы.
При подозрении на аутоиммунную природу болезни назначаются соответствующие исследования. Также надо помнить, что в этом случае заболевание может возникать не только у мужчин, но и у женщин.
Опишите патофизиологию аутоиммунного процесса при МСЛИ.
Основной антиген, против которого при МСЛИ разворачивается аутоиммунная атака, обнаруживается в области лресишштического окончания и клетках мелкоклеточного рака легких. Антитела при МСЛИ перекрестно реагируют с N- и L-типами потенциал-зависимых кальциевых каналов и синаптотагмином в пресинаптических окончаниях, уменьшая количество потенциал-зависимых кальциевых каналов, что предупреждает активацию каскада, ведущего к высвобождению АХ из пресинантических везикул. Снижение высвобождения АХ уменьшает деполяризацию в концевой пластике мышцы, в результате не достигается порог активации мышечного волокна.
Что собой представляет патология
Миастенический синдром Ламберта-Итона —, аутоиммунный недуг, характеризующийся нарушением нервно-мышечной проводимости.
Справка. Синдром был изучен американскими нейрофизиологами Ламбертом и Итоном.
Пусковым механизмом развития болезни является возникновение нарушения в пресинаптической мембране синапса (функциональная единица, посредством которой осуществляется проведение импульса он нейрона к нейрону либо к мышечной клетке). Следствием такого патологического процесса является затруднение проведения импульса.
Патология поражает людей в возрасте от 20 до 70 лет. Сначала заболевание выявлялось преимущественно у мужчин. Но, исходя из наблюдений специалистов, можно сделать вывод, что в последнее время патология стала чаще возникать у представительниц женского пола.
Данный синдром относится к категории довольно сложных патологических явлений, сопровождающихся большим количеством специфических признаков.
Как лечится МСЛИ?
Высвобождение ацетилхолина из пресинаптических окончаний усиливается гуанидина гидрохлоридом, 4-аминопиридином и 3,4-диаминопиридином. Амино-пиридины, особенно 4-аминопиридин, снижают эпилептический порог. У некоторых пациентов состояние может улучшиться при приеме антихолинэстеразных препаратов. В случае паранеопластического синдрома наилучшим вариантом является лечение основного заболевания, которое может привести к полной ремиссии. Хотя описано улучшение после внутривенного иммуноглобулина и других видов иммунотерапии (плазмаферез, лероральный прием кортикостероидов), результаты такого лечения чаще разочаровывают.
Лечение
Лечение миастенического синдрома Ламберта-Итона зависит от причины его возникновения.
Так, при онкологической природе происхождения синдрома терапия основывается на ликвидации опухолевого процесса. Если удаление опухоли проходит успешно, то наблюдается снижение симптоматики.
Если же причиной возникновения синдрома стало аутоиммунное нарушение, то применяется симптоматическое лечение лекарственными препаратами.
В основном используются следующие медикаментозные препараты:
- антихолинэстеразные средства —, для угнетения выработки ферментов, снижения мышечной утомляемости,
- препараты калия —, для улучшения сократительной способности мышечной ткани,
- антиоксиданты —, для улучшения метаболизма и насыщения организма необходимыми веществами.
При тяжелых случаях течения заболевания может назначаться гормонотерапия, цитостатики, очищение крови способом плазмофереза, введение иммуноглобулинов.
Важно! Лекарственная терапия проводится годами, и время от времени требует корректировки дозирования либо смены медикамента.
Народные средства
Данная патология является аутоиммунной, а значит, требует применения специфических терапевтических методик.
В связи с этим лечение миастенического синдрома народными средствами нецелесообразно и малоэффективно, даже более того —, опасно.
Без получения необходимой медицинской помощи или заменой ее на народное лечение у больного может резко ухудшится состояние и развиться криз с генерализированной мышечной слабостью. Данное состояние может грозить последующим развитием острой гипоксии головного мозга и расстройства сознания.
Эффективность же применения народных средств при параллельной официальной терапии вряд ли будет заметна.
Если же есть желание попробовать нетрадиционную медицину, то лучше это делать только после консультации со специалистом и при условии его одобрения.
Причины развития заболевания
Сегодня еще нет исчерпывающего ответа на вопрос каковы причины развития миастенического синдрома? Многие ученые сходятся во мнении, что большую роль здесь играет фактор наследственности. Собирая данные анамнеза, чаще всего доктор выясняет, что у больного есть или были близкие родственники, страдающие этой патологией.
Нередко течение синдрома сопровождается:
- гиперплазией или опухолью вилочковой железы;
- дерматомиозитом;
- боковым амиотрофическим склерозом;
- онкологическими заболеваниями легкого, яичника или молочной железы.
В такой ситуации миастения является не самостоятельным заболеванием, а синдромом. Различные неблагоприятные факторы (плохой иммунитет, частые стрессы, инфекционные болезни) провоцируют здоровый организм на выработку антител к собственным клеткам, под действием которых происходит разрушение постсинаптической мембраны.
В результате этого происходит ослабление передачи импульсов, постепенно они угасают совсем.
Симптомы
Главный симптом, который отличает синдром Ламберта от обычной миастении — локализация. В первом случае страдают нижние конечности, тогда как при обычном типе недуга в зоне поражения находится весь организма.
Помимо слабости и чрезмерной утомляемости, существуют и другие признаки, в том числе:
- снижение потоотделения и слюнотечения;
- ортостатическая гипертензия;
- отсутствие реакции зрачков на свет;
- эректильная дисфункция у мужчин;
- снижение остроты зрения;
- двоение в глазах;
- изменение тембра голоса и дикции (появление гнусавости и утрата четкости речи);
- болезненные ощущения при глотании;
- проблемы с дыханием;
- тахикардия;
- нарушения в системе желудочно-кишечного тракта (ЖКТ).
Постепенно, больной начинает испытывать проблемы с ходьбой, появляется шаткость в походке, появляются трудности с подъемами по лестнице. Могут проявиться болевые ощущения в шее и спине.
Кроме того, больной начинает испытывать проблемы со вставанием, со стула или постели. Как правило, ему это стоит серьезных мышечных усилий.
При данном недуге может развиться холинергический криз, который имеет симптоматику, противоположную синдрому Итона Ламберта, в частности:
- сокращение ритма сердцебиения;
- сужение зрачков;
- повышение неконтролируемого слюнотечения;
- повышенная секреция бронхиальной слизи.
При наличии подобных признаков больного необходимо немедленно доставлять в больницу, так как это опасно не только для его здоровья, но и для жизни.
Врожденные миастенические синдромы
Симптом врожденной миастении – слабое шевеление плода. Чаще всего диагностируется у мальчиков, они болеют вдвое чаще, чем девочки, однако сама врожденная форма болезни встречается нечасто.
При врожденных синдромах поражаются в первую очередь глазодвигательные мышцы (офтальмоплегия). У новорожденного обнаруживается неподвижность или ограниченная подвижность глаз. Ребенок не переводит взгляд, не ищет мать, повернув голову на ее голос. Это выявляется в первые недели жизни малыша.
Кроме почти полного отсутствия движений глазных яблок, у ребенка наблюдается опущение век. Чаще всего терапевтические меры не помогают вылечить офтальмоплегию.
Известна разновидность миастенического синдрома, при которой сочетаются мышечная гипотония и недоразвитие синаптического аппарата. Встречается реже других, не поддается лечению. У больных наблюдаются аномалии развития скелета, асимметрия форм лица, тела, у девочек – недоразвитие грудных желез.
Помимо этих видов, существуют еще ряд миастенических синдромов, связанных работой ионных каналов, с недоразвитием синаптического аппарата, с приёмом антибиотиков и т.д. Но они не настолько распространеные.
Профилактические меры
Основной профилактикой миастении является здоровый образ жизни. Как показывает статистика, на развитие заболевания оказывает влияние вес человека, причем это может быть и ожирение, и чрезмерная худоба.
Рацион каждого человека должен быть богат витаминами и микроэлементами, недостаток этих веществ может спровоцировать заболевание.
Если у пациента существует генетическая предрасположенность, он должен правильно планировать физические нагрузки, поскольку перенапряжение мышц может отразиться на них крайне негативно. Однако полностью исключать физические упражнения тоже нельзя. Для хорошего обмена веществ тканям необходима разминка.
Миастения, поскольку она относится к аутоиммунным заболеваниям, может запросто развиться у человека с плохим иммунитетом. Поэтому укрепление иммунной системы – это важное звено в комплексе профилактики. Хороший иммунитет, если и не предотвратит болезнь, то смягчит ее симптоматику и снизит риск рецидивов.
Транзигорная неонатальная миастения
Неонатальная миастения диагностируется у детей, матери которых страдают миастенией. Признаки заболевания – резко выраженная гипотония мышц, слабый голос, частое поверхностное дыхание, трудности с сосанием.
Такой ребенок малоподвижен, его движения ручками и ножками вялые. При лечении уколами антихолинэстеразных средств через 2-2,5 месяца эти явления проходят. При отсутствии терапии малыш может умереть от патологий глотательных мышц, других бульбарных расстройств.
Детская миастения раннего возраста развивается до 1-2 лет жизни, поражая чаще всего глазодвигательные мышцы. Тем не менее, патологические процессы могут затронуть мимические и жевательные мышцы.