Прогноз
Прогноз зависит от многих факторов: своевременность оказанной помощи, общее состояние здоровья, качество лечения. Кроме того, последствия инсульта зависят от вида инсульта, а именно от пораженной области мозга.
Давайте рассмотрим основные виды инсульта по области поражения и их последствия для здоровья.
Обширный инсульт
Исход для пожилых неблагоприятный, поскольку больной не восстанавливается полностью. Как результат – инвалидность.
Односторонний инсульт
На прогноз влияют обширность поражения и своевременность врачебной помощи. Зачастую исход – смерть человека либо паралич. Лишь в единичных случаях больной полностью восстанавливается.
Стволовой инсульт
Самый опасный вид, нередко приводящий к смерти. Выжившие остаются инвалидами.
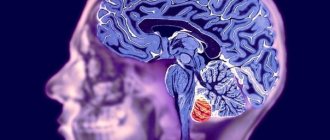
Инсульт мозжечка
Прогноз зависит от степени поражения. Если лечение начато своевременно и за больным правильно ухаживали в реабилитационный период, он может полностью или частично восстановиться. Однако большинство перенесших инсульт страдают из-за нарушения двигательной способности, из-за чего ходят с опорой.
Спинальный инсульт
Прогноз по большей части благоприятный, процент смертности низкий. Если вовремя не начать лечение, больного может парализовать. Не исключены проблемы в работе органов таза.
Если возраст от 80 лет
Для людей старше 80 лет прогноз редко благоприятный, вне зависимости от типа инсульта. Дело в том, что в таком почтенном возрасте состояние усложняется существующими хроническими болезнями и ослабленным иммунитетом, что снижает шансы на восстановление.
Пожилые в таком возрасте чаще всего впадают в кому, во время которой самостоятельно не дышат. У них снижается кровяное давление, что влечет за собой нарушение циркуляции крови. Может наблюдаться лихорадка. Проживает в состоянии комы в среднем до 7 дней, после – смерть.
В менее тяжелых случаях (при одностороннем инсульте) больной остается инвалидом из-за паралича противоположной от поражения стороны тела и других нарушений.
Согласно Рекомендациям Европейской Организации Инсульта (ESO), 2008
- Всем пациентам с подозрением на ТИА или инсульт рекомендуется проведение РКТ- или МРТ- исследования.
- Пациентам с ТИА, малым инсультом и спонтанным регрессом симптоматики рекомендуется проведение в срочном порядке методов сосудистой визуализации (ультразвуковая диагностика, РКТ или МР-ангиография).
- Больным с острым инсультом и ТИА рекомендуется проведение раннего клинического обследования, включающего оценку физиологических параметров, а также рутинных анализов крови.
- Рекомендуется проведение ЭКГ в 12 отведениях всем больным с ТИА и острым инсультом.
- Больным с инсультом и ТИА рекомендуется проведение холтеровского мониторирования ЭКГ после острейшего периода заболевания при наличии аритмии и неустановленном варианте инсульта.
- Проведение эхокардиографии рекомендуется только ряду пациентов
Ишемический инсульт неясной этиологии (криптогенный) требует дополнительного лабораторного исследования:
- Протеины C и S;
- С-реактивный белок;
- Гомоцистеин;
- Антифосфолипидные антитела.
Подтверждение диагноза «инсульт и его характера, выбор тактики лечения возможны только при наличии методов нейровизуальзации!
- Все больные с подозрением на транзиторную ишемическую атаку (ТИА) и инсульт должны быть госпитализированы.
- Экстренная госпитализация должна осуществляться в специализированное отделение острых нарушений мозгового кровообращения многопрофильной больницы («инсультные блоки») со специализированной мультидисциплинарной помощью, нейро- и ангиохирургическими возможностями, в том числе оказание высокотехнологичной помощи, что снижает летальность и улучшает исход заболевания.
Последствия инсульта
К сожалению, в результате поражения мозга возникают нарушения важных функций, далеко не всегда поддающиеся восстановлению. Рассмотрим основные.
Паралич
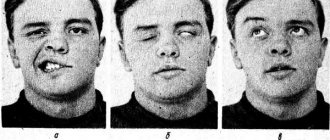
Подразумевает повреждение нервных окончаний, которые отвечают за работу мускулатуры, в результате чего теряется двигательная функция. Паралич может быть всего тела или его части. Наиболее распространенная форма – односторонний. Может затрагивать мимические мышцы.
Нарушение речевой функции
Частое последствие инсульта, возникающее по причине повреждений областей мозга, отвечающих за речь. Выражается в полной/частичной потере способности разговаривать и воспринимать слова других. При частичной форме отмечается невнятность разговора, при полной – отсутствие возможности произнести хотя бы слово.
Ухудшение работы зрительных органов
Инсульт может повредить отделы мозга, ответственные за работу зрительных органов. В результате отмечается ухудшение зрения, выпадение из поля зрения отдельных частей (до ½), косоглазие (плохо поддающееся лечению).
Нарушения координации движений
Чаще всего возникает при стволовом инсульте. Проявляется в виде головокружений и пошатывании при передвижении. В зависимости от формы патологии и степени тяжести, может проявляться в течение первых дней после приступа либо в течение более длительного срока.
Нарушение функции глотания
Возникает из-за нарушения рефлекторного процесса либо паралича мимических мышц. Также является последствием стволового инфаркта.
Может проявляться:
- Затруднением при пережевывании еды.
- Трудностью проглатывания пищи.
- Болью в процессе продвижения еды.
- Попаданием частичек пищи из ротовой полости в органы дыхания, в частности, в нос.
Формирование пролежней
Отмечается у парализованных больных из-за длительного пребывания в одном положении. К тканям в таком случае поступает меньше питательных веществ. Как результат – их голодание и дальнейшая гибель. Страдают в основном зоны, тесно прижатые к кровати.
Воспаление легких
В результате паралича больной не может откашливать скапливающуюся в бронхах мокроту, которая попадает в легкие. Далее начинается воспаление.
Депрессивное состояние
Наиболее частое последствие, сводящее к минимуму результативность лечения и реабилитации. Необходима помощь квалифицированного психолога и курс антидепрессантов.
Кома
Одно из опасных последствий, считающееся переходным состоянием к смерти. В этот период отмечается:
- замедление обмена веществ;
- снижение температуры тела;
- изменение характера дыхания;
- впадение в бессознательное состояние;
- отсутствие реакции на внешние раздражители.
Прогноз при коме преимущественно неблагоприятный.
Специальные методы лечения острого инсульта. Реперфузионная терапия
Основные методы реперфузии:
- восстановление и поддержание системной гемодинамики (удержание АД на перфузионно достаточном уровне, что отражено в Базовое терапии);
- Тромболизис;
- гемангиокоррекция(антикоагулянты и антиагреганты).
Реперфузия должна быть активной и кратковременной с реперфузионным периодом не более 3-6 часов.
Тромболитическая терапия (ТЛТ)
– единственный метод с высокой степенью доказательности, приводящий к реканализации, дает полную физическую независимость у 1 из 10 пролеченных пациентов.
Виды ТЛТ:
- 1. Медикаментозная ТЛТ: системный внутривенный тромболизис (В/В ТЛТ);
- селективный (внутриартериальный) тромболизис (В/А ТЛТ);
- комбинированный тромболизис (В/А + механический);
- этапный тромболизис (В/В+В/А или механический) – rt-PA bridjing.
- УЗ-деструкция тромба
При поступлении пациента с клиникой инсульта в период «терапевтического окна» необходимо безотлагательно решить вопрос о показаниях и противопоказаниях к внутривенному тромболизису.
В любом случае лучше лечить, чем не лечить!
В/А ТЛТ показан пациентам с окклюзией проксимальных сегментов интрацеребральных артерий. Его применение предполагает пребывание пациента в инсультном центре высокого уровня с круглосуточным доступом к церебральной ангиографии. В/А ТЛТ — метод выбора у пациентов с тяжелым ишемическим инсультом давностью до 6 часов, при инсульте в ВББ – до 12 часов. Во время эндоваскулярного вмешательства возможно В/А введение тромболитика (только на основе принятого и утвержденного внутреннего протокола ввиду отсутствия разрешительного документа для применения тромболизиса за пределами 4,5 часов «терапевтического окна» и применение механических методов реканализации.
Важным является то, что возможность проведения эндоваскулярного (В/А) вмешательства не должна быть основанием для отказа от В/В ТЛТ в соответствии с показаниями.
Претендентами на эндоваскулярные технологии могут быть пациенты:
- 1. Вышедшие за временные рамки В/В ТЛТ (до 6 часов у пациентов с инфарктом головного мозга в каротидной системе);
- 2. С неизвестным по времени – «ночным» инсультом (до 8 часов) при окклюзии основной артерии, т.к. бездействие фатально!
- 3. С окклюзией дистальных отделов ВСА, с Т-окклюзией, с окклюзией М1- и М2-сегментов СМА, с базилярной окклюзией, после проведения неэффективной В/В ТЛТ. При этом для перевода в ангиохирургическую операционную не требуется верификация реканализации. Эндоваскулярные вмешательства проводятся под многокомпонентным медикаментозным наркозом в отделении рентгенохирургических методов диагностики и лечения (полная неподвижность головы во время манипуляций).
Согласно Рекомендациям Европейской Организации Инсульта (2009)
В/венное введение rt-PA рекомендуется в первые 3 часа от появления первых признаков инфаркта головного мозга из расчета 0,9мг/кг с введением 10% болюсом и последующей инфузией в течение 60 мин. Доказано, что В/В ТЛТ также успешен при проведении между 3-4,5 часов после появления первых симптомов инсульта.
Перед ТЛТ рекомендуется коррекция АД в случае его повышения до 185/100 ммртст и выше.
В качестве дополнительного метода лечения острой окклюзии СМА в течение 6-часового «терапевтического окна» рекомендуется В/А ТЛТ.
В/А ТЛТ проводится в случае острой базилярной окклюзии у избранных пациентов. В/В ТЛТ в случае окклюзии основной артерии является допустимой альтернативой даже после 3 часов.
В/В ТЛТ при ишемическом инсульте должен проводиться в условиях палаты (блока) интенсивной терапии многопрофильной больницы при обязательном наличии круглосуточных служб нейровизуализации и клинической лабораторной диагностики. Потенциальные риски и польза должны обсуждаться с пациентом и его семьей.
При принятии решения о проведении ТЛТ необходимо обеспечить мониторирование не менее 48 часов АД, ЧСС, ЧД, температуры тела, сатурации кислородом, контроль биохимических показателей крови. Уровень АД и биохимические показатели крови не могут быть абсолютным препятствием к проведению ТЛТ, при условии их коррекции в период допустимого «терапевтического окна» тромболизис возможен.
В качестве тромболитика на сегодняшний день (основываясь на доказательности) возможно применение единственного препарата: рекомбинантного тканевого активатора плазминогена (rt-PA) — АЛЬТЕПЛАЗА, АКТИЛИЗЕ.
По результатам анализа зарубежного опыта (более чем 10-летнего применения В/В rt-PA , к примеру, 10 лет назад в обычном сосудистом центре в Германии или Испании проводилось в среднем по 15 ТЛТ в год, сейчас – 70-80) стало очевидно, что использование подхода «всех под одну гребенку» неэффективно. Применение В/В ТЛТ приводит к успеху не во всех случаях острого инсульта, поскольку не все инсульты одинаковы. При небольших очагах ТЛТ неоправдана и экономически, т.к. небольшой инсульт хорошо отстраивается и при обычном лечении. С другой стороны – большие инсульты, вызванные окклюзией средних и крупных сосудов, являются сложным моментом внутривенного тромболизиса, при котором частота достижения лечебного эффекта низкая. При тандемных окклюзиях ВСА и СМА применение В/В ТЛТ обычно неэффективно. Тем не менее, применение В/В ТЛТ остается стандартным методом лечения всех пациентов с окклюзией крупных артерий, когда нет каких-либо противопоказаний.
Острая окклюзия СМА относится к наиболее часто встречаемым типам окклюзии у пациентов с инсультом, и часто обусловлена кардиогенной эмболией или заболеванием крупных артерий. Естественное течение болезни при не леченной острой окклюзии СМА имеет неблагоприятный прогноз, включающий такие исходы как стойкое ограничение жизнедеятельности (более 70%), и смерть (20%). Установлено, что В/В ТЛТ эффективна только в 1/3 случаев, когда наступает полное восстановление. Однако важна не просто реканализация. Эффективна только своевременная, быстрая реканализация, достигнутая в пределах «терапевтического окна», т.е. до развития необратимых изменений в головном мозге. Поздняя реканализация, не сопровождающаяся клинически значимым улучшением, малоэффективна. Однако это лучше, чем отсутствие терапии.