Определение
Нейроэпителиальные кисты (НК), также называемые нейроглиальными или глио-эпендимными кистами, являются аномалиями развития, возникающими в результате поглощения части развивающейся нейроэктодермы, из лептоменингиальной нейроглиальной гетеротопии, или из складок сосудистой мягкой мозговой оболочки в случае хориоидальных кист борозд. НК могут быть классифицированы в зависимости от местоположения в интравентрикулярную, хориоидальной борозды, и интрапаренхимальные кисты.
Морфология
Внутрижелудочковая нейроэпителиальная киста
Внутрижелудочковая нейроэпителиальная киста возникают из сосудистого сплетения, как правило, на уровне клубочка в треугольнике из бокового желудочка. В таком месте, они часто являются двусторонними, и, как правило, не требуют никакого лечения. Однако они могут увеличиваться из-за скрытной деятельности волоскового эпителия.
Рис.1 Киста щели Биша (киста хориоидной щели)
Благодаря взаимосвязи между хориоидальной щелью и сосудистого сплетения, кисты, связанны с хориоидной щелью считаются нейроэпителиального происхождения, хотя они также были классифицированы среди паутинных кист. Из-за их расположение близко к гиппокампу, который часто сжимается, они может вызвать сложные парциальные припадки.
Рис.2 Интрапаренхимальные НК
Интрапаренхимально расположенные нейроэпителиальная киста очень редки. Дифференциация от расширенных периваскулярных пространств (см. ниже) может оказаться невозможной на изображениях, хотя расположение в перекомиссуральном или перивентрикулярных областях и множественность решительно выступаем в сторону дилатации периваскулярных пространств. Иногда, с высоким разрешением МРТ может позволить обнаружить крошечную полосу, соответствующую пространству входа сосуда. В отсутствии таких функций, они могут считается интрапаренхимальные NC. Несколько гистологически доказанных случаев показывали глио-эпендимальных элементы вдоль стенки кисты
Жидкостные коллекторы при анатомических вариантах
Жидкостные коллекторы, иногда как кисты по внешнему виду, могут быть результатом накопления СМЖ в не арахноидальных полостях, которые представляют парафизиологические вариации развития. Эти объёмы обычно вызывают небольшую деформацию смежных структур, и, как правило, находятся у малосимптоматичных или у полностью бессимптомных детей. Эти условия включают псевдокистозное расширение периваскулярных (то есть, Вирхова-Робина) пространств, полости прозрачной перегородки, полости Верге и пространство промежуточного паруса.
Расширение периваскулярных пространств (ПВП или пространства Вирхова-Робина)
Периваскулярные пространства — крошечные пространства, которые окружают артерии, артериолы, вены и венулы, которые проникают в паренхиму мозга. Вопреки тому, что обычно думали, что ПВП не являются непрерывными с субарахноидальным пространством. Скорее, они разделяются один (кора) или двойной (базальные ганглии) слой мягкой мозговой оболочки, что инвагинирует с проникающими артериями.
Таким образом, мягкая мозговая оболочка отделяет ПВП от субарахноидального пространства, и ПВС не заполнены СМЖ, а скорее с интерстициальной жидкостью, с пиа матер, действующий в качестве регулирующего раздела между двумя отсеками. ПВС также функционально важны в ликвидации высоко молекулярных веществ от мозга. Таким образом, блокирование таких путей может привести к накоплению этих веществ во внеклеточных пространствах мозга.
На снимках ПВП появляются как гладко отграниченные круглые, линейные параллельные области, которые по интенсивности сигнала как СМЖ. Таким образом, они ↓ на КТ, ↓ на T1, ↑ на T2 и ↓ на FLAIR. Перифокальный глиоз отсутствует. Они, как правило, группируются вокруг передней комиссуры и нижние части базальных ганглиев, а также во внешней капсуле.
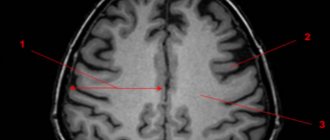
Рис.3
Перивентрикулярном регионы, особенно кзади вокруг треугольников, являются еще одним типичным расположением видных ПВП. В отличие от других областей, перивентрикулярные ПВП могут быть окружены гиперинтенсивным ободок на FLAIR в педиатрической возрастной группе. Это может отражать не полную миелинизацию белого вещества (то есть, терминальные зоны) или, возможно, спонгиозные изменения. В белом веществе, их ориентация, как правило, радиальная, отражая курс проникающих артерий в пределах паренхимы мозга.
Нормальный диаметр ПВП не превышает 5 мм в нормальных условиях. Однако, известны случаи откровенной дилатации ПВП, что может иметь место в отсутствие любого патологического состояния как анатомический вариант. «Гигантские» ПВС может достигать 3 см в диаметре и их может быть трудно отличить от нейроэпителиальных кист на изображениях. Признание радиальной ориентации или прямой визуализации центральный на МРТ высокого разрешения является полезным для правильного диагноза. Иногда, расширение ПВП может быть распространено и вовлекает оба полушария головного мозга.
Несколько патологических состояний могут быть охарактеризованы расширением ПВП. В педиатрической возрастной группе, это включает болезни накопления, такие как мукополисахаридозы (т.е. типы I и II). В этих расстройствах, блокирование ПВП, как полагают, приводит к накоплению аномальных материалов в ПВП. В таких случаях, ПВП расширение заметно включает в себя, кроме перивентрикулярного белого вещества — мозолистое тело. Таким образом, обнаружение нескольких каллозальных ПВС должна побудить метаболические исследования. Кроме того, ПВП могут предоставить маршрут для распространения ряд заболеваний, в том числе инфекции, воспаления, демиелинизация и опухоли.
Полость прозрачной перегородки и полость Верге
Прозрачная перегородка представляет собой тонкую двухслойную завесу расположенную между передними частями корпуса мозолистого тела выше, и передними колоннами свод и передняя спайкой ниже
Полость прозрачной перегородки (ППП) представляет собой виртуальную среднюю линию. Полость между двумя листками перегородки под мозолистым телом. Продолжение полости в пространство между гиппокампальной спайкой ниже, и каллозального перешейка и валика выше, называется полость Верге (ПВ).
ППП присутствует у большинства (т.е. 97%) лиц, в 85% в 2 месяца, а в 41% через 3 месяца послеродового возраста, в то время как это обнаруживается в 12% -20% зрелых мозгов. CV обнаруживается в 100% плодов на 6 месяцев беременности но только у 30% лиц в перспективе; заболеваемость у зрелых мозгов составляет 1% -3%. Франк дилатация ППП и резюме часто представляет случайный вывод в нейровизуализации выполнены для ряда причин.
Головные боли являются частым беспокойством, хотя трудно соотнести головные боли с дилатационной ППП/ПВ. Увеличение распространенности аномальной ППП/ПВ было отмечено у пациентов с детства больных шизофренией и другими аффективными расстройствами. Увеличение распространенности аномальной ППП также рассматривалось маркером задержки неврологического развития.
На снимках, узнавание ППП/ПВ простое. Дилатация ППП, либо изолировано, либо связано, как полагают, с кистой, когда она превышает 10 мм в поперечном диаметре. На сагиттальных изображениях отделяется смещение свода вниз от мозолистого тела, что является типичной находкой.
Прогрессивное расширение вены отмечается у нескольких лиц, либо как единичное изменений или совместно с желудочковой дилатацией.
Рис.4
Киста прозрачной перегородки. Рис.4а и Киста промежуточного паруса Рис.4b Рис. 4c
Киста промежуточного паруса
Промежуточный парус образует крышу III желудочка и состоит из двойного слоя мягкой мозговой оболочки, которая составляет сосудистое тело, включающего сосудистое сплетение из третьего желудочка, расширяющегося от шишковидного тела к отверстиям Монро.
Киста промежуточного паруса (КПП) является потенциальным пространством помещенным между задней частью третьего желудочка ниже и спаечной пластиной выше. Анатомия КПП еще предмет дискуссий. КПП был по разному описан как лежащий выше сосудистого тела третьего желудочка или в пределах двойного слоя мягкой мозговой оболочки, а так же быть выше, или содержать, внутренние мозговые вены.
Однако, все авторы сходятся что КПП имеется, вопреки отдельно существующим полостям прозрачной перегородки и полости Верге, не исключается при этом из путей потока СМЖ и действительно сообщается кзади с субарахноидальных пространством цистерны четверохолмия. КПП присутствует у 2%-3% детей старше 2 лет и, как правило, является случайной находкой, хотя имелись сообщения о связи с психической и двигательной отсталостью развития, эпилепсией, и инфантильным аутизмом.
Кистозную дилатацию КПП лучше оценивать на сагиттальном изображении МРТ, образуя полость заполненную СМЖ, что лежит ниже перешейка и валика мозолистого тела и не распространяется вентральнее столбов свода. Парные внутренние мозговые вены обычно расположены вблизи и на боковых сторонах сосудистого сплетения III желудочка, а затем направлены кзади под валика мозолистого тела и присоединяются к вене Галена.
Наличие кистозной дилатации КПП под валиком мозолистого тела сопровождается нисходящим отклонением внутренних церебральных вен, в то время как свод остается на месте. Это представляет собой заметное отличие КПП от проявление полости Верге.
Материал и методы
Проведен поиск в базах данных «PubMed», «Google Scholar» и «Cochrane Library» по ключевым словам: киста прозрачной перегородки, полость Верге, киста промежуточного паруса, эндоскопическая фенестрация, гидроцефалия. Отобраны оригинальные исследования, обзорные статьи, описания клинических случаев. Не включались работы на языках кроме русского и английского, а также те, для которых недоступны ни реферат, ни полный текст исследования. Из анализа также исключены публикации, посвященные асимптомным кистам. Полученные сведения сгруппированы и проанализированы с использованием табличного редактора Microsoft Excel. Определена частота встречаемости следующих клинических симптомов: головная боль; отек дисков зрительных нервов; нарушение функции черепно-мозговых нервов (без конкретизации); судорожный синдром; снижение интеллекта и задержка психомоторного развития (у детей); головокружение, тошнота и рвота; нарушение походки; нарушение зрения (без конкретизации); психические нарушения (агрессия, гиперактивность, апатия, абулия, депрессия и др.); гидроцефалия. Проанализированы сведения о механизмах формирования, структуре, эпидемиологии и патофизиологии полостей и кист указанной локализации, их классификации, а также о методах диагностики, показаниях и методах хирургического лечения. При анализе клинических проявлений не проводилось разграничения между симптомными кистами прозрачной перегородки, полости Верге и промежуточного паруса.
Источник информации
«Pediatric Neuroradiology. Brain. Head, Neck and Spine» Автор: Tortori-Donati, Paolo, Rossi, Andrea
Перевод выполнил — врач-рентгенолог, к.м.н. Власов Евгений Александрович, представленные рисунки — диагностические сканы мозга, взяты из личного архива Власова Е.А. не имеют отношения к «Pediatric Neuroradiology. Brain. Head, Neck and Spine» и могут быть найдены в DICOM архиве сайта.
Автор: врач-рентгенолог, к.м.н. Власов Евгений Александрович
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
Если у вас остаются сомнения в выводах по результатам вашего МРТ — вы можете заказать пересмотр вашего исследования с подробной расшифровкой здесь:
Результаты
Найдено 123 публикации, соответствующие критериям поиска, для 72 доступны реферат или полный текст исследования. Подавляющее большинство работ (57,79%) — описание отдельных клинических случаев и небольших серий (менее 5 наблюдений); 15 (21%) публикаций представляют собой серии более 5 наблюдений, 8 (11%) публикаций содержат сведения о 10 и более пациентах. Результаты анализа литературных данных о частоте встречаемости отдельных клинических проявлений и частоте развития гидроцефалии у пациентов с симптомными кистами представлены в табл. 1. Обзор сведений о распространенности КПП, КПрП и КПВ представлен в табл. 2 [1—11].
Таблица 1. Сведения о частоте встречаемости отдельных клинических проявлений и частоте развития гидроцефалии у пациентов с симптомными кистами срединной локализации
| Количество публикаций: | 123 |
| вошли в исследование | 72 |
| не вошли в исследование | 51 |
| Количество пациентов | 368 |
| Симптом, n (%): | |
| головная боль | 184 (50) |
| судорожный синдром | 87 (23,6) |
| снижение интеллекта/задержка психомоторного развития | 74 (20,1) |
| нарушения психики | 58 (15,8) |
| головокружение, тошнота, рвота | 40 (10,9) |
| нарушение сознания | 36 (9,8) |
| нарушения походки | 33 (9) |
| нарушения зрения | 31 (8,4) |
| отек дисков зрительных нервов | 17 (4,6) |
| нарушения функций черепно-мозговых нервов | 15 (4) |
| Гидроцефалия | 61 (16,6) |
Таблица 2. Основные публикации по эпидемиологии срединных ликворных кист
| Публикация | Метод исследования | Количество наблюдений | Контингент | Результаты |
| W. van Wagenen, 1934 [1] | Аутопсийный материал, нефиксированный | 30 | Не уточняется | КПП — ٦٠% |
| J. Schwidde, 1952 [2] | Аутопсийный материал, фиксация в 10% растворе формальдегида | 1032 | Новорожденные, дети, взрослые до 90 лет | ППП — ٢٠,٣٤% ПВ — ٢,٣٢% |
| J. Larroche и соавт. 1961 [3] | Аутопсийный материал | Нет данных | Нет данных | ППП — ١٠٠٪ <�٨,٥ месяцев, ٨٢٪ доношенных ПВ — ١٠٠٪ <�٦ месяцев, ٣٠٪ доношенных |
| H. Schunk 1963 [4] | Фотографии макропрепаратов | 307 | Пациенты, умершие от неврологических заболеваний | ППП — ٦٠,٢% ППП ≥5 мм — ٠,٩% |
| J. Finke и соавт., 1968 [5] | Пневмоэнцефалография | 7711 | Не уточняется | ППП — ١,٧% |
| D. Babcock и соавт., 1981 [6] | Транскраниальное УЗИ | 102 | Новорожденные, дети до 9 месяцев | ППП — ٤٢٪ (٦٢٪ — у недоношенных, ٥٠٪ — у родившихся в срок) |
| S. Nakano и соавт., ١٩٨١ [٧] | КТ | 1050 | Новорожденные и дети до 14 лет, с неврологическими заболеваниями | ППП — ٢,٢٪ ППП+ПВ — ٣٪ ПВ — ٠,٤٪ |
| K. Akiyama и соавт., 1983 [8] | КТ | 2722 | Взрослые пациенты | ППП — ٢,٦% |
| S. Mott и соавт., 1992 [9] | Транскраниальное УЗИ | 108 | Недоношенные новорожденные (<35 недель) | ППП — 100% средняя ширина полости — 5 мм |
| J. Kwon и соавт., 1998 [10] | МРТ | 113 | Пациенты психиатрической клиники и контрольная группа | ППП >٥ мм — ٣٠,٤٪ пациентов с шизофренией и ١٠,٣٪ пациентов контрольной группы |
| K. Wang и соавт., 2004 [11] | КТ и МРТ | 54000 | Не уточняется | КПП — ٠,٠٤% |
Примечание. КПП — киста прозрачной перегородки; КТ — компьютерная томография; МРТ — магнитно-резонансная томография; ПВ — полость Верге; ППП — полость прозрачной перегородки; УЗИ — ультразвуковое исследование.