Невролог
СЕМЕНОВА
Ольга Владимировна
Стаж 5 лет
врач-невролог, заведующий кабинетом диагностики и лечения когнитивных расстройств
Записаться на прием
Патологию, характеризующуюся ростом объема жидкости в головном мозге больного, называют гидроцефалией. Это состояние способствует повышению давления внутри черепа, из-за чего у человека развиваются многочисленные нарушения деятельности мозга. Заболеванию подвержены все возрастные группы, начиная от детей пренатального периода развития до пожилых людей.
Основная информация о патологии
Особая спинномозговая жидкость, или ликвор, вырабатывается в сосудистых сплетениях головного мозга, называемых желудочками, и заполняет субарахноидальное пространство. Излишки ликвора выводятся в кровоток через арахноидальную оболочку. При возникновении нарушений всасывания, циркуляции либо при чрезмерном выделении ликвора развивается гидроцефалия. Она может быть врожденной либо приобретенной в результате определенных заболеваний. Кроме того, различают следующие формы болезни:
- внутреннюю гидроцефалию – переполнение ликвором одного или нескольких желудочков внутри мозга;
- наружную гидроцефалию – нагнетание жидкости между мозгом и обволакивающей субарахноидальной оболочкой.
В острой форме болезнь развивается в течение нескольких дней. Подострое течение предполагает развитие декомпенсации в течение месяца с момента появления первых симптомов, хроническое – дольше полугода. Кроме того, в классификации гидроцефалии присутствуют стабилизированная и прогрессирующая формы патологии, характеризующиеся, соответственно, стабильностью либо постепенным повышением давления внутри черепа.
Эпендимомы
Чаще локализуются внутри желудочковой системы головного мозга. Симптомы эпендимомы напрямую зависят от расположения опухоли и её размеров, наличия и выраженности гидроцефалии.
Диагностика: золотым стандартом является МРТ без и с контрастным усилением. Необходимо выполнить снимки головного мозга и всех уровней спинного мозга в связи с высокой частотой метастазирования. Желательно в дополнение к стандартным режимам (Т1, Т2, Т1 с контрастом) выполнить FLAIR.
Признаки болезни у взрослых
Как правило, гидроцефалия головного мозга у взрослого человека или у подростка напрямую связана с повышением внутричерепного давления, из-за чего больной ощущает:
- сильную головную боль, которая не уменьшается при приеме анальгетиков;
- ощущение внутреннего давления на глазные яблоки;
- тошноту, иногда доходящую до рвоты;
- нарушения координации, из-за которых походка становится неустойчивой, движения рук – резкими и размашистыми, меняется почерк и т. д.;
- шум в ушах, нарушения остроты зрения, выпадение отдельных участков пространства из поля зрения.
Иногда изменения отражаются на эмоциональной сфере пациента, вызывая быструю смену настроений без видимых причин, неврастенические проявления и немотивированную агрессию.
Магнитно-резонансная томография (МРТ) в Санкт-Петербурге
Следующие опухоли головного мозга могут располагаться внутри желудочков: эпендимома, субэпендимома, папиллома сосудистого сплетения, центральная нейроцитома, менингиома, гигантоклеточная опухоль.
Большинство перечисленных опухолей локализуются в боковых желудочках. Оптимальным методом диагностики внутрижелудочковых опухолей является МРТ головного мозга.
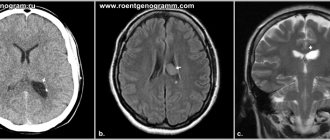
Эпендимома составляет 2-9% от внутричерепных опухолей и 6% от глиом. Из эпендимальных опухолей у взрослых встречается субэпендимома. Она составляет около 8% от эпендимальных опухолей и располагается у стенки желудочка. Пики частоты собственно эпендимомы приходится на возраст 5 лет и 34 года. Опухоль происходит из эпендимоцитов.Обычно это доброкачественные формы. В 60-70% случаев опухоль локализуется инфратенториально в области IV желудочка и в 5-8% в полушариях мозжечка. Гораздо реже обнаруживается супратенториальная локализация эпендимомы: в полушариях вблизи желудочков (на коронарных МРТ срезах по виду напоминает “цветную капусту”), в области III желудочка. Доброкачественные эпендимомы имеют экспансивный тип роста. Внутренняя структура неоднородная в связи с кистами (43-83% случаев) и кальцификацией (50% случаев). Контрастное усиление наблюдается в трети случаев. Анапластическая эпендимома (градация III) метастазирует по ликворным путям.
Менингиома – самая частая из неглиальных опухолей головного мозга, относится к оболочечным опухолям. В области сосудистых сплетений желудочков они встречаются исключительно редко, может быть проявлением нейрофиброматоза 2 типа. Внутрижелудочковые менингиомы у детей встречаются в 20%, в то время как у взрослых в 10 раз реже. Менингиомы имеют типичные черты при МРТ, обычно однородные, с четким контуром, хорошо контрастируются.
К доброкачественным образованиям боковых желудочков относятся эпендимальные кисты. Они представляют собой отшнуровку выстилки желудочка. При МРТ они ликворного сигнала, ожнородные, с четким контуром и не контрастируются.
Опухоли сосудистого сплетения желудочков в целом составляют примерно 3% опухолей мозга у детей. На первом году жизни их частота достигает 20%. Обычно они локализуются в боковых желудочках (80%) и редко в IV и III желудочках, а также мосто-мозжечковом углу. У взрослых, напротив, они встречаются обычно в IV желудочке. Описаны двухсторонние опухоли.
Папилломы относятся к доброкачественным опухолям. Их частота 0,4-0,6% от всех опухолей мозга во всех возрастных группах и 1,5-6% опухолей мозга у детей. В первые 2 мес. жизни наблюдается 40% папиллом. Клинически опухоль проявляется в виде отставания в развитии, эпилепсии и проявлений масс-эффекта (гидроцефалия, выпадение полей зрения и т.д.). При МРТ внутри желудочка выявляется образование низкой интенсивности сигнала на Т2-взвешенных изображениях и изо- или гипоинтенсивное на Т1-взвешенных. Со стороны опухоли боковой желудочек резко расширен, вокруг него отмечается сигнал высокой интенситвности, что связано с трансэпендимальной резорбцией жидкости. Образование выбухает из желудочка, инфильтрируя его края, переходит на паравентрикулярное белое вещество. Отёк вокруг опухоли выражен. Внутренняя структура опухоли может быть неоднородной за счёт кальцификации (примерно треть случаев). Контрастное усиление хорошее.
Карциномы, составляющие около 20% опухолей сосудистого сплетения, диссеминирует по желудочковой системе и субарахноидальным пространствам, прорастают ткань мозга и кость. На Т2-взвешенных томограммах они ярче папиллом и выражено неоднородны. При МРТ выявляется гипоинтенсивное или изоинтенсивное образование внутри желудочка на Т1-взвешенных томограммах. На Т2-взвешенных томограммах опухоль низкой интенсивности сигнала. Со стороны опухоли определяется выраженная гидроцефалия и высокий сигнал вокруг самих желудочков в связи с трансэпендимальной резорбцией жидкости. Образование выбухает из желудочка, инфильтрируя его края с переходом на перивентрикулярное белое вещество. Отек вокруг опухоли выраженный. Внутренняя структура часто неоднородная за счет кальцификации (примерно четверть случаев). Контрастное усиление хорошее. Карциномы ярче на Т2-взвешенных томограммах и выраженно неоднородны.
Центральная нейроцитома составляет 0,25-0,5% от опухолей мозга и относится к нейрогально-глиальным опухолям. Имеет градацию II. Прогноз благоприятный.
В 3 желудочке типично располагается и гигантоклеточная опухоль. Гигантоклеточная астроцитома служит одним из характерных проявлений туберозного склероза, заболевания из группы факоматозов. Кроме того, это типичное место коллоидной кисты 3 желудочка, относящейся к аномалиям развития, и требующей дифференциальной диагностики с внутрижелудочковыми опухолями. В отличие от коллоидной кисты она неоднородной структуры при МРТ и КТ за счет кальцинатов.
В 4 желудочке у взрослых изредка встречаются папилломы сосудистого сплетения. Там же могут быть расположены эпидермоидные и дермоидные кисты. Метастазы и гемангиобластомы локализуются изначально в стволе мозга или полушариях мозжечка, но могут распространяться на 4 желудочек. Опухоли 4 желудочка оптимально обследуются методом МРТ, так как он, в отличие от , не дает артефактов. Все опухоли хорошо контрастируются.У детей опухоли 4 желудочка встречаются гораздо чаще, чем у взрослых. Это астроцитомы (чаще пилоцитарная), медуллобластомы и эпендимомы. Детские стволовые опухоли также могут расти в сторону 4 желудочка.
Медуллобластома относится к примитивным нейроэктодермальным опухолям. Она составляет 15-20% от всех опухолей мозга у детей и свыше трети опухолей задней черепной ямки в этой возрастной группе. Примерно в 75% случаев медуллобластома обнаруживается у детей первых 10 лет жизни. Соотношение полов М:Ж как 2-4:1. Опухоль злокачественная, быстро растет по средней линии вдоль червя мозжечка обтурируя IV желудочек и вызывая окклюзионную гидроцефалию. Спускаясь вниз, опухоль может проходить через большое затылочное отверстие в большую цистерну. Медуллобластома метастазирует по ликворным путям и в 5% случаев гематогенно в лимфоузлы, кости и печень. Клинические проявления состоят из тошноты, рвоты, диплопии, атаксии. При МРТ обычно выявляется однородное образование по средней линии в нижних отделах мозжечка, гипоинтенсивное на Т1-взвешенных томограммах. На Т2-взвешенных МРТ она, как правило, гиперинтенсивна, хотя встречаются исключения. Внутренняя структура опухоли обычно однородная, Кальцификаты, зоны некроза и кисты наблюдаются в 10-15% случаев. Контрастирование хорошее, однородное. Гидроцефалия имеется почти у всех больных. Часто встречаются лептоменингеальные метастазы.
Астроцитома мозжечка обычно доброкачественная (градация I) пилоцитарного подтипа. Пик частоты приходится на возраст 5-9 лет. Диффузный фибриллярный подтип встречается заметно реже, обычно у подростков. Он отличается инфильтративным ростом и неблагоприятным прогнозом. Первичным источником астроцитомы является червь мозжечка. Опухоль располагается по средней линии, но может и прорастать в полушарие мозжечка. Лишь 10% опухолей чисто солидные, остальные имеют кистозный некротический центр или почти целиком состоят из кисты с опухолевой тканью внутри ее стенки. Клинические проявления состоят в слабости, атаксии и треморе.
При МРТ опухоль гипоинтенсивна на Т1-взвешенных МРТ и гиперинтенсивна на Т2-взвешенных МРТ. Отличить кистозный компонент от солидного бывает очень затруднительно, так как киста содержит много белка. Помогает контрастирование, при котором солидная часть усиливается. Узел может быть округлым или плоским. Стенки кисты не контрастируются. В отличие от кисты стенки некротической полости контрастируются. Часто наблюдается окклюзионная гидроцефалия.
Эпендимома составляет 9-16% от опухолей ЦНС у детей, причем 60-70% из них локализуется инфратенториально. У детей эпендимома чаще возникает до 5 лет. Редко встречается эмбриональный вариант – эпендимобластома, очень злокачественная опухоль. Степень дифференцировки эпендимом может быть различной, чаще наблюдается доброкачественный подтип. Располагаясь изначально внутри IV желудочка, она имеет тенденцию к вростанию в ствол, переходу на спинной мозг или, реже, к прорастанию через отверстия Люшка в мостомозжечковый угол. Клинические проявления состоят из тошноты, рвоты, атаксии, диплопии, и выпадения функции черепных нервов.
При МРТ эпендимома почти неотличима от медуллобластомы или астроцитомы. Обычно она негомогенна за счет микрокровоизлияний, кальцификации, мелких кист и сосудов. КТ помогает подтвердить наличие кальцинатов (свыше 40% случаев), которые заметно реже встречаются при медуллобластоме. Кистозный компонент встречается в 20% случаев. В ряде случаев помогает симптом “растаявшего воска”: опухоль как бы стекает вдоль краев IV желудочка, охватывая ствол и не вызывая заметного масс-эффекта. В 90% случаев опухоль хорошо контрастируется.
При МРТ в СПб дифференциальную диагностику опухолей задней черепной ямки у детей мы проводим с сосудистой мальформацией, абсцессом, эпидермоидом и дермоидом. Эти опухоли и другие образования лучше видны в высоких полях, несколько хуже в низкопольных открытых МРТ. Обследование детей МРТ СПб дает возможность в специализированных детских учреждениях, что предпочтительнее.
Оставить отзыв.
МРТ в Санкт-Петербурге USA
Признаки у детей
Благодаря подвижности черепных костей дети, особенно новорожденные и малыши первых лет жизни, не испытывают чрезмерного роста давления внутри черепа. Проявлениями гидроцефалии головного мозга у ребенка являются:
- увеличенная голова;
- выбухший родничок без пульсации (у детей первых месяцев жизни);
- выпуклые вены на голове;
- ограниченная подвижность глазных яблок при движениях кверху;
- раздвижение черепных швов.
При врожденном развитии болезни или появлении патологии у новорожденных ребенок практически всегда отстает в своем развитии от сверстников: позже начинает держать голову, садиться, слабо реагирует на попытки общения.
У детей с выраженной патологией формируются характерные внешние признаки гидроцефалии: большая шарообразная голова с истонченной кожей, глубоко посаженные глаза, оттопыренные уши. Такие дети отличаются малоподвижностью, из-за чего часто страдают ожирением. Практически всегда заболевание приводит к интеллектуальной и эмоциональной недостаточности: дети растут вялыми, безынициативными, не испытывают привязанности к родственникам.
У вас появились симптомы гидроцефалии?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Из-за чего развивается заболевание?
Существует множество факторов, оказывающих влияние на механизм циркуляции цереброспинальной жидкости, причем они различны для внутриутробного развития и для приобретенных форм патологии.
К причинам гидроцефалии врожденного типа относят:
- отклонения в формировании ликворной системы мозга;
- пороки строения подпаутинного пространства;
- аномалии краниовертебральной области;
- влияние внутриутробных инфекций;
- родовые травмы.
В случаях приобретенной гидроцефалии причины нарушения циркуляции ликвора резко отличаются. Это:
- инфекционные воспаления ткани и оболочек головного мозга;
- травмы черепно-мозговой локализации;
- патологические процессы в сосудах мозга (инсульты, кровоизлияния, гематомы);
- внутримозговые опухоли, кисты желудочка.
Иногда встречается атрофическая форма заболевания, развивающаяся вследствие возрастной или травматической атрофии тканей мозга при нарушениях мозгового кровообращения.
Как диагностируют?
Как правило, диагностика гидроцефалии не представляет затруднений: врач определяет наличие патологии уже во время первого осмотра. Однако для выявления причин развития болезни, характера и степени поражения могут понадобиться инструментальные исследования:
- рентгенограмма черепной коробки;
- томография (компьютерная или магнитно-резонансная);
- эхография;
- люмбальная пункция и последующее исследование ликвора.
Кроме того, может возникнуть необходимость в проведении офтальмологических исследований для оценки нарушений зрения.
Как лечат?
В зависимости от этиологии и тяжести болезни может быть выбрано консервативное или хирургическое лечение гидроцефалии. Консервативная терапия наиболее эффективна в случаях развития нарушений из-за воспалительного процесса, травмы или незначительного кровоизлияния и заключается в устранении причины болезни. Чтобы снизить внутричерепное давление и облегчить состояние пациента, назначают мочегонные лекарственные препараты.
Хирургическое вмешательство показано при врожденных патологиях для коррекции пороков развития, а также при наличии объемных процессов – больших внутричерепных гематом, опухолей, абсцессов и т.д. В случае, когда устранить причину не удается ни консервативным лечением, ни хирургическим удалением, нейрохирург назначает шунтирующую операцию и создает добавочные пути для оттока излишков спинномозговой жидкости.
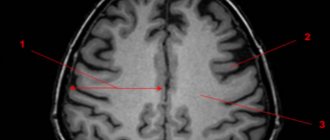
Диагностика опухоли боковых желудочков
Золотым стандартом является МРТ без и с контрастным усилением. При подозрении на опухоль, для которой характерно метастазирование в пределах ликворопроводящих путей (например эпендимома), необходимо выполнить снимки головного мозга и всех уровней спинного мозга. Желательно в дополнение к стандартным режимам (Т1, Т2, Т1 с контрастом) выполнить FLAIR.
Лечение опухолей боковых желудчоков хирургическое. Объём хирургического вмешательства зависит от этиологии опухоли. Либо выполняется шунтирующая операция, либо удаление опухоли боковых желудочков. В лечении опухоли боковых желудочков радиохирургия, как правило, не играет решающей роли.
Прогноз
Зависит от типа опухоли и степени её злокачественности.
IV желудочек располагается в области задней черепной ямки. Опухоль 4 желудочка головного мозга — это различные неопластические образования, локализующиеся в полости 4 желудочка и исходящие из его стенок.