В клинике «САНМЕДЭКСПЕРТ» работают опытные врачи, знакомые с инновационными принципами диагностики сосудистых проблем с НС и признанными в мире методами лечения. Специалистам помогает хорошее владение современным диагностическим оборудованием.
Команда нашей клиники, в которую входят неврологи и доктора других специализаций, сосредоточится на подборе индивидуального лечебного курса. Это поможет предотвратить возможные сосудистые катастрофы, приостановить развитие имеющихся неврологических дефектов. К сосудистым заболеваниям нервной системы относят класс патологий, который влияет на деятельность многих органов и систем организма. Их можно условно разделить на два больших класса:
- патологии центральной нервной системы (ЦНС);
- болезни периферической нервной системы.
Сосудистые заболевания ЦНС
Центральная нервная система является связующим звеном между всеми органами человека, отвечает за их согласованное функционирование. ЦНС ответственна за чувствительность и двигательную активность организма. Проблемы в функционировании ЦНС вызывают нарушение продуктивной работы систем и органов. Большинство сосудистых болезней связаны с нарушениями мозгового кровообращения. Часто они приводят к инвалидизации. Этот класс болезней – наибольшая проблема современной медицины.
Чтобы мозг функционировал, ему нужно много крови (до 14% от всей циркулирующей в организме) и кислорода (до 20%). Сбой кровоснабжения провоцирует большие сложности в работе мозга, а полный перерыв на 5-8 мин. вызывает необратимые изменения. При нормальном систолическом давлении (60-180 мм рт. ст.) кровоток стабилен. При патологиях (повышенном давлении, ЧМТ, опухолях) и других проблемах начинаются проблемы с кровоснабжением.
К сосудистым заболеваниям мозга относятся:
- Хроническая сосудисто-мозговая недостаточность, включая энцефалопатии.
- Острые нарушения кровообращения мозга (преходящие, а также два вида инсультов).
- Аномалии мозговых сосудов (аневризмы, нарушения венозного и спинального кровообращения).
Провоцировать сосудистые заболевания ЦНС могут сахарный диабет, шейный остеохондроз, гипертония, атеросклерозы.
Заболевания центральной нервной системы
Менингиты — развивается воспалительный процесс оболочек мозга. Наблюдаются общеинфекционные симптомы (озноб, гипертермия, изменения периферической крови и другие) и менингеальный синдром, который включает в себя общую гиперестезию, фото- и фонофобию, ригидность затылочных мышц (при сгибании шеи), специфические неврологические симптомы.
Существует менингизм — клинически проявляется как менингит, но раздражение мозговых оболочек вызвано неинфекционными факторами.
Энцефалиты — группа воспалительных заболеваний головного мозга. Причины: вирусы, другие инфекционные агенты (например, микоплазмы, риккетсии), аллергические факторы. Клиническая картина включает в себя общеинфекционные проявления, очаговые неврологические симптомы (выпадение функций, парезы, афазия и другие проявления).
Миелиты — воспалительные поражения спинного мозга. К специфическим симптомам миелита относят двигательные и тазовые нарушения, корешковые боли, парестезии в конечностях и теле, другие чувствительные расстройства.
В последнее время при лабораторных исследованиях на инфекции часто обнаруживается инфицирование вирусами Эпштейна-Барр, цитомегаловирусами и другими герпесвирусами. Острый период заболевания может протекать как без специфических симптомов, так и в лёгкой форме — лихорадка, температура, слабость, недомогание, головные боли, насморк, кожные высыпания, увеличение лимфатических узлов. То есть представлены все симптомы острой респираторно-вирусной инфекции (ОРВИ). В более тяжёлых случаях развивается распространённое поражение нервов, головного и спинного мозга, а также внутренних органов, высыпания на губах, слизистой рта и половых органах, на коже, по ходу нервных стволов и корешков. Всё это может сопровождаться выраженным болевым синдромом, который сохраняется от нескольких недель до нескольких месяцев в форме нейропатической боли.
Существует масса других инфекционных заболеваний ЦНС (полиомиелит, нейросифилис, токсоплазмоз, паразитарные заболевания ЦНС и другие).
Аутоиммунные заболевания ЦНС — возникают в результате неправильной работы иммунной системы, которая начинает считать чужеродными клетки собственного организма. К ним относят острый рассеянный энцефаломиелит, оптиконевромиелит, рассеянный склероз, оптический неврит. Наиболее часто встречающимся из них является рассеянный склероз. Ему посвящена отдельная статья на нашем сайте.
Исследования последних лет выявили закономерность между проведением некоторых прививок и увеличением вероятности развития многих аутоиммунных заболеваний.
Нейро-дегенеративные заболевания — медленно прогрессирующие заболевания нервной системы, сопровождающиеся медленной гибелью нервных клеток (нейродегенерация). К ним относят болезнь Альцгеймера, болезнь Пика, болезнь Паркинсона, деменция с тельцами Леви, мультисистемная атрофия, кортикобазальная дегенерация и многие другие.
Прионные заболевания — группа редких и тяжело протекающих нейродегенеративных заболеваний (болезнь Крейтцфельдта-Якоба, фатальная семейная инсомния, синдром Герстмана-Штраусслера-Шейнкера и другие). Возбудителем является патологически изменённый белок, способный к спонтанной агрегации. Агрегаты этого белка накапливаются внутри и вне нейрона, вызывают дегенерацию тканей.
Клиническая картина в зависимости от особенностей поражения может включать в себя расстройство практически всех функций нервной системы — двигательные, чувствительные, мозжечковые, экстрапирамидные расстройства, деменцию (слабоумие).
Наследственные заболевания ЦНС — многие неврологические заболевания могут быть обусловлены генетически, либо иметь генетическую предрасположенность. Именно поэтому в нашей клинике принимает врач-генетик. Про нейрогенетику вы можете прочитать в разделе «Наследственные заболевания нервной системы — нейрогенетика».
Травматические повреждения спинного и головного мозга — этот раздел описан на нашем сайте под названием «последствия травм нервной системы».
Как диагностируют патологии НС?
Для выявления и диагностики сосудистой проблемы НС нужен неврологический осмотр. Невролог оценивает такие показатели: интеллект и осознанность пациента, его возможность ориентироваться в действительности и пространстве, рефлексы и прочее.
Часто для постановки и уточнения диагноза необходимы анализы и аппаратные исследования. Для этого пациентам назначаются:
- КТ;
- различные виды ультразвуковой диагностики;
- электроэнцефалография;
- рентгенологическое исследование;
- ангиография;
- люмбальная пункция;
- клинические анализы крови;
- прочие методы диагностики.
Какие методики применяются?
Оформляя в отделении неврологии платные услуги, вы получаете доступ к самому современному оборудованию и помощь профессионалов высочайшего класса.
Лечение может проводиться:
- медикаментозно;
- с помощью коррекции образа жизни и питания;
- с применением методов физиотерапии;
- хирургически.
В зависимости от того, какое именно заболевание у пациента, действительно ли это неврология, инсульты, атеросклероз или другие сбои в работе организма, выбирается наиболее щадящий и эффективный метод.
Страница носит информационный характер. Точный перечень оказываемых услуг и особенности проведения процедур узнавайте по телефонам.
Симптомы инсульта
- резкое онемение или ослабление мышц лица, рук или ног, часто одной стороны тела;
- внезапно возникшие трудности с артикуляцией и восприятием речи или текста;
- резкое нарушение координации движений, возникновение шаткости походки, головокружения;
- резкое ухудшение зрения на одном или на обоих глазах;
- необъяснимая и внезапная головная боль.
Все эти изменения появляются из-за повышенного артериального давления. Поэтому срочно вызывайте скорую помощь, если заметили такие симптомы.
Перед приездом врачей уложите больного, сделайте ему приток свежего воздуха и обеспечьте полный покой.
Лечение вегето сосудистой дистонии
При лечении заболевания в основном используют физиотерапевтические методы. Это может быть гидромассаж, лечебная физкультура. При серьезном проявлении симптомов вегето — сосудистой дистонии хорошие результаты дает иглорефлексотерапия, мануальная терапия, фитотерапия. Вегето-сосудистая дистония хорошо поддается лечению. Главное не заниматься самолечением. Выбор методов, с помощью которых проводиться лечение вегето сосудистой дистонии, должен определять только врач, проведя необходимые исследования. Часто ВСД «маскирует» другое заболевание, поэтому лечение ее должно быть направлено в первую очередь на устранение основного заболевания.
И, конечно, прежде всего, не доводите себя до необходимости обращения к врачу: попробуйте избегать стрессовых ситуаций и эмоциональных срывов, и, если есть возможность — возьмите несколько дней отдыха и проведите их так, как вам бы давно хотелось.
Таким образом, лечение вегето сосудистой дистонии должно основываться как на медикаментозной терапии, так и на регуляции психического состояния.
Сосудистые заболевания головного мозга
– остаются одной из наиболее актуальных проблем здравоохранения. В большинстве индустриально развитых стран на сосудистые заболевания мозга приходится до 15% общей смертности. Летальность от нарушений мозгового кровообращения в России стоит на третьем месте в статистике общей смертности. Смертность от мозговых инсультов превышает таковую от инфаркта миокарда в 2-3 раза. Чаще умирают в остром периоде инсульта (до 50% больных). Трудоспособными остаются лишь 20% работавших до инсульта.
Классификация нарушений мозгового кровообращения
■ А. Начальные проявления недостаточности кровообращения:
- головного мозга;
- спинного мозга.
■ Б. Преходящие нарушения мозгового кровообращения:
- транзиторные ишемические атаки (преходящие нарушения мозгового кровообращения);
- гипертонические церебральные кризы с общемозговыми и очаговыми нарушениями;
■ В. Инсульт:
- геморрагический инсульт (в головной и спинной мозг): — субарахноидальное кровоизлияние (под оболочки головного и спинного мозга); — паренхиматозно-субарахноидальное кровоизлияние; — вентрикулярно-паренхиматозно-субарахноидальное кровоизлияние.
- ишемический инсульт: — церебральный (при поражении (окклюзии) прецеребральных артерий, так и при эмболии церебральных артерий); — спинальный (при сдавлении снабжающих спинной мозг сосудов на любом участке кровотока от аорты до интрамедуллярных разветвлений).
- инсульт с восстановленным неврологическим дефицитом — «малый инсульт»;
- последствия ранее перенесенного инсульта.
■ Г. Прогрессирующие нарушения мозгового кровообращения:
- хроническая субдуральная гематома;
- энцефолопатия.
Этиология
. Нарушения мозгового кровообращения могут возникать в результате многих причин. В 85-90% случаев основной причиной их развития становится атеросклероз, гипертоническая болезнь или их сочетание. Эти расстройства также могут быть вызваны аномалиями сердечно-сосудистой системы: мешотчатые аневризмы и АВМ, аплазии и гипоплазии мозговых сосудов, болезнь Нисимото-Такеути-Кудо (моя-моя), пролапс митрального клапана и т.п. Весьма важное место в их возникновении принадлежит артериальной гипотонии, заболеваниям лёгких, инфекционно-аллергическому васкулиту, системным заболеваниям соединительной ткани, токсическим поражениям сосудов мозга, сахарному диабету. Определённую роль играют заболевания крови, поражения и повреждения сосудов мозга костными образованиями и опухолями.
Патогенез
. Патогенетические факторы, вызывающие развитие ишемических инсультов и преходящих нарушений мозгового кровообращения, достаточно разнообразны. Основными среди них являются следующие.
Причины и виды инсульта
Сдавление, закупорка или разрыв сосудов, которые снабжают головной мозг кровью, являются причиной инсульта. Большая часть инсультов — ишемической формы.
Механизмы развития схожи с инфарктом миокарда. Атеросклеротическая бляшка, которая находится в одной из артерий мозга, разрушается, и в области повреждения возникает кровяной сгусток — тромб, закрывающий просвет сосуда.
Клетки мозга недополучают кислород, и если соседние артерии не берут на себя кровоснабжение этой области, то на протяжении нескольких минут клетки умирают.
Реже просвет артерии закупорен каплями жира или пузырьками воздуха (при жировой и воздушной эмболиях), или тромбы переходят из левого желудочка сердца, или происходит сдавление извне из-за травмы или опухоли.
Причиной инсульта гемморагической формы является кровоизлияние. Эта форма встречается реже, но более опасна для жизни, так как разрывается стенка дефектной артерии. Причиной становится аневризма, или нарушается целостность сосудистой стенки, а провоцирует эти явления повышение артериального давления. Потом происходит разлив крови по тканям мозга, и клетки гибнут от нехватки кислорода, а кровь, которая разлилась, начинает пропитывать и сдавливать соседние ткани, мешает их жизнедеятельности.
Каждая область мозга отвечает за определенную функцию — движение ног, рук, речь, зрение и т.д. Поэтому исход инсульта зависит от того, в какой области мозга это случилось. Возможно, это будет паралич (полностью обездвижено тело) или парез (частично нарушены движения) ноги или руки на стороне, которая противоположна очагу поражения, серьезное нарушение речи и письма, расстройство памяти, изменение чувствительности.
Клиника неврологии
Сосудистые заболевания составляют более 40% всей патологии нервной системы, это одно из самых распространенных заболеваний в неврологии. Все хорошо знают такие грозные заболевания, как инсульты и инфаркты, но это лишь осложнения многолетних прогрессирующих сосудистых заболеваний мозга. Наиболее частые причины развития прогрессирующих дисциркуляторных энцефалопатий — сочетание атеросклероза церебральных артерий и гипертонической болезни. Другие возможные причины — васкулиты при системных воспалительных заболеваниях, врожденные аномалии строения сердца, сосудов, позвоночника, венозные нарушения, патология позвоночных артерий, наследственные заболевания крови , конституциональные особенности вегетативной нервной системы с артериальной гипотонией и редко другие причины. Сосудистая мозговая недостаточность развивается по стадиям. При 1-ой стадии
дисциркуляторной энцефалопатии преобладают субъективные нестойкие жалобы на головные боли, нарушение работоспособности, иногда покачивание и другие легкие неспецифические симптомы в виде раздражительности, нарушения сна.
При 2-ой стадии
симптомы становятся более выраженными и продолжительными, присоединяются объективные симптомы в виде кризов, чаще на фоне неустойчивого повышения АД, нарушения координации, изменения рефлексов и другие симптомы.
При 3-ей стадии
могут быть стойкие органические проявления – нарушение памяти, нарушение координации, возможны транзиторные нарушения мозгового кровообращения, осложенния в виде инсультов и их последствия.
Диагностика
Диагностика сосудистой мозговой недостаточности осуществляется неврологом. Используются такие методы как сбор анамнеза, оценка сердечной гемодинамики – АД, пульс и другие показатели, проверяется когнитивная (умственная) деятельность как во время беседы с пациентом, так и при помощи специально разработанных опросников и проведения тестовых заданий с количественной оценкой набранных баллов.
Лабораторные исследования — содержание холестерина и его фракции, уровень глюкозы крови и другие биохимические показатели помогают в оценке общего состояния.
Важным методом оценки мозгового кровообращения служит ультразвуковая допплерография с цветным допплероским картированием сосудов шеи и головного мозга. Этот метод позволяет выявить атеросклеротические изменения артерий и оценить кровоток во всех магистральных артериях головного мозга.
В современных условиях необходимо также провести визуализацию головного мозга методами магнитно-резонансной или компьютерной томографии с ангиографией мозговых артерий,что позволит оценить структурные изменения головного мозга, выявить последствия перенесенных инсультов.
На поздней стадии заболевания диагностируется многоочаговое сосудистое поражение головного мозга на магнитно-резонансном томографическом исследовании в виде зон атрофии и лейкоареоза, что клинически, как правило, проявляется снижением памяти и нарушением когнитивных функций.
Лечение
Методы лечения сосудистой мозговой недостаточности разнообразны, надо только помнить, что сосудистые катастрофы легче предупредить. Принимать сосудистую, гиполипидемическую, гипотензивную и метаболическую терапию надо настойчиво и длительно.
Важнейшая роль принадлежит модификации образа жизни — это отказ от курения, рациональные спортивные занятия, режим питания и сна.
Будьте здоровы!
Симптомы сосудистых заболеваний головного мозга
В числе первых признаков заболевания выделяют хронические головные боли, провалы в памяти, снижение слуха и зрения, нарушение движений, головокружение.
Дисциркуляторная энцефалопатия, то есть функциональное нарушения головного мозга, ставшего причиной плохого кровообращения, отличается особой симптоматикой. На первых стадиях заболевания пациент испытывает эмоциональную неустойчивость, хроническую усталость, раздражение, притупление внимательности, головные боли после перенапряжения (не только физического, но и умственного). Как правило, симптомы выражаются ярче по вечерам. На поздних стадиях дисциркуляторной энцефалопатии пациент перестает адекватно оценивать собственное состояние, ощущает неуверенность в своих силах, теряет способность мыслить абстрактными понятиями. Вместе с тем происходит энергетическое истощение, лишающее человека возможности самостоятельно справиться с бытовыми задачами, остановив выбор на более простых действиях. Нередко отмечается возникновение ипохондрии — панического страха заболеть.
Клинические проявления сосудистых заболеваний головного мозга можно разделить на следующие формы:
- хроническая ишемия мозга I-II стадии;
- расстройство кровообращения головного мозга, имеющее преходящий характер;
- инфаркт головного мозга (ишемический инсульт);
- кровоизлияние в мозг (геморрагический инсульт).
Сосудистая мозговая недостаточность: клиника, диагностика и терапия
Инсульт и хронические формы сосудистой мозговой недостаточности представляют собой одну из наиболее актуальных проблем современной неврологии. По эпидемиологическим данным, заболеваемость инсультом в мире составляет 150 случаев на 100 тыс. населения в год. Весьма широко распространена также хроническая недостаточность кровоснабжения головного мозга.
В отечественной литературе для обозначения клинического синдрома поражения головного мозга в результате недостаточности кровоснабжения мозга обычно используется термин «дисциркуляторная энцефалопатия» (ДЭ). Согласно классификации сосудистых заболеваний головного мозга, предложенной Е. В. Шмидтом (1985), дисциркуляторная энцефалопатия относится к хроническим нарушениям мозгового кровообращения.
Сосудистые заболевания головного мозга (Е. В. Шмидт и соавт., 1985)
- Острые нарушения мозгового кровообращения
*Инсульт– Ишемический инсульт (тромботический, эмболический, гемодинамический, лакунарный)
– Геморрагический инсульт (паренхиматозное кровоизлияние, субарахноидальное кровоизлияние)
*Преходящие нарушения мозгового кровообращения
– Транзиторные ишемические атаки
– Гипертонические церебральные кризы
- Хронические нарушения мозгового кровообращения
*Начальные проявления недостаточности кровоснабжения мозга*Дисциркуляторная энцефалопатия
Однако, как показывают современные исследования, разнообразные сердечно-сосудистые заболевания, как правило, приводят одновременно и к хронической ишемии головного мозга, и к повторным острым нарушениям мозгового кровообращения. Поэтому правильнее было бы определить дисциркуляторную энцефалопатию как синдром хронического прогрессирующего поражения головного мозга, в основе которого лежат повторные инсульты и/или хроническая недостаточность кровоснабжения головного мозга (Н. Н. Яхно, И. В. Дамулин, 2001).
Этиология и патогенез ДЭ
Наиболее частыми причинами нарушения кровоснабжения головного мозга являются атеросклероз магистральных артерий головы, заболевания сердца с высоким риском тромбоэмболии в головном мозге и гипертоническая болезнь. Реже нарушения мозгового кровообращения развиваются в результате воспалительных изменений сосудов (васкулитов), нарушений свертывающей системы крови, аномалий развития сосудов и т. д. В подавляющем большинстве случаев сосудистая мозговая недостаточность развивается у лиц пожилого возраста, страдающих указанными выше сердечно-сосудистыми заболеваниями.
Как следует из определения ДЭ, в формировании данного синдрома играют роль 2 основных патогенетических механизма: инсульт и хроническая ишемия головного мозга. Ишемические инсульты головного мозга развиваются в результате тромбоза церебральных артерий, тромбоэмболии в головной части мозга, артериолосклероза, реологических и гемодинамических нарушений.
В основе хронической ишемии головного мозга лежат структурные изменения сосудистой стенки, которые возникают как следствие длительной артериальной гипертензии или атеросклеротического процесса. Установлено, что липогиалиноз сосудов небольшого калибра, пенетрирующих вещество головного мозга, может приводить к хронической ишемии глубинных отделов белого вещества. Отражением этого процесса являются изменения белого вещества (лейкоареоз), которые определяются как очаговые или диффузные изменения интенсивности сигнала от глубинных церебральных структур на Т2-взвешенных изображениях при магнитно-резонансной томографии головного мозга. Данные нарушения рассматриваются как типичные нейровизуализационные симптомы, развивающиеся у пациентов с длительной неконтролируемой артериальной гипертензией.
Клинические проявления ДЭ
Клиническая картина ДЭ весьма вариабельна. Как уже указывалось выше, большинство пациентов с хроническими сосудистыми заболеваниями головного мозга в анамнезе имеют инсульты, нередко неоднократные. Локализация перенесенных инсультов, несомненно, во многом определяет особенности клиники. Однако в подавляющем числе случаев при цереброваскулярной патологии, наряду с последствиями перенесенных инсультов, присутствуют также неврологические, эмоциональные и когнитивные симптомы дисфункции лобных долей головного мозга. Данная симптоматика развивается в результате нарушения связей между лобной корой и подкорковыми базальными ганглиями (феномен «разобщения»). Причина «разобщения» заключается в диффузных изменениях белого вещества головного мозга, которые, как говорилось выше, являются следствием патологии церебральных сосудов небольшого калибра.
В зависимости от выраженности нарушений, принято выделять 3 стадии дисциркуляторной энцефалопатии. Первая стадия характеризуется преимущественно субъективной неврологической симптоматикой. Пациенты жалуются на головную боль, головокружение, тяжесть или шум в голове, расстройства сна, повышенную утомляемость при физических и умственных нагрузках. В основе указанных симптомов лежит легкое или умеренное снижение фона настроения, связанное с дисфункцией лобных долей головного мозга. Объективно выявляются легкие нарушения памяти и внимания, а также, возможно, других когнитивных функций. Могут отмечаться асимметричное повышение сухожильных рефлексов, неуверенность при выполнении координаторных проб, легкие изменения походки. Важное значение в диагностике сосудистой мозговой недостаточности на данном этапе патологического процесса имеют инструментальные методы исследования, которые позволяют обнаружить патологию церебральных сосудов.
О второй стадии дисциркуляторной энцефалопатии говорят в тех случаях, когда неврологические или психические нарушения формируют клинически очерченный синдром. Например, речь может идти о синдроме умеренных когнитивных расстройств. Данный диагноз правомерен в тех случаях, когда нарушения памяти и других когнитивных функций явно выходят за рамки возрастной нормы, но не достигают выраженности деменции. На второй стадии ДЭ могут развиваться также такие неврологические нарушения, как псевдобульбарный синдром, центральный тетрапарез, как правило, асимметричный, экстрапирамидные расстройства в виде гипокинезии, легкого или умеренного повышения мышечного тонуса по пластическому типу, атактический синдром, неврологические расстройства мочеиспускания и др.
На третьей стадии дисциркуляторной энцефалопатии отмечается сочетание нескольких из указанных выше неврологических синдромов и, как правило, присутствует сосудистая деменция. Сосудистая деменция является одним из наиболее тяжелых осложнений, развивающихся при неблагоприятном течении сосудистой мозговой недостаточности. По статистике сосудистая этиология лежит в основе не менее 10–15% деменций в пожилом возрасте.
Сосудистая деменция, как и ДЭ в целом, является патогенетически разнородным состоянием. Сосудистая деменция возможна после единичного инсульта в стратегической для когнитивной деятельности зоне головного мозга. Так, например, деменция может развиваться остро в результате инфаркта или кровоизлияния в таламус. Однако значительно чаще сосудистая деменция вызвана повторными инсультами (так называемая мультиинфарктная деменция). Другой патогенетический механизм сосудистой деменции — хроническая ишемия головного мозга, отражением которой являются изменения белого вещества головного мозга. Наконец, помимо ишемии и гипоксии головного мозга в патогенезе деменции при сосудистой мозговой недостаточности, по крайней мере у части пациентов с ДЭ, важную роль играют вторичные нейродегенеративные изменения. Современные исследования убедительно доказали, что недостаточность кровоснабжения головного мозга — значимый фактор риска развития дегенеративных заболеваний центральной нервной системы, в частности болезни Альцгеймера. Присоединение вторичных нейродегенеративных изменений, несомненно, усугубляет и модифицирует когнитивные расстройства при сосудистой мозговой недостаточности. В таких случаях правомерен диагноз смешанной (сосудисто-дегенеративной) деменции.
Клинические проявления сосудистой деменции в каждом конкретном случае зависят от определяющих заболевание патогенетических механизмов. При постинсультной и мультиинфарктной деменции особенности клиники зависят от локализации инсультов. Изменения белого вещества глубинных долей головного мозга в результате хронической ишемии приводят к когнитивным нарушениям по «лобному» типу. Для данных нарушений типичны эмоциональные расстройства в виде снижения фона настроения, подавленности или апатии, утраты интереса к окружающему. Весьма характерна также эмоциональная лабильность, которая представляет собой быструю, иногда беспричинную смену настроения, плаксивость или повышенную раздражительность. В когнитивной сфере определяются нарушения памяти и внимания, замедленность мышления, снижение интеллектуальной гибкости, трудности, связанные с переключением от одного вида деятельности к другому. Изменяется поведение больных: снижаются способность к самокритике и чувство дистанции, отмечаются повышенная импульсивность и отвлекаемость, могут присутствовать такие симптомы, как пренебрежение принятыми в обществе правилами поведения, асоциальность, дурашливость, плоский и неуместный юмор и т. д.
Наличие вторичных нейродегенеративных изменений при сосудистой деменции проявляется прежде всего прогрессирующими нарушениями памяти. При этом в большей степени пациент забывает то, что случилось недавно, в то время как воспоминания об отдаленных событиях сохраняются достаточно долго. Для нейродегенеративного процесса весьма характерны также нарушения пространственной ориентировки и речи.
Диагностика дисциркуляторной энцефалопатии
Для диагностики синдрома дисциркуляторной энцефалопатии необходимо тщательное изучение анамнеза заболевания, оценка неврологического статуса, применение нейропсихологических и инструментальных методов исследования. Важно подчеркнуть, что присутствие сердечно-сосудистых заболеваний у пожилого человека само по себе еще не служит доказательством наличия сосудистой мозговой недостаточности. Необходимым условием правильной диагностики является получение убедительных доказательств наличия причинно-следственной связи между неврологическими и когнитивными симптомами и цереброваскулярной патологией, что нашло отражение в принятых сегодня диагностических критериях ДЭ.
Диагностические критерии ДЭ (Н. Н. Яхно, И. В. Дамулин, 2001)
- Наличие признаков (клинических, анамнестических, инструментальных) поражения головного мозга.
- Наличие признаков острой или хронической церебральной дисциркуляции (клинических, анамнестических, инструментальных).
- Наличие причинно-следственной связи между нарушениями гемодинамики и развитием клинической, нейропсихологической, психиатрической симптоматики.
- Клинические и параклинические признаки прогрессирования сосудистой мозговой недостаточности.
Подтверждениями сосудистой этиологии симптомов будут наличие очаговой неврологической симптоматики, инсульт в анамнезе, характерные изменения при нейровизуализации, такие, как постишемические кисты или выраженные изменения белого вещества.
Лечение сосудистой мозговой недостаточности
Недостаточность мозгового кровообращения представляет собой осложнение различных сердечно-сосудистых заболеваний. Поэтому этиотропная терапия ДЭ должна быть, в первую очередь, направлена на лежащие в основе сосудистой мозговой недостаточности патологические процессы, такие, как артериальная гипертензия, атеросклероз магистральных артерий головы, заболевания сердца и др.
Проведение антигипертензивной терапии является существенным фактором вторичной профилактики нарастания психических и двигательных симптомов сосудистой мозговой недостаточности. До настоящего времени, однако, не решен вопрос о том, каких показателей артериального давления следует добиваться при лечении гипертензии. Большинство неврологов полагают, что полная нормализация артериального давления у пожилых пациентов с длительным анамнезом гипертензии, уменьшая риск острых сосудистых эпизодов, может одновременно способствовать усугублению хронической ишемии мозга и нарастанию выраженности нарушений когнитивных функций по «лобному» типу.
Наличие гемодинамически значимого атеросклероза магистральных артерий головы требует назначения антиагрегантов. К препаратам с доказанной антиагрегатной активностью относятся ацетилсалициловая кислота вдозах 75-300 мг в сутки и клопидогрель (плавикс) в дозе 75 мг в сутки. Исследование показали, что назначение данных препаратов снижает риск развития ишемических событий (инфаркт миокарда, ишемический инсульт, периферические тромбозы) на 20-25%. В настоящее время доказанавозможность одновременного применения указанных препаратов. К лекарственным средствам, обладающим антиагрегантными свойствами, относится также дипиридамол (курантил), который применяется в дозах 25 мг три раза в день. Монотерапия данным препаратом не обеспечивает профилактики церебральной или иной ишемии, однако при сочетанном применении дипиридамол достоверно увеличивает профилактический эффект ацетилсалициловой кислоты. Помимо назначения антиагрегантов наличие атеросклеротического стеноза магистральных артерий головы требует направления больного на консультацию к сосудистому хирургу для решения вопроса о целесообразности хирургического вмешательства.
При наличии высокого риска тромбоэмболии в головной части мозга, например в случаях мерцательной аритмии предсердий и клапанных пороков, антиагреганты могут быть малоэффективны. Перечисленные состояния служат показанием к назначению непрямых антикоагулянтов. Препаратом выбора является варфарин. Терапию непрямыми антикоагулянтами следует проводить под строгим контролем показателей коагулограммы.
Наличие гиперлипидемии, не корригируемой соблюдением диеты, требует назначения гиполипидемических препаратов. Наиболее перспективны препараты из группы статинов (зокор, симвор, симгал, ровакор, медостатин, мевакор и др.). По некоторым данным, терапия этими средствами не только нормализует липидный обмен, но и, возможно, обладает профилактическим эффектом в отношении развития вторичного нейродегенеративного процесса на фоне сосудистой мозговой недостаточности.
Важным патогенетическим мероприятием является также воздействие на другие известные факторы риска ишемии головного мозга. К ним относятся курение, сахарный диабет, ожирение, гиподинамия и др.
При наличии сосудистой мозговой недостаточности патогенетически обосновано назначение препаратов, воздействующих преимущественно на микроциркуляторное русло. К их числу относятся:
- ингибиторы фосфодиэстеразы: эуфиллин, пентоксифиллин, винпоцетин, танакан и др. Сосудорасширяющий эффект данных препаратов связан с увеличением в гладкомышечных клетках сосудистой стенки содержания цАМФ, что приводит к их расслаблению и увеличению просвета сосудов;
- блокаторы кальциевых каналов: циннаризин, флюнаризин, нимодипин. Оказывают вазодилатирующий эффект благодаря уменьшению внутриклеточного содержания кальция в гладкомышечных клетках сосудистой стенки. Клинический опыт свидетельствует о том, что блокаторы кальциевых каналов, например циннаризин и флюнаризин, возможно, более эффективны при недостаточности кровообращения в вертебрально-базилярной системе; это проявляется такими симптомами, как головокружение и неустойчивость при ходьбе;
- блокаторы α2-адренорецепторов: ницерголин. Данный препарат устраняет сосудосуживающее действие медиаторов симпатической нервной системы: адреналина и норадреналина.
Вазоактивные препараты являются одними из наиболее часто назначаемых препаратов в неврологической практике. Помимо сосудорасширяющего действия многие из них обладают также положительными метаболическими эффектами, что позволяет использовать данные препараты в качестве симптоматической ноотропной терапии. Экспериментальные данные свидетельствуют о наличии у вазоактивного препарата танакан способности дезактивировать свободные радикалы, уменьшая тем самым процессы перекисного окисления липидов. Антиоксидантные свойства данного препарата позволяют использовать его также для вторичной профилактики нарастания нарушений памяти и других когнитивных функций в случаях присоединения вторичных нейродегенеративных изменений.
В отечественной практике вазоактивные препараты принято назначать курсами по 2-3 мес 1-2 раза в год.
Широко применяется при сосудистой мозговой недостаточности метаболическая терапия, целью которой является стимуляция репаративных процессов головного мозга, связанных с нейрональной пластичностью. Кроме того, метаболические препараты оказывают симптоматический ноотропный эффект.
Пирацетам был первым препаратом, специально синтезированным для воздействия на память и другие высшие мозговые функции. В последние годы, однако, удалось доказать, что в принятых ранее дозах данный препарат оказывает относительно небольшой клинический эффект. Поэтому в настоящее время рекомендуется использование пирацетама в дозировках не менее 4–12 г/сут. Более целесообразны внутривенные введения данного препарата на физиологическом растворе: 20–60 мл пирацетама на 200 мл физиологического раствора внутривенно капельно, 10–20 вливаний на курс.
Пептидергический препарат церебролизин не менее успешно применяется при сосудистой мозговой недостаточности, а также сосудистой и дегенеративной деменции. Как и в случае с пирацетамом, в последние годы существенно изменились взгляды на режим дозирования данного препарата. Согласно современным представлениям, клинический эффект наступает в случае внутривенных введений церебролизина в дозах 30–60 мл внутривенно капельно на 200 мл физиологического раствора, 10–20 вливаний на курс.
К пептидергическим препаратам, благоприятно влияющим на церебральный метаболизм, относится также актовегин. Актовегин применяется в виде внутривенных инфузий (250–500 мл на инфузию, 10–20 инфузий на курс), либо в виде внутривенных или внутримышечных инъекций по 2–5 мл 10 — 20 инъекций, либо внутрь по 200 — 400 мг 3 раза в сутки в течение 2-3 мес.
Как и вазоактивные препараты, метаболическая терапия проводится курсами 1-2 раза в год. Патогенетически оправданным и целесообразным является сочетанное проведение вазоактивной и метаболической терапии. В настоящее время в распоряжении врача имеется несколько комбинированных лекарственных форм, в состав которых входят действующие вещества с вазоактивным и метаболическим эффектами. К числу таких препаратов относятся инстенон, винпотропил, фезам и некоторые другие.
Развитие синдрома сосудистой деменции требует проведения более интенсивной ноотропной терапии. Из современных ноотропных препаратов наиболее мощным клиническим эффектом в отношении когнитивных функций обладают ингибиторы ацетилхолинэстеразы. Первоначально препараты данной группы использовались в лечении легкой и умеренной деменции при болезни Альцгеймера. Сегодня доказано, что ацетилхолинергическая недостаточность играет важную патогенетическую роль не только при этом заболевании, но также при сосудистой и смешанной деменции. Поэтому когнитивные расстройства сосудистой и смешанной этиологии все чаще фигурируют среди показаний к назначению ингибиторов ацетилхолинэстеразы.
В России на сегодняшний день доступны 2 препарата из группы ингибиторов ацетилхолинэстеразы последнего поколения: экселон и реминил. Экселон назначается в начальной дозе 1,5 мг 2 раза в день, далее разовая доза увеличивается на 1,5 мг каждые 2 нед. до 6,0 мг 2 раза в день или до возникновения побочных эффектов. Частыми побочными эффектами при использовании экселона являются тошнота и рвота. Данные явления не представляют угрозы для жизни или здоровья пациента, но могут препятствовать достижению терапевтического эффекта. Реминил назначается по 4 мг 2 раза в день в течение первых 4 нед, а затем по 8 мг 2 раза в день. Данный препарат реже вызывает нежелательные явления.
К ингибиторам ацетилхолинэстеразы первого поколения относится нейромидин. По некоторым данным, этот препарат оказывает положительный ноотропный эффект как при сосудистой, так и при первично-дегенеративной и смешанной деменции. Он назначается в дозе 20–40 мг 2 раза в день.
Терапия ингибиторами ацетилхолинэстеразы должна проводиться постоянно. При этом необходимо 1 раз в 3–6 мес контролировать уровень печеночных ферментов в крови.
Патогенетически обосновано при сосудистой деменции также назначение акатинола мемантина. Данный препарат является ингибитором NMDA-рецепторов к глютамату. Постоянный прием акатинола мемантина оказывает симптоматический ноотропный эффект, а также, возможно, замедляет темпы нарастания когнитивных расстройств. Действие препарата проявлялось как при легкой и умеренной, так и при тяжелой деменции. Следует отметить, что акатинол мемантин — это единственный препарат, эффективный на стадии тяжелой деменции. Он назначается в течение первой недели по 5 мг 1 раз в день, в течение второй недели — по 5 мг 2 раза в день, начиная с третьей недели и далее постоянно — по 10 мг 2 раза в день.
В заключение следует подчеркнуть, что всесторонняя оценка состояния сердечно-сосудистой системы пациентов с сосудистой мозговой недостаточностью, а также воздействие как на причину нарушений, так и на основные симптомы ДЭ, несомненно, способствуют повышению качества жизни пациентов и предотвращению тяжелых осложнений сосудистой мозговой недостаточности, таких, как сосудистая деменция и двигательные расстройства.
В. В. Захаров, доктор медицинских наук Клиника нервных болезней им. А. Я. Кожевникова, Москва
Диагностика инсульта
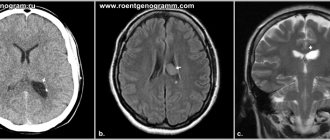
Сначала врачи устанавливают вид инсульта. Для этого проводится магнитно-резонансная томография головного мозга (МРТ), которая позволяет различить геморрагический инсульт и ишемический и исключает другие заболевания, а также устанавливает точное месторасположение и размер пораженной области мозга.
Затем проводится УЗИ сосудов шеи и головного мозга вместе с дуплексным сканированием, а также проводится церебральная ангиография и эхокардиография. Дополнительный метод обследования – холтеровское мониторирование, то есть записывается электрокардиограмма в течение суток.
При геморрагическом инсульте, чтобы выяснить причины кровоизлияния, нужно провести церебральную ангиографию и допплерографию сосудов головного мозга. Если необходимо, проводится консультация с нейрохирургом.