Менингит – это опасное инфекционное заболевание, которое поражает мозговые оболочки. Оно может быть бактериальной, грибковой и вирусной природы. Вирусный менингит также называют серозным, он вызывает воспаление головного и спинного мозга. Наиболее часто серозный менингит встречается летом, что связано с сезонностью некоторых вирусных заболеваний. Тем не менее, не исключен риск заражения и в другие времена года. При появлении первых признаков менингита важно как можно быстрее обратиться к врачу.
В Юсуповской больнице пациенту окажут всю необходимую медицинскую помощь: проведут обследование, назначат адекватное лечение. Опытные врачи Юсуповской больницы могут быстро определить вид заболевания и, не теряя времени, начать терапию, что позволит снизить риск развития осложнений.
Причины
Более 60% случаев серозного менингита вызваны энтеровирусами, которые являются основными возбудителями вирусных менингитов. К инфекционным агентам, которые вызывают воспаление мозговых оболочек, относятся:
- энтеровирусы (70-80% случаев);
- арбовирусы;
- вирусы Коксаки типа А и В;
- эпидемический паротит;
- тогавирусы;
- ВПГ 2 типа;
- цитомегаловирус;
- аденовирусы
Заболеваемость вирусным менингитом резко увеличивается летом. Ротавирусный менингит развивается крайне редко.
Что делать, если у вас признаки недомогания?
СОВЕТ: При обнаружении первых симптомов, нужно идти на прием к терапевту (если течение болезни острое – вызывать скорую помощь). За помощью можно обратиться как в районную больницу, так и в частную клинику.
Лечением занимается терапевт (при неосложненной форме), либо инфекционист. Основные принципы лечения менингита в стационаре:
- назначение антибактериальных средств (антибиотики);
- купирование воспаления;
- выведение токсинов (дезинтоксикационная терапия);
- симптоматическое лечение.
Лекарственные средства вводятся внутривенно, при тяжелых формах – непосредственно в спинномозговой канал. Народная медицина при борьбе с менингитом бессильна – лечение дома может завершиться летальным исходом.
Симптомы
Инкубационный период вирусного менингита длится обычно 2-4 дня. Заболевание начинается остро, с высокой лихорадки и общей интоксикации. У пациентов на фоне высокой температуры тела усиливается недомогание, появляется боль в мышцах и суставах, тошнота и рвота, боль в животе, понос. Нередко присоединяется незначительная сонливость и оглушенность. Более тяжелые признаки менингита (нарушение сознания, ступор и кома) не характерны для воспаления мозговых оболочек, вызванного вирусами, и требуют более глубокого обследования пациента.
С первого или второго дня заболевания врачи определяют отчетливо выраженный менингеальный синдром:
- сильную головную боль;
- повторную рвоту;
- вялость и сонливость, иногда возбуждение и беспокойство.
Пациенты могут предъявлять жалобы на кашель, насморк, боли в горле и в животе. Часто у больных вирусным менингитом появляется кожная гиперестезия (повышенная чувствительность к различным раздражителям). При осмотре выявляется ригидность затылочных мышц, признаки выраженного гипертензивного ликворного синдрома. При люмбальной пункции прозрачная бесцветная спинномозговая жидкость вытекает под давлением. В ликворе определяется повышенное содержание лимфоцитов, в то время как уровень белка, глюкозы и хлоридов находится в пределах нормы. Через 3-5 дней нормализируется температура тела. Иногда появляется вторая волна лихорадки.
У пациентов с вирусным менингитом определяют следующие менингеальные признаки:
- симптом Кернига – пациент не может разогнуть ногу, согнутую под прямым углом;
- симптом Брудзинского: нижний (при попытке разогнуть одну согнутую ногу, происходит рефлекторное сгибание второй ноги), и верхний – при сгибании головы происходит непроизвольное сгибание нижней конечности;
- симптом Бабинского – тыльное сгибание первого пальца происходит при штриховом раздражении подошвенной поверхности стопы.
У большинства взрослых людей вирусный менингит протекает без осложнений. Часть выздоравливающих в течение нескольких недель или месяцев жалуется на головную боль. У них отмечаются легкие интеллектуальные расстройства, астения или нарушения координации движений. Прогноз у новорожденных и детей грудного возраста не однозначен. У них возможны стойкие осложнения в виде нарушения интеллекта, трудностей в обучении, тугоухости.
Эпидемиология заболевания
Чаще всего заболевание передается капельным путем. Входными воротами для инфекции являются слизистые респираторного тракта, или ЖКТ (реже). Также, путь передачи инфекции может быть фекально-оральным, гемоконтактным и вертикальным.
Приводить к появлению менингита могут бактериальная, вирусная, грибковая флора, малярийные плазмодии, гельминтозы и т.д. Однако у детей наиболее распространены бак.менингиты, вызванные менинго-, пневмококковой инфекциями, гемофильной палочкой, иерсиниями, степто- и стафилококками.
Источником заражения является больной человек либо, значительно реже, домашнее или дикое животное.
В распространении истинной менингококковой инфекции, вызванной менингококками (Neisseria meningitidis), важное эпидемиологическое значение имеют не только пациенты с тяжелыми формами инфекции или менингококковым назофарингитом, но также и здоровые носители менингококков. Контакт с тяжелыми больными в первые дни их болезни сопровождается максимальными рисками заражения
Лица с менингококковыми назофарингитами сохраняют крайне высокую заразность до двух недель. В связи с этим, больной подлежит обязательной экстренной госпитализации в инфекционный стационар.
Заражение менингококковой инфекцией от здорового носителя происходит реже, однако, следует отметить, что число носителей значительно превышает число больных, поэтому они играют значительную роль в распространении инфекции. Длительность носительства менингококков в носоглотке составляет от двух до трех недель (в редких случаях, до шести и более недель), при этом пациент на протяжении всего этого периода может выделять их в окружающую среду при кашле и чихании.
Дети более восприимчивы к инфекции и переносят ее в более тяжелых формах. Следует отметить, что менингококковая инфекция входит в число опасных и непредсказуемых инфекций по скорости своего течения и развития тяжелейших осложнений. У детей генерализированное течение менингококковых инфекций часто протекает крайне тяжело и при отсутствии своевременного специализированного лечения, отличается высокими рисками летальных исходов.
Карантин в школах, детских садах, интернатах и т.д. сроком на десять дней устанавливается именно при менингококковом менингите. Срок карантина рассчитывается от момента, когда был изолирован последний больной.
Диагностика
Диагноз вирусного менингита можно достоверно установить или опровергнуть с помощью исследования спинномозговой жидкости. В ликворе определяется большое количество лимфоцитов и слегка повышенный уровень белка при нормальной концентрации глюкозы. Косвенным признаком вирусной природы менингита является отсутствие возбудителя в мазках спинномозговой жидкости при любых видах окраски.
В первые 48 часов болезни, особенно при некоторых энтеровирусных инфекциях и менингитах, вызванных вирусом восточного энцефаломиелита лошадей или ЕСНО-вирусом 9, цитоз может быть преимущественно нейтрофильным. В таком случае анализ спиновой жидкости повторяют через 8-12 часов и прослеживают, не появился ли лимфоцитарный сдвиг. При наличии нейтрофилов в ликворе проводят дополнительное обследование, позволяющее исключить бактериальный менингит или наличие очага инфекции вблизи мозговых оболочек.
Цитоз при вирусном менингите не превышает 1000 в одном микролитре спинномозговой жидкости. Уровень глюкозы в большинстве случаев нормальный, но может быть снижен при менингите, вызванном вирусом эпидемического паротита, воспалениях мозговых оболочек, вызванных ЕСНО-вирусами и другими энтеровирусами, вирусом простого герпеса типа 2, вирусом Варицелла Зостер или при лимфоцитарном хориоменингите. Чаще лимфоцитоз при низком уровне глюкозы является свидетельством грибкового, туберкулезного или листериозного менингита или неинфекционного заболевания (саркоидозного менингита и диффузной опухолевой инфильтрации мозговых оболочек).
Выделение вируса из спинномозговой жидкости технически сложное. Обнаружить аденовирусы и энтеровирусы можно в кале, арбовирусы – в крови, вирус эпидемического паротита и цитомегаловирус – в моче. В смывах из носоглотки выявляют энтеровирусы, вирус эпидемического паротита и аденовирусы.
Важным методом диагностики вирусного менингита является выявление вирусных ДНК или РНК с использованием полимеразной цепной реакции (ПЦР). Этот метод позволяет выявить ДНК вируса простого герпеса в спинномозговой жидкости у больных менингитом Молларе или герпетическим энцефалитом даже при отрицательных результатах культивирования. ПЦР широко используют для выявления вируса Варицелла Зостер, цитомегаловируса, вируса Эпштейна-Барр. Это метод выбора для выявления в спинномозговой жидкости пациентов, страдающих менингитом, пикорнавирусов (вирусов полиомиелита, Коксаки, ECHO).
Диагностику вирусных менингитов проводят с помощью электрофореза спинномозговой жидкости в агарозном геле или изоэлектрофокусирования гамма-глобулинов. Эти методы позволяют выявить олигоклональные иммуноглобулины при менингитах, вызванных:
- вирусом иммунодефицита человека;
- Т-лимфотропным вирусом человека типа 1;
- вирусом Варицелла Зостер;
- вирусом эпидемического паротита.
Росту титра иммуноглобулинов часто сопутствует появление антител к вирусным белкам. Выявление олигоклональных иммуноглобулинов помогает провести дифференциальную диагностику, так как при вирусных менингитах, вызванных энтеровирусами, арбовирусами и вирусом простого герпеса, они отсутствуют.
Каждому пациенту с подозрением на вирусный менингит в Юсуповской больнице проводят:
- общий анализ крови;
- биохимические исследования функции печени;
- определение гематокрита, скорости оседания эритроцитов, уровня азота и мочевины в крови;
- определение электролитов и глюкозы плазмы крови, креатинина, амилазы и липазы.
Изменения тех или иных показателей позволяют уточнить природу заболевания.
Возбудители менингита
В зависимости от вида возбудителя менингиты бывают вирусными, бактериальными, грибковыми. Некоторые простейшие (например, амеба и токсоплазма) тоже могут вызвать менингит.
Развитие вирусного менингита может сопровождать течение широко известных инфекций – ветряной оспы, кори, краснухи, эпидемического паротита (свинки), поражение мозговых оболочек встречается при гриппе, при инфекциях, вызванных вирусами герпеса. У ослабленных больных, у стариков, у младенцев встречаются менингиты, вызванные грибками (понятно, что в этих ситуациях именно недостаточность иммунитета играет ведущую роль в возникновении болезни).
Особое значение имеют менингиты бактериальные. Любой гнойный очаг в организме – пневмония, инфицированный ожог, ангина, разнообразные абсцессы и т. п. – может стать причиной менингита, при условии, что возбудитель попадет в кровь и с током крови достигнет мозговых оболочек. Понятно, что всем известные возбудители гнойных процессов (стафилококки, стрептококки, синегнойные палочки и т. д.) и будут в этом случае возбудителем менингита. Одним из самых страшных является менингит туберкулезный – почти забытый, он сейчас встречается все чаще и чаще.
В то же время существует микроорганизм, вызывающий менингиты наиболее часто (60-70% всех бактериальных менингитов). Неудивительно, что он так и называется – менингококк. Заражение происходит воздушно-капельным путем, менингококк оседает на слизистых оболочках носоглотки и может вызвать состояние, очень сходное с обычной респираторной вирусной инфекцией: небольшой насморк, покраснение горла – менингококковый назофарингит. Я не зря употребил словосочетание «может вызвать» – дело в том, что попадание менингококка в организм довольно редко приводит к возникновению болезни, ведущая роль здесь принадлежит совершенно особым индивидуальным сдвигам в иммунитете. Легко объяснимы в этой связи два факта: первый – опасность развития менингита при контактах, например, в детских учреждениях составляет 1/1000, и второй – частое обнаружение менингококка в носоглотке у совершенно здоровых лиц (от 2 до 5% детей являются здоровыми носителями). Неспособность организма к тому, чтобы локализовать микроб в носоглотке, сопровождается проникновением менингококка через слизистую оболочку в кровь. С током крови он попадает в мозговые оболочки, глаза, уши, суставы, легкие, надпочечники и в каждом из этих органов может возникнуть очень опасный воспалительный процесс. Очевидно, что поражение мозговых оболочек сопровождается развитием менингококкового менингита.
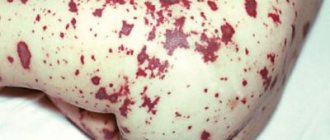
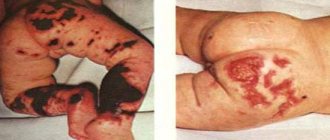
Иногда менингококк попадает в кровь быстро и в огромных количествах. Возникает менингококковый сепсис, или менингококкемия – самая, пожалуй, страшная из всех детских инфекционных болезней. Микроб выделяет яды (токсины), под их воздействием происходит множественная закупорка мелких сосудов, нарушается свертываемость крови, на теле появляются множественные кровоизлияния. Иногда уже через несколько часов после начала болезни происходит кровоизлияние в надпочечники, резко падает артериальное давление и человек погибает.
Существует удивительная по своему драматизму закономерность в возникновении менингококкемии, которая состоит в следующем. Дело в том, что при проникновении микроба в кровь он начинает реагировать с определенными антителами, пытающимися менингококк уничтожить. Доказано, что существует перекрестная активность ряда антител, – то есть если в большом количестве имеются антитела, например, к стрептококку, пневмококку, стафилококку – то эти антитела способны оказывать тормозящее воздействие на менингококк. Вот и получается, что дети болезненные, имеющие хронические очаги инфекций, перенесшие воспаление легких и множество других болячек, менингококкемией не болеют почти никогда. Страшность менингококкемии как раз и состоит в том, что в течение 10-12 часов может погибнуть абсолютно здоровый и никогда ранее не болевший ребенок!
Лечение
В Юсуповской больнице врачи проводят лечение вирусных менингитов, направленное на предотвращении или ограничение формирования необратимых повреждений вещества головного мозга. Для уничтожения возбудителей вирусной инфекции пациентам назначают следующие лекарственные препараты:
- рекомбинантный α-интерферон;
- индукторы эндогенного интерферона (неовир, циклоферон);
- РНКазу;
- внутривенные иммуноглобулины (интраглобин F).
Противовирусные средства назначают со 2 по 5 день болезни или при тяжелом состоянии больного вирусным менингитом. При тяжелом течении заболевания в течение первых 2-3 дней болезни применяют глюкокортикоиды: дексаметазон или преднизолон. Если у пациента развиваются осложнения, назначают антибактериальные препараты. При серозном менингите, вызванном вирусом, или Эпштейн-Барр, назначают ацикловир. Пациентам с ослабленным иммунитетом внутривенно вводят иммуноглобулин.
Для снижения внутричерепного давления назначают фуросемид, лазикс или ацетазоламид. При выраженном отеке головного мозга начинают лечение маннитолом. Проводят дезинтоксикационную терапию раствором глюкозы, реополиглюкином, альбумином, плазмой. Внутривенно капельно вводят кристаллоидные и коллоидные растворы.
При температуре тела выше 38 градусов применяют жаропонижающие средства – парацетамол, ибупрофен. Всем больным серозным менингитом в Юсуповской больнице назначают препараты, улучшающие метаболизм клеток центральной нервной системы: пирацетам, ноотропил, пикамилон. Для уменьшения энергетического дефицита головного мозга и улучшения тканевого обмена при вирусном менингите назначают аскорбиновую кислоту, рибоксин. В тяжелых случаях заболевания назначают антиоксиданты – цитомол, цитохром. С первого дня терапии всем пациентам с вирусным менингитом назначают средства, улучшающие мозговое кровообращение (кавинтон, дипиридамол).
Варианты течения заболевания
При прямом заражении болезнетворным агентом на фоне отсутствия общего инфекционного поражения организма или заболевания другого органа, менингит называют первичным. Чаще всего вызываются вирусами и бактериями. Вторичный – всегда осложнение локальной или поразившей весь организм.
Наиболее частые причины вторичных менингитов:
- острая, хроническая инфекция уха (отит);
- воспаление носовых пазух (фронтит, гайморит);
- гнойные процессы мягких тканей лица, шеи (фурункулы, карбункулы, абсцессы);
- поражение костей (остеомиелит);
- абсцесс легких.
Возбудители распространяются на оболочки, в результате чего и возникает заболевание.
Менингит может быть острым, даже молниеносным по течению, с образованием большого количества гноя, резкими нарушениями функции нервной системы, угрозой осложнений и смерти.
Хронические (длительные, более 1 месяца) и подострые (более 2 недель) при отсутствии антибиотикотерапии процессы развиваются на фоне хронических, затяжных инфекций.
Наиболее значимы:
- туберкулез;
- саркоидоз (образование гранулем в легких, плевре, других органах);
- кандидоз (грибковая инфекция);
- СПИД;
- сифилис;
- злокачественные опухоли.
Они проявляются не так ярко. Люди, страдающие такими болезнями, нуждаются в постоянном наблюдении врача и своевременном выявлении каких-либо изменений в картине симптомов.
Распространение ВИЧ-инфекции, заболеваемость СПИДом, использование в арсенале лечебных средств большого количества медикаментов, ослабляющих иммунитет, нарушают естественную защиту организма человека. При этом варианте происходит заражение микробами, к которым здоровый организм нечувствителен. Главными возбудителями менингита у таких пациентов являются грибки, чаще всего криптококки.
На фоне тяжелых заболеваний и специфического лечения может возникать неопластичекий (канцероматозный) менингит. Он характерен для злокачественных опухолей крови (лейкозы), нервных структур головного, спинного мозга (глиомы, бластомы). Является результатом повреждения онкологическим процессов оболочек, что обуславливает негативное влияние на нервную систему и ухудшает прогноз.
Профилактика
Чтобы не заболеть вирусным менингитом, не нужно заглатывать воду во время купания в открытых водоемах. Следует соблюдать правила личной гигиены, перед употреблением тщательно мыть овощи и фрукты. Для профилактики гриппа проводят вакцинацию.
При наличии признаков вирусного менингита звоните по телефону Юсуповской больницы. Врачи проводят обследование пациентов с помощью аппаратуры ведущих европейских и американских фирм. Для лечения пациентов неврологи используют эффективные противовирусные препараты, обладающие минимальным спектром побочных эффектов.
Записаться на приём