Кислородное голодание плода, возникающее в результате нарушения кровообращения плаценты, приводит к тяжелым заболеваниям и отклонениям в развитии ребенка. Одним из нарушений, возникающим по этой причины является субэпендимальная киста головного мозга, которая диагностируется у новорожденных детей вследствие длительного нарушения кровообращения, гипоксии и недостатка питательных веществ.
Субэпендимальная или церебральная киста головного мозга — это доброкачественное полое образование в желудочках мозга, заполненное жидкостью, образовавшееся из-за гипоксии и недостаточного кровоснабжения. Так как гипоксию при беременности диагностируют часто, риск появления образования очень велик.
Внутримозговая киста у новорожденного ребенка является естественным защитным ответом организма на атрофию тканей мозга.
Чтоб предотвратить расширение некроза тканей мозга, организм заменяет поврежденные участки, создавая естественную преграду в виде кистозной полости. Киста небольшого размера не представляет угрозы для нормального функционирования мозга.
Но если гипоксию плода не лечить во время беременности, киста начинает увеличиваться в объеме, приводя к таким опасным проявлениям как судороги, ухудшение самочувствия и здоровья, психоэмоциональные расстройства.
Причины и факторы риска
Гипоксия плода является основной причиной образования субэпендимальной кисты и оказывает значительное влияние на развитие младенца. Основными факторами риска проявления кисты является поставленный диагноз беременной женщине умеренная или острая гипоксия плода.
Существует три фактора для появления субэпендимальной кисты:
- Ишемия головного мозга. Наиболее распространенная причина образования любой кисты. Ишемия появляется из-за нарушения кровоснабжения тканей мозга. В месте отмирания мозгового вещества появляется пустота, которую организм заполняет ликвором. Незначительные размеры кисты не приводят к серьезным нарушениям, требуют лишь медикаментозного лечения и наблюдения ее в динамике. Если она растет и оказывает давление на другие участи мозга, у ребенка появляются судороги, срыгивания, выпячивание родничка, торможение физического и умственного развития.
- Кровоизлияние в голове новорожденного, является второй причиной для появления новообразования. Наиболее тяжелые отклонения в развития ребенка будут, если кровоизлияние происходит во время утробного развития плода, а не при прохождении по родовым путям. Основными причинами кровоизлияния является наличие инфекций, острой гипоксии плода и родовая травма.
- Острая или умеренная гипоксия плода является нарушением функционирования организма беременной женщины и плаценты. К основным причинам гипоксии относится анемия, токсикоз в третьем триместре, многоплодная беременность, резус-конфликт между ребенком и мамой, многоводие, плацентарная недостаточность, инфекционные заболевания.
Статья в тему: Прогноз при циррозе печени: продолжительность жизни и стадии заболевания
Диагностика и лечение поражений полости рта у новорожденных
У младенцев нередко обнаруживаются очаги поражений в полости рта, которые причиняют неудобства им самим и становятся причиной волнений для их родителей. К наиболее распространенным нарушениям и заболеваниям относятся врожденные и неонатальные зубы, различные слизистые кисты полости рта у новорожденных, анкилоглоссия и врожденный эпулис новорожденного. В данной статье мы рассмотрим особенности диагностики и лечения такого рода нарушений и постараемся дать читателям представление о правильных способах лечения и консультирования маленьких пациентов и их родителей.
За время своей практики врачи сталкиваются с различными случаями поражений полости рта у новорожденных: от физиологических особенностей, связанных с развитием ребенка, до раковых опухолей. Осведомленность о таких нарушениях играет важную роль в постановке правильного диагноза, консультировании и планировании лечения. Задача данной статьи заключается в информировании работников сферы здравоохранения о диагностике и лечении наиболее распространенных нарушений в полости рта новорожденных.
Врожденные и неонатальные зубы
Прорезывание первого молочного зуба происходит приблизительно через шесть месяцев после рождения ребенка. Но некоторые младенцы подходят к этому возрасту, уже имея во рту врожденные (с ними ребенок рождается) или неонатальные (прорезавшиеся в течение первого месяца жизни) зубы.
Практически все врожденные зубы (около 90 %) прорезываются в области резцов нижней челюсти. Как правило, они имеют правильную форму, однако могут характеризоваться измененным цветом и неровной поверхностью. Их типичной отличительной чертой уже в период развития является повышенная подвижность ввиду отсутствия или малой длины корней. Большинство врожденных впоследствии входят в ряд двадцати молочных зубов, но около 10 % из них оказываются сверхкомплектными. Врожденные зубы встречаются редко: один случай на две-три тысячи рождений здоровых детей, и, как правило, это отклонение носит случайный характер. Но в отдельных случаях появление врожденных зубов может быть симптомом некоторых синдромов, пороков развития и десневых опухолей.
Если врожденный зуб оказывается сверхкомплектным и не входит в ряд молочных зубов (определить это можно с помощью рентгена) или мешает грудному вскармливанию, рекомендуется его удалить. Чрезмерно подвижные зубы также стоит удалить, чтобы предотвратить их возможную аспирацию. Кроме того, врожденные зубы могут стать причиной травматического изъязвления вентральной поверхности языка (синдром Риги-Феде), но данное нарушение не является показанием к удалению зуба и излечивается путем выравнивания шероховатого режущего края врожденного зуба.
Кисты новорожденных
Для обозначения слизистых кист полости рта у новорожденных используется множество терминов, которые взаимно заменяют друг друга, внося определенную путаницу. Но, исходя из различного гистогенеза очагов, все их можно разделить на две категории: нёбные и десневые.
Нёбная киста новорожденного
Нёбные пластинки представляют собой двухсторонние рудиментарные отростки, которые соединяются по средней линии ротовой полости на восьмой неделе внутриутробного развития, образуя твердое нёбо. Они также сливаются с носовой перегородкой, что приводит к полному разделению полости рта и носовой полости. При этом соединительная эпителиальная выстилка между пластинками разрушается под действием ферментов, обеспечивая возможность сращения соединительной ткани. Нёбные кисты новорожденных, или жемчужины Эпштейна, образуются из эпителиальных включений вдоль линии слияния нёбных пластинок. Данное нарушение характеризуется высокой распространенностью и наблюдается у 65 %-85 % новорожденных. Кисты представляют собой небольшие (1-3 мм) желто-белые бугорки вдоль нёбного шва, особенно часто располагающиеся в месте соединения твердого и мягкого нёба. При гистологическом исследовании обнаруживается, что данные кисты заполнены кератином. Особое лечение не требуется, так как кисты атрофируются и исчезают вскоре после устранения их содержимого.
Десневые кисты новорожденных
Десневые кисты развиваются из зубной пластинки (эктодермальной связки), которая служит основой для формирования молочных и постоянных зубов. Ее остатки могут пролиферировать с образованием небольших кист и в дальнейшем стать причиной развития различных одонтогенных опухолей и кист. В зависимости от места образования, кисты, появляющиеся на деснах новорожденных, называются узлами Бона (присутствуют на буккальной и лингвальной поверхностях альвеолярных гребней) или десневыми кистами (формируются на отростке альвеолярного гребня).
Десневые кисты новорожденного характеризуются высокой распространенностью: к примеру, у тайваньских младенцев, проходивших обследование в течение трех дней с момента рождения, была выявлена 79-процентная распространенность нарушения.
Обычно кисты имеют вид маленьких белесых очагов неизменного размера. Те из них, которые образуются на переднем гребне нижней челюсти, можно ошибочно принять за врожденные зубы. Отдельное лечение не требуется, так как кисты часто разрываются ввиду вторичной травмы или трения.
Анкилоглоссия
Термин «анкилоглоссия» (косноязычие) описывает клинические ситуации сращения языка с дном ротовой полости или недостаточной длины уздечки языка, ограничивающей его подвижность. Анкилоглоссия может встречаться у представителей различных возрастных групп, однако чаще всего наблюдается у новорожденных. По данным исследований, частота этого нарушения у новорожденных составляет от 1,7 % до 10,7 %, у взрослых людей – от 0,1 % до 2,1 %. На основании этого можно предположить, что некоторые более легкие формы анкилоглоссии проходят с возрастом.
Анкилоглоссия младенца может вызвать трудности при грудном вскармливании и даже стать причиной болей в области соска у его матери или кормилицы. Предпочтительным методом лечения данного нарушения у новорожденных является простое отсечение уздечки (френэктомия), когда уздечка отрезается небольшими ножницами в самом тонком месте. Процедуру можно проводить под поверхностной анестезией, что обеспечивает минимальный дискомфорт и снижает вероятность кровотечения. Но кровотечение не является обязательным. Так, по результатам исследования с участием 215 новорожденных, прошедших фрэнэктомию без анестезии, у 38 % детей кровотечение отсутствовало, у 52 % появилось лишь несколько капель крови. В 80 % случаев через 24 часа после начала процедуры произошло улучшение питания.
Врожденный эпулис новорожденного
Это заболевание представляет собой редкую опухоль неизвестного гистогенеза. Как правило, очаг образуется на альвеолярном гребне новорожденных. Течение болезни следующее: опухоль не увеличивается в размере с момента рождения, иногда со временем может уменьшаться, что указывает, скорее, на реактивную, чем на неопластическую этиологию. Чаще всего данная опухоль обнаруживается во фронтальном отделе альвеолярного гребня верхней челюсти и имеет вид круглого прикрепленного образования, как правило, диаметром менее 2 см (но иногда встречаются и более крупные), с гладкой дольчатой поверхностью. Такого рода опухоли чаще встречаются у девочек, что может свидетельствовать о влиянии гормонов, хотя рецепторы эстрогена и прогестерона выявлены не были. В 10 % случаев могут возникать множественные очаги, что подтверждает потребность в тщательном обследовании полости рта.
В результате гистологических исследований врожденного эпулиса были выявлены крупные зернистые клетки с маленькими ядрами. В отличие от зернисто-клеточной опухоли, окрашивание белковым антигеном S100 при врожденном эпулисе дает негативный результат. Другие маркеры нейрогенного происхождения также показали отрицательный результат, что подтверждает неспецифическое мезенхимальное происхождение опухоли. Для лечения врожденного эпулиса рекомендуется хирургическое удаление, особенно при затрудненности дыхания или наличии проблем с кормлением, а также при потребности в гистологическом подтверждении диагноза. При менее крупных опухолях допустим выжидательный подход, так как известны случаи спонтанной регрессии образования. Случаев рецидива, даже при неполном удалении опухоли, а также злокачественного перерождения не отмечалось.
Авторы:
Ван Херден, Ван Зил
Локализация в головном мозгу и симптоматика
Субэпендимальная киста локализуется в месте нарушения кровоснабжения тканей мозга, чаще всего это желудочковая область. Симптоматика заболевания зависит от расположения и размера кисты. Наличие патогенного очага в определенном участке мозга приводит к нарушению функций организма, за которую он отвечает.
Киста в затылочной области влияет на работу зрительного аппарата, снижается острота зрения, двоится в глазах и т.д. Киста в височной доле приводит к нарушению слуха, в мозжечке – нарушается походка и координация движений, в гипофизе – гормональные сбои.
Маленькие размеры кисты могут никак не проявляться на поведении ребенка. Но более крупные, приводят к судорогам и инсультам, как результат может наступить паралич организма.
Основные симптомы наблюдающиеся при наличии церебральной кисты в голове у новорожденного ребенка:
- нарушение сна;
- тревожное поведение;
- отказ от груди;
- плохой набор веса или его потеря;
- долгий, беспричинный плач;
- гипер— или гипо- тонус мышц;
- тремор подбородка, подергивание конечностей;
- нарушение слуха;
- нарушение зрения, иногда его полная потеря;
- срыгивание «фонтаном»;
- потеря сознания, кома;
- пульсация и вздутие родничка;
- судороги.
Последствия роста и отсутствие лечения кисты приводит к умственному и физическому отставанию в развитии ребенка.
Клиника
Субэпендимальная киста головного мозга у новорожденныхможет протекать бессимптомно и рассасываться в течение первого года жизни даже без лечения. Особенно если она не превышает 5 мм в диаметре. Но часто киста, не выявленная в течение первого месяца, примерно, через 6 месяцев, а чаще на втором году жизни, дает определенную клинику.
Симптомы и динамика болезни у грудничка зависят от типа, величины, локализации кисты.
Не представляет опасности внутримозговая киста, имеющая маленькие размеры. Растущее доброкачественное новообразование может вызывать сдавление и смещение окружающих мозговых тканей. Возникает клиника, схожая с раком мозга, поэтому увеличение размеравсегда настораживает специалистов.
Локализация внутримозговых кист определяется клинически по очаговым признакам.
Симптомдавления крупной внутримозговой кисты на затылочную долю заключается в расстройстве зрения. Ребенок плохо видит, в сознательном возрасте жалуется на пелену перед глазами и раздвоение контуров предметов.
При локализации внутримозговой кисты слева, возможно сдавление пирамидных путей. При этом справа будет отмечаться повышение мышечного тонуса и рефлексов, развитие парезов или параличей.
Внутримозговая киста левого полушария, оказывающая воздействие на мозжечковые тракты, вызывает мышечную гипотонию, нарушение слуха и координации, больше выраженную слева.
Любое объемное образование дает общемозговые и очаговые симптомы.
К общемозговым признакам относится гипертензионно-гидроцефальный синдром. Он обусловлен развитием внутричерепной гипертензии и отеком головного мозга, проявляется рядом общемозговых симптомов:
- головная боль (монотонный плач, беспричинное беспокойство);
- рвота (постоянные срыгивания);
- расширение поверхностных вен на голове;
- увеличение размеров головы;
- выбухание и пульсация родничка;
- судорожные припадки;
- головокружение, нарушение координации;
- изменение психики (задержка психического развития);
- вынужденное положение головы;
- нарушения слуха.
Осложнения развития кисты: формирование абсцесса мозга, разрыв оболочки кисты, переход в раковую опухоль. Последствие быстрого увеличения внутримозговой кисты в размерах со сдавлением жизненно важных центров – кома с возможным летальным исходом.
Диагностика
При наличии внутриутробной гипоксии, родовой травмы, рождении путем кесарева сечения младенцуобязательно проводится нейросонография (УЗИчерез родничок).
Также необходимы следующие обследования:
- Общий и биохимический анализ крови.
- Магнитно-резонансная томография головного мозга.
- Доплерография мозговых сосудов.
- Осмотр окулиста.
- Рентгенограмма черепа в двух проекциях.
- Спинномозговая пункция.
Диагностические критерии
С помощью нейросонографии (УЗИ) у новорожденных легко найти в головном мозгe кисту и другие отклонения. Родничок, как правило, не закрывается до года, поэтому данная процедура наиболее быстрая, легкая и достоверная.
Нейросонографию обязательно нужно делать недоношенным деткам, при тяжелом течении беременности и затяжных родах. Если врач обнаруживает субэпендимальную кисту небольшого размера, то мозговая ткань сама приходит в норму, необходимо лишь находиться под наблюдением детского невропатолога.
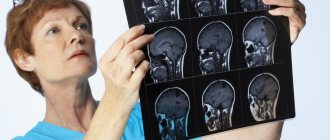
Если же киста превышает минимальные значения, то требуются дополнительные меры диагностики, МРТ и КТ. Диагностику такими способами нужно проводить два раза в год.
Повторное обследование кисты и фиксирование ее роста, может привести к серьезным нарушениям в развитии ребенка и угрозе его жизни.
Многокамерную субэпендимальную кисту диагностировать очень проблематично, так как симптоматику легко перепутать с другими нарушениями.
На МРТ субэпендимальная киста у новорожденного ребенка
Качественный подход к терапии
Лечение церебральной кисты направлено на предотвращение ее роста. Для этого нужно найти и устранить основную причину, провоцирующую кислородное голодание. На определенных жизненных этапах роста ребенка медицинская помощь будет разной.
Оказание первой помощи
После родов, врач неонатолог выполняет реанимационную помощь.
Статья в тему: Польза и вред овсяной каши на молоке и воде: надо ли есть по утрам?
Удаляет жидкость из дыхательных путей, стимулирует искусственное дыхание, в тяжелых случаях применяют кислородную маску, для подачи чистого кислорода.
Первые три дня после рождения…
Врач невропатолог проводит ежедневный осмотр и прописывает восстанавливающий медикаментозный курс и реабилитационную терапию. Назначается массаж, физпроцедуры и успокаивающие препараты.
В детском возрасте врач наблюдает в динамике темпы развития ребенка.
Применяются медикаменты для стимулирования речевых функций, нормализации психоэмоционального состояния. На данном этапе может потребоваться помощь таких специалистов как логопед и психолог.
…и далее
При достижении ребенка подросткового возраста назначаются витаминные медикаменты, стимулирующие работу головного мозга и нормализирующие обмен веществ. Также обязателен прием гормонозаменяющих препаратов.
Все физиотерапевтические и медикаментозные методы назначаются только после результатов обследования и выявления отклонений в развитии ребенка.
Методы лечения псевдокисты
Есть ли способы, позволяющие избавиться от псевдокисты в голове путем терапевтического лечения без операции? Да, если это действительно ложное образование, то оно рассосется самостоятельно. Но медикаменты помогут улучшить работу головного мозга, укрепить иммунную систему, снять повышенную возбудимость или стимулировать активность нервной системы.
Консервативная терапия
Если невролог, опираясь на результаты диагностирования, определил наличие псевдокисты у новорожденного в голове, врач назначает лекарства, устраняющие причины, которые привели к появлению аномалии. Аналогичное консервативное лечение назначают и при подозрении на истинную кисту в начальной стадии роста.
Многие из фармсредств, особенно в таблетках, инъекциях, противопоказаны или ограничены для применения в грудном возрасте, поэтому недопустимо назначать их ребенку самостоятельно.Только детский невролог определит, нужно ли малышу то или иное средство, рассчитает безопасную дозу и частоту применения, учитывая его возраст, тяжесть неврогенных проявлений и сопутствующие болезни.
Если специалист замечает, что у ребенка имеются определенные признаки неврогенного поражения, он может назначить ноотропные медикаменты, улучшающие мозговое кровообращение, и препараты, устраняющие последствия пережитого ребенком кислородного голодания (гипоксии). Но только, если они действительно показаны маленькому пациенту, так как многие эффективные лекарства имеют серьезные побочные эффекты, дают острые аллергические реакции или дают осложнения на нервную систему, кроветворение.
Последствия и прогноз заболевания
Образование небольших размеров кисты не оказывает серьезного влияния на качество жизни, психологическом и умственном развитии ребенка. Проблемы проявляются, если она увеличивается в объеме. На это может повлиять наличие инфекций и гипоксии.
С увеличением кисты начинают проявляться такие симптомы как раздражительность, бронхолегочные заболевания, пороки сердца, отставание в развитии, анемия.
Первый год развития ребенка не проявляется серьезными отклонениями. Нарушения начинают замечать родители на 2-3 году жизни. У ребенка наблюдается гипервозбудимость, задержка развития речи, плохая координация. К более серьезным проявлениям относится кома и летальный исход.
Профилактические меры
Для того чтобы предотвратить появления кисты в голове новорожденного необходимо установить причину ее появления. Во время беременности это довольно проблематично.
Необходимо сделать генетический анализ, в том числе и околоплодных вод, но данный анализ делается только при серьезных отклонениях в развитии плода.
Поэтому женщине нужно вести здоровый образ жизни, как до зачатия, так и во время беременности, следить за своим питанием, и беречь себя от интоксикаций и воспалительных процессов.
Оперативное лечение проводится очень редко, поэтому диагноз субэпендимальная киста не так страшен, как многие думают. Необходимо лишь наблюдение у невропатолога для своевременного лечения заболевания и предотвращения серьезных отклонений в развитии ребенка.
Псевдокисты у взрослых
Псевдокиста у взрослого пациента чаще диагностируется в поджелудочной железе, давая тяжелые болевые проявления. Такой узел угрожает жизни больного, так как он склонен к нагноению, прободению, злокачественному перерождению, формированию свищей. При таком заболевании необходимо грамотное хирургическое лечение.
Псевдокисты в надпочечниках сначала не дают симптоматики, но когда укрупняются, вызывают разные проявления из-за сдавливания смежных органов. Такие новообразования провоцируют аномальный выброс адреналина, осложняются острым кровотечением в просвет капсулы. Мочевая псевдокиста или уринома может возникать в забрюшинной или околопочечной ткани. При разрастании такие структуры требуют оперативного удаления.
Понятие псевдокиста также фигурирует в диагнозах мужчин и женщин при поражениях токсоплазменной и криптококковой инфекцией, когда в мозге и других органах формируются массивные внутриклеточные очаги с концентрацией паразитических микроорганизмов. Но чаще всего в таких случаях используют термин «псевдоциста».