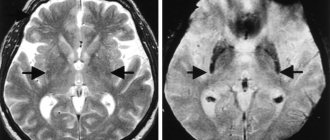
Болезнь Паркинсона – тяжелая патология головного мозга, связанная с нарушением обмена вещества дофамина, регулирующего проведение нервного импульса. При его недостатке страдает двигательная активность: нарастает тонус мышц, они начинают медленно и с трудом сокращаться, и человек не способен двигаться в привычном темпе. В таких ситуациях медикаментозную терапию при болезни Паркинсона дополняют лечебной физкультурой на все группы мышц.
Особенности лечения болезни Паркинсона физическими упражнениями
На фоне постоянного мышечного напряжения у пациента с паркинсоническими расстройствами изменяется осанка, походка становится шаркающей, движения замедленными, появляются дрожь в конечностях и нарушения равновесия. На последних стадиях болезни пациент становится полностью обездвиженным на фоне нарушения функциональной активности мышц.
Лечение больных с паркинсонизмом включает препараты на основе леводопы, восполняющие дефицит дофамина, а также элементы физической и дыхательной гимнастики, упражнения ЛФК в сочетании с лекарственными средствами действуют следующим образом:
- Снижают тонус в напряженных мышцах (дрожание за счет этого тоже уменьшается);
- Восстанавливают подвижность в шейном, грудном и поясничном отделах позвоночного столба;
- Регулируют координацию движений;
- Нормализуют двигательные навыки и походку;
- Выравнивают усиленный грудной кифоз;
- Увеличивают объем движений;
- Улучшают настроение и общее состояние.
ЛФК при Паркинсоне
Комплекс тренировок при Паркинсоне включает в себя упражнения на поддержание тонуса всех мышц. Однако большое внимание уделяется дыхательным занятиям, а также упражнениям на координацию и поддержание ритма ходьбы. Ежедневные занятия ЛФК помогают больному справиться с нагрузками, а также поднимают настроение и улучшают самочувствие.
Выделяют следующие упражнения при Паркинсоне:
1. Занятия на совершенствование дикции;
2. Тренировки на громкость голоса;
3. Развитие ровного правописания;
4. Упражнения на ровный шаг и ходьбу;
5. Контроль устойчивости и вестибулярного аппарата.
Есть ли отличие между ЛФК и лечебной гимнастикой? Гимнастика применяется в целях профилактики, а ЛФК подразумевает использование тренажеров, физических нагрузок и различных аппаратов. Поэтому гимнастика является частью ЛФК, она основана на разных дыхательных техниках и упражнениях.
Комплекс упражнений, полезных при болезни Паркинсона
Каждое из занятий должно длиться не меньше 10 минут и включать следующие элементы:
- Силовые нагрузки;
- Задания на растяжение;
- Динамичные тренировки суставов;
- Мимическую гимнастику;
- Дыхательные техники.
Обратите внимание!
Количество занятий в день определяется индивидуально врачом ЛФК и зависит от тяжести состояния пациента и формы болезни.
Рекомендуется делать в среднем 10-12 подходов.
Упражнения для улучшения осанки
- В сидячем положении стараемся максимально разогнуть спину, упершись ладонями в пояснично-крестцовую область.
- По-прежнему сидя, ноги расставляем на ширину плеч, ладони помещаем на талию. Наклоняемся вперед-назад. Можно выполнять задание, держась за спинку стула.
- Из аналогичной позиции наклоняем корпус вправо-влево.
- Прислонитесь к стене таким образом, чтобы с ней соприкасались только затылочный бугор, лопатки, крестец и пяточная кость. С силой надавливайте межлопаточной областью на вертикальную поверхность.
Упражнения для мышц брюшного пресса
- Вытянитесь на полу, раскинув руки под прямым углом к туловищу ладонями вверх. Скручивайте корпус вправо, накрывая левой ладонью правую, и наоборот.
- Ложитесь на спину, подтяните ступни к ягодицам. Поднимайте верхнюю часть туловища к бедрам. Можно помогать себе руками, обняв ими колени и подтягивая корпус вперед.
- Лягте ровно, руки по швам, стопы на себя. Поднимайте голову и плечи, пытаясь рассмотреть пальцы ног.
- Если получается, качайте пресс классическим способом, заложив руки за затылок. При этом помощник может фиксировать ваши ноги в области коленей и голеней.
Упражнения для мышц шеи и надплечий
- Последовательно склоняем голову к одному надплечью и к противоположному.
- Делаем наклоны головы к груди и запрокидывания назад для улучшения подвижности в шейных позвонках.
- Неспешно разворачиваем голову то в одну, то в другую сторону, стремясь рассмотреть поверхность лопаток. Торопиться в данном случае не нужно, чтобы не спровоцировать головокружение.
- Плавно делаем круговые движения головой, сначала прижимая подбородок к груди, затем ухо к плечу, затылок к позвоночнику, второе ухо к надплечью и обратно.
Упражнения для мышц плечевого пояса
- На выдохе поднимаем вверх плечи, на вдохе опускаем. Должно ощущаться значительное напряжение мышц верхнего плечевого пояса.
- Кончики пальцев устанавливаем на плечевые суставы и осуществляем вращательные движения в них попеременно кпереди и кзади.
- Расставляем руки перпендикулярно туловищу, сгибаем в локтях, подведя кисти к передней поверхности плечевых суставов. На вдохе стараемся максимально соединить лопатки, на выдохе следует расслабиться и занять начальную позицию.
- Возьмите в руки гимнастическую палку, вытяните ее перед собой параллельно полу и делайте вид, что работаете веслом во время гребли то одной, то второй рукой.
Упражнения для рук
- Подходим к стене на длину протянутой руки, упираемся в нее ладонями и плавно наклоняемся вперед, перемещая вес тела на руки. Ягодицы не выпячиваем. Затем отталкиваемся от стены руками и выпрямляемся.
- Усаживаемся за стол, кладем предплечья на столешницу вниз ладонями. Ритмично поворачиваем кисти то ладонной, то тыльной поверхностью вверх, двигаясь все быстрее.
- Сжимаем пальцы в кулаки, осуществляем вращение в запястьях сначала внутрь, потом наружу.
- По очереди соединяем подушечки больших пальцев со всеми остальными, постепенно наращивая темп.
Упражнения для мышц нижнего пояса конечностей
- Ложитесь на пол. Согните левое колено, не отрывая подошву от пола. Положите правую руку на коленный сустав и потяните его вправо в течение 10 секунд. Продублируйте с другой ногой.
- Перевернитесь вниз лицом, опираясь на предплечья. Сгибайте попеременно ноги в коленных суставах, стараясь достать пяткой до ягодичной области.
- Садимся на пол, вытягиваем ноги вперед. Вращаем ступнями сначала внутрь, потом наружу.
- Сжимаем и распрямляем пальцы на ступнях.
Упражнения для улучшения движений в коленных суставах
- Сидя на табурете или на краю постели, распрямляем и сгибаем по очереди ноги в коленных суставах.
- В исходном положении из предыдущего упражнения вытягиваем правую ногу, кладем ее на невысокую табуретку. Скользя руками по передней поверхности ноги, тянемся максимально далеко, по возможности, касаемся стопы. Замираем в такой позиции на 10 секунд и выпрямляемся. Повторяем левой ногой.
- Пересядьте на пол, протянув ноги и опершись распрямленными руками на пол немного за спиной. Сгибайте ноги в коленных суставах, подтягивая ступни к тазу, и возвращайте в изначальное положение.
- Ложитесь на горизонтальную поверхность и делайте классический вариант упражнения “велосипед”, имитируя нажатия на педали.
Напряжение и расслабление мышц бедра и голени
- Опираясь с одной стороны на спинку стула, делаем выпады вперед попеременно то одной, то второй ногой. Стараемся опуститься максимально близко к полу и продержаться в этой позиции 15-20 секунд.
- По-прежнему придерживаясь за стул, встаем сначала на носочки, потянув икроножные мышцы, а потом опять на полную подошву, расслабившись.
- Выполняем обычные или половинные приседания у опоры.
- Ложимся на спину ровно и поочередно поднимаем выпрямленные ноги вверх, насколько это возможно.
Болезнь Паркинсона и паркинсонизм. Краткие сведения
Болезнь Паркинсона (БП) – хроническое прогрессирующее дегенеративное заболевание центральной нервной системы (ЦНС), клинически проявляющееся нарушением произвольных движений. Принято различать понятие БП и паркинсонизма. Паркинсонизм – это синдром, ведущими клиническими проявлениями которого являются: гипокинезия (обязательный признак), мышечная ригидность, тремор покоя, постуральная неустойчивость. Паркинсонизм в свою очередь подразделяют на первичный, вторичный, а также паркинсонизм при мультисистемных дегенерациях ЦНС.
В классификации БП выделяют клиническую форму, стадию и темп прогрессирования.
В зависимости от доминирования в клинике того или иного симптома выделяют три клинических формы: акинетико-ригидно-дрожательную (60—70%), акинетико-ригидную (15—20%) и дрожательную (5—10%).
В отношении клинической стадии заболевания общепризнанной является следующая классификация стадий (степеней тяжести) БП:
Стадия 0. Двигательные проявления отсутствуют;
Стадия 1. Односторонние проявления заболевания;
Стадия 2. Двусторонние проявления заболевания без постуральной неустойчивости;
Стадия 3. Умеренно выраженная постуральная неустойчивость, возможно самостоятельное передвижение;
Стадия 4. Значительная утрата двигательной активности, но пациент в состоянии передвигаться;
Стадия 5. При отсутствии посторонней помощи пациент прикован к постели или инвалидному креслу.
Выделяют также модифицированную шкалу Хен и Яр (Hoehn, Yahr, 1967), которая впервые была опубликована Маргарет Хён и Мелвином Яром в 1967 году.
Модифицированная шкала Хен и Яр:
Стадия 0.0
– нет признаков паркинсонизма
(данная стадия характеризуется отсутствием клинических проявлений заболевания, однако в центральной нервной системе уже начинаются структурные изменения. Болезнь на этой стадии диагностируется очень редко, как правило, случайно)
;
Стадия 1.0
– только односторонние проявления
(у больных наблюдают односторонний тремор кисти руки, тремор имеет слабо выраженный характер. По мере прогрессии появляются изменения осанки, мимики лица, походки, может появляться боль в плечевом суставе на стороне поражения. Также может появиться ощущение «песка в глазах», вследствие сокращения количества мигательных движений век. У пациентов увеличиваются затраты времени на бритье, расчесывание и другие ежедневные манипуляции)
;
Стадия 1.5
– односторонние проявления с вовлечением аксиальной мускулатуры
(происходят локомоторные изменения, сокращение амплитуды движений, появляется выраженная ригидность мышц лица и шейного отдела)
;
Стадия 2.0
– двухсторонние проявления без признаков нарушения равновесия
(расстройства носят двусторонний характер и проявляются дрожанием кистей рук, недостаточной амплитудой и скованностью. Возникает непроизвольное покачивание головы, а ригидность лицевой мускулатуры приводит к гипомимии («маскообразное» лицо)
;
Стадия 2.5
– мягкие двухсторонние проявления. Сохранена способность преодолевать вызванную ретропульсию;
Стадия 3.0
– умеренные или средней тяжести двухсторонние проявления. Небольшая постуральная неустойчивость. Но больной не нуждается в посторонней помощи
(становится более выраженной ретропульсия. У пациентов прогрессирует скованность движений, в результате потери равновесия возможны падения. При ходьбе больной прижимает руки к телу, сокращается длина и высота шага – признак «шаркающей» походки. Несмотря на симптоматику, человек продолжает себя обслуживать, сохраняется частичная способность работать)
;
Стадия 4.0
– тяжёлая обездвиженность; однако ещё может ходить или стоять без поддержки
(развивается значительная гипокинезия, выраженный тремор головы и конечностей. Иногда тремор уменьшается. Больной не в состоянии выполнять физическую работу, уход за собой вызывает существенные затруднения. Движения выполняются с трудом, походка становится очень медленной. На этом этапе пациенту необходимы дополнительные средства, чтобы поддерживать равновесие – трость, костыли, ходунки)
;
Стадия 5.0
– без посторонней помощи прикован к креслу или кровати
(данная стадия заболевания характеризуется потерей возможности самостоятельно передвигаться. Больной перемещается при помощи инвалидного кресла, либо он все время лежит в кровати. С этого момента человек нуждается в постоянном уходе со стороны близких или медицинского персонала. Появляются выраженные нарушения глотательной функции, что ведет к потере веса)
.
Кроме того, при БП принято выделять три вида темпа прогрессии заболевания: быстрый, умеренный и медленный. При быстром темпе смена стадий заболевания (первая – вторая/вторая – третья) происходит в течение 2 и менее лет. При умеренном темпе смена стадий происходит более чем за 2 года, но не более чем за 5 лет. При медленном темпе смена стадий происходит более чем через 5 лет.
Клинические проявления БП принято разделять на моторные и немоторные. Среди моторных симптомов заболевания следует выделить: брадикинезию, ригидность, тремор покоя, постуральную неустойчивость. К немоторным проявлениям БП относят: нарушения обоняния, вегетативные проявления (дисфункция желудочно-кишечного тракта, мочеиспускания, половую дисфункцию, нарушение потоотделения, постуральную гипотензию, себорею), аффективные нарушения, нарушения сна, психотические нарушения, когнитивные нарушения.
Наряду с применением антипаркинсонических препаратов и вне зависимости от клинических проявлений и стадии заболевания важнейшее значение для пациентов с БП имеют регулярные занятия лечебной физкультурой. Специальные комплексы лечебной физкультурой позволяют повысить эффективность медикаментозной терапии, уменьшить негативные клинические проявления заболевания, в особенности такие, как постуральная неустойчивость, брадикинезия, ортопедические осложнения (например, плече-лопаточный периартрит, изменения осанки, в том числе по типу синдрома Пизанской башни и др.), дисфункция желудочно-кишечного тракта, а также существенно повысить качество жизни пациента, за счет увеличения повседневной двигательной активности. При этом лечебная физкультура не имеет абсолютных противопоказаний, однако требует персонифицированного подхода к каждому пациенту и подбора комплекса упражнений с учетом толерантности к физической нагрузке, проявлений функционального неврологического дефицита, наличия или отсутствия каких-либо сопутствующих заболеваний, а также ряда иных факторов, влияющих на реабилитационный потенциал пациента и определяющих реабилитационные цели и задачи.
Упражнения для мышц лица
При болезни Паркинсона страдает не только скелетная мускулатура: мимические мышцы тоже становятся менее подвижными, “восковыми”. С помощью специального комплекса ЛФК больному удается избавиться от маскообразного, амимичного лица и вновь активно выражать эмоции. Для лучшего контроля за правильностью выполнения заниматься следует перед зеркалом.
- Поочередно изображайте на лице изумление, радость, злость. Удерживайте каждое выражение 3-5 секунд.
- Последовательно поднимите надбровные дуги, насупьте брови, сильно зажмурьте глаза.
- Сильно растяните и сожмите губы, после слегка приоткройте их и произнесите “сыр”.
- Сначала в медленном, а затем в максимально быстром темпе растягивайте губы, а потом вытягивай их трубочкой.
- Надувайте и сдувайте щеки.
- Высуньте язык и двигайте им поочередно вправо-влево, вверх-вниз.
- “Рисуйте” круги кончиком языка сначала по, а потом против часовой стрелки.
Выполните каждое упражнение не менее 10 раз.
Важная информация!
Упражнения для языка необходимы для профилактики нарушений глотания. Эти расстройства возникают на поздних стадиях заболевания и вызывают серьезные осложнения со стороны дыхательных путей при попадании в них пищи.
Физиотерапия при Паркинсоне
Используется на любой стадии болезни и направлена на улучшение работы органов и тканей. При данном заболевании используется электрофорез с лекарствами, транскраниальная магнитная стимуляция, магнитотерапия бегущим магнитным полем и импульсная электротерапия.
Йога
Подходит для любого периода болезни. Йога рекомендуется как один из методов немедикаментозной терапии. Влияние занятий положительно, так показали результаты исследований университета Мумбая. На 29 % улучшились двигательные показатели у групп больных, занимающихся йогой.
Рекомендации по нагрузкам
Влияние тренировок и ЛФК на торможение прогрессирования болезни очень существенно. Но есть правила, которых нужно придерживаться, чтобы добиться максимально результата, а именно:
1. Выполнять тренировки каждый день;
2. В день уделять как минимум 20-30 минут;
3. Нельзя допускать изнеможения;
4. Можно совмещать с бытовыми делами;
5. Занимайтесь под музыку, чтобы поддерживать ритм.
Комплекс должен быть утвержден вашим инструктором и обязательно одобрен лечащим врачом. Не проводите самостоятельные занятия без соответствующего опыта.
Эффекты от физических нагрузок
Ученые постоянно разрабатывают различные методики с целью адаптации больного к привычной жизни. От ежедневных тренировок ждут:
1. Уменьшение необходимой дозы препаратов;
2. Избавление от депрессивного состояния, улучшение настроения;
3. Восстановление трудоспособности;
4. Ослабление тремора и укрепление походки.
Дыхательная гимнастика
Функция дыхательных мышц при болезни Паркинсона тоже страдает: уменьшается глубина и эффективность вдоха. Этому также способствуют изменение осанки и формирование сутулости. Для восстановления нормального биомеханизма вдоха и выдоха рекомендуют следующие упражнения:
- Присядьте на табурет или край постели и поместите ладони на переднюю брюшную стенку. Вдохните полной грудью, чувствуя, как надувается живот. Выдыхайте медленно через сомкнутые трубочкой губы.
- Подойдите к стенке и прижмитесь к ней спиной так, чтобы с ней соприкасался позвоночник на всем протяжении: от нижнешейного отдела до крестца. На вдохе вытягивайте руки кверху, тоже вдоль стенки. На выдохе скрещивайте их на груди.
- На вдохе встаньте на цыпочки, поднимите руки кверху и потянитесь, на выдохе встаньте на полную стопу, наклонитесь вниз, чтобы руки свободно свешивались.
Каждый раз нужно делать по 10 дыхательных движений.
Основа гимнастического плана
Гимнастический план при данном заболевании состоит из:
- Упражнений на растяжку.
- Выполнений мягких движений — зарядки для суставов.
- Занятий с гантелями небольшого веса с постепенным увеличением нагрузок и замены гантелей на более тяжелые.
- Дыхательной гимнастики.
- Прогулок на свежем воздухе.
- Массажа.
Выбор того или иного комплекса упражнений зависит от стадии и формы заболевания, а также от индивидуальных особенностей состояния здоровья больного.
Начальная стадия заболевания
На начальных стадиях пациентам рекомендуют:
- Ежедневно ходить на беговой дорожке.
- Выполнять движения, увеличивая их амплитуду.
- Выполнять маховые движения, бросать мяч каждой рукой по очередности, выполнять удары по мячу ногами.
- Тренироваться ходить по линии, а затем — по узкой дорожке, оборудованной препятствиями.
- Имитировать ходьбу на лыжах, греблю.
- Совершать ежедневные прогулки пешком на свежем воздухе.
- Заниматься некоторыми спортивными играми — бадминтоном, городками, гольфом.
Развернутая стадия
Развернутая стадия характеризуется постуральными нарушениями, для устранения которых требуется следующее:
- Выполнять дыхательные упражнения.
- Осваивать специальные приемы, позволяющие переворачиваться в постели, присаживаться, вставать, ходить.
- Выполнять несложные упражнения на растяжку.
- Осваивать приемы подавления тремора.
- Выполнять упражнения, способствующие восстановлению нормальной осанки.
- Тренироваться удерживать позу.
Развернутая стадия сопровождается утратой больным двигательной активности, «застыванием» суставов и мышц. Для уменьшения таких неприятных проявлений пациентам полезно заниматься ходьбой под командные сигналы, к примеру, «левой-правой», или под счет «раз», «два», «три».
Почему нашим статьям можно доверять ?
Мы делаем медицинскую информацию понятной, доступной и актуальной.
- Все статьи проверяют практикующие врачи.
- Берем за основу научную литературу и последние исследования.
- Публикуем подробные статьи, отвечающие на все вопросы.
Также в комплекс упражнений пациентам с развернутой стадией входит ходьба под маршевую музыку и ходьба с опорой или при помощи небольшой поддержки посторонних.
Дополнительные советы и рекомендации
При выполнении любых упражнений нужно следовать правилам, позволяющим добиться наибольшей эффективности от тренировки:
- Заниматься следует регулярно, в соответствии с назначенным доктором режимом.
- Начинать тренировку целесообразно после приема медикаментов, когда симптомы заболевания выражены в меньшей степени, двигаться становится легче, и физическая активность пациента возрастает.
- Перед тренировкой желательно провести легкий массаж мышц, чтобы улучшить местный кровоток и уменьшить спазм.
- Двигаться нужно сначала медленно, затем темп постепенно наращивают.
- Очень важна ритмичность, поэтому заниматься лучше под соответствующую музыку или громкий счет.
- Нельзя доводить себя до чрезмерного утомления. В норме через полчаса после окончания занятий должны полностью восстановиться силы и появиться энергия.
- После выполнения основного гимнастического комплекса отводят время на дыхательные тренировки.
Рекомендации специалистов!
На ранних стадиях болезни Паркинсона неврологи рекомендуют не только классическую ЛФК, но и такие нагрузки, как пешие прогулки, ходьбу на лыжах, плавание, езду на велосипеде, игры в волейбол, бадминтон, гольф. С помощью регулярной длительной ходьбы пешком пациенты должны преодолеть шаркающую походку, посредством плавания – восстановить привычную осанку, динамичные игры помогают улучшить поддержание равновесия и позы.
ЛФК при болезни Паркинсона необходима в первую очередь для сохранения нормальной двигательной активности и способности к передвижению. На фоне адекватной медикаментозной терапии физические нагрузки замедляют прогрессирование процесса и делают течение заболевания более легким, предотвращая развитие осложнений.
Материал и методы
Исследование проводилось на базе неврологического отделения клиники (зав. — к.м.н. Т.Н. Николаева) Сибирского государственного медицинского университета.
Выборку составили 20 мужчин с Б.П. Пациенты были госпитализированы в отделение для подбора и коррекции медикаментозной терапии по поводу основного заболевания в период с 2016 по 2021 г.
Пациенты были разделены на две группы по 10 человек. 1-я группа состояла из больных, имевших спортивный анамнез. В молодости они более 5 лет занимались спортом и достигли определенных успехов (спортивный взрослый разряд или звание мастера спорта). Из них 3 больных занимались борьбой (2 человека — классическая борьба, 1 — самбо) и одновременно тяжелой атлетикой, 6 пациентов — только тяжелой атлетикой (штанга, гиревой спорт), 1 — баскетболом и тяжелой атлетикой. В последующий период жизни вплоть до госпитализации по поводу основного заболевания они продолжали заниматься силовой физической нагрузкой (тренажеры с утяжелением, силовые упражнения) по мере своих физических возможностей. Травм головы, сопровождавшихся потерей сознания, не отмечали.
Больные являлись жителями Томской, Новосибирской областей и Алтайского края. В сельской местности, в поселке городского типа проживали 3 пациента, остальные были горожане. До заболевания все они работали. По роду занятий 5 человек были служащими (инженер, преподаватели вуза и техникума, учитель в школе, военнослужащий), 3 — рабочими (слесарь, 2 — операторы), 1 — предпринимателем, 1 — охотником.
2-я группа состояла из больных, которые спортом и физической культурой не занимались.
Все пациенты были опрошены в отношении особенностей анамнеза жизни и болезни. Особое внимание уделяли началу БП, которое пациент определял самостоятельно как временной промежуток с момента появления хотя бы одного моторного компонента болезни, а также наличию в анамнезе артериальной гипертензии (АГ) и длительности ее течения, уровню максимальных значений систолического (САД) и диастолического (ДАД) артериального давления (АД) и применению антигипертензивной терапии.
Общее обследование проводили утром натощак, оно включало:
1. Антропометрический профиль [рост (см) и масса тела (кг) с расчетом индекса массы тела — ИМТ (кг/м2)].
2. Силовую составляющую определяли кистевой динамометрией [F кисти (кг) с расчетом силового индекса правой и левой кистей [ИFкисти (%)=(Fкисти/масса тела)·100%]. Нормальные показатели для мужчин — 65—80%.
3. Ортостатическую реакцию исследовали при переходе больного из положения лежа в положение сидя. Определяли САД и ДАД в положении лежа — САД (Л) и ДАД (Л), в положении сидя — САД © и ДАД ©, разницу δСАД=САД (Л)–САД ©, разницу δДАД=ДАД (Л)–ДАД ©.
4. Моторную функцию оценивали с помощью унифицированной шкалы Б.П. Международного общества расстройства движения (MDS UPDRS, часть III).
Статистическую обработку данных проводили с использованием пакета программ Statistica 6.0. Достоверность межгрупповых различий величин определяли по непараметрическим критериям Манна—Уитни и Краскела—Уоллиса. Для качественных дискретных признаков применяли кросстабуляцию с последующим анализом таблиц сопряженности. Результаты представлены в виде M
±
SD
, где
М
— среднее арифметическое,
SD
— среднеквадратичное отклонение либо
М
; Р50 [Р25; Р75], где
М
— среднее арифметическое, Р50 — медиана, Р25 — 25 перцентиль, Р75 — 75 перцентиль.
Исследование было проведено с соблюдением всех основных биоэтических правил и требований, после получения информированного согласия больных на участие в нем.