Нарушение, приобретённое в результате постепенного прогрессирующего разрушения у больного нервных клеток, которые отвечают за координационные функции известно, как болезнь Паркинсона. Начальная симптоматика болезни – тремор (дрожь) мышечных тканей, неустойчивость некоторых частей тела в состоянии покоя (кисти, пальцы, голова). Такие симптомы наиболее распространены среди граждан возрастом 55-60 лет, но также зафиксированы случаи, когда болезнь начинала проявляться у граждан до 40 лет. По мере развития заболевания человек полностью теряет какую-либо физическую активность и интеллектуальные способности, всё это ведёт к угасанию жизнедеятельности и смерти. Это заболевание является одним из самых тяжёлых в лечении. Как много времени может прожить человек с таким диагнозом при современной медицине? Проживание и уход в специализированных пансионатах для пожилых существенно увеличивают продолжительность жизни с данным недугом.
Возникновение болезни Паркинсона
Вся система координации движений человека контролируется его ЦНС, которая включает в себя головной, а также спинной мозг. Едва больной подумает сделать какое-либо движение, отдел коры его мозга производит активизацию всех частей нервной системы, отвечающих за физическую активность. Базальные ганглии – это одна из таких частей. Это вспомогательный двигательный механизм, ответственный за быстроту движения, качество и точность исполнения.
Сигналы об активности идут от коры человеческого мозга в отделение базальных ганглиев. Ганглии отвечают за определение конкретных, участвующих в процессе движения, мышц, за работу каждой из них и степень их напряжения. Всё это происходит, чтобы точность и целенаправленность движений соответствовала намерениям.
Импульсы от базальных ганглий передаются при помощи нейромедиаторов (особых химических веществ). От количества таких веществ и процесса их воздействия зависит работа мышц.
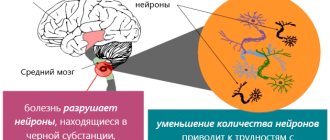
Один из важнейших нейромедиаторов – это дофамин, он способствует торможению нервных сигналов, контролируя точность и силу сокращения каждой из мышц. В сложнейшей координации движений часть работы делает «Чёрная субстанция», доставляя дофамин в полосатое тело, тем самым от базальных ганглиев идут сигналы к остальным отделам головного мозга. “Чёрная субстанция” имеет такое название из-за окраса этой структуры мозга в тёмный оттенок, так как побочный продукт биосинтеза дофамина – меланин, находится там в большом количестве. Так вот, к болезни Паркинсона приводит недостаточное содержание в чёрной субстанции дофамина.
Что такое болезнь Паркинсона
Заболевание Паркинсона – это нейродегенеративная болезнь мозга, медленно развивающаяся в большинстве случаев. В течение многих лет симптомы этой патологии могут незаметно прогрессировать. Из-за смерти значительного количества нейронных клеток в участках базальных ганглий и деградации нервных волокон и возникает эта болезнь. Симптоматика болезни Паркинсона начинает активно проявляться при нарушениях функций 80% нейронных связей. В подобных случаях заболевание Паркинсона неизлечимо и развивается с течением времени, несмотря на всю предпринимаемую терапию.
Нейродегенеративные болезни – это группа заболеваний, которые медленно развиваются, и характерны наследственными или приобретёнными поражениями ЦНС.
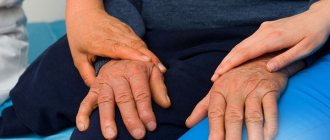
Ещё одна специфическая особенность болезни Паркинсона – это резко сниженное количество дофамина. Его количество перестаёт быть достаточным для необходимого торможения нервных импульсов, истекающих от коры мозга головы. Благодаря этому нервные импульсы идут прямиком к мышечной ткани, стимулируя её напряжение. Это характерно для самых ярких проявлений болезни Паркинсона: сокращения мышц (дрожь и тремор), скованность мышечной активности, обусловленная чрезмерно высоким тонусом, проявления ненамеренных движений тела.
Продление жизни
Когда больной пройдет все необходимые диагностические процедуры, ему будет поставлен окончательный диагноз. Иногда этот процесс затягивается, т.к. симптоматика может оказаться расплывчатой и схожей с другими заболеваниями. Сразу после проверки, что у человека именно эта болезнь, врач назначит терапию, которая позволит оставаться в нормальном состоянии и жить настолько долго, насколько это возможно.
Лечение включает в себя множество способов воздействия на недуг. Очень важно выполнять все меры, которые будут назначены доктором, т.к. только такой подход позволит добиться результата. Пациенту назначают:
- Физиотерапевтические процедуры;
- Лечебную физкультуру;
- Классическую диету;
- Психотерапию.
Вместе с этим обязательно нужно принимать лекарства. Они помогают лечить болезнь, снижая ее воздействие на мозг. Выписывают препараты разных групп. Наиболее популярные:
- «Лизурид»;
- «Мидантан»;
- «Леводоп»;
- «Пиридоксин»;
- «Циклодол».
Дополнительно допустимо воспользоваться народными средствами. Для этого нужно сделать настой из овса, чабреца, мелиссы, пиона, душицы или ромашки. Если болезнь прогрессирует до 4 или 5 стадии, то потребуется ухаживать за больным. При отсутствии родственников этим могут заняться специалисты в реабилитационном центре.
Последние медицинские разработки позволяют проводить операцию, которая избавляет от большинства симптомов, а также максимально нормализует состояние больного.
Болезнь Паркинсона и Паркинсонизм
Существует два вида:
- «Первичный паркинсонизм» или болезнь Паркинсона. Это необратимый, довольно часто встречающийся случай.
- «Вторичный паркинсонизм». Характерен поражениями мозга в результате инфекционных или травматических случаев. Как правило, поддаётся лечению и восстановлению. Может возникать в любом возрасте под влиянием внешних факторов.
Привести к вторичному паркинсонизму может:
- Различные травмы мозга.
- Различные токсические отравления.
- Энцефалит.
- Поражения сосудов в головном мозге (ишемическая болезнь, инсульт или атеросклероз и пр.).
Признаки и симптоматика
Как заметить болезнь Паркинсона?
Проявление болезни характеризуется стойкой утратой контролирования собственной физической активности:
- Тремор в состоянии покоя.
- Недостаточная подвижность и скованность мышц (ригидность).
- Сниженная скорость и недостаточный объём движений.
- Недостаточная способность удержания равновесия (неустойчивость).
Тремор покоя – это непроизвольные небольшие движения, которые проявляются в отсутствии двигательной активности. Наиболее распространёнными являются резкие подрагивания рук и наклонные движения головы.
Признаки, не связанные с движениями и координацией:
- Излишняя утомляемость.
- Проявления депрессии.
- Нарушения в обонянии.
- Излишнее выделение слюны.
- Повышенная потливость.
- Нарушения в метаболизме.
- Негативные изменения работы желудка и кишечника.
- Психозы и другие психологические отклонения.
- Дегенерация когнитивных функций.
Самыми заметными отклонениями в когнитивных функциях при паркинсонизме считаются:
- Проблемы с памятью.
- Заторможенность мыслительных процессов.
- Проблемы с ориентацией в пространстве.
Варианты заболевания молодых людей.
Бывают случая, когда болезнью Паркинсона заболевают молодые люди от 20 до 40 лет возрастом – это так называемый «ранний паркинсонизм». Но таких больных не много, по статистике от 10% до 20%. Люди с таким диагнозом имеют те же симптомы болезни, но они менее выражены и развиваются значительно медленнее, чем у престарелых.
Как проявляется у молодых:
- У многих пациентов заболевание проявляется как болезненные спазмы мышц конечностей тела (стопы, пальцы, плечи). Такой признак может осложнять диагностику болезни, так как очень похож на симптоматику артрита.
- Нежелательная двигательная активность тела и конечностей, зачастую возникающая из-за терапии дофаминовыми лекарствами.
Далее развиваются симптомы характерные для обычного прогрессирования заболевания.
Диагностика.
В данное время нет объективных анализов, результаты которых могут говорить о наличии болезни Паркинсона.
Основываясь на проявлениях болезни, на заключениях о физическом осмотре и результатам некоторых анализов ставится диагноз. Лечащий врач может направить на определённую диагностику (включая анализы), которая поможет распознать и исключить другие болезни, вызывающие подобные проявления.
Основным признаком наличия болезни Паркинсона является позитивные изменения, и заметное снижение симптомов болезни после назначения и приёма противопаркинсонических лекарств.
Также в современном мире есть ещё одна методика диагностирования – это «Позитронно-эмиссионная томография» (ПЭТ). В ряде обстоятельств при использовании ПЭТ получается выявить недостаточное содержание дофамина в отдельных участках мозга, что и является первопричиной болезни Паркинсона. Но такая методика очень редко используется для диагностического обследования болезни Паркинсона, так как является довольно дорогой и не многие медицинские учреждения обеспечены таким оборудованием.
Прогноз
Каждому пациенту стоит быть особенно внимательным при малейших признаках развития такой патологии. Проявления болезни Паркинсона и то, сколько с ней живут, – все зависит от многих факторов. Заболевание уничтожает нейроны головного мозга, многократно сокращая их количество. Постепенно это приводит к очень тяжелому состоянию, в результате которого может наступать смерть.
Наименее благоприятный прогноз получают пожилые люди, а также те, кто столкнулся с наиболее сложными формами болезни. Последнее касается акинетико-ригидного вида Паркинсона, т.к. он прогрессирует очень быстро, а симптомы проявляются еще сильнее. Многие больные такой формой заболевания становятся инвалидами в разы быстрее других пациентов, а также чаще умирают.
Ранее такая болезнь приводила к инвалидности через 1-2 года, а приближение смерти можно было ждать через 5-8 лет. Теперь же современная медицина позволила улучшить положение больных и дать им больше шансов. Проживать люди с Паркинсоном могут около 20 лет, если их возраст составляет от 40 до 65 лет, при этом более молодые могут рассчитывать на увеличение срока оставшейся жизни почти до 40 лет. Однако пожилые, кто старше 65 лет, не способны выдержать более 5 лет. Таких показателей достаточно, чтобы пациенты могли умирать от естественных причин, а не от болезни. Стоит заметить, что поздние стадии Паркинсона или тяжелые формы заставят приближаться смерть намного быстрее, а прогноз будет неблагоприятным.
На то, сколько человек проживет, влияет множество факторов. Наиболее важны следующие из них:
- Возраст пациента;
- Форма и стадия болезни;
- Генетика;
- Интенсивность терапии;
- Наличие иных патологий;
- Качество жизни.
Умирают больные зачастую по естественным причинам. Однако нередки случаи развития осложнений, например, бронхопневмонии, инфекции, инфаркта или онкологических патологий. Иногда у пациентов появляется бред с галлюцинациями, что может привести к суициду.
При болезни Паркинсона человек получает инвалидность. Ее группа зависит от стадии заболевания:
- 3 группа – при 2 или 3 стадии;
- 2 группа – при 3 или 4 стадии;
- 1 группа – при 4 или 5 стадии.
Получение группы инвалидности – нелегкий процесс. Больному придется пройти массу диагностик, а потом регулярно подтверждать свой диагноз для специальной комиссии. В некоторых случаях, когда при болезни Паркинсона симптомы и прогноз для жизни неблагоприятны, инвалидность может быть присвоена навсегда, что позволит не подтверждать ее в будущем.
Стадии развития болезни Паркинсона
«1я стадия»
Некоторые нарушения движений одной из рук. Также имеют место неспецифичные проявления: понижение чувствительности обоняния, хроническая усталость, нарушения режима сна и отклонения в настроении. При волнении проявляются подрагивания в пальцах рук. При прогрессировании дрожь усиливается и появляется тремор в состоянии покоя.
«Полуторная» или «промежуточная стадия»
Сильные проявления признаков болезни в одной из частей тела или руке. Постоянная дрожь, исчезающая исключительно во сне. Портится качество мелкой моторики рук, проявляющаяся в изменении почерка. Становится заметной скованность шеи и части верхней спины, ограничиваются размахивающие движения обеих рук при процессе ходьбы.
«2я стадия»
Симптомы отклонения в регулировании движений имеют место в обоих сторонах туловища. Также возможна дрожь нижней челюсти и языка. Нарушения в движении суставов, заметное изменение мимики и заторможенность речи. Изменения в потоотделении: слишком жирная кожа или, наоборот, слишком сухая. Иногда больной имеет способность контролировать непроизвольные движения. Больной может выполнять простые дела и действия, но скорость их исполнения значительно замедляется.
«Зя стадия»
Значительно заметнее становится скованность мышц (ригидность) и гипокинезия. Заметно изменяется походка, которая имеет вид «марионетки», выражаясь в параллельно ставящихся стопах и мелких шагах. Выражение лица принимает вид «маски». Возможно появление дрожания головы, как покачивающихся движений (вертикально либо горизонтально). Заметно меняется, часто проявляющаяся поза: полусогнутые ноги, положение таза полуприсядь, сутулая спина с прижатой и опущенной вперёд головой, при этом при этом руки немного согнуты в локтях и прижимаются к туловищу (поза «попрошайки»). Характерные движения в суставах рывками. Развиваются отклонения в речи – человек начинает зацикливаться на одних и тех же словах. Человек всё ещё в состоянии сам себя обслуживать, но испытывает при этом огромные затруднения. Сложно даётся застёгивание пуговиц и попадания рук в рукава. На простые процедуры гигиены тратиться значительно больше времени.
«4 стадия»
Начинает быть заметна постуральная неустойчивость – человеку сложно балансировать при выполнении посадки либо вставания с кровати (есть большая вероятность завалиться вперёд). Если чуть-чуть толкнуть больного, находящегося стоя в состоянии покоя, то он будет двигаться по инерции в направлении толчка, пока не упрётся в препятствие. Бывают падения, которые заканчиваются переломами конечностей. Во время сна особо тяжело даётся изменение положения туловища. Деградирует речь больного – она становится тише и имеет «смазанный» характер. Возможны острые проявления депрессии, выраженные в попытках суицида. Есть вероятность прогрессирования деменции. Без посторонней помощи человек больше не может справляться с повседневными заботами и делами самообслуживания.
«5 стадия»
Это последняя степень развития заболевания Паркинсона, и она характерна развитием и усилением всех нарушений в движениях. Человек больше неспособен самостоятельно ходить, сидеть и вставать. Не имеет возможности питаться самостоятельно – это происходит не только из-за дрожи в конечностях и скованности в мышцах, но и из-за невозможности глотать пищу самостоятельно. Теряется контролирование мочеиспускания. Его речь становиться крайне непонятной и человек начинает нуждаться в постоянной заботе и помощи окружающих. Зачастую к этим проявлениям прибавляются тяжёлые приступы депрессии и деменция.
Деменция – это заболевание, характерное поражением когнитивных функций в значительно большей степени, чем это происходит при старении. Проявляется в утрате способности обучения и познавания новой информации при потере ранее полученных знаний.
Есть ли шанс выздороветь при правильном лечении
Болезнь Паркинсона, если симптомы и признаки у женщин подтверждены диагнозом, слабо поддается лечению. Терапия помогает держать под контролем тремор, облегчить передвижение и улучшить координацию движений. Сложность лечения – в восполнении дофамина – нейротрансмиттера мозга, которого недостает при данном заболевании.
Основные направления терапии дают возможность справиться с такими признаками:
- нарушение равновесия;
- нарушение контроля над положением тела;
- снижение подвижности;
- слабость мышечного аппарата;
- дрожание конечностей.
Схемы терапии, назначаемые врачом, позволяют поддержать организм больного и дать улучшение, но полностью победить заболевание с их помощью невозможно.
Болезнь Паркинсона – неизлечимое заболевание, которое не является приговором, и позволяет жить долгие годы. Но без качественного лечения состояние больного ухудшается, вплоть до первой группы инвалидности, при которой человек не в состоянии обслуживать себя сам. Именно поэтому так важно больным применять поддерживающую терапию и соблюдать все рекомендации лечащего врача.
Причины болезни Паркинсона
Докторам и учёным не удаётся распознать и выявить конкретные первопричины, развития болезни Паркинсона, однако, есть несколько фактов, возможно, провоцирующих прогрессирование этой болезни:
- Одной из причин может стать старение. Так как при старении резко уменьшается количество нервных связей и клеток, что, в свою очередь, приводит к уменьшению необходимого количества дофамина в частях мозга (в базальных ганглиях).
- Наследственный фактор. Генетическая расположенность пока что не доказана, но у 20% людей, имеющих эту болезнь есть родственники с проявлениями паркинсонизма.
- Окружающая среда. Может привести к токсическим отравлениям мозга, из-за наличия в воздухе, воде или пище токсических соединений, ядовитых веществ, пестицидов и тяжёлых металлов, которые могут повлечь за собой гибель смерть большого числа нервных клеток и подтолкнуть к болезни.
- Использование медикаментозных препаратов. Антидепрессанты и другие нейролептические лекарства, изменяющие метаболизм и выработку дофамина в ЦНС, могут вызывать побочные действия, очень похожие на симптомы паркинсонизма.
- Заболевания и травмирование головного мозга. Сотрясения мозга, разнообразные ушибы головы, вирусный или бактериальный энцефалит – всё это может привести к повреждению отделов базальных ганглий и спровоцировать прогрессирование болезни Паркинсона.
- Образ жизни. Неправильные режим сна (недосыпание), регулярные стрессы, вредное питание, нехватка витаминов в организме и прочие факторы могут вызывать некоторые патологии.
- Прочие болезни. Например, атеросклероз, разнообразные злокачественные опухоли в головном мозге, нарушения в работе эндокринной железы тоже могут спровоцировать осложнения, ведущие к заболеванию Паркинсона.
Причины, симптомы
Ни одна болезнь не может появиться без наличия определенных причин или факторов в жизни человека. Паркинсон не является исключением. Чтобы избежать такого неприятного положения, следует постараться избежать максимального количества возможных причин болезни. Симптомы же не ограничиваются нарушением подвижности с тремором и оказывают прямое влияние на то, сколько живут с Паркинсоном больные люди.
Причины
На развитие болезни могут повлиять сразу несколько факторов. Чаще всего прямую причину удается выявить на этапе диагностики, но иногда лечение назначается без информации о том, что именно вызывало проблему.
К причинам развития заболевания относят:
- Генетическая предрасположенность;
- Старческий возраст, возрастные изменения внутри организма;
- Эндокринные болезни, поражения нервной системы или сосудов, инфекции;
- Черепно-мозговые травмы, заболевания сосудов;
- Неправильный образ жизни, вредные привычки, алкоголизм, недосып, стрессы;
- Экологическое загрязнение в месте проживания, работа на заводе;
- Прием нейролептиков при длительном лечении от других болезней.
Любая из этих причин способна спровоцировать развитие Паркинсона, а заболевать может даже абсолютно здоровый человек.
Симптомы
Проявления болезни приносят массу проблем даже в тех случаях, когда степень развития Паркинсона не так опасна. Они могут значительно ограничивать возможности больного, а также лишать его полноценной жизни.
Признаки болезни могут состоять из следующих симптомов:
- Медлительность движений;
- Постоянное напряжение мышц;
- Тремор конечностей;
- Незначительная сутулость;
- Изменение походки;
- Болезненные ощущения в суставах;
- Невнятность речи;
- Заторможенность интеллекта;
- Апатия, депрессия;
- Сбой в работе ЖКТ;
- Нарушения работы половых органов.
Проявляться могут как только несколько симптомов, так и сразу все. Их яркость зависит от формы и стадии болезни. Если к ним присоединяются иные нарушения, то не исключено развитие осложнений.
Особенно тяжелые симптомы лишают больного возможности двигаться, из-за чего ему потребуется регулярный уход другого человека.
Как лечат болезнь Паркинсона.
- На первых этапах болезни Паркинсона её лечат с применением медикаментозных средств, вводя в организм вещества, которых не хватает. Основной целью медикаментозной (химической) терапии является «чёрная субстанция». При использовании такого метода лечения, почти у всех больных заметно снижается проявления симптомов и у них появляется утерянная возможность нормально жить.
- Но бывают случаи, когда у больных не происходит улучшений, даже на протяжении длительного времени приёма препаратов и увеличения их дозировок. В таких случаях применяется операция на головном мозге, посредством которой в мозг вживляется стимулятор.
Такая операция имеет вид высокочастотных стимулирований базальных ганглиев электрическим током посредством электрода, имеющего соединение с электростимулятором:
- При использовании местного наркоза в мозг больного вводятся последовательно два электрода (по определённому заранее компьютером пути), производящих глубокую стимуляцию отделов головного мозга.
- Под анестезией вживляется в грудную область под кожу электростимулятор, соединяющийся с электродами.
Использующиеся для лечения препараты:
«Амантадин» или «Мидантан». Это лекарственные вещества, которыми начинается терапия болезни Паркинсона. Этот медикаментозный препарат стимулирует выделение дофамина, способствует уменьшению его обратного захвата, блокируя глутаматные рецепторы, оказывает защиту «чёрной субстанции», а также имеет и другие положительные свойства. «Амантадин» значительно уменьшает проявления гипокинезии и ригидности (скованности и ограниченности в движениях), однако, почти не уменьшает тремор и дрожь. Эти лекарственные препараты хорошо переносятся и почти не имеют побочных эффектов.
«Ротиготин» или «Ньюпро». Это агонист группы дофаминовых рецепторов. Выпускается в виде пластыря, который накладывается на кожный покров. Такой пластырь – это трансдермальная терапевтическая система, имеющая размеры 10-40 cм², применяемая один раз за сутки. Такие медикаментозные препараты продаются исключительно по рецептам и используются для самостоятельной (без комбинирования с другими препаратами) терапии болезни Паркинсона на первых стадиях.
Применение этой формы препаратов имеет значительные преимущества: дозировка меньше, но эффективнее, а побочные действия имеют менее выраженный характер.
«Левопада». Уже давно считается одним из лучших медициских лекарств для лечения Паркинсонизма. Это соединение является химическим предвестником дофамина. Но стоит помнить, что это вещество имеет значительное количество побочных действий, таких как психологические отклонения. Назначается, как правило, в связке «карбидопой» или «бенсеразидом». Они приводят лучшему усвоению «леводопы» и достижения ей участков головного мозга и содействуют снижению проявлений побочных действий.
«Модопар». Является комбинированным лекарственным средством, содержащим в себе как «леовдопу», так и «бенсеразид». Производится в различных формах. «Мадопар ГСС» выпускается в специальных капсулах, плотность оболочки которых значительно меньше, чем у желудочного сока. Это содействует тому, что вещество медленно и равномерно поступает в организм, потому что такая капсула растворяется в желудке от 5 до 12 часов. Также выпускается «Диспергируемый Мадопар», который имеет жидкую форму, благодаря которой действует значительно быстрее. Этот вариант более приемлем для больных с ограниченной функцией глотания.
«Миралекс». Это лекарственное средство производится как таблетки, которые применяют как самостоятельное лекарство на первых стадиях болезни, так и как комбинированную с «леводопой» терапию на более позднем развитии болезни Паркинсона. «Миралекс» обладает меньшим количеством проявления побочных эффектов, чем у неселективных агонистов, но в то же время большим, чем у «амантадина». Такие побочные действия могут проявляться как тошнота, скачки давления, излишняя сонливость, изменение баланса выделяемых печенью ферментов, отёки нижних конечностей. А также возможны галлюцинации у больных, имеющих диагноз деменция.
«Ингибиторы МАО». Они значительно замедляют окисление дофамина, находящегося в «полосатом теле» отдела головного мозга, за счёт этого растёт его концентрация в синапсах. Наиболее частым применением в лечении болезни отличается «Селегилин». На первых стадиях болезни Паркинсона «Селегилин» применяется как самостоятельная терапия (без применения других комбинационных средств). Многие пациенты отмечают серьёзные улучшения при использовании этих средств. Нежелательные эффекты от применения «Селегилина» имеют редкое и слабовыраженное проявление.
Лечение «Селегилином» может отсрочить на время от 9 до 12 месяцев назначение «леподопы». На последних стадиях заболевания «Селегилин» используют как дополнение к «Леводопе», что позволяет последней увеличить свою эффективность на треть.
«Мидокалм». Этот препарат сильно снижает ненормально большой тонус тканей мышц. Это его свойство применяется при болезни Паркинсона как вспомогательное. «Мидокалм» выпускается в таблетках, для перорального применения и ампулах, для внутривенного и внутримышечного использования.
«Витамины группы В». Эта группа витаминов часто применяется для лечения заболеваний ЦНС. Чтобы L-Доф благополучно преобразовался в дофамин необходимы никотиновая кислота и витамин «В6». Также для повышения содержания дофамина в отделах мозга применяется «Тиамин» (витамин «В1»).
Классификация
Болезнь относится к нервно-физиологическим, что делает ее довольно опасной. Она вызывает постепенное отмирание клеток головного мозга, а также прекращение выработки дофамина, который очень важен для человека. Основным следствием заболевания является состояние дегенерации функций организма и мозга.
Стадии
Для болезни Паркинсона выделено сразу две классификации по стадиям. Первая по Хен-Яру, а вторая классическая. Обе они применяются врачами для постановки диагноза, т.к. позволяют максимально точно и кратко описать состояние пациента.
По Хен-Яру выделено 3 стадии:
- Ранняя. Мозг поврежден незначительно, симптомы минимальны, может проявляться тремор верхних конечностей.
- Развернутая. Поражение мозга более серьезное, симптомы проявляются достаточно активно, нормализовать состояние трудно даже при качественном лечении.
- Поздняя. Мозг работает неэффективно, больной не может вставать и двигаться, социализация очень низкая.
Вторая классификация по стадиям состоит из 5 этапов болезни:
- Первая стадия характеризуется проявлением симптомов с одной стороны.
- Вторая стадия сопровождается распространением симптомов на вторую часть тела.
- Третья стадия отличается появлением незначительной постуральной неустойчивости.
- Четвертая стадия частично ограничивает человека в возможности полноценно двигаться.
- Пятая стадия лишает способности двигаться, заставляя вести лежачий образ жизни.
Количество времени, сколько живут люди с развитой болезнью Паркинсона, во многом зависит и от стадии. Поэтому ее определение имеет большое значение для составления будущего прогноза с планированием терапии.
Формы
Болезнь Паркинсона классифицируется не только по стадиям, но и по формам. Причем со временем одна может перетекать в другую, что заставит врача изменить ранее поставленный диагноз и скорректировать план лечения.
Всего существует 6 форм:
- Ригидная – все мышечные ткани постоянно напряжены, способность двигаться ограничена.
- Дрожательная – ригидностей не наблюдается, проявляется сильно выраженным тремором конечностей.
- Акинетическая – непроизвольные движения отсутствуют, конечности подконтрольны больному.
- Ригидно-дрожательная – сопровождается тремором, сочетающимся с напряжением мышц.
- Дрожательно-ригидная – наблюдается тремор при движениях, в остальное время он отсутствует.
- Акинетико-ригидная – конечности не страдают от тремора, симптоматика состоит из немоторных проявлений.
С помощью определения формы врачам удается узнать степень заболевания. При легких видах Паркинсона шансы на сохранение жизни остаются относительно высокими, а при тяжелых, например, акинетико-ригидной, прогноз будет неблагоприятным.
Определить форму и стадию болезни – важнейшая задача для врача, у чьего пациента есть подозрения на болезнь Паркинсона.