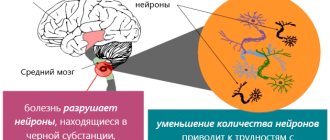
Болезнь Паркинсона – это серьёзное заболевание нервной системы, в результате которого поражаются нейронные клетки головного мозга. Болезнь Паркинсона имеет прогрессирующий характер. С медицинской точки зрения она проявляется двигательными нарушениями, а именно – слабая двигательная активность, ограниченные движения, подвижность мышц в состоянии полного покоя, тремор конечностей. Также заболевание сопровождается развитием психических расстройств – снижаются умственные способности человека, нарастает состояние депрессии.
Причины возникновения болезни Паркинсона могут быть различны, лечению заболевание не поддается. Лишь посредством медикаментозной терапии можно купировать симптомы болезни Паркинсона.
В числе врачебных назначений обязательно присутствует упорядоченный образ жизни, а также физические упражнения на баланс и растяжение. Речевые проблемы откорректирует логопед.
Стадии болезни Паркинсона
По мере того, как число клеток в коре головного мозга, которые вырабатывают медиатор дофамин, уменьшается, болезнь Паркинсона прогрессирует всё более активно. В результате снижается работа тех участков головного мозга, которые контролируют непроизвольные движения конечностей.
По степени выраженности симптомов заболевания, паркинсонизм разделяют на несколько стадий. Каждая стадия характеризуется своими особенностями, спецификой лечения. В разделении стадий болезни Паркинсона используется шкала Хен-Яру. Согласно этой шкале выделяют следующие этапы заболевания:
- Нулевая – у человека отсутствуют явные признаки патологии.
- Первая – наблюдаются небольшие нарушения в движениях пальцев, кистей рук, дрожание некоторых конечностей, которое прекращается в состоянии сна или покоя, появляется депрессия, вялость, нарушается сон.
- Вторая – двигательные нарушения появляются с обеих сторон, ухудшается мимика лица, ухудшается работа потовых желёз, нарушаются процессы, связанные с выделением пота. Человек выполняет свою повседневную работу, но его движения уже становятся замедленными.
- Третья – лицо принимает форму маски; человек приобретает определённую позу, в которой начинает находиться постоянно, это поза именуется как поза просителя; повышается тонус, напряжение в мышцах; двигательная активность становится очень низкой.
- Четвёртая – наблюдаются нарушения координации движений при ходьбе, снижается способность человека удерживать равновесие в той или иной позе, появляются проблемы с работой вестибулярного аппарата, в обычной жизни человеку необходимо помощь и поддержка со стороны. На этой стадии могут проявляться признаки слабоумия.
- Пятая – явные признаки нарушения нервной системы – человек без помощи окружающих не может передвигаться, принимать пищу, контролировать мочеиспускание. Человек на этой стадии полностью нуждается в заботе близких, речь, которую он произносит, трудно воспринимать и понимать.
Моторные признаки
Длительное время в медицинских кругах считалось, что главными симптомами Паркинсона являются исключительно моторные признаки. Именно по совокупности двигательных нарушений в прошлом выставляли диагноз паркинсонизма.
Нарушение моторных функций всегда вначале возникает с одной стороны тела, а спустя 2-5 лет распространяется постепенно и на вторую половину.
Асимметричность начала заболевания является в современной диагностике самым точным признаком возникновения болезни Паркинсона.
Гипокинезия как симптом
Гипокинезия в качестве симптома выражается в том, что у пациента значительно снижается двигательная активность. Человек на протяжении нескольких часов может сидеть в одной позе, передвигаться очень медленно, скованно, двигаясь мелкими шагами и переставляя ноги параллельно друг другу. Также пропадают безусловные движения тела. Пациент перестает размахивать руками в процессе ходьбы, взгляд становится застывшим и безучастным, лицо выражает полную безэмоциональность, глаза практически не моргают.
Снижение эмоциональности возникает и в речи человека. Пациент начинает разговаривать невыразительно и монотонно. Также очень сильно страдает почерк пациента при паркинсонизме, уменьшается его плавность и амплитуда, написанное выглядит рваным.
Мышечная ригидность
Мышечная ригидность при паркинсонизме также выражается в скованности движений, поскольку тонус мышечной ткани растет. У пациента наблюдается вынужденное положение тела, он сутулится, голова его часто наклонена набок или вперед, конечности постоянно пребывают в полусогнутом состоянии. Если же больной совершает какое-то движение, то в этом состоянии конечности фиксируются на долгое время.
При попытках другого человека воздействовать на конечности больного, ощущается сопротивление в мышцах пациента. Также характерен еще один симптом заболевания, называемый в медицине «зубчатым колесом». Он проявляется в скачкообразном движении суставов, если постараться подвигать рукой или ногой вместо пациента. Создается ощущение, что в области суставов у человека расположены шестеренки.
Тремор покоя
Тремор представляет собой дрожание. Чаще всего при болезни Паркинсона этот симптом является наиболее очевидным. Обычно тремор конечностей в случаях паркинсонизма проявляется в состоянии покоя; может исчезать в периоды сна и усиливаться, если человек переволновался. Тремор, помимо конечностей, может проявляться в качестве дрожания челюсти или движений головы вверх-вниз. При движении тремор стихает, а в состоянии покоя обычно усиливается. Первым симптомом паркинсонизма в 40% всех случаев болезни является именно тремор. Многие пациенты страдают асимметричным дрожанием кистей, так что со стороны кажется, будто человек пересчитывает монеты. Тремор ног, подбородка и головы присоединяется позднее. А вот постуральный тремор (дрожание рук при попытках удерживать определенные позы) чаще всего возникает за много лет до начала явных признаков заболевания.
Постуральная неустойчивость
Постуральная неустойчивость в качестве симптома паркинсонизма выражается в сложности контроля собственных действий. Пациенту тяжело начинать двигаться и заканчивать свои движения. Нарушенная координация изменяет центр тяжести в теле, что часто приводит к падениям. Пациент больше не может держать равновесие или делает это с большим трудом. В процессе ходьбы тело по инерции двигается вперед, что и приводит к спотыканию, падению и необходимости использования подручных средств для облегчения ходьбы.
Основные признаки и симптомы
Заранее предотвратить появление заболевания невозможно, так как его появление не связано с генетической предрасположенностью. Тем не менее, выявление признаков болезни на ранних стадиях позволяют приостановить дальнейшее прогрессирующее течение. На начальном этапе обнаружить болезнь крайне сложно, потому что нервные клетки только начинают постепенно разрушаться. С переходом заболевания в новую стадию, наблюдаются новые симптомы нарушения нервной системы. Паркинсонизм молниеносно меняет человека.
Признаки болезни Паркинсона на начальном этапе
В тот момент, когда заболевание ещё не заявило о себе, определить начальную стадию разрушения трудно. Но если Вы будете очень строго подходить к своему здоровью, Вы сможете обнаружить у себя первые признаки болезни Паркинсона:
- появление небольшого дрожания в руках, которое больной может не ощущать совсем,
- движения становятся более медленными,
- человек может погружаться в состояние депрессии, возникают проблемы со сном, нарушается работа желудочно-кишечного тракта.
Когда Вы замечаете появление таких признаков, как тремор, при ходьбе руки не совершают обычных размашистых движений, они остаются прижатыми к туловищу, нарушается двигательная активность конечностей, сутулость при ходьбе, скудная мимика, означает что клетки головного мозга начали меньше вырабатывать медиатор дофамин и патология приобретает широкий охват. Появляются серьёзные нарушения со стороны нервной системы.
Описание
Болезнь Паркинсона относят к медленно прогрессирующим дегенеративным поражениям центральной нервной системы. Ее основными признаками считают двигательные нарушения в виде недостаточной двигательной активности со снижением объёма и темпа движений.
Еще у больного выявляют прогрессирующую ригидность мышц и тремор в покое. У него возникают трудности при удержании равновесия в определенных позах и при их смене. Этим нарушениям сопутствуют аффективные, вегетативные и другие расстройства. Мужчины страдают этим заболеванием чаще, чем женщины.
Отмечают следующие формы заболевания:
- дрожательную;
- дрожательно-ригидную;
- акинетико-ригидную;
- ригидно-дрожательную;
- смешанную.
Еще существует классификация болезни по возрасту, в котором она начинается. Выделяют следующие формы болезни:
- с ранним дебютом;
- ювенильный паркинсонизм;
- с поздним началом.
Следует отличать болезнь Паркинсона, которую называют истинным паркинсонизмом и синдром паркинсонизма. Это расстройство возникает при некоторых неврологических патологиях (черепно-мозговые травмы, опухоли мозга, инсульты, энцефалиты и другие заболевания).
Причины возникновения болезни Паркинсона
На сегодняшний день полный список причин развития болезни Паркинсона полностью не выявлен. Тем не менее, можно упомянуть о некоторых факторах, которые могли бы спровоцировать развитие данного заболевания. Среди них: старение, экология (внешние факторы окружающей среды), наследственность. Бывают случаи, когда паркинсонизм возникает в результате наличия у человека определённых заболеваний.
Причины болезни Паркинсона:
- физиологическая старость организма, в случае которой происходит естественное уменьшение числа нейронов, которые отвечают за выработку медиатора домафина;
- наследственность;
- длительное проживание рядом с автомобильными магистралями, действующими предприятиями либо вблизи железных дорог;
- дефицит витамина Д, получаемый от воздействия ультрафиолетовых лучей на наш организм, а также защищающий структурные клетки нашего мозга от разрушения;
- отравление организма химическими веществами (например, этанол, угарный газ, технический спирт и т.д.);
- перенесённые нейроинфеции (например, энцефалит);
- опухоли и частые травмы головного мозга.
В нашей поликлинике открыт кабинет лечения болезни Паркинсона и экстрапирамидных расстройств.
Экстрапирамидные расстройства – заболевания, характеризующиеся расстройством движения. Они могут быть как первичными (возникшими самостоятельно), так и следствием других заболеваний.
К экстрапирамидным заболеваниям относятся такие заболевания, как:
- Дрожание рук, головы;
- Насильственные движения в конечностях и туловище;
- Нарушения походки;
- Расстройства памяти.
В кабинете ведут прием высококвалифицированные врачи – доктора и кандидаты медицинских наук, специализирующиеся в данном разделе неврологии. У нас проводится комплексная клиническая дифференциальная диагностика состояний, связанных с нарушениями двигательных функций, устанавливается причина экстрапирамидных расстройств и назначается адекватное специализированное лечение. За состоянием здоровья пациентов проводится наблюдение.
При своевременной диагностике, назначении адекватного лечения (медикаментозная терапия, применение ботулотоксина) у пациентов устанавливается длительная и стойкая ремиссия, восстанавливаются утраченные функции и значительно повышается качество жизни.
Запись осуществляется по телефону
Диагностика
Диагностика болезни Паркинсона представляет собой непростую задачу. Ведь, несмотря на распространенные заблуждения, ни одно нейровизуализационное исследования, кроме позитронно-эмиссионной томографии, не может установить диагноз достоверно. Ни МРТ головного мозга, ни даже ультразвуковое исследование черной субстанции не позволяет говорить о наличии заболевания с высокой степенью вероятности.
Единственным способом исследования, позволяющем говорить о наличии заболевания является позитронно-эмиссионная томография (ПЭТ). При проведении ПЭТ отмечается снижение накопления специального радиоактивного препарата – флуодопы в полосатом теле и черной субстанции. Причем выявление заболевания возможно даже на доклинической стадии. Однако распространенность исследования очень ограничена, исследование чрезвычайно дорогое на современномэтапе и в России возможно его проведение лишь в крупных научно-исследовательских src=»https://neurosys.ru/wp-content/uploads/posts/2014-02/1392397744_parkinsona-diagnostika.jpg» class=»aligncenter» width=»350″ height=»324″[/img] Как правило, диагноз ставится на основании клинической картины. При этом обязательно учитывается наличие характерных симптомов, типичность клинической картины и жалоб, а также последовательности прогрессии симптоматики. Также в неврологическом осмотре выявляют наличие брадикинезии, феномен «зубчатого колеса» и другие специфические симптомы заболевания.
Немаловажное значение в диагностике играет и хороший ответ на терапию леводопосодержащими препаратами. Симптомы при первых приемах, обычно, полностью или почти полностью проходят.
Профилактика болезни Паркинсона
В целях снижения рисков развития болезни Паркинсона, необходимо выполнять определённые профилактические действия:
- Вовремя выявлять и своевременно проводить лечение сосудистых патологий головного мозга, которые могут появляться из-за полученных травм либо перенесённых инфекций.
- Не забывать принимать специальные медицинские препараты, назначенные врачом.
- Обращаться за консультацией к врачу при проявлении любых признаков заболевания.
- Включить в рацион питания большое количество яблок и цитрусовых, так как эти фрукты содержат вещества, способные защищать нейроны головного мозга от поражения.
- Стараться избегать стрессовых ситуаций, поддерживать здоровый образ жизни, выполнять физкультурные упражнения.
- Многими учёными доказан тот факт, что курильщики и любители кофе реже всего страдают данной болезнью. Но это не означает, что в целях безопасности нужно начинать курить и пить кофе в большом количестве. При отсутствии противопоказаний можно ежедневно употреблять кофе в небольших порциях.
- Рекомендуется расширить рацион питания продуктами, богатыми витаминами группы В и клетчаткой.
- Не следует контактировать с такими химическими веществами как угарный газ, марганец и т.д. Так как они оказывают сильное влияние на развитие болезни.
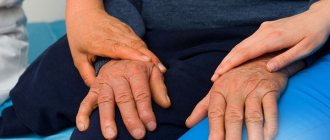
Как выглядят люди, страдающие болезнью Паркинсона?
Люди, которые страдают болезнью Паркинсона, скованны в движениях. Как правило, руки у них всегда находятся в согнутом в локтях положении, тело наклонено вперёд, а голова слегка вытянута. Порой можно заметить дрожание тела и конечностей. В связи с тем, что мимические мышцы лица поражены, лицо напоминает «маску» без каких-либо эмоций. Редко увидишь, чтобы больной моргнул или улыбнулся.
Ходьба у больных людей медленная и неуклюжая, шаги совсем маленькие, во время движения руки всегда прижаты к туловищу. Проявляется слабость, недомогание, постоянные депрессии.
Профилактические мероприятия
Предотвратить развитие паркинсонизма на 100 % невозможно, однако при выполнении рекомендаций специалистов можно снизить вероятность его возникновения.
Для этого необходимо выполнять следующие правила:
- Тренировать мозговую активность (изучать компьютерную грамоту, иностранные языки, разгадывать сканворды).
- Контролировать свой вес.
- Развивать моторику (вязать спицами, крючком, играть в настольный теннис).
- Сбалансированно питаться.
- Принимать витаминно-минеральные комплексы.
- Избегать стресса.
- Спать не менее 7–8 часов.
- Регулярно проходить медицинское обследование.
- Не злоупотреблять алкоголем.
- Вести подвижный образ жизни (аэробные нагрузки, йога, зарядка).
- При работе с химическими веществами использовать защитные средства.
Сегодня болезнь Паркинсона продолжают изучать клиницисты всего мира. Важно знать, что данная патология не укорачивает жизнь, а лишь значительно ухудшает ее качество. Ранняя диагностика и соблюдение рекомендаций лечащего врача помогут оставаться в социуме и прожить долгую жизнь.
Группы инвалидности при болезни Паркинсона
Группа инвалидности устанавливается на основании результатов медицинской экспертизы, в ходе которой проводится оценка основных систем организма, а также проверяется умение обслуживать себя самостоятельно, общаться с людьми, передвигаться, заниматься трудовой деятельностью.
Разделяют 3 группы инвалидности, для каждой из которых характерны свои особенности поведения больного:
- 1-ая группа – больной не в состоянии обслуживать себя, передвигаться самостоятельно. Трудовая деятельность противопоказана и назначен постельный режим.
- 2-ая группа – частично человек способен сам за собой ухаживать, проявляются симптомы двусторонней неустойчивости. Трудовая активность ограничена.
- 3-ья группа – человек полностью способен к самостоятельному обслуживанию. Трудовая деятельность снижена.
Продолжительность жизни при болезни Паркинсона
Длительность жизни пациента, страдающего паркинсонизмом, определяется вовремя поставленным диагнозом и правильно назначенным лечением. В случае выявления болезни на ранней стадии, назначении эффективного лечения, выполнении физиотерапевтических процедур, массажа, соблюдении диеты и здорового образа жизни, продолжительность жизни больного может заметно увеличиться.
Но нужно понимать, что болезнь Паркинсона не поддаётся полному излечению. Поэтому прогнозы этого заболевания крайне не утешительные. Прогрессивное развитие болезни остановить врачам не удаётся. Оно обусловлено рядом генетических, физиологических, экологических факторов. Но, тем не менее, соблюдая все рекомендации и назначенное лечение врача, развитие болезни можно замедлить, а качество жизни заметно улучшить.
Лечение болезни Паркинсона
Такой недуг лечению практически не поддаётся, но современная медицина, а также высокие достижения в области неврологии помогают справиться с тяжёлыми признаками заболевания. Каждый конкретный случай лечения болезни рассматривается врачом в индивидуальном порядке. В настоящее время в медицине используются следующие методы лечения:
- медикаментозная терапия,
- хирургическое вмешательство,
- лечебная физкультура и массаж.
Медикаменты
Лекарства помогают преодолеть трудности при ходьбе, движении и треморе. Эти препараты увеличивают или заменяют дофамин, специфический сигнальный химикат (нейротрансмиттер) в мозгу, которого у пациентов с болезнью Паркинсона недостаток. Но дофамин нельзя назначать напрямую, поскольку он не проникает в мозг. Рассмотрим подробно, какое у такого недуга, как болезнь Паркинсона и лечение.
Для увеличения содержания дофамина назначаются:
- Карбидопа/Леводопа, наиболее действенный противопаркинсонический препарат. Входящие в его состав вещества проникают в мозг, способствуя выработке дофамина.
- Настой карбидопы-леводопы — комбинированный препарат в виде суспензии; подается в 12-перстную кишку посредством инфузионной помпы. Рекомендовано для облегчения состояния больных с запущенной степенью болезни.
- Дофаминовые агонисты. В отличие от леводопы, не превращаются в дофамин, а воспроизводят дофаминовые эффекты в мозгу. Их эффективность не столь высока, как у леводопы, но действие более длительное.
Нередко назначаются совместно с леводопой для сглаживания побочных эффектов последнего.
- Агонисты допамина: прамипексол (Mirapex), ропинирол (Requip) и ротиготин (Neupro). Для быстрого облегчения разработан агонист допамина короткого действия — апоморфин (Apokyn).
- Ингибиторы МАО-В. Сюда входят селегилин (Eldepryl, Zelapar) и разагилин (Azilect). Они замедляют разрушение дофамина, угнетая моноаминоксидазы B мозга (MAO-B).
При добавлении к карбидопа-леводопе эти лекарства увеличивают возможность появления галлюцинаций.
- Катехол-o-метилтрансферазы (ингибиторы КОМТ). Энтакапон (Comtan) — основной препарат этого класса. Он мягко пролонгирует эффект леводопы, блокируя фермент, который расщепляет дофамин.
- Tolcapone (Tasmar); еще один ингибитор COMT, который редко назначается из-за риска серьезного повреждения печени и печеночной недостаточности.
- Холинолитики. Помогают контролировать тремор конечностей. Имеются несколько антихолинергических препаратов, в частности бензтропин (Cogentin) или тригексифенидил.
Их скромные преимущества часто компенсируются побочными эффектами: нарушением памяти, спутанностью сознания, галлюцинациями, запорами, сухостью во рту и проблемами с мочеиспусканием.
- Амантадин. Врачи могут прописывать только амантадин, чтобы обеспечить кратковременное облегчение симптомов легкой, ранней стадии болезни Паркинсона. На более поздних стадиях могут назначаться совместно с карбидопой-леводопой для контроля непроизвольных движений (дискинезий), вызванных карбидопой-леводопой.
Народные средства
Для комплексного лечения данного заболевания используют отвары из трав. Их применяют как наружно, так и внутрь. Отвары из корней папоротника используют для проведения ванночек для ног, руки растирают маслом цветков жасмина. В зависимости от того, с каким симптомом недуга Вы хотите справиться, используются различные лекарственные травы.
Важно также в период лечения поддерживать активный образ жизни, рацион питания дополнить овощами и фруктами, бросить пить и курить. В питании обязательно должны быть продуты, которые будут активизировать работу мозга (например, орехи, морские продукты). При отсутствии противопоказаний, можно увеличить количество потребляемой жидкости. Несоблюдение сбалансированного правильного питания может перегружать организм.
Лечебная физкультура
Эффективность применения лечебной физкультуры в лечении заболевания доказана многими. Она повышает кровообращение, двигательную активность конечностей. Хорошо снимает тремор конечностей. При лечении болезни Паркинсона можно выполнять следующие простые упражнения:
- потягивания,
- круговые движения кистями рук и плечами,
- скручивания тела в положении стоя и сидя,
- наклоны головы, туловища,
- поднятие ног параллельно полу,
- растяжка шеи.
Врачи рекомендуют несколько полезных подходов к лечению болезни, которые помогут справиться с дальнейшим развитием патологии. Это частое пребывание на свежем воздухе, двигательная активность, для контроля речи можно читать книги вслух, чтобы следить за правильностью произношения.
Массаж
При комплексном подходе к лечению заболевания эффективно проходить сеансы массажа, которые проводятся с использованием специальных приёмов и техник. Это облегчает протекание болезни Паркинсона. Воздействие на разные группы мышц конечностей, помогает восстановить их активность, положительно влияет на нервную систему.
Оперативное вмешательство в лечение
Нередко болезнь Паркинсона, вне зависимости от причин возникновения и способов лечения, прогрессирует. В этом случае применяется глубокая стимуляция мозга(DBS). В мозг имплантируются электроды, подключенные к генератору, который вживляется в грудь около ключицы. Устройство передает электрические сигналы в мозг; в результате симптомы становятся менее выраженными.
Врач корректирует настройки в зависимости от состояния больного. Хирургия связана с рисками, включая инфекции, инсульт или мозговое кровоизлияние.
DBS может стабилизировать действие лекарств, уменьшить или остановить рефлекторные движения (дискинезии), уменьшить тремор, улучшить и замедлить движения. Но, хотя DBS облегчает симптомы болезни Паркинсона, остановить развитие недуга процедура не в состоянии.
Последствия и прогноз жизни
Согласно вышеуказанным таблицам можно отметить необходимость постороннего ухода уже на 4 стадии заболевания. Однако на 2,5 и далее стадиях трудоспособность человека уже практически утрачивается.
Прогноз жизни для пациентов с болезнью Паркинсона обычно благоприятные. При должном уходе и адекватной терапии средняя продолжительность жизни практически не снижается. Своевременно же начатая адекватная терапия, немедикаментозные способы реабилитации и оказание психологической поддержки позволяют больным длительное время сохранять социальную активность и сохранять качество жизни на должном уровне.
Статьи по теме: ЛФК при болезни Паркинсона Лечение болезни Паркинсона