Болезнь Альцгеймера – это патология с нейродегенеративными нарушениями в головном мозге. С прогрессированием заболевания у больных ухудшаются интеллектуальные способности, нарушается память, теряются навыки к самообслуживанию. Естественно, пациентов и их родных в первую очередь интересует вопрос, есть ли лекарство от болезни Альцгеймера? Однако, положительного ответа современная наука пока дать не может. Лечение болезни Альцгеймера выполняют препаратами, которые способны только тормозить патологический процесс, но не устраняют его полностью. Постоянно ведутся разработки новых препаратов для лечения Альцгеймера, но они пока не могут полностью устранить заболевание. В Юсуповской больнице применяют наиболее современные методы терапии болезни Альцгеймера, которые нормализуют состояние пациента и улучшают качество его жизни.
Симптомы болезни Альцгеймера
Заболевание чаще всего встречается в пожилом возрасте. Но его развитие может начинаться от 40 до 60 лет. В большинстве случаев его диагностирую, когда признаки патологии уже становятся явными, что значительно усложняет лечение болезни и ухудшает прогноз. Это связано с тем, что первые признаки патологии игнорируются, а тем временем заболевание прогрессирует. Чем раньше будут начаты приниматься лекарства при болезни Альцгеймера, тем больше шансов на длительное сохранение ясности ума больного.
Первым признаком развития болезни Альцгеймера является ухудшение памяти. Обычно, страдает кратковременная память, когда больной не может вспомнить недавние события. В то же время, события давно минувших дней вспоминаются очень хорошо.
Другой признак болезни – периодически неадекватное поведение больного. Это может проявляться как необоснованная агрессия, повышенная раздражительность, неуместное веселье. Снижается активность человека, пропадает интерес к окружающему миру. У человека возникают трудности восприятия информации, происходит нарушение речи.
С развитием заболевания выраженность клинических проявлений усиливается. Лекарство от Альцгеймера рекомендуют начинать принимать на ранней стадии для замедления нейродегенеративных процессов. Препараты для лечения Альцгеймера помогают остановить развитие патологи и улучшить состояние больного.
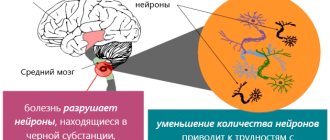
Болезнь Альцгеймера (БА) принадлежит к числу наиболее распространенных и тяжелых заболеваний позднего возраста. Хотя это заболевание известно уже более 100 лет, реальные шаги к изучению его нейробиологических основ и поиску методов терапии стали активно предприниматься в мире только в последней четверти прошлого века. Сегодня в экономически развитых странах исследования в области БА стали одним из приоритетных направ- лений в развитии медицинской науки и здравоохранения.
В 2012 г., по данным Альцгеймеровской ассоциации в США, зафиксированы5,4 млн пациентов с БА; ожидается, что к 2050 г. этот показатель приблизится к 16 млн [1]. Эпидемиологическое популяционное исследование, проведенное сотрудниками отдела по изучению болезни Альцгеймера НЦПЗ РАМН, показало, что 4,5 % населения Москвы в возрасте 60 лет и старше страдают БА [2].
В соответствии с диагностическими рекомендациями, разработанными международными экспертными группами, в т. ч. NINCD-ADRDA (National Institute of Neurological and Communicative Diseases and Stroke- Alzheimer’s Disease and Related Disorders Association) [3], и Международной классификацией болезней 10-го пересмотра (МКБ-10) прижизненный диагноз БА основан на следующих обязательных признаках:
1. Наличие синдрома деменции.
2. Развитие множественного дефицита познавательных функций, который определяется сочетанием расстройств памяти с ухудшением запоминания новой и/или воспроизведения ранее усвоенной информации и присутствием признаков по крайней мере одного из следующих когнитивных нарушений:
• афазии (нарушение речевой функции);
• апраксии (нарушение способности к выполнению двигательной активности, несмотря на ненарушенные моторные функции);
• агнозии (невозможность распознавать или идентифицировать объекты, несмотря на сохранное сенсорное восприятие);
• нарушений собственно интеллектуальной деятельности, т. е. планирования и программирования деятельности, абстрагирования, установления причинно-следственных связей и др.
3. Нарушения как памяти, так и когнитивных функций должны быть выражены в такой степени, чтобы снижалась социальная или профессиональная адаптация больного.
4. Течение характеризуется постепен- ным малозаметным началом и неу- клонным прогрессированием нару- шений когнитивных функций.
5. Отсутствуют данные клинических или специальных параклинических исследований, которые могли бы указать на то, что расстройства памяти и когнитивных функций обусловлены каким-либо другим заболеванием или повреждением центральной нервной системы (например, церебрально-сосудистым заболеванием, болезнью Паркинсона или Пика, хореей Гентингтона, субдуральной гематомой, гидроцефалией и др.), системным заболеванием, о котором известно, что оно может вызывать синдром деменции (например, гипотиреоз, недостаточность витамина В12 или фолиевой кислоты, гиперкальциемия, нейросифилис, ВИЧ-инфекция, тяжелая органная недостаточность и др.) или состоянием интоксикации (в т. ч. медикаментозной).
6. Признаки перечисленных когнитивных нарушений должны обнаруживаться вне состояний помрачения сознания.
7. Анамнестические сведения и данные клинического исследования исключают связь выявляемых расстройств когнитивных функций с каким-либо другим психическим заболеванием (например, с депрессией, шизофренией, умственной отсталостью и др.).
Современная классификация БА основана на возрастном принципе. В соответствии с МКБ-10 выделяют две ее формы: БА с ранним началом, т. е. до 65 лет (синонимы: тип 2 БА, пресенильная деменция альцгеймеровского типа); БА с поздним началом, т. е. после 65 лет (синонимы: тип 1 БА, сенильная деменция альцгеймеровско- го типа). Кроме того, предусмотрено выделение атипичной БА иди деменции смешанного типа, т. е. сочетания проявлений, характерных для БА и сосудистой деменции.
В течении болезни традиционно выделяют три основные стадии: мягкой, умеренной и тяжелой деменции. На стадии “мягкой” деменции нарушения памяти (особенно на текущие события становятся очевидными для окружающих, у больных появляются трудности в хронологической, а также в географической ориентировке. Возникают явные затруднения в мыслительных операциях, особенно в абстрактном мышлении, возможности обобщения, суждения, сравнения. Больные уже не могут самостоятельно выполнять финансовые операции, вести корреспонденцию, путешествовать, хотя еще сохраняют возможности самообслуживания и относительно независимого проживания. При пресенильной БА нарушения высших корковых функций (речи, праксиса, оптико-пространственной деятельности) уже на этапе “мягкой” деменции достигают отчетливой выраженности. Сенильная БА в отличие от пресенильного типа заболевания дебютирует исключительно амнестическими расстройствами. Последние чаще всего сочетаются с личностными изменениями по типу т. н. трансиндивидуальной (сенильной) перестройки структуры личности или по психопатическому типу в виде заострения характерологических особенностей пациента.
На стадии умеренно выраженной деменции преобладают проявления амнестического синдрома в сочетании с нарушениями высших корковых функций, характерных для поражения височно-теменных отделов головного мозга, т. е. симптомы дисмнезии, дисфазии, диспраксии и дисгнозии. На этом этапе наблюдаются выраженные расстройства памяти, касающиеся как возможности приобретения новых знаний и запоминания текущих событий, так и воспроизведения прошлых знаний и опыта, грубо нарушается ориентировка во времени, а часто – и в окружающей обстановке. Больные уже не могут самостоятельно справляться с какими-либо профессиональными или общественными обязанностями. Им доступна только простая рутинная работа по дому, их интересы крайне ограниченны, необходима постоянная поддержка и помощь – даже в самообслуживании. Для больных сенильным типом БА характерна амнестическая дезориентировка с феноменом “сдвига ситуации в прошлое”, т. е. с патологическим оживлением воспоминаний о далеком прошлом и ложными узнаваниями окружающих, которых больные принимают за лиц из своего прошлого. На стадии тяжелой деменции состояние больных (вне зависимости от типа заболевания) характеризуется тотальной деменцией с глубоким распадом памяти, полной фиксационной амнезией и амнестической дезориентировкой, близкой к тотальной. Тяжесть распада интеллектуальных функций такова, что больные практически полностью утрачивают способность к суждениям и умозаключениям, вербальной коммуникации, теряют навыки психомоторики. Они не способны к самостоятельному существованию, нуждаются в постоянном уходе и надзоре. Неврологическая симптоматика достигает наибольшей выраженности. Но при сенильной БА даже на этапе исходного состояния нет грубых неврологических расстройств (хватательные и оральные автоматизмы, амиостатические синдромы или гиперкинезы), характерных для конечного этапа пресенильной БА. У больных тяжелой сенильной деменцией конечный этап обычно формируется вслед за присоединением какой-либо соматической патологии, чаще всего пневмонии: на этом фоне быстро развиваются кахексия, тяжелые дистрофические нарушения, эмбриональная поза.
В последнее десятилетие предпринимались попытки целенаправленного воздействия как на уже известные звенья патогенеза нейродегенеративного процесса, лежащего в основе БА, так и на последствия тех дисфункций, которые возникают на клеточном и молекулярном уровнях в ходе его развития. Это привело к разработке основных направлений патогенетической терапии БА. Наиболее хорошо разработанными из них являются компенсаторная (заместительная) терапия, направленная на преодоление нейротрансмиттерного дефицита в различных нейрональных системах, которые в большей или меньшей степени страдают при БА.
Основные направления в разработке фармакологических методов лечения БА связаны с попытками коррекции холинергического дефицита. Дефицит нейромедиатора ацетилхолина (АХ) лежит в основе когнитивной недостаточности и последующего формирования тотальной деменции. Выраженность холинергических нарушений коррелирует со степенью деменции. В настоящее время для преодоления холинергической недостаточности используются главным образом ингибиторы ацетилхолинэстеразы (АХЭ). Представителями нового поколения ингибиторов АХЭ являются ривастигмин, донепезил и галантамин. Терапевтические эффекты этих препаратов, так же как и безопасность их применения больными БА на стадии мягкой и умеренной деменций, были убедительно показаны в многочисленных отечественных и зарубежных клинических исследованиях. Можно отметить дозозависимость их действия, а также наибольшую эффективность для пациентов с относительно более сохранными высшими психическими функциями. Рекомендуемая минимальная продолжительность лечения – 6 месяцев.
Ривастигмин является центрально избирательным псевдообратимым (медленнообратимым) ингибитором холинэстеразы карбаматного типа, имеющим двойное действие. Ривастигмин ингибирует как АХЭ, так и бутирилхолинэстеразу (БуХЭ) и обладает тропностью к клеткам гиппо- кампа и коры больших полушарий, т. е. к тем областям головного мозга, которые в наибольшей мере вовлекаются в патологический процесс при БА.
Уже в первых клинических исследованиях ривастигмина были отмечены его положительные эффекты и хорошая переносимость. В большом многоцентровом исследовании, включившем 696 больных мягкой и умеренной БА и длившемся 26 недель, установлены достоверные положительные дозозависимые эффекты препарата (6–12 мг/ сут) в отношении когнитивных функций и общего функционирования [4]. Исследование G. Grossberg и соавт. [5] показало, что влияние ривастигмина на когнитивные функции остается клинически значимым по крайней мере на протяжении двух лет непрерывного приема препарата. Анализ обобщенных данных (по группе из 2010 больных) показал значительно меньшее ухудшение когнитивных функций у больных, леченных в течение 2 лет ривастигмином, по сравнению с больными, получавшими плацебо. Различия к концу исследования составили 4–5 баллов по шкале ADAS-cog. (Alzheimer’s disease assessment scale). Сходные данные были получены по шкале глобальной клинической оценки.
При применении ривастигмина отмечено улучшение выполнения таких повседневных действий, как покупка продуктов и приготовление пищи, своевременный прием лекарств, пользование телефоном, бытовой техникой, сохранение прежних увлечений (хобби) и пр. [6, 7]. Кроме того, S.G. Potkin и соавт. [8] удалось показать, что ривастигмин может улучшать повседневное функционирование больных на любой стадии заболевания, но наибольший эффект в этом отношении отмечается на его умеренной стадии.
Донепезил – производное пиперидина – является высокоспецифичным обратимым ингибитором центральной АХЭ. Препарат обладает высокой биодоступностью (100 %). Эффективность донепезила была подтверждена и в многоцентровом двойном слепом плацебо-контролируемом исследовании более чем 900 больных мягкой и умеренной БА, проводившемся на протяжении 24 недель [9]. Применение препарата достоверно улучшало когнитивные функции больных. За время лечения состояние большинства (80 %) пациентов, получавших донепезил, улучшилось или осталось на исходном уровне. Аналогичный терапевтический эффект имел место только у 30 % больных контрольной группы, получавших плацебо.
Показана более высокая эффективность дозировки 10 мг/сут препарата по сравнению с 5 мг/сут. Исследователи отметили, что положительный эффект препарата по сравнению с плацебо сохранялся в течение 6 недель после завершения приема донепезила.
K. Rockwood и соавт. [10], выполнившим многоцентровое 52-недельное открытое исследование больных мягкой умеренной стадией БА, удалось определить мишени терапевтического вмешательства при лечении донепезилом в зависимости от оценки, сделанной врачом или опекуном. По оценке клинициста, терапевтическими мишенями донепезила являются когнитивные функции (85 % всех больных), функциональные возможности пациентов (68 %), поведенческие нарушения (57 %), социальное взаимодействие (52 %) и досуг (20 %). Лица, ухаживающие за больными, оценивали функциональную активность (86 %), познавательные функции (83 %), досуг (76 %), поведение (57 %) и социальное взаимодействие (49 %) как терапевтические мишени.
Изучение эффективности и безопасности применения донепезила в лечении БА проводилось и в России [11]. На основании полученных данных авторы пришли к заключению о том, что донепезил является безопасным и эффективным средством лечения БА на стадии мягкой и умеренно выраженной деменций. Клиническая эффективность 3-месячного курса лечения донепезилом установлена с помощью когнитивных шкал MMSE (Mini-Mental State Examination) и ADAS-cog., а также на основании общего клинического впечатления об эффекте терапии лица, ухаживающего за больным. Полученные данные хорошо согласуются с международным опытом применения донепезила для лечения больных БА.
Галантамин – холиномиметический препарат, обладающий уникальным для ингибиторов АХЭ двойным механизмом действия. Он усиливает эффекты АХ не только посредством обратимого ингибирования АХЭ, но и за счет модулирования никотиновых ацетилхолиновых рецепторов [12].
В выполненных к настоящему времени рандомизированных исследованиях эффективность и безопасность длительной (6 месяцев) курсовой терапии галантамином изучались в когортах больных БА с мягкой и умеренной тяжестью деменции. Эти исследования были выполнены в Европе, Канаде, Австралии и Южной Африке, а также в США [13, 14–16]. Во всех упомянутых исследованиях галантамин обнаруживал достоверное преимущество в улучшении когнитивных функций по шкале ADAS-cog. по сравнению с плацебо. После 6 месяцев лечения галантамином когнитивные функции улучшались на 3–4 пункта по сравнению с группой плацебо [13]. Кроме того, были установлены достоверные различия между действием галантамина и плацебо в поддерживании повседневного функционирования больных на исходном уровне в течение всего периода лечения [17]. Важно, что лечебный эффект галантамина сопровождался достоверным уменьшением нагрузки на лиц, осуществляющих уход за больными. Среднее ежедневное время, которое затрачивалось на такой уход, уменьшалось за 6 месяцев исследования на 15–38 минут, хотя в группе больных, получавших плацебо, оно увеличилось до 23 минут [18].
Клиническая эффективность и безопасность применения галантамина при БА на стадии мягкой и умеренно выраженной деменции изучали и в России в рамках открытого клинического исследования, проведенного в отделе по изучению БА и ассоциированных с ней расстройств НЦПЗ РАМН [19]. Результаты проведенного исследования свидетельствуют об отчетливом терапевтическом эффекте 4-месячной курсовой терапии галантамином в дозе 16–24 мг/сут больных мягкой/умеренной тяжестью деменции, обусловленной БА, что находит свое подтверждение в общей клинической оценке ее эффективности: позитивный эффект терапии установлен для 88,2 % больных, в т. ч. выраженное улучшение – в 47 % случаев. Терапевтическая эффективность галантамина подтверждалась достоверным улучшением когнитивного и повседневного функционирования пациентов, причем указанные достоверные терапевтические эффекты достигались уже к окончанию 2-го месяца терапии и не зависели от исходной тяжести деменции.
Особый интерес представляют исследования влияния ингибиторов АХЭ на поведенческие и психотические расстройства у больных БА, т. к. поведенческие и психотические расстройства, сопровождающие развитие деменции на разных этапах ее формирования, имеют место более чем у 80 % пациентов с БА [20]. Выделяют следующие группы поведенческих и психопатологических расстройств, встречающихся при БА: психотические (бредовые, галлюцинаторные и галлюцинаторно-бредовые), депрессивные симптомы, а также собственно поведенческие нарушения (агрессия, блуждание, двигательное беспокойство, насильственные крики, неуместное сексуальное поведение и т. д.).
Применение больными БА заместительной терапии позитивно влияет на выраженность поведенческих и психотических симптомов деменции и существенно уменьшает необходимость использования психотропных средств для коррекции этих состояний, а в ряде случаев позволяет полностью отказаться от приема психотропных средств.
Результаты выполненных ранее многочисленных исследований ингибиторов АХЭ, в частности галантамина, свидетельствуют о том, что применение этих препаратов на стадии мягкой/умеренной деменции не только позволяет уменьшить тяжесть когнитивных расстройств и функционального дефицита в повседневных видах деятельности, но и оказывается достоверно эффективным по отношению к ряду поведенческих и психотических симптомов, таких как тревога, апатия, расторможенность, что подтверждается достоверной редукцией общего показателя Нейропсихиатрического опросника (NPI – Neuropsychiatris Inventory), оценивающего выраженность различных поведенческих и психопатологических симптомов деменции, а также уменьшением нагрузки на лиц, ухаживающих за больными [21, 22].
В 24-недельном открытом исследовании оценили влияние донепезила на поведенческие и психиатрические симптомы деменции у госпитализированных пациентов с БА [23]. Причиной их госпитализации послужило наличие бреда, галлюцинаций, апатии или агрессивного поведения. К окончанию курса терапии было обнаружено достоверное улучшение по следующим показателям шкалы NPI: бред, раздражительность и расторможенность.
При изучении эффективности другого ингибитора АХЭ, ривастигмина, для пациентов с БА, находившихся в интернате с сестринским уходом, тяжесть поведенческих и психотических симптомов уменьшилась у 58 % больных [24]. Аналогичные результаты были получены в двух 26-недельных исследованиях ривастигмина. В первом – улучшение поведенческих функций отмечено более чем у 53 % больных по всем пунктам шкалы NPI [25]. Во втором исследовании средняя оценка по шкале NPI достоверно снизились на 3,25 балла [26]. По мнению исследователей, применение ривастигмина не только редуцирует поведенческие нарушения у больных, но и позволяет стабилизировать когнитивные функции даже у лиц с далеко зашедшей деменцией.
В отделе НЦПЗ РАМП по изучению БА и ассоциированных с ней расстройств было проведено сравнительное исследование клинической эффективности холинергической терапии (на моделях ривастигмина и ипидокрина) для лечения психотических и поведенческих расстройств у больных БА [27]. Результаты исследования показали, что присоединение ингибиторов АХЭ, особенно ривастигмина, к стандартной методике лечения больных БА и психотическими расстройствами оказывает более благоприятное влияние на динамику поведенческих и психотических симптомов деменции. При сочетании антипсихотической терапии с ингибиторами АХЭ одновременно с коррекцией поведения улучшаются когнитивные функции больных БА. Этот терапевтический эффект в наибольшей мере наблюдается у пациентов, получавших ривастигмин. Применение только антипсихотической терапии, напротив, негативно влияет на когнитивные функции больных БА и тем самым приводит к прогрессированию деменции, а также в меньшей степени (по сравнению с сочетанной терапией) редуцирует у этих больных поведенческие и психотические симптомы.
В последние десятилетия успешно разрабатывались биологические предпосылки другого направления патогенетической терапии БА – глутаматергической фармакотерапии. Благодаря достижениям молекулярной биологии представления о функционировании глутаматергической системы в центральной нервной системе (ЦНС) значительно расширились. Установлено, что глутамат как нейротрансмиттер играет существенную роль во многих физиологических функциях ЦНС. Обнаружено, что при БА содержание глутаматных рецепторов в области гиппокампа значительно снижено, причем степень снижения коррелирует с тяжестью деменции. Доказаны нейротоксические свойства глутамата (явление эксайтотоксичности). Основным препаратом глутаматергической стратегии терапии БА является мемантин. Упомянутый препарат сочетает свойства низкоаффинного неконкурентного антагониста NMDA (N-метил-D-аспартат)-рецепторов и агониста АМРА (амино-3-гидрокси-5– метилизоксазол-4-пропионат) глутаматных рецепторов. Установлены хорошая переносимость препарата и отсутствие серьезных побочных эффектов. Желательно проведение 6-месячного курса лечения, а при умеренно- тяжелой и тяжелой деменции – более длительное (1 год и более) применение препарата.
J. Ricke и A. Glazer [29] проанализировали оценку общепрактикующими врачами результатов применения мемантина в амбулаторных условиях (1420 пациентами с деменцией). Общая врачебная оценка эффективности как “хорошая” и “очень хорошая” была дана 70 % пациентов. При этом улучшение, достигнутое после 3-месячного курса терапии по различным параметрам оценки (память, концентрация, сон, настроение, моторика), сохранялось в течение длительного периода (более года) наблюдения.
Изучение эффективности и безопасности препарата мемантин при лечении БА на стадии умеренной и тяжелой деменции было проведено в отделе НЦПЗ РАМН по изучению БА и ассоциированных с ней расстройств [30, 31]. Было установлено несомненное положительное действие мемантина в дозе 20 мг/сут на память и другие интеллектуальные функции, а также на коррекцию моторных и эмоциональных нарушений. Кроме того, отмечены повышение уровня спонтанной активности, улучшение конентрации внимания и увеличение темпа деятельности, а также уменьшение выраженности ряда поведенческих и психотических симптомов деменции (ажитации и агрессии, раздражительности и неустойчивости настроения, аберрантного моторного поведения).
Полученные нами данные подтверждаются и результатами исследования, выполненного S. Gautheir и соавт. [32], в котором проанализировано влияние мемантина на поведенческие расстройства по базам данных двух клинических исследований. Анализ показал, что при монотерапии мемантином, а также при комбинированной терапии мемантином и донепезилом у больных БА отмечается позитивный эффект в отношении не только когнитивных расстройств, но и поведенческих нарушений, причем наиболее выраженный эффект был отмечен в отношении возбуждения/ агрессии. Влияние мемантина на возбуждение/агрессию проявлялось в виде либо уменьшения симптомов в начале лечения, либо задержки появления этих симптомов у пациентов без таковых до начала терапии. Этот эффект мемантина является уникальным по сравнению с препаратами других классов, применяемыми в лечении поведенческих симптомов, сопутствующих деменции, и оправдывает все более широкое применение этого препарата в качестве монотерапии или в сочетании с ингибиторами холинэстеразы.
Основные препараты при болезни Альцгеймера
На сегодняшний день лекарство от болезни Альцгеймера, которое действительно работает и способно полностью вылечить человека, еще не придумано. Все разработанные медикаменты способствуют только замедлению течения патологии, но не способны ее устранить.
Для лечения болезни Альцгеймера используют лекарства – ингибиторы холинэстеразы. Это фермент, необходимый для расщепления холина. Повышение уровня ацетилхолина замедляет развитие патологии и образование белка амилоида, который является одной из причин развития болезни. Представителем данного препарата от Альцгеймера является Экселон. Он выпускается в форме таблеток, раствора для внутреннего введения и пластыря с нанесенным действующим веществом. Последняя форма очень удобна, поскольку в этом случае человек получает необходимую дозу лекарства автоматически. В то время, как таблетки пациенты обычно забывают принимать.
Для лечения любых форм деменции при болезни Альцгеймера может применяться Арисепт на основе донепезила гидрохлорида. Он способствует устранению клинический проявлений патологии и замедляет дистрофические процессы. Выпускается в форме таблеток и растворов.
Также в лечении деменции используют блокаторы глутаматных NMDA. Представителем является препарат «Акатинол Мемантин». Он замедляет атрофию серого вещества головного мозга.
Искусство подмены
— Насколько обоснованы авансы, которые FDA дала производителю этого лекарства?
— Многие ученые высказывают сомнения в том, что небольшое уменьшение таких бляшек улучшает состояние больных. И испытания адукунамаба это фактически подтвердили. Еще раньше, несколько разрабатываемых лекарств тоже немного уменьшали количество амилоидных бляшек, но не улучшали когнитивные (умственные) способности пациентов. Исследователи под руководством Марии Глимур из Калифорнийского университета в Сан-Франциско провели анализ, который не обнаружили связи между когнитивными способностями и небольшим сокращением амилоида в этих исследованиях: «Идея о том, что мы будем одобрять лекарства на основе изменения биомаркера сокращения амилоида, когда мы знаем, что уменьшение количества амилоида не означает определенной пользы для улучшения качества жизни людей, то есть улучшения памяти и состояния вообще, создает плохой прецедент».
Йорг Шульц, заведующий кафедрой неврологии в Медицинской школе Рейнско-Вестфальского технического университета в Аахене (Германия), спросил, будет ли теперь проведена повторная оценка ряда тех средств (которые не прошли ранее регистрацию, а их было очень много), которые тоже снижают амилоид, в рамках такой же ускоренной процедуры. Исполняющая обязанности комиссара FDA Джанет Вудкок заявила утвердительно: «Дверь открыта для одобрения других препаратов, снижающих уровень бета-амилоида, в ускоренном порядке, основанном только на данных биомаркеров».
Больше не приговор. Как справиться с болезнями Паркинсона и Альцгеймера Подробнее
Препараты второй линии при лечении болезни Альцгеймера
Самые эффективные препараты при болезни Альцгеймера – это ингибиторы холинэстеразы. Однако, лечение патологии должно быть комплексным с устранением клинических проявлений.
Какими лекарствами лечат болезнь Альцгеймера:
- Для улучшения мозгового кровообращения и нормализации эмоционального фона может быть использован Глицин;
- Для устранения галлюцинаций и появления навязчивых идей могут применяться нейролептики и транквилизаторы;
- Лечение чувства тревожности, панических атак, депрессивного состояния выполняется с помощью антидепрессантов.
Все препараты для терапии болезни Альцгеймера должны назначаться лечащим врачом неврологом. Каждый из препаратов имеет свои противопоказания и побочные эффекты, поэтому самостоятельное их применение может негативно отразиться на состоянии здоровья.
Дополнительно к медикаментозному лечению пациенту назначают и другие виды терапии:
- Лечебная гимнастика;
- Аква-аэробика;
- Арт-терапия;
- Специальные занятия для улучшения когнитивных функций.
Чем лечить болезнь Альцгеймера: новые лекарства
Новейшие лекарства и препараты против болезни Альцгеймера постоянно разрабатываются во всем мире. Однако, пока никто не может сказать, что лекарство от Альцгеймера найдено.
Эффективное лекарство от болезни Альцгеймера, разработанное в США, сейчас находится на стадии испытаний. Препарат CAD 106 способствует повышению антител к белку амилоиду, при этом не происходит увеличение концентрации Т-клеток.
Еще одним перспективным препаратов является MDA7. Это иммуностимулирующее средство, повышающее сопротивляемость организма к негативным агентам, останавливает прогрессирование дегенеративных процессов в головном мозге.
Также препаратами, которые лечат болезнь Альцгеймера, могут быть вещества, изначально придуманные для терапии других патологий. Так, хорошие результаты в устранении деменции показал Росиглитазон, который разработан для лечения инсулинозависимого сахарного диабета. Препарат еще проходит испытания на животных.
Профилактика Альцгеймера: препараты
К сожалению, еще не разработаны препараты для профилактики болезни Альцгеймера, поскольку достоверно нельзя назвать точную причину этой патологии.
К профилактике можно отнести мероприятия для укрепления здоровья в целом, и улучшения работы головного мозга:
- Рациональное питание;
- Умеренные физические нагрузки;
- Активный образ жизни;
- Умственная деятельность;
- Отсутствие вредных привычек (курение, употребление алкоголя, наркотиков);
- Отсутствие стрессов.
Лечение болезни Альцгеймера в Юсуповской больнице
В Юсуповской больнице создано специальное отделение для терапии неврологических патологий. Врачи больницы имеют большой опыт лечения болезни Альцгеймера различных форм. Назначение препаратов выполняет квалифицированный невролог на основании индивидуальных особенностей пациента.
Уход за пациентом осуществляет специально обученный персонал, который знает тонкости обслуживания больных с Альцгеймером. Также пациентам и их родственникам оказывается психологическая поддержка.
В работе используются лекарства от Альцгеймера, которые разрешены к применению на территории России. Также на базе Юсуповской больницы работает сертифицированный научно-исследовательский центр. Поэтому у пациентов есть возможность получить новейшее лечение, которое недоступно в других больницах.
Что такое болезнь Альцгеймера и как ее обнаружить?
Алена работает сиделкой у бабушки с болезнью Альцгеймера уже шесть лет. Диагноз ее подопечной поставили в 2012 году. «В самом начале меня с ними не было, но, судя по рассказам детей, одно время вообще не могли понять, что с ней, что это за болезнь, — вспоминает сиделка. — Первые проявления болезни у бабушки начались в 2006 году, тогда она еще работала директором школы». В то время у женщины стали появляться первые симптомы: потеря памяти, в ее речи проскальзывали не совсем уместные слова — смысл предложений стало сложно понимать. Врачи говорили ее детям, что это переутомление, а ухудшение памяти связано со старением.
Сам диагноз — болезнь Альцгеймера — поставили только через шесть лет после обследования на аппарате МРТ
Болезнь Альцгеймера — это нейродегенеративное заболевание, при котором происходит неуклонное прогрессирующее разрушение тканей головного мозга и взаимосвязей между клетками. Чаще всего ею болеют люди старше 50 лет. По оценкам экспертов РАН, 1,8 миллиона пожилых россиян имеют болезнь Альцгеймера. Она неизбежно приводит к деменции — комплексу симптомов, которые показывают снижение когнитивных функций человека.
Чаще всего к медикам за помощью обращаются родственники человека с болезнью Альцгеймера, так как сами пациенты в большинстве случаев не понимают, что с ними что-то происходит. Почти всегда родственники обращаются к врачам, когда симптомы у пациента уже сильно выражены, но иногда обращаются и с мягким когнитивным снижением. В такие моменты у пациента еще нет деменции, но ему становится трудно справляться с делами, требующими планирования и получения новых знаний — например, планирование путешествий, покупка билетов, заключение сложных финансовых договоров. В повседневных, привычных делах проблем у них нет.
Для диагностики болезни Альцгеймера в первую очередь проводят клиническое интервью. Врачи делают это по-разному: кто-то сначала опрашивает родственников, а потом пациента, а кто-то наоборот. Врач-психиатр Еганян Карине клиники Mental Health Center использует первый метод: «Я беседую сначала с родными: у меня есть список вопросов, на которые я прошу ответить. Это все вопросы, касающиеся функциональности пациента, его состояния и самочувствия. Дальше мы общаемся с пациентом, есть определенные шкалы, которые нам помогают получить результат — число, которое говорило бы об уровне когнитивных функций человека».
Следующим этапом, если врач посчитает необходимым, пациента направляют на МРТ головного мозга. Врачи обращают внимание, что клинические симптомы деменции появляются раньше, чем можно увидеть это на МРТ. «Мы должны понимать, что на МРТ мы видим клинику нейродегенеративного заболевания только в той ситуации, когда у нас есть явная клиническая картина», — объясняет Карине.