Определить причину болевых приступов не всегда бывает возможно без посещения врача и специального обследования.
Особую трудность для диагностики представляют различные формы невралгий, т.к. часто боль при них может отдавать куда угодно. Одной из разновидностей таких поражений является невралгия крылонебного узла.
Что такое невралгия крылонебного узла?
Синдром Сладера — воспалительное поражение крылонебного нервного узла преимущественно инфекционной этиологии. Свое название получил по фамилии американского ученого, первые его описавшего в 1908 году.
Другие варианты названия синдрома Сладера — невралгия крылонебного узла, ганглионит крылонебного узла; код по МКБ-10: G52.8 (Поражения других уточненных черепных нервов).
Международный комитет по классификации головных болей в 1962 г. вместе с другими «атипичными» болями лица выделил синдром крылонебного узла в особую группу — «боли нижнего отдела головы», или синдром Хортона нижнего типа.
Ганглионит (ганглионеврит) крылонебного узла
Ганглионит (ганглионеврит) крылонебного узла один из нейростоматологических синдромов. Этот симптомокомплекс отличается значительной вариабельностью клинических проявлений. Узел имеет три основных корешка: соматический (чувствительный) — от II ветви тройничного нерва, парасимпатический — от лицевого нерва и симпатический — из сплетения внутренней сонной артерии; последний имеет также связи с цилиарным, ушным, верхним шейным симпатическим узлами и черепными нервами, особенно с тройничным и лицевым.
Этиология и патогенез.
Крылонебный узел поражается при воспалительных процессах в основной и верхнечелюстной пазухах, решетчатом лабиринте, так как узел ближе других прилежит к верхней или нижней челюсти. Токсическое воздействие при тонзиллите, осложненном кариесе и локальной травме могут явиться причиной заболевания. Провоцирующими факторами являются переутомление, недосыпание, сильный шум, волнение, употребление алкоголя, курение.
Клиническая картина
. Невралгия крылонебного узла (синдром Сладера) характеризуется спонтанными резкими болями в глазу, вокруг орбиты, в области корня носа, верхней челюсти, а иногда в зубах и деснах нижней челюсти. Боли могут распространяться на область виска, ушной раковины, затылка, шеи, лопатки, плеча, предплечья и даже кисти. Болевые пароксизмы сопровождаются резко выраженными вегетативными симптомами, своеобразной «вегетативной бурей» (покраснение половины лица, отечность тканей лица, слезотечение, обильное отделение секрета из одной половины носа). Продолжается приступ от нескольких минут до нескольких часов, а иногда 1-2 сут. и более. Часто болезненные пароксизмы развиваются ночью. Одним из важных диагностических признаков поражения крылонебного узла является прекращение приступа после смазывания задних отделов носовой полости раствором кокаина с адреналином.
Продолжается болезнь месяцы и даже годы. После приступа ряд вегетативных симптомов остается в слабовыраженной степени. Разнообразие клинических проявлений поражения крылонебного узла объясняется его индивидуальными анатомическими особенностями и многочисленными анастомозами с различными нервными образованиями лица и других областей.
Лечение.
В острый период полость носа кзади от средней носовой раковины смазывают 3-5% раствором кокаина. Применяют также новокаин: ватные тампоны, смоченные 2% раствором новокаина, вводят в полость носа. При резких болях назначают ганглиоблокаторы (бензогексоний, пентамин). В тяжелых случаях прибегают к блокаде узла с помощью анестезирующих средств. Лечение должно быть комплексным. Если синдром развивается на фоне воспалительных процессов в придаточных пазухах носа, лица, полости рта и челюстей, то необходима противоинфекционная терапия (антибиотики, сульфаниламиды). Лечение следует проводить на фоне десенсибилизирующих препаратов (димедрол, супрастин, пипольфен). Хороший терапевтический эффект достигается при инъекциях гидрокортизона в область проекции узла. Назначают пахикарпин, спазмолитические средства, нейролептики в сочетании с антидепрессантами. Если в клинической картине преобладают симптомы раздражения парасимпатической части, то применяют холинолитические средства (платифиллин, спазмолитин, препараты белладонны, метацин, апрофен).
Используют эндоназальный электрофорез 2% раствора новокаина, УВЧ-терапию, диадинамические токи. После стихания острых явлений применяют грязевые аппликации низких температур (36-37°С) на пораженную сторону или в виде воротника. Проводят легкий массаж мышц шеи и лица. Показаны витамины группы В, биогенные стимуляторы (экстракт алоэ, ФИБС, стекловидное тело). Лицам пожилого и старческого возраста назначают противосклеротические препараты, а также средства, улучшающие мозговое и коронарное кровообращение. При тяжелых формах прибегают к блокаде узла с помощью 2% раствора тримекаина или алкоголизации. Редко применяют деструкцию узла. Проведенное лечение не всегда избавляет больных от рецидивов заболевания, однако степень выраженности клинических проявлений значительно снижается.
Этиология: причины ганглионита
Среди причин воспалительного процесса в крылонебном узле выделяют несколько факторов:
- Инфекционные заболевания. Среди них отмечают грипп, плеврит, дизентерия, тиф, малярия, бруцеллез, сифилис.
- Травматическое поражение. Например, травмирование инородными телами носа или его слизистой оболочки.
- Воспалительные процессы в ротовой полости, в том числе, кариозные поражения зубных рядов.
- Воспалительные заболевания лор-органов: гнойные отиты, хронические риниты, тонзиллит, фарингит.
- Опухолевые образования в зачелюстных областях.
- Длительное применение препаратов кортикостероидной группы.
- Диабетическая болезнь.
- Вирусная инфекция. Часто поражение крылонебного узла возникает как следствие герпетической болезни (опоясывающий лишай) или гепатитов.
Клиническая картина: симптомы
Симптоматическая картина ганглионита (синдрома Слудера) обычно обусловлена первопричиной воспалительного процесса. Также имеет значение, где локализуется исходное воспаление. Существует несколько типичных проявлений данного заболевания.
При осмотре больного врач обращает внимание на следующие симптомы:
- Одна половина лица имеет более бледный или, напротив, более красный оттенок.
- Отеки.
- Появляется чрезмерное выделение жидкого секрета из глаз (слезотечение), носа, рта (гиперсаливация) на той стороне, где произошло поражение.
- Пациент может испытывать нехватку воздуха, удушье.
- Детальный сбор анамнеза обнаруживает изменение в работе вкусовых рецепторов, т.к. крылонебный ганглий захватывает часть лицевого нерва. Может появиться ощущение горечи на основании языка и его спинке.
- Иногда заболевание сопровождают обморочные состояния, гипертонические кризы.
- Тонус мышц снижается.
Также болезни могут сопутствовать симптомы, характерные для офтальмологических недугов: светобоязнь, отечность века, блефароспазм, конъюнктивит, экзофтальм.
Чаще всего сами больные жалуются на болевой синдром. Особенностью его будет являться то, что боли носят волнообразный характер. При характеристике болевого синдрома пациент может говорить, что испытывает жжение, ломоту или ощущения, похожие на боль от ожога или сильного пореза.
Это чувство возникает в лицевой части головы (в глазу, в зубах, в челюстях, в переносице, языке, небной части рта), в затылке, возле уха, в шее, в руках. Обычно боль беспокоит человека в ночные часы.
Как происходит диагностика проблемы?
Синдром Слюдера можно спутать с другими заболеваниями, имеющими похожую симптоматическую картину. К тому же нередко боль иррадиирует в другие близлежащие ораны и участки тела.
Поэтому для правильного дальнейшего лечения важно точно дифференцировать это заболевание от иных. Ставить себе диагноз и заниматься самолечением может быть крайне опасно.
Прежде всего, следует обратиться к врачу-терапевту, который направит пациента на прием к неврологу. Доктор проведет подробный опрос больного, оценит визуально состояние больного, пальпирует чувствительные участки и на основе собранных анамнестических данных поставит диагноз.
Также для дифференциации заболевания пациента могут направить пройти ряд обследований и анализов:
- компьютерная и магнитно-резонансная томограмма;
- УЗИ;
- кардиограмма;
- рентгенологическое обследование.
Для диагностики воспаления крылонебного узла используют также метод аппликаций задних участков носовой полости раствором дикаина и адреналина концентрацией в 0,1%. Если боль после такой процедуры прекращается, это свидетельствует о том, что патологический процесс протекает именно в крылонебном узле.
Существует ряд признаков, которые позволяют отличить Синдром Сладера от невралгии тройничного и языкоглоточного нервов. В случае с последними болевой приступ можно вызвать каким-либо местным раздражением.
Ганглионит можно спутать с пучковой головной болью. Ее отличительные признаки: имеет пульсирующий характер в височной зоне; есть ощущение, будто глазное яблоко выдавливается из глазницы. Внезапно возникает и так же резко заканчивается. Приступы боли возникают сериями.
Также ганглионит следует отличать от онкологических заболеваний, травматических поражений, болезней сердца и ЖКТ. Здесь большую информативность будут нести различные методы обследований.
Узнайте больше о видах и формах невралгии:
- наружного кожного нерва бедра и тазовой;
- воспалении плечевого и седалищного нерва;
- затылочной и постгерпетической.
Лечение
В острый период заболевания на первое место выходит купирование болевого синдрома. Для этого используют различные медикаментозные препараты. Анестетиками смазывают слизистую оболочку задней стенки носовой полости.
Также для устранения боли применяют внутривенное вливание раствора анальгина с димедролом и тримекаином. Внутримышечные инъекции делают с раствором дроперидола и фентанила. Проводят новокаиновые блокады крылонебного узла.
Если причиной ганглионита крылонебного узла стало инфекционно-воспалительное заболевание других органов, проводится его лечение. Санируются ротовая и носоглоточная полости. Проводится терапия других воспалительных заболеваний с применением антибиотиков и иммуномодуляторов.
Целесообразнее всего проводить комплексную терапию, направленную на устранение не только болевого синдрома, но и сопутствующих симптомов.
Больному назначают следующие виды медикаментов:
- витаминные препараты группы В (тиамин хлорида, цианокобаламин);
- противовоспалительные препараты и средства, устраняющие болевой признак;
- НПВП;
- местные обезболивающие средства в зону пораженной области (лидокаин, новокаин);
- наружные согревающие мази и кремы;
- для стабилизации психического состояния больного рекомендованы антидепрессанты (дулоксетин) и транквилизаторы.
Хорошо зарекомендовали себя в лечении синдрома Сладера физиотерапевтические процедуры:
- интраназальный электрофорез;
- диадинамические токи;
- иглорефлексотерапия;
- УВЧ;
- ультразвук;
- лазерная терапия;
- массаж;
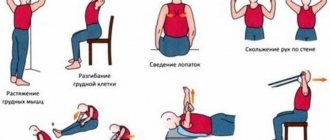
- лечебная гимнастика.
Последние два пункта требуют осторожности в применении, т.к. в некоторых случаях могут привести к обратному эффекту.
Синдром крылонебного узла (синдром Слюдера)
Описание
Описан в 1908 году американским врачом Слюдером. Известно, что крылонебный узел (ganglion pterygopalatinum) — образование парасимпатической части автономной нервной системы. Он содержит мультиполярные клетки и имеет три корня:
1) чувствительный — nn. pterygopalatini,
2) парасимпатический — n. petrosus mayor, или большой каменистый нерв, несущий секреторные волокна к слезной железе, к железам носовой полости и неба,
3) симпатический — n.petrosus profundus, ветвь plexus caroticus internus, содержащая постганглионарные симпатические нервные волокна из шейных узлов.
От узла отходят глазничные ветви, которые через нижнюю глазничную щель проникают в глазницу и вместе с задними решетчатыми направляются через мелкие отверстия в sutura sphenoethmoidalis к слизистой оболочке задних ячеек решетчатого лабиринта и клиновидной пазухе.
Задние верхние носовые нервы идут к слизистой оболочке задних отделов верхней и средней носовых раковин и носовых ходов, задним ячейкам решетчатой пазухи, слизистой оболочке перегородки носа и частично передней части неба.
Небные нервы иннервируют слизистую оболочку неба, а нижние задние боковые носовые ветви — слизистую оболочку нижней раковины, средний, нижний носовые ходы и верхнечелюстную пазуху. Следовательно, ветви крылонебного узла иннервируют слезную железу, слизистую оболочку твердого и мягкого неба, большего участка слизистой оболочки носа, задних ячеек решетчатой кости, верхнечелюстной и основной пазух. Анатомическое строение крылонебного узла объясняет симптомы заболевания.
У пациента появляются
острая стреляющая боль у основания носа, вокруг и позади глаза, в глазу, в верхней и нижней челюстях, зубах. Боль иррадиирует в висок, ухо, околоушную область, особенно в сосцевидный отросток. Боль может распространяться в область шеи, лопатки, плеча и предплечья, кисти и кончиков пальцев, а также локализоваться в области твердого неба, придаточных полостей. Но наиболее интенсивна она в области орбиты, корня носа и сосцевидного отростка. Продолжительность боли — от нескольких часов и дней до нескольких недель. В момент приступа больной также жалуется на чувство щекотания и жжения в носу, приступы чихания, насморк, слезотечение, слюнотечение, головокружение и тошноту. Могут быть астмоподобные приступы и извращение вкуса.
Объективно отмечаются
выраженная светобоязнь, блефароспазм, слезотечение, отек верхнего века, гиперемия конъюнктивы, мидриаз или миоз, иногда кратковременное повышение внутриглазного давления и небольшой экзофтальм.
Заболевание может протекать длительно
— месяцами и даже годами. В межприступном периоде часто остается тупая глубинная боль в области верхней челюсти, корня носа, глазницы, отек пострадавшей половины лица, усиленное потоотделение, гиперемия или парестезия десны, неба, глотки. Поэтому некоторые авторы считают, что заболевание крылонебного узла является не только невралгией, но и ганглионевритом.
Невралгию крылонебного узла связывают с перифокальной инфекцией в придаточных пазухах носа и любыми инфекционными очагами в полости рта, гнойным отитом, церебральным арахноидитом, с травмами и инородными телами в носу, с гипертрофией раковин и искривлением носовой перегородки, с перитонзиллярными абсцессами, аллергией. Раздражение крылонебного узла может вызвать общая интоксикация, вирусная и ревматоидная инфекции и зачелюстные опухоли.
Более подробно о лечении, профилактике и восстановлении зрения Вы можете узнать из программы «Видеть Без Очков» от Майкла Ричардсона. Уникальная методика Естественного Оздоровления позволит Вам восстановить и улучшить Ваше зрение и здоровье до 100 или более процентов. Нажмите здесь, чтобы навсегда избавиться от болезней.
Сходное клиническое состояние
наблюдается при синдроме назоцилиарного нерва. Но при поражении крылонебного узла не бывает анатомических изменений в переднем сегменте глазного яблока, т.к. ветви его не снабжают глазное яблоко, а иннервируют носовую полость и дно глазницы. Повышение чувствительности слизистой оболочки носа сосредотачивается в заднем отделе носовой полости, а не в переднем. При раздражении крылонебного узла нет зон с повышенной болевой чувствительностью и не бывает высыпаний.
Дифференцировать данное заболевание
необходимо с другими лицевыми невралгиями. Для невралгии тройничного нерва характерны очень короткие пароксизмы, боль стреляющего характера, распространяющаяся по ветвям тройничного нерва. Боль не сопровождается тошнотой, рвотой и другими диэнцефальными симптомами.
При шейной мигрени
боль распространяется от шейнозатылочной области на передние отделы головы. Она постоянного характера, усиливается при повороте головы, сочетается с радикулярным синдромом шейной локализации. Чаще возникает у лиц среднего и пожилого возраста.
При периодической мигренозной невралгии
— очень интенсивная боль в лобно-височно-орбитальной области, строго односторонняя, сопровождается слезотечением, насморком, гиперемией половины лица. Длится от нескольких минут до нескольких часов. Болевой синдром является следствием вазодилятации, преимущественно в бассейне наружной сонной артерии.
В отличие от мигрени для невралгии характерна периодичность, сезонность приступов, развитие их сериями по нескольку раз в день, иногда в ночное время. Отсутствуют общемозговые и диэнцефальные симптомы. Больные мечутся от боли, а при мигрени — стремятся к неподвижности.
Облегчает состояние
во время приступа невралгии новокаиновая блокада крылонебного узла 2% раствором новокаина. Чем раньше начато лечение, тем лучше. Лечение должно быть комплексным и направлено на устранение основной причины заболевания. Назначают болеутоляющие средства, противоинфекционные, противоотечные, кортикостероиды, ганглиоблокаторы, холинолитики, физиотерапевтические процедуры (УВЧ, диатермия, диадинамические токи и др.), массаж больной половины лица, назальный электрофорез с новокаином, витамины группы В. Полезно назначать антисклеротические и сосудорасширяющие средства, т.к. в пожилом возрасте заболевание возникает при общей сосудистой патологии.
—
Статья из книги: Синдромы с одновременным поражением органа зрения, полости рта и зубо-челюстной системы | Ярцева Н.С., Барер Г.М., Гаджиева Н.С.
Прогноз и профилактика
Рецидивы заболевания не всегда исчезают в результате лечения, однако клиническая картина существенно меняется. Многие симптомы исчезают или проявляются значительно реже. Лечение должно быть комплексным, адекватным и своевременным, только в этом случае возможен положительный результат.
Среди профилактических мер выделяют, прежде всего, мероприятия, направленные на предупреждение возникновения инфекционно-воспалительных заболеваний близлежащих органов. В связи с этим медики рекомендуют избегать переохлаждений, сквозняков, которые способны привести к отитам, тонзиллитам, фарингитам.
Также неплохо проводить закаливание организма и повышать иммунитет. В период между обострениями важно не допускать повторных воспалительных процессов.
Так как нередко причиной поражения крылонебного узла становится пульпит и другие заболевания ротовой полости, следует вовремя лечить зубы и заболевания пародонта.
Также стоит избегать, по возможности, ситуаций, которые способны привести к травматизации носовой полости и ее слизистой.
Провести оценку поражения крылонебного узла можно только после тщательных клинико-лабораторных и инструментальных исследований. Правильно поставленный диагноз — основа успешного лечения.
Диагностика
Определенные сложности постановки диагноза объясняются множественными КУ-связями с разными структурными ответвлениями нервной системы.
Кроме того, необходимо учитывать дополнительные факторы, которые способны спровоцировать спонтанное ГКУ-возникновение – стрессовые ситуации, употребление алкоголя, курение, переутомление и переохлаждение, резкое шумовое воздействие.
Ключевым признаком специфической диагностики недуга считается прекращение ГКУ-приступа после обработки задних отделов носовой полости слабым раствором тетракаина с эпинефрином.
Дифференцировать болезнь следует с невралгией тройничного нерва, при которой приступы быстротечны, не наблюдается их иррадиация, присутствуют «курковые зоны», а местное смазывание анестетиком не купирует симптоматику.
По отдельным показаниям приветствуется организация коллегиальных консультаций стоматолога, ревматолога, офтальмолога, отоларинголога.