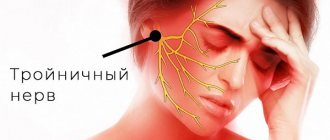
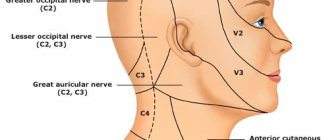
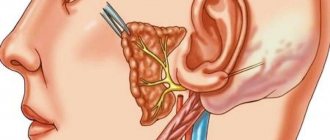
Часто люди испытывают боли, которые не подтверждают предположительный диагноз. Болит спина, в области груди, носа или глаз. Пациент думает, что сердце, зубы.
Такие жалобы могут указывать на невралгию, а именно — носоресничного нерва, или синдром Чарлина, о симптомах и лечении которого пойдет речь в статье.
Что такое неврит, неврит нерва?
Невриты – это поражение спинно-мозговых или черепных нервов, проявляющееся синдромами раздражения и (или) выпадения их функций в соответствующей зоне
иннервации.
Невриты возникают при острых и хронических вирусных и бактериальных инфекциях (грипп, пневмония, дизентерия, очаги фокальной инфекции). Поражение нервов относительно редко носит воспалительный характер, чаще обнаруживаются различные дистрофические изменения.
Классификация заболевания
Синдром Чарлина протекает в двух формах:
- Типичная невралгическая — наступает при повреждении главного нервного ствола. Клиническая картина классическая, то есть симптомы соответствуют болезни. Слезотечение, болезненность носа и области глаза;
- Стертая гиперпатическая. Носо-ресничный нерв имеет основной ствол и мелкие ответвления. Когда воспаляются эти нервные окончания, картина смазывается. Симптомы становятся нетипичными. Может просто теряться чувствительность или повышаться восприятие.
Невралгия бывает также односторонняя и двусторонняя. Подразделяется на острую, подострую и хроническую форму.
Неврит симптомы
Клиника невритов характеризуется нарушением функции иннервируемых структур. Так как большинство нервов являются смешанными, то при их повреждении в зоне иннервации возникают вялые парезы (параличи), атрофия мышц, снижение и выпадение рефлексов, нарушение чувствительности и вегетативные расстройства (отечность, цианоз, повышенная потливость, депигментация, выпадение волос).
При неврите лицевого нерва встречается поражение корешка или ствола лицевого нерва на различных уровнях, проявляющееся гомолатеральным парезом или параличом мимической мускулатуры.
Методы лечения
При лечении невралгии нужно устранить причину. Поэтому пациента отправляют на консультацию к стоматологу и оториноларингологу.
Далее невролог назначает антидепрессанты с анальгезирующим эффектом. Оказывают обезболивающее действие, основанное на снижении передачи импульса.
Местные анестезирующие препараты помогают устранить боль на месте применения. Обычно это мази или растворы, которые наносят на кожу.
Лечебный эффект оказывают витамины группы В и РР. Также используются препараты из группы Н-холинолитиков. Они действуют на рецепторы мембраны, перекрывая доступ нервному импульсу. Тогда и боль не возникает.
При стертой гиперпатической форме эффективны нестероидные противовоспалительные препараты. Они снижают болевой синдром, устраняют локальные воспаления (которые образуются в одном месте).
Назначаются в виде капель в глаза и спрея для носа. Если такие средства не помогают, применяются кортикостероиды.
При наличии первичных инфекций, таких как пульпит, периодонтит, гайморит, назначаются антибиотики. Используется и физиотерапия. Это ультразвук, вибрационный массаж, диадинамические токи.
Физиотерапевтические процедуры
Применяют следующие процедуры:
- СМТ или ДДТ как противовоспалительное и болеутоляющее. Такой метод чаще используют при невралгии после гриппа.
Происходит воздействие на височную артерию и звездчатый узел 2-3 минуты. При двустороннем воспалении используется полумаска. - Электрофорез. В зависимости от причины невралгии используют разные препараты. Новокаин, йод, димедрол, платифиллин.
- Воздействие ультразвуком 5-20 минут. Это уменьшает боль, улучшает кровообращение, питание тканей.
- Массаж лица. Легкие движения 5-6 минут. Он не должен приносить боль.
- Воздействие диадинамическим током. Облегчает боль. Процедура длится 20 минут.
Причины невралгии
Причинами возникновения невралгий являются воспалительные, травматические, токсические, инфекционно-аллергические, метаболические воздействия. Большую роль также играют сдавление нервов в костных, костно-мышечных и костно-суставных каналах, длительная микротравматизация, особенно в сочетании с переохлаждением, очаги фокальной инфекции.
В механизме возникновения болевого синдрома имеет значение раздражение периферических нервных волокон и изменения центрального характера. В различных надсегментарных отделах ноцицептивной системы может возникнуть генератор патологически усиленного возбуждения, который вызывает пароксизмальные боли центрального характера.
Различают невралгию тройничного нерва, его ганглиев и основных ветвей (носоресничного, ушно-височного нервов, крылонебного узла), языкоглоточного нерва, затылочную невралгию, невралгию лицевого нерва.
Невралгия тройничного нерва клинически проявляется кратковременными приступами мучительных болей чаще в области 2-й и 3-й ветвей тройничного нерва. Для нее характерно наличие курковых (триггерных) зон на коже и в слизистых оболочках. Прикосновение к ним провоцирует возникновение приступов боли. В большинстве случаев приступ болей сопровождается выраженными местными и общими вегетативными расстройствами: гиперемией лица и отеком на стороне поражения, слезотечением, ринореей, гиперсаливацией, возможно повышение артериального давления, ознобоподобное дрожание, затруднение дыхания. Подробная информация по невралгии тройничного нерва.
Различают первичную (идиопатическую, эссенциальную, типичную) и вторичную (симптоматическую) невралгию тройничного нерва.
При первичной невралгии (преимущественно центрального генеза) приступы возникают без причины или провоцируются любыми движениями мимической мускулатуры. Вторичная невралгия обычно является осложнением первичного заболевания, имеет преимущественно периферический генез и часто обусловлена патологическими процессами в зубочелюстной области. Боли имеют почти постоянный характер, периодически усиливаются в виде приступов, продолжающихся до нескольких часов.
Диагностика
Диагностика проводится на основании симптомов, анамнеза, исследований:
- Врач беседует с пациентом, узнает симптомы. Выясняет, какая боль, где располагается. Есть ли инфекционные болезни в области головы. Например, отит, гайморит, удаление зуба, аденоидит.
- Затем осматривает, пальпирует поврежденную область. Выявляется наличие отечности, покраснения.
- Когда врач примерно представляет диагноз, обследует на наличие заболеваний с похожими признаками. То есть проводится дифференциальная диагностика. Направляет на осмотр к стоматологу и оториноларингологу.
- Для определения диагноза существует метод нанесения раствора гидроксида кокаина на слизистую передней части носа. Если пациент перестает чувствовать боль, то это воспаление носо-ресничного нерва.
- Далее следует провести инструментальные исследования. Офтальмоскопию, МРТ головы, биомикроскопию, переднюю риноскопию.
- После установления диагноза назначается лечение.
С помощью дополнительного обследования дифференцируют невралгию носо-ресничного нерва от других заболеваний. И устанавливают точный диагноз.
Биомикроскопия глаза
Проводится с помощью щелевой лампы, основная часть которой выглядит как большая щель. Прибором исследуют структуру глаза, заднюю и переднюю стенки. Этот метод позволяет увидеть любое повреждение, инородное тело, обнаружить заболевание на ранней стадии. Биомикроскопия позволяет увидеть состояние сетчатой оболочки и зрительного нерва.
Офтальмоскопия
Офтальмоскопом исследуют глазное дно. С помощью глазного зеркала можно увидеть сосуды, нервы. Выявить изменения, покраснения, отечность.
Передняя риноскопия
Осуществляется носовым зеркалом. Осматривается передняя часть носовой полости, вводя прибор в ноздри. Наиболее подходящее для этой процедуры — зеркало Гартмана. Врач держит в левой руке прибор, слегка раздвигая ноздрю.
При этом видно носовую перегородку, ходы. Так замечаются покраснения, искривления, атрофию и гипертрофию.
Иногда возможно обследовать носовую полость с помощью освещения рефлектором. Его применяют для осмотра детей, поскольку те могут испугаться неизвестного предмета.
МРТ головы
Для точного подтверждения диагноза проводится МРТ головы. Рентгеновское излучение здесь не используется. Обследование производят с помощью магнитных полей, которые создают энергетическое изменение в зоне осмотра. Так получают снимки без применения контраста. На монитор компьютера выводится изображение в разрезе.
Невралгия лечение, как лечить невралгию, межреберная невралгия лечение, неврит лечение
Комплексное лечение невритов и невралгий (Саратов, Россия) включает в себя разнообразные эффективные методики. Сарклиник знает, как лечить и вылечить невриты невралгии!
Запись на консультации. Имеются противопоказания. Необходима консультация специалиста.
Фото: Jabiru | Dreamstime.com \ Dreamstock.ru. Люди, изображенные на фото, — модели, не страдают от описанных заболеваний и/или все совпадения исключены.
Похожие записи:
Депрессия, лечение депрессии, как выйти из депрессии в Саратове
Тройничный нерв, воспаление, лечение, невралгия тройничного нерва, симптомы, как лечить
Полиневрит, лечение полиневрита, алкогольный полиневрит, полирадикулоневрит
Неврозы, невроз, лечение невроза, неврастения, как лечить
Гиперсомния, сомнолентность, патологическая повышенная сонливость, лечение
Комментарии ()
С какими болезнями не следует путать?
Дифференциальная диагностика — исключение диагноза с похожими симптомами. Отличать синдром Чарлина следует от:
- воспаления носовых пазух, полости носа;
- ганглионита крыло-небного узла (боль проходит при смазывании раствором кокаина задней части носовой полости. А при воспалении носо-ресничного нерва передней части);
- невралгия верхнечелюстного нерва (жгучая боль под глазом и верхней челюсти);
- ганглионит ресничного узла (боль отдает в лоб, висок, корень носа, предплечье, шею).
Распространенность
Невралгия довольно часто встречается в практике врача-невролога. Примеры распространенности в зависимости от вида патологии:
- тройничного нерва – до 50 больных на 100000 населения, чаще у женщин в возрасте 50–70 лет;
- межреберная – около 12 человек на 100000, свойственная лицам среднего и пожилого возрастов.
Невралгия у пожилых встречается чаще, но это не значит, что люди среднего и молодого возраста не подвержены заболеванию.
Отличия неврита от невралгии
В медицине есть 2 похожих по звучанию, но разных по значению понятия – невриты и невралгии.
Для неврита характерно более глубокое поражение нерва с затрагиванием оболочки нерва, при котором наблюдаются мышечные подергивания, изменения чувствительности.
Невралгия же сопровождается вовлечением в процесс чувствительных волокон, поэтому всегда присутствует боль. Онемение наблюдается реже, отсутствуют мышечные проявления
Обследование
Диагностика невралгий — компетенция невролога или терапевта.
Невралгия не подтверждается с помощью лабораторных или инструментальных методов исследования. В большинстве случаев характерные приступы позволяют выставить диагноз. Для исключения других заболеваний и подтверждения воспаления врач может назначать:
- ЭКГ, рентген органов грудной клетки, УЗИ внутренних органов – при затрагивании межреберных нервов, солнечного сплетения;
- общий, биохимический анализы крови – выявляют воспаление;
- ЭНМГ (электронейромиография) – показывает объем вовлечения в процесс нерва, а также есть ли нарушения проведения импульсов в мышцы.
Причины и факторы риска
В первую очередь, к возникновению невралгий приводят следующие причины:
- заболевания опорно-двигательного аппарата;
- вирусы (прежде всего – герпеса, вызывающего возникновение невралгии после стихания обострения опоясывающего лишая);
- пережатие тугой одеждой, костылями;
- переохлаждения;
- травмы, растяжения;
- опухоли;
- сахарный диабет;
- инфекционные болезни – туберкулез, бруцеллез.
Факторы риска, увеличивающие риск возникновения невралгии:
- сахарный диабет;
- асоциальный образ жизни;
- возраст старше 50 лет;
- частые переохлаждения.
Есть мнение, что стрессы и переутомления также увеличивают вероятность развития заболевания.
Отсутствие лечения острой формы – это риск ее перехода в хроническую невралгию.
Прогноз и профилактика
При своевременном лечении прогноз благоприятный. То есть болезнь возможно вылечить и избежать повторов.
Особенностью невралгии носо-ресничного нерва является стихание боли. Пациент думает, что болезнь сама проходит и лечение не нужно. Здесь кроется опасность. Даже если боль уменьшается, лечить необходимо.
К мерам профилактики относятся:
- вовремя лечить ЛОР-заболевания;
- не допускать развитие инфекций во рту;
- соблюдать гигиену глаз;
- соблюдать технику безопасности, для избежания травм.
Воспаление носо-ресничного нерва — редкая патология. И возникает чаще как вторичное заболевание. То есть на фоне других инфекций в области головы. Своевременное лечение гайморита, кариеса, отита, синусита поможет избежать невралгии.