Болезнью Паркинсона страдают преимущественно лица пожилого возраста. Развивается заболевание вследствие недостатка нейромедиатора дофамина. Оно встречается у 120 – 180 человек на 100 тысяч населения. Болезнь неуклонно прогрессирует и приводит к инвалидности. Неврологи Юсуповской больницы применяют современные методики лечения болезни Паркинсона, позволяющие уменьшить выраженность симптомов и улучшить качество жизни пациентов.
Начальные проявления заболевания
От 5 до 10 % всех случаев болезни Паркинсона имеют прямую моногенную основу. В настоящее время идентифицировано более пятнадцати генов наследственных форм первичного паркинсонизма.
Остальные случаи представлены спорадической формой и их возникают под воздействием нескольких факторов. Спорадическая форма заболевания развивается в результате влияния генетических и средовых факторов. Это определяет особенности клеточной детоксикации и обмена ксенобиотиков, процессинга ряда нейрональных белков, антиоксидантной защиты, характера дофаминового обмена
Облигатным признаком заболевания является гипокинезия, т.е. замедленность, неловкость движений, обеднение двигательного рисунка, при этом мышечная сила остаётся сохранной на всем протяжении болезни. Больной испытывает некоторые трудности при выполнении таких элементарных бытовых действий:
- завязывание шнурков;
- застёгивание пуговиц
- бритьё
- пользование столовыми приборами
- просовывание руки в рукав
- затруднения письма: почерк становится мелким (микрография)
- ахейрокинез: теряется содружественноедвижение поражённой руки при ходьбе
Нередко врачи сталкиваются на практике с далеко зашедшими этапами болезни, потому что у большинства обывателей болезнь Паркинсона ассоциируется с тремором, который вовсе не обязателен при болезни Паркинсона, в то время как другие симптомы болезни пациенты игнорируют или списывают на болезни суставов или мышц.
Неврологи выделяют четыре компонента акинезии:
- нарушение моторной инициативы;
- нарушение стратегии двигательного обучения;
- нарушение кинетической «мелодии»;
- при выполнении повторных заданий происходит постепенное затухание амплитуды движений.
Если же в дебюте болезни тремор присутствует, то он обязательно односторонний как и другие признаки болезни, классический тремор при болезни Паркинсона наблюдается в покоящейся конечности, усиливается при ходьбе, но при выполнении движений поражённой конечностью тремор исчезает. Этот вид тремор является не единственным при болезни Паркинсона, но его наличие практически всегда указывает на болезнь Паркинсона. Следует отметить, что болезнь Паркинсона никогда не начинается с дрожания головы.
Для болезни Паркинсона характерны следующие симптомы:
- гипокинезия;
- тремор покоя;
- пластическая мышечная ригидность;
- постуральная неустойчивость.
Постуральная неустойчивость присоединяется на более продвинутой стадии заболевания.
Гипокинезия выявляется клинически при целом ряде произвольных движений:
- пациент застывает в различных позах, иногда напоминая манекен (не путать с истинными «застываниями», как осложнениями терапии леводопой);
- у него возникают затруднения при перемене положения тела и инициации движения;
- на лице отсутствует эмоциональная окраска (гипомимия), больной редко моргает;
- речь становится монотонной, тихой, маломодулированной, постепенно затухающей, приобретает «тремолирующий» характер;
- развивается гипофония (снижение громкости речи); брадилалия (замедленность речи), диспросодия (потеря мелодичности речи).
Для раннего выявления гипокинезии врачи Юсуповской больницы применяют следующие тесты:
- тест Фурнье. Больному предлагают максимально быстро совершать серию движений: встать, сесть, наклониться, повернуться, наклониться. Замедленность движений можно на начальной стадии гипокинезии;
- тест постукивания большим и указательным пальцами. Пациент поочерёдно обеими руками выполняет постукивания по столу указательным и большим пальцами в максимально возможном темпе и с максимальной амплитудой. При формировании гемипаркинсонизма одна рука отстаёт от темпа и амплитуды не вовлеченной пока в болезнь другой руки;
- тест сжимания и разжимания кисти: врач предлагает пациенту максимально быстро сжимать и разжимать кисть (на стороне формирующейся гипокинезии кисть отстаёт).
- Тест постукивания носком ноги
- Тест с постукиванием пяткой по полу, в обоих случаях видна асимметричность симптоматики.
Мышечная ригидность, или пластический гиперитонус, представляет собой пластическое повышение мышечного тонуса. Он повышается в начальной фазе движения и сохраняется до конца движения. Врачи во время неврологического обследования часто находят феномен Негро (симптом «зубчатого колеса»): на фоне пластического гипертонуса появляется ощущение прерывистости, ступенчатости сопротивления мышц и по мере пассивных альтернирующих движениях тонус нарастает.
Из-за повышенного мышечного тонуса, который преобладает в мышцах-сгибателях туловища, у пациента формируется своеобразная поза «просителя»: его голова опущена, ноги и руки подогнуты в коленных и локтевых суставах, стопы принимают параллельное положение друг другу. Кстати наклон туловища вперёд, наряду с тремором покоя и ахейрокинезом значительно облегчают клиническую диагностику болезни Паркинсона. После поднятия головы больного над подушкой она на некоторое время остаётся в этом положении. При выполнении теста маятникообразного качания ног движения конечностей прекращаются сразу же после выполнения теста.
Тесты для оценки памяти
Простейшим методом выявления нарушений памяти является тест «5 слов». Пациенту дают лист бумаги, на котором написано 5 простых слов из бытовой лексики. После прочтения тестируемый должен воспроизвести их. Затем пациента отвлекают беседой на 3-4 минуты и снова просят повторить прочитанные ранее слова. При невозможности воспроизвести их сразу после прочтения говорят о тяжелом нарушении памяти, в остальных случаях – о легкой или умеренной степени.
Другим способом оценки памяти и способности к запоминанию является тест-опросник. Метод обладает меньшей информативностью, потому что при тестировании не исключен субъективный фактор (человек может предоставить недостоверную информацию). Этот тест подходит не только для самого пациента с болезнью Паркинсона, но и для его близких родственников. О нарушении памяти говорят при положительном ответе два и более раза. Тест на Паркинсона состоит из следующих вопросов:
- За последний месяц вы забывали выключить газ, утюг или воду?
- Теряли ли вы вещи за последний месяц? Если да, то сколько раз?
- Казалось ли вам, что близкий родственник выглядит совсем иначе и вы его не узнаете?
- У вас есть трудности с тем, чтобы вспомнить номер телефона или какую-либо дату?
- У вас есть чувство растерянности в ранее хорошо знакомом районе или местности?
Еще одним несложным методом для выявления заболевания и сопутствующих психических расстройств является тест на воспроизведение дат. Пациента просят сказать, когда родился он сам или его ближайшие родственники. Долгое размышление, неспособность ответить на вопрос или нелепые ответы (например, 45.03.1173) являются неблагоприятным признаком.
Недвигательные проявления болезни Паркинсона
Болезнь Паркинсона имеет целый спектр недвигательных проявлений, которые встречаются у всех пациентов независимо от стадии болезни и возраста дебюта:
- нервно-психические нарушения (эмоциональные, когнитивные, поведенческие, психотические);
- нарушения сна и бодрствования;
- сенсорные нарушения (покалывания, мурашки) и боль;
- вегетативные нарушения (очень широкий спектр нарушений среди которых наиболее дезадаптирующими являются учащённые позывы к мочеиспусканию и ортостатическая гипотезия, а самым частым симптом является запоры);
- повышенная утомляемость.
До начала появления классических моторных нарушений при болезни Паркинсона могут появляться немоторные проявления:
- запоры;
- нарушение обоняния;
- расстройства сна;
- болевые синдромы.
В связи с этим в настоящее время неврологи различают доклиническую, премоторную стадию болезни Паркинсона.
Тесты для оценки внимания и мышления
Быстрым способом выявить нарушения мышления и интеллекта являются математические задачи. Пациенту предлагают решить примеры с простыми арифметическими действиями (сложение, вычитание, умножение). Вторым этапом тестирования является обратный счет с вычитанием числа 7. Тестируемый должен от заданного числа (обычно 100 или 1000) отнять 7, затем назвать полученную разность. Арифметическое действие выполняется не менее трех раз.
Важно! Неспособность выполнить элементарные арифметические действия является признаком тяжелого нарушения интеллекта и мышления.
Можно провести еще один когнитивный (мыслительный) тест на Паркинсона в домашних условиях. Для этого пациенту называют два слова, связанных по смыслу (например, кошка и собака). Тестируемый должен объяснить, какая существует взаимосвязь между этими словами. Неверным считается не только отсутствие решения, но и ответы, основанные на второстепенных признаках (например, «у кошки и собаки есть хвост» или «у апельсина и банана есть кожура»).
Доступным методом выявления нарушений внимания является цифровой тест. При его проведении пациенту называют 5 чисел из первого десятка со скоростью 1 число в секунду. Тестируемый должен повторить цифры в прямом и обратном порядке. Для оценки внимания также можно использовать графические карточки. Перед пациентом раскладывают 10 изображений и дают 60 секунд для запоминания. Затем тестируемого просят отвернуться и убирают одну из карточек. Пациент должен определить, какое из изображений отсутствует.
Причины
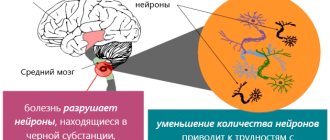
Точные причины возникновения болезни Паркинсона не выявлены. Ученые смогли определить лишь ряд факторов, повышающих риск развития нейродегенеративных процессов:
- естественные процессы старения организма, сопровождающихся снижением способности тканей к регенерации;
- генетическая предрасположенность (это особенно актуально для форм с ранним началом);
- хроническая нехватка витамина Д, защищающего нейроны от патологического воздействия токсинов;
- интоксикация солями тяжелых металлов, пестицидами, алкоголем;
- плохая экологическая обстановка в регионе проживания;
- прием некоторых лекарственных средств (например, хлорпромазин);
- хроническая недостаточность кровоснабжения головного мозга (на фоне атеросклероза, остеохондроза шейного отдела позвоночника и т.п.);
- инфекции, поражающие центральную и периферическую нервную систему (менингит, энцефалит, герпесвирусы, грипп);
- опухоли головного мозга;
- черепно-мозговые травмы;
- курение;
- частые и длительные стрессы, хроническая усталость.
Записаться на прием
Лечение патологии
Стратегии лечения болезни Паркинсона зависят от стадии, на которой пациент начал получать необходимую терапию. По этой причине неврологи предпочитают разделять терапевтические подходы, направленные на купировании ранней и поздней симптоматики.
Лечение на ранних стадиях предполагает применение медикаментов, стимулирующих синтез дофамина в головном мозге. Терапевтический эффект достигается за счет стимуляции дофаминовых выбросов и блокировании из обратного поглощения. Благодаря этому удается добиться снижения скорости гибели нейронов. Базовые препараты могут применяться в составе комплексного лечения или в качестве монотерапии. Сочетание необходимых веществ подбирается неврологом на основании клинической картины паркинсонизма и индивидуальных характеристик пациентов.
Лечение болезни Паркинсона на поздних стадиях остается неизбежным этапом, поскольку медикаментозная терапия позволяет лишь замедлить деструктивные процессы. Прогрессирующая патология дополняется новыми симптомами, которые с трудом купируются. В определенный момент привычная эффективность лекарственных средств снижается. Пациент сталкивается с гиперчувствительностью дофаминовых рецепторов и своеобразным синдромом отмены из-за резистентности организма к принимаемым длительное время веществам.
На фоне этого врачи вынуждены назначать пациентам постоянно растущие дозы медикаментов за счет сокращения интервалов между приемами. Альтернативным решением становится переход на комбинированную схему лечения, при которой используются препараты нескольких групп. В отдельных случаях допустимо хирургическое вмешательство для имплантации пациенту электрода, обеспечивающего глубокую стимуляцию мозга. Этот метод позволяет купировать тремор покоя и восстановить двигательную активность лиц, страдающих от болезни Паркинсона.
Диагностика
Диагноз болезни Паркинсона ставится на основании характерной клинической картины. Пациента осматривает невролог, который отмечает типичные признаки. В обязательном порядке уточняются жалобы, собирается анамнез заболевания (история появления признаков) и жизни (сведения о перенесенных травмах, хронических заболеваниях, хирургических вмешательствах). Лабораторная и инструментальная диагностика используется для уточнения сопутствующей патологии и исключения других причин неврологических нарушений.