Узнать больше информации о неврологических заболеваниях на букву «Ф»: Факоматозы; Фантомная боль; Фибромиалгия; Фокальная корковая дисплазия; Фокальная эпилепсия; Фуникулярный миелоз.
Фокальная эпилепсия: что собой представляет
Для этой патологии характерны эпилептические приступы, обусловленные четко локализованной ограниченной зоной повышенной пароксизмальной активности. Чаще носят вторичный характер. Пароксизмы могут быть парциальными сложными и простыми. Клиническая картина зависит от локализации. Диагностируется по клиническим данным. Показано также ЭЭГ и МРТ. Терапия включает противоэпилептические препараты и устранение первичного заболевания. По показаниям возможна резекция эпи-зоны.
Что может спровоцировать возникновение приступа у больного эпилепсией?
Обычно приступы возникают без предшествующих факторов (случайно) и полностью непредсказуемы. Однако, некоторые пациенты замечают определенные состояния, которые могут провоцировать возникновение приступов. После выявления провоцирующих факторов можно принять меры по их избеганию, что будет способствовать снижению частоты эпилептических приступов в дальнейшем. Примерами факторов, провоцирующих приступы у некоторых пациентов, являются мелькающий свет, ограничение сна, стрессовые ситуации, прием алкоголя или некоторых лекарств.
Женщины, страдающие эпилепсией, часто жалуются на повышение частоты приступов во время менструации, что, вероятно связанно с гормональными изменениями и задержкой жидкости.
Общая информация
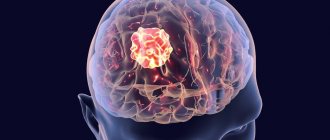
Фокальной эпилепсией называются все случаи эпилептических пароксизмов, если они возникают из-за локального очага повышенной эпи-активности в церебральных структурах. Очаг возбуждения начинается фокально. Постепенно распространяется на окружающие мозговые ткани. Это провоцирует вторичную генерализацию приступа. Дифференцировать следует с пароксизмами нереализованной эпилепсии с первично-диффузным характером возбуждения. Есть мультифокальная форма. Ее отличает наличие нескольких локальных зон возбуждения.
ФЭ составляет примерно 82% от всех эпилептических синдромов. В 75% случаев дебют происходит в детском возрасте. Чаще всего первопричиной становится нарушение развития мозга инфекционного, травматического или ишемического генеза. Такая вторичная фокальная эпилепсия появляется у 71% пациентов.
ПРОДОЛЖАЮЩИЕСЯ ПРИСТУПЫ.
Генерализованный эпилептический статус.
- Статус генерализованных тонико – клонических приступов
- Статус клонических приступов
- Статус абсансов
- Статус тонических приступов
- Статус миоклонических приступов
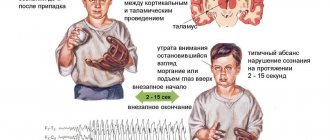
Фокальный эпилептический статус
- Кожевниковская эпилепсия
- Продолженная аура
- Статус лимбических приступов (психомоторный статус)
- Гемиконвульсивный статус с гемипарезом
Этиология и механизм развития
К этиологическим факторам относятся:
- Черепно-мозговые травмы.
- Пороки развития головного мозга. К ним относятся: врожденные церебральные кисты, корковая дисплазия, артериовенозные мальформации.
- Инфекции: абсцесс, энцефалит, нейросифилис, цистицеркоз.
- Генетически детерминированные или приобретенные нарушения метаболизма нейронов определенного участка церебральной коры. Она не сопровождается морфологическими изменениями.
- У детей превалируют перинатальные поражения ЦНС. Это – внутричерепная родовая травма, гипоксия плода, асфиксия новорожденного, внутриутробные инфекции.
- Ранний дебют в детском возрасте связан с нарушением созревания коры. Такая эпилепсия носит временный возрастно-зависимый характер.
Патогенез ФЭ связан с эпилептогенным фокусом, который имеет несколько зон. Участок повреждения соответствует локализации морфологического изменения. Чаще всего визуализируется при помощи магнитно-резонансной томографии. Первичная зона – участок генерирующий эпи-возбуждение. Область коры, эпи-активность которой приводит к приступу – симптомагенная зона. Ирритативная область генерирует эпи-активность в межприступный период. Возбуждение регистрируется на ЭЭГ. Зоной функционального дефицита называется участок, отвечающий за сопутствующие неврологические расстройства.
Классификация
Существует три формы фокальной эпилепсии:
- Идиопатическая. Развивается на фоне отсутствия изменения в центральной нервной системе. Ее вызывают генетически обусловленные мембрано- и каналопатии, расстройства созревания мозговой коры. Эта патология носит доброкачественный характер. Это – синдром Панайотопулоса, роландическая эпилепсия, детская затылочная эпилепсия Гасто и младенческие эписиндромы.
- Симпатическая. Для нее характерно наличие причины возникновения. Морфологические изменения в большинстве случаев визуализируются на томографии.
- Криптогенная. Она имеет вторичный характер, но морфологических изменений при нейровизуализации не выявляется. Другое название этого вида ФЭ – вероятно симпатическая.
Характерные симптомы
Ведущий симптомокомплекс представлен повторяющимися парциальными эпилептическими пароксизмами. Она разделяются на:
- Простые, т.е. без потери сознания. Бывают моторные, сенсорные, соматосенсорные, вегетативные, с психическими расстройствами или с галлюцинациями. Галлюцинаторный компонент представлен зрительными, слуховыми, обонятельными или вкусовыми нарушениями.
- Сложные с утратой сознания могут дополняться автоматизмами. Во время приступа присутствует спутанность сознания.
У эпи-приступов возможна вторичная генерализация. Он начинается, как сложный или простой фокальный. По мере возбуждения диффузно распространяется на другие отделы коры. Пароксизм принимает клонико-тонический характер. У одного больного могут присутствовать разные по форме приступы.
Симптоматическая ФЭ сопровождаются дополнительными клиническими проявлениями. Они соответствуют основному поражению головного мозга. Приводит к задержке психического развития, когнитивным нарушениям, снижению интеллекта у детей. Идиопатическая ФЭ – доброкачественная. Для нее не характерен неврологический дефицит и расстройства интеллектуальной и психической сферы.
САМОКУПИРУЮЩИЕСЯ ПРИСТУПЫ
Генерализованные.
- Тонико – клонические (включая варианты начала с клонической или миоклонической фазы)
- Клонические (с легким тоническим компонентом или без него)
- Типичные абсансы
- Атипичные абсансы
- Миоклонические абсансы
- Тонические
- Эпилептические спазмы
- Эпилептический миоклонус
- Миоклонус век (с абсансами или без них)
- Миоклонически – атонические (миатонические)
- Негативный миоклонус
- Атонические
- Рефлекторные генерализованные
Фокальные.
- Фокальные сенсорные (с простыми симптомами, связанными с раздражением затылочной или теменной доли или со сложными симптомами, связанными с раздражением височно-теменно-затылочной коры)
- Фокальные моторные: клонические, асимметричные тонические (связанные с раздражением дополнительной моторной зоны), с типичными автоматизмами, с гиперкинетическими автоматизмами, с фокальным негативным миоклонусом, ингибиторные
- Геластические
- Гемиклонические
- Вторично – генерализованные
- Рефлекторные фокальные
Клиническая картина в зависимости от локализации
- Теменная. Это наиболее редкий вариант локализации эпи-очага. Поражение происходит при корковых дисплазиях и опухолях. Сопровождается простыми соматосенсорными пароксизмами. По окончанию приступа может возникать паралич Тодда или кратковременная афазия. Если очаг возбуждения находится в постцентральной извилине, происходят джексоновские приступы.
- Пароксизмы в затылочной доле сопровождается нарушениями зрения. Наиболее часто это зрительные галлюцинации, продолжающиеся до 13 минут. Возможны: сужения зрительных полей, транзиторный амавроз, иллюзии, икательные моргания.
- Очаг в лобной доле вызывает кратковременные стереотипные пароксизмы. Они склонны к серийности. Аура не отмечается. Характерны необычные моторные феномены: педалирование, сложные автоматические жесты, поворот головы и глаз. Сопровождается эмоциональной симптоматикой – возбуждением, вскрикиванием, агрессией. Локализация в перицентральной извилине порождает джексоновскую эпилепсию с двигательными расстройствами. У большинства больных приступы происходят во сне.
- Височная доля – наиболее частое место расположения эпилептогенного очага. Характерны сенсомоторные приступы с утерей сознания, ауры и автоматизмы. Длительность приступа в среднем 30-60 минут. Для детей характерны оральные автоматизмы, для взрослых – жестикуляционные. В 50% случаев эпиприступы имеют вторичную генерализацию. Если поражено доминантное полушарие возникает постприступная афазия.
Диагностика
Больной с впервые возникшим парциальным приступом должен тщательно обследоваться. Необходимо исключить церебральные патологии: сосудистые мальформации, опухоли, корковые дисплазии. Невролог собирает анамнез. Выясняет частоту, последовательность, длительность эпиприступа. Уточняет неврологический статус. При симптоматическом характере ФЭ он помогает установить примерную локализацию очага возбуждения.
Инструментальная диагностика включает:
- Электроэнцефалографию. Эта форма эпилепсии регистрируется даже межприступный период. При малой информативности обычной ЭЭГ показано обследование с провокационными пробами и проверка в момент приступа.
- Субдуральная кортикография позволяет установить точную локализацию пораженного участка.
- МРТ помогает выявить морфологический субстрат. Чтобы диагностировать малейшие структурные изменения, необходима минимальная толщина срезов. При симптоматической ФЭ можно установить основное заболевание и отметить диспластические трансформации. При отсутствии отклонений во время магнитно-резонансной томографии диагностируется криптогенная или идиопатическая фокальная эпилепсия.
- ПЭТ головного мозга помогает выявить участок гипометаболизма церебральной ткани, соответствующий очагу.
- ОФЭКТ участка проверяет зону гипердиффузии во время приступов и гипоперфузии в межприступный период.
ОБСУЖДЕНИЕ (К.Ю. Мухин).
Замена дефиниции «криптогенные формы» на «вероятно симптоматические формы». В определении синдромов замена слова «судороги» на «приступы». Понятие «приступы» значительно шире «судорог», и далеко не все приступы проявляются именно судорогами. Например, правильнее называть синдром «доброкачественные младенческие приступы», а не «доброкачественные младенческие судороги», так как заболевание необязательно проявляется именно судорожными приступами. Термин «парциальные приступы и парциальные эпилепсии» заменен на «фокальные приступы и фокальные эпилепсии». Упразднено подразделение фокальных приступов на простые и сложные в зависимости от нарушения уровня сознания. Это связано с тем, что в большинстве случаев врачу не удается детально тестировать сознание пациента во время приступа, в связи с чем оценка уровня сознания всегда очень ориентировочна. Классификация вызывает много вопросов, в частности, отнесение таких приступов, как атонические, атипичные абсансы и спазмы исключительно к генерализованным. В большинстве случаев эти приступы имеют фокальное начало, и в их основе нередко лежит феномен вторичной билатеральной синхронизации. В классификацию эпилептических синдромов не вошел синдром псевдоленнокса, встречающийся в педиатрической практике чаще синдрома Леннокса – Гасто.
Терапия
Назначать лечение болезни должен невролог или эпилептолог. Терапия длительная, требует постоянного приема антиконвульсантов. Это – препараты вальпроевой кислоты, карбамазепин, топирамат, фенобарбитал, леветирацетам. Если ФЭ носит симптоматический характер, главное устранить первопричину. Наибольшей эффективностью прием медицинских препаратов отличается при теменной и затылочной эпилепсии. Когда патология локализована в височных отделах, спустя 1-2 гола у пациента развивается резистентность к противосудорожным лекарствам. Если консервативное лечение не приносит результата, может стоять вопрос о проведении операции. Их осуществляют нейрохирурги. Есть несколько вариантов вмешательства:
- Резекция эпилептогенного участка. Целесообразно оперировать больного, только если ФЭ хорошо локализована.
- Удаление очагового образования. Это могут быть мальформации, кисты или опухоли.
- Расширенная резекция показана, если отдельные прилегающие к эпилептогенному участку клетки тоже становятся источником эпи-активности.
Для уточнений индивидуального строения коры проводится кортикография.
Врачебный прогноз
Прогноз болезни зависит в первую очередь от ее типа. При симптоматической эпилепсии, наибольшее влияние оказывают церебральные нарушения. Если имеются тяжелые пороки развития головного мозга и опухоли, прогноз угрожающий. Этот вид эпилепсии у детей осложняется задержкой психического развития. Его выраженность зависит от возраста, в котором произошел дебют заболевания. При идиопатической ФЭ прогноз благоприятный. В большинстве случаев она протекает без появления когнитивных патологий. Возможно самопроизвольное прекращение пароксизмов в подростковом возрасте.
При хирургическом вмешательстве у 60-70% пациентов эпи-приступы пропадают или происходят значительно реже. В отдаленном периоде возможна стойкая ремиссия у 30% больных.
Эпилепсия у детей и подростков является важнейшей социально-медицинской проблемой современности. Несмотря на широкий выбор существующих противоэпилептических препаратов (ПЭП), приступы у более чем 25% детей с эпилепсией продолжаются [30]. Традиционные ПЭП не всегда достаточно эффективны [56]. Поэтому в настоящее время в литературе появилось большое число работ, посвященных терапевтической эффективности новых ПЭП [36].
В лечении фокальных форм эпилепсии применяются ПЭП разных генераций. В 1912 г. был синтезирован первый противосудорожный препарат фенобарбитал, более 30 лет остававшийся единственным ПЭП на фармацевтическом рынке. С 60-х годов он являлся препаратом первой и второй очереди выбора при различных типах эпилептических приступов. Однако в настоящее время его применение у детей ограничено вследствие выраженного седативного эффекта [50]. Тем не менее до сих пор фенобарбитал занимает определенное место в лечении детей с эпилепсией, особенно в раннем возрасте [24]. Фенобарбитал применяется при всех формах эпилепсии, сопровождающихся генерализованными судорожными приступами [35]. Он более эффективен при простых парциальных приступах и менее эффективен при сложных парциальных. Его не следует назначать при абсансах, миоклонически-астатических приступах и синдроме Веста. Фенобарбитал нередко назначается при неонатальных судорогах [19, 21, 29], за исключением применения у детей, родившихся с весом менее 1800 грамм [65], а также при типичных фебрильных судорогах [46, 51]. Он является препаратом второй линии в купировании эпилептического статуса [43, 60]. В лечении эпилепсии у детей достаточно широко используются также вальпроаты и карбамазепин.
В терапии фокальных форм эпилепсии в детском возрасте часто применяются ПЭП и новой генерации — топирамат (топамакс, «Janssen-silag») и ламотриджин (ламиктал, «GlaxoSmithKlain»). Следует отметить, данные препараты появились на отечественном фармацевтическом рынке с 90-х годов и применяются в детской практике при неэффективности традиционных ПЭП и, как правило, в комбинации с ними [48].
Топирамат (топамакс) — новый высокоэффективный препарат с широким терапевтическим спектром [17, 41]. Он относится к классу сульфамат-замещенных моносахаридов и обладает комплексным механизмом действия [18, 37]. Топирамат показан при парциальных и генерализованных приступах как в монотерапии, так и в комбинации с другими ПЭП [39]. Он применяется при лечении приступов, связанных с синдромом Леннокса-Гасто [38, 40] и синдромом Веста [14, 57], может назначаться взрослым и детям с впервые диагностированной эпилепсией.
Ламотриджин (ламиктал) — препарат широкого спектра действия для лечения всех типов приступов [10, 12, 26], за исключением миоклонических [22]. Он рекомендуется при фокальных и генерализованных, идиопатических и симптоматических эпилептических синдромах у взрослых и детей [59]. Ламотриджин предотвращает эффект вторичной генерализации приступа, угнетая диффузное распространение эпилептиформной активности [10]. Также является препаратом выбора в лечении синдрома Леннокса-Гасто [42], синдрома Веста [13], синдрома Ангельмана [25].
Цель настоящего исследования состояла в анализе эффективности ПЭП разных фармакологических групп в лечении фокальных форм эпилепсии у детей в условиях городского эпилептологического центра.
Материал и методы
В исследование были включены 96 пациентов, 55 (57%) мальчиков и 41 (43%) девочка, с верифицированным диагнозом: симптоматическая фокальная эпилепсия или предположительно симптоматическая (криптогенная) фокальная эпилепсия. Возраст больных варьировал от 1 мес до 17 лет. Больных наблюдали от возраста 6 мес до 4 лет 6 мес.
Диагноз эпилепсии и определение характера приступов проводились в соответствии с Международной классификацией эпилепсии, эпилептических синдромов и схожих заболеваний (Нью-Дели, 1989).
В каждом случае проводился подробный сбор анамнестических данных и оценивался неврологический статус.
В динамике записывалась ЭЭГ (в некоторых случаях осуществлялось видео-ЭЭГ-мониторирование с включением периода сна). Исследование проводилось по стандартной методике 10-20 на 19-канальном аппарате Нейрон-спектр (Иваново) или аппарате Энцефалан-131-03, модификация 11, (Таганрог). Нейровизуализация включала проведение компьютерной томографии головного мозга, либо МРТ на томографах 0,5-1,5 Тл. Также проводился контроль общего и биохимического анализов крови с целью исключения побочных эффектов терапии.
Основными причинами включения больных в исследование были отсутствие или утрата эффекта от предшествующей терапии и сохранение приступов, а также возникновение нежелательных побочных явлений при применении традиционных ПЭП; в единичных случаях новые ПЭП применялись в стартовой монотерапии.
Согласно рекомендациям Международной противоэпилептической лиги (1998), в последние годы вводятся ограничения на применение фенобарбитала в детском возрасте в связи с возникновением возможных побочных эффектов на развитие когнитивных функций у детей. Поэтому источником информации о пациентах, получающих фенобарбитал, служили истории болезней стационарных больных, лечившихся по поводу эпилепсии в неврологической клинике в 2000-2005 гг. Они составили 1-ю группу пациентов. В эту группу были включены 34 пациента в возрасте от 1 мес до 11 лет 9 мес. В 94% случаев фенобарбитал применялся в стартовой монотерапии. Впоследствии 18% пациентов получали комбинированную терапию фенобарбиталом с другими ПЭП. Дозы препарата в исследовании варьировали от 12 до 300 мг в сутки, в среднем они составляли около 170 мг в сутки. Из расчета на килограмм массы тела дозы фенобарбитала назначались в широких терапевтических диапазонах от 1,5 до 12 мг/кг в сутки, в среднем составляя 6,4 мг/кг в сутки. 2-я группа пациентов состояла из 31 пациента в возрасте от 24 мес до 16 лет и получала терапию топираматом. У 12 (39%) пациентов препарат применялся как стартовая или альтернативная монотерапия. В комбинации с одним ПЭП топирамат был назначен 13 (42%) пациентам. Комбинированная терапия топирамата с 2 ПЭП проводилась 6 (19%) пациентам. Дозы препарата в исследовании варьировали от 56 до 500 мг в сутки, в среднем составляя около 165 мг в сутки. Из расчета на килограмм массы тела дозы топирамата назначались в широких терапевтических диапазонах от 2,8 до 17 мг/кг в сутки, в среднем составляя 6,6 мг/кг в сутки.
3-я группа больных лечилась ламотриджином. Он применялся у 31 пациента в возрасте от 1 года 10 мес до 17 лет. Во всех случаях препарат был назначен в качестве дополнительной терапии к одному или двум другим ПЭП. В процессе лечения 3 (10%) пациента были переведены на альтернативную монотерапию данным препаратом. Ламотриджин назначался в дозах от 25 до 250 мг в сутки, в среднем — 116 мг в сутки. Из расчета количества препарата на массу тела ребенка дозы варьировали в диапазоне от 0,5 до 6 мг/кг в сутки, в среднем составляя 3,6 мг/кг в сутки. Во всех трех группах титрование препаратов проводилось согласно общепринятым рекомендациям по приему препаратов.
Общая характеристика пациентов каждой из групп приведена в табл. 1.
Клиническим критерием эффективности терапии является прекращение приступов или изменение их частоты на фоне проводимой противоэпилептической терапии. Поэтому результат оценивался по влиянию на частоту приступов по стандартным критериям: полная клиническая ремиссия (купирование приступов на 100% в течение 12 мес и более); урежение частоты приступов на 50% и более; урежение частоты приступов менее чем на 50% или отсутствие эффекта; аггравация приступов. Проводилась оценка влияния исследуемых ПЭП после их введения на качество приступов: их характер, длительность и интенсивность.
Результаты
В каждой группе бо`льшую часть составили дети с симптоматическими фокальными формами эпилепсии — 77, 85 и 86% случаев. Соответственно, доля пациентов с криптогенными фокальными формами эпилепсии была значительно меньше — 23, 15 и 14% соответственно. Во всех трех группах чаще выявлялись симптоматические фокальные лобные эпилепсии — 20, 26, 39%; мультифокальные эпилепсии — 12, 19, 22,5%. Поскольку до 2005 г. технической возможности для проведения ЭЭГ-мониторинга не имелось, в группе пациентов, получавших лечение фенобарбиталом, в 35% случаев была диагностирована нелокализованная форма эпилепсии.
Анализируя и сравнивая анамнез развития заболевания, выявлено, что эпилепсия чаще дебютировала в возрасте до 7 лет и в среднем по группам дебют был в возрасте: 3 года 11 мес в 1-й группе пациентов, получавших фенобарбитал; 3 года 1 мес во 2-й группе получавших топамакс; 4 года 6 мес в 3-й группе получавших ламиктал. Достоверно доказано, что более ранний дебют заболевания выявлен у детей (р<0,01), чьи матери имели отягощающие факторы во время беременности (угроза прерывания беременности, внутриутробные инфекции) и патологию во время родов. Более ранним дебют эпилепсии был в группе пациентов с выраженными очаговыми нарушениями в неврологическом статусе (р<0,05) и с выраженным отставанием в развитии на первом году жизни (р<0,05).
Пациенты, получавшие фенобарбитал, имели наименьшую длительность заболевания от момента дебюта приступов до начала приема препарата — в среднем 1 мес 24 дня, и у 94% пациентов фенобарбитал был первым препаратом в терапии эпилепсии; 6% пациентов перешли на прием фенобарбитала после неуспешного лечения другими ПЭП.
Иначе выглядел анамнез заболевания в двух других группах. В группе пациентов, принимавших топирамат, средний срок заболевания до включения препарата в протокол лечения составил 4 года 8 мес, и практически все пациенты (94%) уже получали предшествующую терапию другими ПЭП. В 61% случаев применялась комбинированная противоэпилептическая терапия. В группе пациентов, принимавших ламотриджин, средний срок заболевания составил 5 лет 2 мес и все пациенты до начала приема препарата также имели предшествующую противоэпилептическую терапию. В 90% случаев ламотриджин в исследовании применялся в комбинации с другими ПЭП. Статистически доказано, что чем длительнее был срок заболевания, тем больше разных ПЭП применялось в лечении пациентов (р<0,05).
Во всех трех группах бо`льшая часть всех пациентов имела выраженную неврологическую патологию в виде спастических парезов, патологии функций черепно-мозговых нервов, мозжечковой симптоматики, задержки психического развития — от 71 до 87% пациентов. Следовательно, и задержка в развитии детей на первом году жизни наблюдалась у 65-76% пациентов (см. табл. 1). Проводя анализ наблюдаемых приступов, было выявлено, что во всех группах преобладали вторично-генерализованные судорожные приступы, которые составили 40-50% от всех видов. Чаще они регистрировались у детей с более ранним дебютом заболевания (р<0,01).
При оценке эффективности исследуемых препаратов были получены результаты, которые обобщены в табл. 2.
Полное прекращение приступов при применении препаратов старой генерации (фенобарбитала) и новой генерации (ламиктала и топамакса) имело место у одинакового количества пациентов в каждой из исследуемых групп — в 26% случаев. Однако отмечены различия в показателях уменьшения частоты приступов на 50% и более. Самый высокий результат получен у пациентов, принимавших топирамат, — 19 (61%). У пациентов, принимавших ламотриджин, этот показатель оказался несколько ниже — 14 (45%) пациентов. И всего у 4 (12%) больных, лечившихся фенобарбиталом, приступы сократились на 50% и более. Соответственно в этой группе был самый высокий процент случаев, в которых эффект отсутствовал или был минимален — 21 (62%) пациент.
Из приведенных данных видно, что наиболее выраженный положительный эффект в виде полного купирования приступов либо их прекращения на 50% и более достигнут в группе пациентов, получавших топирамат, — 87% (27 пациентов). В группе пациентов, принимавших ламотриджин, этот показатель составил 71% (22 пациента). И самым минимальным был эффект у пациентов, получавших лечение фенобарбиталом, — 38% (13 пациентов). Мы не выявили существенного различия в регистрации положительной динамики на ЭЭГ во всех трех группах. Уменьшение индекса эпилептиформной активности отмечено у 8 (24%) пациентов, принимавших фенобарбитал, у 8 (26%) пациентов, принимавших топамакс, у 11 (35%) пациентов, принимавших ламиктал. Статистически подтверждено наличие различий в эффективности лечения в трех исследуемых группах.
Обсуждение
Полученные нами результаты исследования мы сравнили с имеющимися в литературе данными. В связи с этим напомним, что при лечении фенобарбиталом, мы отметили стойкую клиническую ремиссию или полное прекращение приступов в 26% случаев и урежение частоты приступов на 50% и более у 12% пациентов. Таким образом, положительного эффекта удалось достичь в общей группе у 38% пациентов. Низкая эффективность в лечении наблюдалась у 62% пациентов. Полученные нами результаты коррелируют с исследованиями многих авторов. В своем наблюдении С.Р. Болдырева [2] отмечает полный контроль приступов у 33% пациентов. В обзоре О.А. Пылаевой и соавт. [11] проведено сравнение эффективности и переносимости барбитуратов и вальпроатов у детей в возрасте от 6 мес до 15 лет. Вальпроаты применялись в дозах 30-50 мг/кг в сутки, барбитураты — в среднетерапевтической дозе 2-5 мг/кг в сутки. Терапевтический эффект в монотерапии зарегистрирован в 65% случаев на фоне приема вальпроатов и только в 30% случаев при терапии барбитуратами. В 75% случаев улучшение состояния пациентов на фоне приема барбитуратов было временным, в дальнейшем частота приступов вновь увеличилась. В работе А.А. Даутова и соавт. [5] проведен сравнительный анализ монотерапии эпилепсии фенобарбиталом и дифенином у пациентов с разными формами эпилепсии. Фенобарбитал применялся в среднесуточной дозе 2,0-2,5 мг/кг в сутки, а дифенин — в дозе 4-5 мг/кг в сутки. В результате приступы прекратились у 7 (16%) из 44 человек, получавших фенобарбитал, и у 35 (из 60), получавших дифенин. В исследование W. Wang и соавт. [58] были включены 2455 пациентов. Через 24 мес от начала лечения фенобарбиталом 26,2% пациентов не имели приступов и 31,3% пациентов имели уменьшение приступов на 75% и более.
Между тем некоторые авторы отмечают более высокую эффективность при лечении фенобарбиталом. Так, в исследовании D. Pal и соавт. [45] фенобарбитал применялся при лечении детей с разными типами приступов в средней терапевтической дозе 3 мг/кг в сутки, и в течение 6 мес полная клиническая ремиссия была достигнута в 68% случаев. В наблюдении C. Valvi и соавт. [54] хороший контроль над приступами был достигнут у 84,8% детей, лечившихся фенобарбиталом. В исследовании K. Nimaga и соавт. [44] фенобарбитал применялся в лечении детей в дозах 50 мг/сут и у взрослых в дозе 200 мг/сут. Через 1 год от начала лечения 80,2% пациентов не имели приступов в течение 5 мес. И 15,7% пациентов имели значительное уменьшение частоты приступов. В работе S. Ismael [31] фенобарбитал применялся при лечении детей в возрасте от 5 мес до 12 лет. Хороший результат лечения отмечен у 62,4% детей, уменьшение приступов на 50% зарегистрировано у 7,69% детей. В исследовании N. Thilothammal и соавт. [52] проводилось сравнение эффективности и переносимости фенобарбитала, дифенина и препаратов вальпроевой кислоты. Было показано, что эффективность лечения была сравнительно одинаковой во всех трех группах.
Нами не выявлено предпочтительности влияния фенобарбитала в отношении разных форм эпилепсии и разных типов эпилептических приступов (р>0,05). Не было достоверных различий его эффективности между симптоматическими фокальными формами и криптогенными (предположительно симптоматическими) фокальными формами эпилепсии (р>0,05). Установлено, что длительность заболевания до начала приема фенобарбитала также не влияет на эффективность терапии. У пациентов с большой длительностью заболевания эффективность лечения была сравнима с пациентами, болеющими относительно недавно (р>0,05). Но S. Ismael [31] установил большую эффективность фенобарбитала при генерализованных судорожных приступах (положительный эффект отмечен у 72,6% пациентов); менее эффективен он был при фокальных приступах — 43,75% и при фокальных приступах со вторичной генерализацией — у 47,05% пациентов.
В группе пациентов, получавших терапию топираматом, полное прекращение приступов отмечено у 26% пациентов и уменьшение частоты приступов на 50% и более зарегистрировано у 61% пациентов. Мы сравнили наши результаты с данными других авторов. В исследовании К.Ю. Мухина и соавт. [8] полное купирование приступов отмечено в 19,5 и 16,5% (36% вместе соответственно) у пациентов с симптоматическими фокальными формами эпилепсии. По данным H. Bootsma и соавт. [20], этот показатель составляет до 20% пациентов. И в работе Y. Cho и соавт. [23] клиническая ремиссия отмечена в 30,4% случаев. Сравнительно низкая эффективность отмечена в исследовании K. Krakow и соавт. [34] — только 10% пациентов старше 12 лет освободились от приступов полностью. S. Grosso и соавт. [27] также отмечают прекращение приступов у 13% пациентов из 59 пролеченных детей в возрасте до 2 лет. В работе S. Grosso и соавт. [28] изучали эффективность топирамата у детей с рефрактерными формами эпилепсии. Приступы купировались только у 4% детей. Напротив, высокий терапевтический эффект отмечен в работе отечественных авторов. В наблюдении К.Ю. Мухина и соавт. [7] высокая клиническая эффективность достигнута у 46,5% пациентов. А.Б. Гехт и соавт. [4] отметили медикаментозную ремиссию продолжительностью более 1 года у 47,8% пациентов. К.В. Воронкова и соавт. [3] зарегистрировали полную клиническую ремиссию у 48% пациентов. В исследовании С.Р. Болдыревой [2] полный контроль над приступами получен у 53% пациентов.
Положительный эффект в целом в нашем исследовании получен у 87% пациентов. В работе К.В. Воронковой и соавт. [3] этот показатель составил 92%. В работе K. Krakow и соавт. [34] хороший результат наблюдался у 82%. В наблюдениях других авторов положительный эффект в лечении был примерно одинаковым — 58,5-73,2%. Учащение приступов зарегистрировано у 3% пациентов [2] и в 6% случаев [8], что сопоставимо с результатами нашего исследования — 3%.
Более высокий результат топирамат показал в лечении пациентов с криптогенными фокальными формами эпилепсии. Однако в работе S. Al Ajlouni и соавт. [15] не выявлено различия в эффективности терапии симптоматических и криптогенных форм эпилепсии. Мы отметили положительный результат в лечении мультифокальных форм эпилепсии — 86% пациентов имели полное прекращение приступов или уменьшение их частоты на 50% и более. В группе пациентов с фокальной лобной формой эпилепсии у 6 (75%) выявлено урежение приступов на 50% и более. Только в 1 (12,5%) случае приступы прекратились полностью. В исследовании К.Ю. Мухина и соавт.[8] положительный эффект при приеме топирамата у пациентов с симптоматической лобной эпилепсией наблюдался в 63% случаев. А. Verrotti и соавт. [57] на основании наблюдения представительной группы пациентов также отмечают эффективность топирамата в лечении лобной эпилепсии в режиме монотерапии.
Большую эффективность топирамат показал у пациентов с частыми серийными тоническими аксиальными спазмами, возникающими во время ночного сна, с фокальными гипермоторными приступами, а также при вторично-генерализованных судорожных приступах (р>0,05). Идентичную эффективность отметили в своем наблюдении К.Ю. Мухин и соавт. [8]: препарат был высокоэффективен в отношении фокальных моторных, тонических и вторично-генерализованных судорожных приступов. В ряде случаев топамакс отчетливо снижал частоту атипичных абсансов. Однако в монотерапии отмечалась его недостаточная эффективность при миоклонических и аутомоторных приступах. Доказано, эффективность терапии была выше у пациентов, имевших небольшой стаж заболевания до включения в терапию топамаксом (р=0,006).
В нашем исследовании лечились топираматом в комбинации с другими ПЭП 61% пациентов. Наиболее рациональной и эффективной в нашем наблюдении оказалась комбинированная терапия топираматом и препаратами вальпроевой кислоты. В литературе также приводятся данные об эффективности топирамата в комбинированной терапии с разными ПЭП. В работе A. Schreiner и соавт. [47] применялась комбинация топирамата с препаратами вальпроевой кислоты. В конце исследования 70% пациентов были переведены на монотерапию топамаксом в дозе 150 мг/сут. У 51% пациентов приступы прекратились полностью, в целом положительный эффект отмечен у 75% пациентов. В сравнении в работе A. Kowalik и соавт. [33] топирамат успешно применялся в комбинированной терапии с карбамазепином и окскарбазепином. По окончании исследования 73% пациентов были переведены на альтернативную монотерапию топираматом в средней дозе 100 мг/сут. Положительный эффект отмечен у 91% пациентов, из них 62% полностью освободились от приступов.
В группе наших пациентов, получавших ламотриджин, стойкая клиническая ремиссия была достигнута в 26% случаев и урежение частоты приступов на 50% и более констатировано у 45% детей. В 6% случаев наблюдалось учащение приступов. В целом положительный эффект достигнут у 71% пациентов. Более высокая эффективность была в группе пациентов, имевших более поздний дебют заболевания (р=0,037). С другой стороны, дети, имевшие высокую частоту приступов (р=0,031) и получавшие предшествующую терапию несколькими противоэпилептическими препаратами (р=0,008), имели меньший эффект в лечении.
Сходные результаты были получены в работе R. Jain и соавт. [32]: у 20 детей (средний возраст 90 мес) ламотриджин применялся в комбинированной терапии с препаратами вальпроевой кислоты в средних терапевтических дозах 3,86 мг/кг. Значительный положительный результат отмечен у 72% пациентов, из них 27,7% пациентов имели полное прекращение приступов и 44,4% пациентов имели значительное уменьшение частоты приступов на 50% и более. В исследование S. Zubcevic и соавт. [61] были включены 61 ребенок, которые начали получать комбинированную терапию ламотриджином в среднем через 16 мес от начала заболевания. В 67,2% случаев приступы были фокальными и вторично-генерализованными судорожными. В результате уменьшение частоты приступов на 75-100% отмечено у 37,7% пациентов, на 50-75% — у 21,3% пациентов. В целом, суммируя эти данные, можно указать на положительный эффект в лечении у 59% детей. В исследовании Ch. Song и соавт. [49] при применении ламотриджина в дополнительной терапии у 114 пациентов купирование приступов на 50% и более отмечено у 57% пациентов, впоследствии 22,8% пациентов были переведены на монотерапию этим препаратом. В публикации М.Б. Миронова и соавт. [6] особое внимание уделялось применению ламотриджина в дополнительной терапии к препаратам вальпроевой кислоты у 38 пациенток с разными формами эпилепсии в возрасте от 3 до 25 лет (средний возраст 14,3 года). Положительный эффект при добавлении ламотриджина отмечен в 73,8% случаев: полная терапевтическая ремиссия в 36,9% случаев, снижение частоты приступов на 50% и более в 26,9% случаев. Высокую эффективность на фоне приема ламотриджина (100% купирование приступов у 54% пациентов) зарегистрировали H. Arif и соавт. [16]. Особое внимание гендерным особенностям применения ламотриджина было уделено Г.Н. Авакяном и соавт. [1], подчеркивая положительное влияние препарата на уменьшение частоты приступов.
В нашей работе ламотриджин показал хороший результат в лечении лобной эпилепсии: у 58% пациентов отмечено значительное уменьшение частоты приступов и в 17% случаев приступы были купированы полностью. Бо`льшую эффективность ламотриджин показал у больных с фокальными моторными гемиклоническими приступами, а также при вторично-генерализованных судорожных приступах (р>0,05). Н.Ю. Перунова и соавт. [9] отметили эффективность терапии у пациентов с парциальными приступами в 8% случаев и с вторично-генерализованными в 12% случаев. В своем наблюдении E. Trevathan и соавт. [53] констатируют эффективность ламотриджина у детей с парциальными приступами, при абсансах, при разных типах приступов при синдроме Леннокса-Гасто. В исследовании S. Zubcevic и соавт. [61] ламотриджин был менее эффективен при парциальных приступах. По мнению R. Jain и соавт. [32], ламотриджин показал хороший эффект при всех типах приступов, кроме миоклонических.
В нашем исследовании в 90% случаев ламотриджин применялся в комбинированной терапии с другими ПЭП с высокой эффективностью (р=0,01). В 52% случаев назначалась комбинация ламотриджина с препаратами вальпроевой кислоты (депакином). Аналогичное наблюдение отмечено и в работе Н.Ю. Перуновой и соавт. [9]: на фоне комбинированной терапии ламотриджином и вальпроатами снижение частоты приступов на 50% и более отмечено у 48,5% пациентов.
Таким образом, ПЭП новой генерации, обладая комплексным механизмом воздействия на процессы эпилептогенеза, показали более высокую эффективность в лечении фокальных форм эпилепсии у детей. Если принимать во внимание, что основной целью фармакотерапии эпилепсии является полное прекращение приступов без появления неврологических, когнитивных и соматических побочных явлений и обеспечение педагогической, профессиональной и социальной адаптации пациентов, то создание новых ПЭП широкого спектра действия позволяет расширить терапевтические возможности в лечении эпилепсии, в особенности фокальных и фармакорезистентных форм.