Инсульт — это тяжелое состояние, которое характеризуется острым нарушением кровоснабжения отделов мозга и ведет к морфологическому и функциональному поражению центральной нервной системы. В зависимости от рода повреждения выделяют геморрагический и ишемический виды. Ствол головного мозга включает в себя продолговатый, средний мозг и Варолиев мост. Он является связующей структурой между спинным и головным мозгом и имеет большое значение, так как в нем сосредоточены структуры, обеспечивающие жизнедеятельность организма. В случае поражения ствола мозга статистика неутешительна: выживает не более 25% таких пациентов, и только 2% из них могут рассчитывать на полное восстановление без тяжелых осложнений.
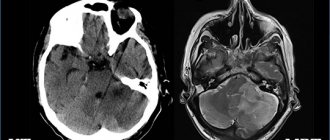
Стволовой инсульт является наименее благоприятной разновидностью инсульта головного мозга. Структуры ствола отвечают за обеспечение следующих функций поддержания жизнедеятельности: дыхание, кровообращение и сердечная деятельность, витальные рефлексы. Больные, перенесшие этот инсульт, имеют плохой прогноз, который дополнительно ухудшается при кровоизлиянии. Летальность достигает 75%. Диагностика основывается на клинической симптоматике и данных МРТ.
Среди клинических признаков превалируют нарушения сознания и бульбарный синдром. Стандартом постановки диагноза считается МР-томография, дающая представление о топографии и объеме поражения. При этом реабилитация и частичное восстановление утраченных функций возможны при своевременной диагностике и немедленном начале терапии. Клиника неврологии Юсуповской больницы оснащена аппаратом ИВЛ, необходимым в острый период инсульта, и тренажерами для восстановления моторных навыков.
Эффективность лечения более всего зависит от сроков и качества проводимых лечебных мероприятий.
Причины стволового инсульта
Развитию заболевания способствуют следующие факторы:
- Гипертоническая болезнь. Является самой частой причиной поражения сосудов ствола мозга. При повышенном артериальном давлении стенки артерий становятся ломкими, что в свою очередь приводит к их разрыву и появлению кровоизлияния.
- Атеросклероз, тромбозы. При перекрытии просвета сосуда атеросклеротической бляшкой или тромбом нарушается кровоснабжение окружающей ткани, что ведет к развитию ишемии.
- Аневризмы, коллагенозы, мальформации сосудов. Патологические изменения структуры сосудистой стенки повышают риск ее разрыва. Такая аномалия может стать причиной инсульта в молодом возрасте.
- Сахарный диабет, ревматологические заболевания, патологии сердца, нарушение свертываемости крови и др. Особенности течения некоторых болезней приводят к развитию атеросклероза, образованию тромбов, макро- и микроангиопатии.
- Образ жизни. Курение, злоупотребление алкоголем, гиподинамия, неправильное питание, стресс, хроническое переутомление повышают риск возникновения сосудистых катастроф.
- Возраст. Каждые последующие 10 лет увеличивают вероятность развития ишемии или кровоизлияния в 5-8 раз.
- Генетическая предрасположенность. В ходе когортных исследований выявлено, что риск развития инсульта вырастает на 30%, если в роду у человека есть лица, перенесшие данное заболевание.
Записаться на приём
Чем отличается стволовое поражение от других видов ОНМК
В зависимости от локализации и объема патологического процесса нарушение кровоснабжения ствола может иметь многообразные клинические проявления. Первыми признаками заболевания могут быть сильная боль в области затылка, головокружение, в 70-80% случаев происходит потеря сознания. Клиническая особенность поражения сосудов именно этого отдела выражается в появлении альтернирующих синдромов — поражение черепных нервов на одной стороне в сочетании с двигательными и сенсорными расстройствами на противоположной. Нарушается работа сердечно-сосудистой, дыхательной систем, терморегуляция, развивается паралич мышц лица, глотки, мускулатуры конечностей.
Возможно развитие синдрома «запертого человека». Все симптомы протекают тяжело и при неоказании своевременной медицинской помощи приводят к летальному исходу в первые двое суток заболевания. Дисбаланс кровообращения в приведенном отделе мозга приносит серьезные последствия, связанные с жизнью человека. Под удар попадают основные параметры здоровья. В частности, последствием инсульта становятся следующие симптомы:
- дисфункция работы сердечной мышцы. Прослеживается изменение ритма сердцебиения, что вызывает брадикардию, аритмию или фибрилляцию. Отличительной чертой поражения стволовой структуры является плохие прогнозы на реабилитацию;
- сбой в дыхательной системе. Появляется одышка, невозможность набрать воздух. В такой ситуации имеет большое значение наличие аппарата искусственного дыхания, в противном случае возможен летальный исход;
- разлад речи и способности глотать. Первое носит более безобидный характер на фоне неспособности пропустить слюну. Последнее приводит к обильному слюнотечению, а некоторые положения тела позволяют жидкости попадать в органы получения кислорода, провоцируя тем самым зарождение пневмонии.
Помимо всего вышеперечисленного есть вероятность возникновения проблем со зрением и координацией, снижение мышечной активности. Если не оказать своевременную помощь, то исход может быть летальным. В МКБ-10 стволовой инсульт головного мозга обозначается кодом G 46.3. По данным статистики ВОЗ, инсульт занимает лидирующие места в структуре заболеваемости и смертности. Ежегодно нарушение мозгового кровообращения выявляется у 3 человек на 100 тысяч населения.
Летальный исход при дебюте болезни наступает в 15–30 % случаев. При повторном эпизоде инсульта смертность составляет 70 %. По статистическим данным пятилетняя выживаемость после инсульта составляет 40–60 %. На прогноз влияет форма нарушения мозгового кровообращения. Стволовой инсульт поражает ствол головного мозга. Врачи считают данный вид болезни наиболее опасным.
Для диагностики инсульта в Юсуповской больнице используется современное оборудование. КТ и МРТ считаются наиболее информативными способами определения локализации патологического очага в области головного мозга. Терапия включается в себя методы медикаментозного лечения и оперативного вмешательства при наличии показаний. Используемые препараты отвечают стандартам качества и безопасности. Продолжительность реабилитации определяется степенью тяжести состояния.
Благодаря индивидуальному подходу к каждому пациенту положительные результаты достигаются за минимальный срок.
Мнение эксперта
Автор: Андрей Игоревич Волков
Врач-невролог, кандидат медицинских наук
Стволовой инсульт является наименее благоприятной разновидностью инсульта головного мозга. Структуры ствола отвечают за обеспечение следующих функций поддержания жизнедеятельности: дыхание, кровообращение и сердечная деятельность, витальные рефлексы. Больные, перенесшие этот инсульт, имеют плохой прогноз, который дополнительно ухудшается при кровоизлиянии. Летальность достигает 75%.
Диагностика основывается на клинической симптоматике и данных МРТ. Среди клинических признаков превалируют нарушения сознания и бульбарный синдром. Стандартом постановки диагноза считается МР-томография, дающая представление о топографии и объеме поражения.
При этом реабилитация и частичное восстановление утраченных функций возможны при своевременной диагностике и немедленном начале терапии. Пациенты со стволовым инсультом реже теряют навыки взаимодействия и общения, что позволяет им участвовать в собственном выздоровлении.
Клиника неврологии Юсуповской больницы оснащена аппаратом ИВЛ, необходимым в острый период инсульта, и тренажерами для восстановления моторных навыков. Эффективность лечения более всего зависит от сроков и качества проводимых лечебных мероприятий.
Клинические проявления дислокации головного мозга в остром периоде тяжелой черепно-мозговой травмы
The results of surgical treatment of 168 patients with dislocation syndrome in acute severe traumatic brain injury were treated in the National Hospital. The analysis of the clinical manifestations and treatment of dislocation of the brain in patients with severe traumatic brain injury in the acute period. The dynamic observation of dislocation syndrome clinic patients examined. Outcomes depend both on the primary and secondary factors of brain damage.
Key words: Severe craniocerebral trauma, dislocation syndrome, a horizontal and axial dislocation, surgical treatment.
Актуальность проблемы: У пострадавших с тяжелой черепно-мозговой травмой (ТЧМТ) внутричерепная гипертензия и дислокационное проявление структуры головного мозга являются важным звеном в патогенезе этой нозологии, и служит основной причиной летальности [3, 9, 20].
По данным исследований Л. Б. Лихтермана (1999), летальность при тяжелой ЧМТ в Российской Федерации составляет не менее 68–70 %, а, по мнению С. В. Астракова (2007) — от 38 до 80 %.
Дислокационный синдром (ДС) относится к частым осложнениям неотложных нейрохирургических заболеваний. По мере исчерпания резервных ликворных пространств, могут возникать различные градиенты внутричерепного давления. Это приводит к смещению мозговых структур, деформации и ущемлению мозга [3,6]. Дислокационный синдром при ТЧМТ развивается в короткий промежуток времени, вследствие чего возникает непосредственная угроза для жизни больного требующая оказания экстренной медицинской помощи [4, 8].
Клиническая картина острого дислокационного синдрома не зависит от этиологии процесса. Клиническое проявление дислокации мозга у разных больных зависит от темпа развития дислокации, локализации и объёма патологического процесса мозга [1, 6, 18].
Критическим уровнем повышения внутричерепного давления считают 20–25 мм рт. ст., хотя клинический опыт демонстрирует отсутствие тесной связи между абсолютной величиной внутричерепного давления и развитием дислокации мозга. Однако при наличии объёмного процесса височной локализации дислокация и вклинение могут наступить и при внутричерепном давлении менее 20 мм рт. ст. [13]. Уровень внутричерепного давления более 20–25 мм рт. ст. в большинстве случаев требует назначения адекватной противоотечной терапии, а в некоторых случаях и хирургической декомпрессии.
Лечение мозговых повреждений, сопровождающихся дислокационными синдромами, представляет чрезвычайно сложную, в тоже время не решенную до настоящего времени [2] и противоречивую проблему.
По данным большинства ретроспективных и проспективных нерандомизированных клинических исследований, гемикраниэктомия с пластикой твёрдой мозговой оболочки снижают ассоциированную летальность с 80 до 30 % [15, 16, 19]. Отдельные исследования указывают на то, что летальность и далее может быть снижена, если гемикраниэктомия выполнена в течение первых 24 ч после инсульта [14].
О тяжелом течении дислокационного синдрома и опасности для жизни больного пишут все нейрохирурги. Однако, в последнее время лечению, в том числе хирургическому, этого грозного осложнения уделяется мало внимания. И только в единичных сообщениях описываются попытки ликвидации дислокации [5,10,11,12,18].
Цель исследования: Анализировать клинические проявления дислокации головного мозга в остром периоде тяжелой черепно-мозговой травмы в зависимости от локализации, формы и степени проявления дислокации мозга и разработать принципы устранения дислокации головного мозга.
Задачи исследования:
- Определить локализацию и виды очага повреждения в остром периоде ТЧМТ и в зависимости от тяжести ушиба мозга установить виды и формы дислокационного синдрома.
- Изучить клиническое проявление дислокационного синдрома при различной форме и степени дислокации головного мозга на основании нейровизуализационных методов обследований.
- Проанализировать сравнительные результаты при хирургическом и консервативном лечении дислокаций мозга.
Материалы иметоды: Были изучены результаты клинического и инструментального методов обследования, а так же хирургического лечения 168 больных с тяжелой черепно-мозговой травмой (ТЧМТ), находившихся на стационарном лечении в клинике нейрохирургии Национального госпиталя при МЗ КР, в возрасте от 21 до 61 лет, в среднем 40–41лет. Мужчин 138 (82,1 %) больных, женщин — 30 (17,9 %) больных.
Для оценки степени дислокационного синдрома (ДС) учитывали следующие признаки: уровень угнетения сознания [7], общемозговую и очаговую симптоматику, частоту дыхания, пульс, артериальное давление. Инструментальное обследование включало КТ и (или) МРТ головного мозга. Сознание больных оценивали по шкале исходов комы Глазго [17]. В большинстве случаев (76 %) операция произведена путем декомпрессивной трепанации черепа с удалением очага поражения и устранения дислокации, в остальных случаях резекционная трепанация черепа или костнопластическая трепанация черепа.
В большинстве случаев больные 137 (81,5 %) доставлены на машине скорой медицинской помощи после травмы от 30 минут до 12–14часов, в среднем 6–7 часов. В остальных случаях (18,5 %) больные поступали в ближайшие медицинские учреждения, и после оказания первой медицинской помощи, в последующем переведены в нейрохирургическую клинику.
С закрытой черепно-мозговой травмой 112 пациентов, с открытой черепно-мозговой травмой 56 больных, из них 7 случаев с проникающей ЧМТ. У 97 больных обнаружены различные виды переломов свода и основания черепа.
КТ обследование проведено 84 больным, а МРТ 65 больным.135 больным проведено оперативное лечение, 33 больных получили консервативное лечение.
Результаты иих обсуждение: Субдуральная гематома (СДГ) обнаружена у 42 больных, у 19 больных эпидуральная гематома (ЭДГ), очаг ушиба с геморрагическим пропитыванием и образованием внутримозговой гематомы у 24 больных, у 12 больных обнаружена суб- и эпидуральная гематома, в 22 случаев очаг ушиба с кровоизлиянием и эпи-, субдуральными гематомами, множественные очаги ушиба с размозжением вещества головного мозга с кровоизлиянием 8 больных. У 57(33,9 %) больных имело место двухстороннее поражение мозга и 111 (66,1 %) случаев установлено одностороннее очаговое поражение (слева у 48 больных и у 63 больных справа).
При КТ, МРТ обследовании головного мозга обнаружены горизонтальные и аксиальные виды смещения (дислокации) структур головного мозга. Горизонтальное смещение (под фалькс головного мозга) обнаружено у 49 больных, аксиальная (на уровне тенториального отверстия или большого затылочного отверстия) у 16 больных, горизонтальная и аксиальная дислокации обнаружены у 94 больных. Таким образом, установлены следующие формы дислокации: 1) цингулярная (под фалькс) дислокация 49 случаев; 2) височно-тенториальная дислокация 14 случаев; 3)височно-тенториальная и фораменальная дислокации обнаружены у 2 больных. 4)у 78 больных обнаружена цингулярная и височно — тенториальная дислокация. 5) цингулярная, височно-тенториальная и фораменальная дислокации у 16 больных.
Горизонтально — поперечные виды смещения выявили из 127 больных с односторонними поражениями у 111 (86,6 %), из 41 больного с двухсторонними очагами поражений у 35 (85,3 %) больных.
При одностороннем травматическом поражении из 127 больных аксиальная дислокация наблюдалась в 75(59 %) случаях, у 34(46,6 %) больных височно-тенториальная дислокация до 4мм, у 31(41,3 %) больного больше 4мм. С двухсторонними очаговыми поражениями из 41 больного височно-тенториальная дислокация наблюдалась у 29 больных, височно-тенториальная и фораменальная дислокации обнаружены у 2 больных. Двухсторонняя височно-тенториальная дислокация обнаружена у 3 больных.
По нашим данным степени горизонтального вида дислокации головного мозга зависели от локализации поражения. При локализации очага поражения в теменно-височной области из 19 больных в 5(26,3 %) случаях смещение срединных структур составляло 10 мм и более, лобно-теменно-височной локализации из 31 больного 14 (45,1 %) случаев, а также при обширном травматическом поражении одного полушария головного мозга из 17 больных в 6 (35,3 %) случаях. При локализации очагов в лобной доле головного мозга из 14 пациентов горизонтальная дислокация у 6 (42,6 %)больных составляла 4мм, у 5 (35,7 %) больных до 8мм. При травматическом поражении теменной области из 7 больных у 3 горизонтальная дислокация доходила до 4мм и у 1 пациента до 8мм. С двухсторонними очагами поражения из 41 больного, выявлена горизонтально-поперечная дислокация с односторонним акцентом смещения, но размеры смещения были не выражены, у 12 (29,2 %) больных до 4мм и у 15 (36,5 %) до 8мм.
Таблица 1
Причины развития дислокационного синдрома (n-168)
| Виды дислокации | Цингулярная дислокация | Аксиальная дислокация | ||||||
| С одной стороной | С двух сторон | |||||||
| Размеры (мм) смешения Виды очага поражения | До4мм | До8мм | До12мм | До17–18мм | До 4мм | Больше 4мм | До4мм | Больше 4мм |
| 5 | 4 | 6 | — | 5 | 4 | — | — |
| 8 | 9 | 15 | 1 | 2 | 9 | 1 | — |
| 6 | 8 | 5 | 1 | 7 | 5 | 1 | 1 |
| 4 | 11 | 12 | 7 | 13 | 11 | — | — |
| 2 | 1 | 5 | — | 2 | 4 | 1 | 0 |
| 12 | 15 | 8 | — | 7 | 7 | 8 | 11 |
ЭДГ-эпидуральная гематома; СДГ-субдуральная гематома; ОУиРГМ ВМГ- очаги ушиба и размозжения голоного мозга, внутримозговая гематома; МОУиРГМГ-множественные очаги ушиба и размозжение головного мозга с гематомами; Комбинированная — ВМГ+СДГ или +ЭДГ в одном полушарии; ДМОУиРГВГ- двухсторонние множественные очаги ушиба и размозжение головного мозга.
Удовлетворительные — умеренные остаточные явление и выздоровление;
Не удовлетворительные — грубые остаточные явление или вегетативное состояние;
Аксиальные виды дислокации часто наблюдались при двухстороннем очаге поражения из 41больного в 33 (80,4 %) случаях: двухстороннее височно-тенториальное вклинение обнаружено у 19(46,3 %) больных, 8 случаев до 4мм и у 11больных больше 4мм, одностороннее височно-тенториальное вклинение у 14 (34,1 %) больных, из них до 4мм 7 и больше 4мм 7 больных. При одностороннем очаге поражения частая височно-тенториальная дислокация наблюдалась при локализации очага поражения теменно-височной области из 19пациентов в 15(78,9 %)случаях, височной локализации очага поражения из 6 пациентов 4(66,6 %) больных, лобно-теменно-височной локализации из 31 больных у 21(67,7 %) больных. При обширной локализации очага поражения из 17 больных 14 (82,3 %) случаев, лобно-височной области из 12больных 8 (66,6 %) случаев.
Цингулярная и височно-тенториальная формы дислокации часто наблюдались при комбинированных очагах поражений, из 8 больных 6(70 %) случаев и при множественном очаге поражения с гематомами из 34больных в 24(69 %) случаях.
Клиническая картина 49 (29,1 %) больных с цингулярной формой дислокации у всех отмечена общемозговой симптоматикой, очаговая симптоматика выявлена у 31 (63,2 %) больного, легкие стволовые симптомы в виде расширение зрачка, отсутствие фотореакции и снижение корнеальных рефлексов у 9(18,4 %) больных.
Из 78 (46,4 %) больных с цингулярной и височно-тенториальной дислокацией: у 66 (84,6 %) больных вместе с общемозговой симптоматикой, доминировали очаговые нарушения в виде пирамидной недостаточности, у 41(52,6 %) больного легкие стволовые симптомы, у 14 (17,9 %) больных грубая стволовая симптоматика с нарушением дыхания, сердечной деятельности, снижения и отсутствия реакций на болевые раздражители.
При височно-тенториальной дислокации из 14 (8,3 %) больных: очаговые симптомы наблюдались у 9 (64,2 %) больных, у 3 больных легкая стволовая симптоматика и у 4 больных грубая стволовая симптоматика.
Из 16 (20,5 %) больных с цингулярной, височно-тенториальной и фораменальной дислокацией: очаговая симптоматика выявлена у 7 (43,7 %) больных, легкие стволовые симптомы у 4 больных и у 6 (37,5 %) больных грубые стволовые симптомы.
У 2 больных с височно-тенториальной и фораменальной дислокацией состояние было крайне тяжелое с грубыми стволовыми симптомами.
При анализе результатов консервативной лечении нами выявлены, больные поступившие в стадии компенсации по ШКГ 12–14балов, смещение срединных структур мозга не превышающие 5мм и объем гематомы не более 50см куб. показали хорошие результаты. Из 33 пациентов 13(39,1 %) из них были выписаны с выздоровлением (по шкале Карновского 70–90 %), 9 (27,3 %) больных неудовлетворительном состоянии (по шкале Карновского 50–60 балов). В крайне тяжелом состоянии поступившие больные по ШКГ 3–5 балов, с множественными очагами поражения головного мозга, с горизонтальным дислокацией более 10мм и аксиальной дислокации от 2–4мм, с выраженными витальными нарушениями 10 (43,5 %) больных не смотря на проведенную интенсивную терапию в течении 48 часов умер 6 больных и до 4 сутки умерли 4 больных.
Оперативное лечение проведено 135 больным тремя способами: декомпрессивная трепанация черепа (ДТЧ) — 51 (37,8 %) больному, костно-пластическая трепанация черепа (КПТЧ) — 49 (36,3 %) и резекционная трепанация черепа (РТЧ) — 35 (25,9 %) пациентам с удалением гематом и очагов ушиба-размозжений с устранением дислокационного синдрома. Из оперированных 135 пациентов 69 (51,1 %) больных выписаны в удовлетворительном состоянии (по шкале Карновского 80–90 балов) с выздоровлением, 25(18,5 %) больных в неудовлетворительном состоянии (по шкале Карновского 50–60 балов), не смотря на проведенную интенсивную терапию 39 (28,9 %) больных умерли.
Исходы в зависимости от локализации очага поражения были следующими. Множественными очагами поражения с кровоизлиянием в головной мозг из 8 больных, летальный исход был у 5(62,5 %) больных, 2 (25 %) больных выписаны в неудовлетворительном состоянии по шкале Карновского 60–60 балов, 1 (12,5 %) больной выписан в удовлетворительном состоянии. С двухсторонними очагами поражения из 41 больного летальный исход наступил у 17 (41,4 %) больных, неудовлетворительном состоянии по шкале Карновского 60–70 балов у 12 (29,3 %) больных и 12 (29,3 %) больных с удовлетворительными результатами. В остальных случаях исходы лечения приведены на табл.2.
Таблица 2
Исходы оперативного иконсервативного лечения
| Удовлетворительные | Неудовлетворительные | Летальный исход | Всего | |
| ЭДГ | 15 | — | 3 | 19 |
| СДГ | 29 | 4 | 9 | 42 |
| ОУиРГМ ВМГ | 16 | 3 | 5 | 24 |
| Комбинированная | 14 | 11 | 9 | 34 |
| МОУиРГМГ | 1 | 2 | 5 | 8 |
| ДМОУиРГ | 12 | 12 | 17 | 41 |
Исходы в зависимости от степени дислокации были следующие. При височно-тенториальной дислокации из 14 больных, с летальным исходом 6 (42,8 %) больных со смещением гиппокамповой извилины между свободным краем намета мозжечка и стволом мозга более 4мм. С грубыми остаточными явлениями выписаны 5 (35,7 %) больных, где вклинение гиппокамповой извилины до 2–4мм.
При смешанном виде дислокации (цингулярной, височно-тенториальной и фораменальной дислокации) из 16 больных умерли 15 (93,7 %), до 7суток после травмы, 1 больной выписан с грубыми остаточными явлениями. У данных больных выявлена дислокация гиппокамповой извилины в щель Биша на более 4мм и смещение миндалины мозжечка в большое затылочное отверстие до 3–6мм.
С височно-тенториальной и фораменальной дислокацией были 2 больных, обе с летальным исходом, где так же выявлены дислокации структур головного мозга в щель Биша больше 4мм и в большое затылочное отверстие до 3–6мм.
Цингулярной и височно-тенториальной дислокацией из 78 больных летальный исход отмечался в 22 (28,2 %) случаях, смещение под фалькс поясной извилины до 17мм, и в щель Биша гиппокамповой извилины больше 4мм. С грубыми остаточными явлениями 22 (28,2 %) больных, где дислокация под фалькс доходила до 14мм и в щель Биша до 4мм. С умеренными остаточными явлениями и выздоровлением 33 (42,3 %) больных, вклинение под фалькс до 12мм и между свободным краем намета мозжечка и стволом мозга до 2–4мм.
Относительно хорошие результаты получены при цингулярной дислокации, из 49 больных с удовлетворительным результатом выписаны 44 (89,7 %) больных, где дислокация поясной извилины под фалькс 4–8мм.
Выводы:
- Аксиальные виды дислокации часто происходили при локализации очага в теменно-височной и лобно-теменно-височной областях. А при комбинированных и множественных очагах поражения развивались более грубой степени дислокации.
- При цингулярной форме дислокации после оперативного лечения отмечались хорошие результаты до 73,4 %. При височно-тенториальной дислокации (35,7–42,8 %) исходы лечения являются неблагоприятными, а при височно-тенториальной и фораменальной дислокации наблюдается 100 % летальный исход.
- Хирургическое вмешательство является более эффективным способом устранения дислокации мозга.
Литература:
- Ахмедов Э. А.,Касумов Р. Д., Берснев В. П. Дифференциальная тактика хирурги-ческого лечения травматических хронических субдуральных гематом. // Поленов-ские чтения. Санкт-Петербург. 2009.-36с.
- Берснев В. П. К вопросу хирургического лечения гипертензивных внутримозго-вых кровоизлияний / В.П Берснев, М. К. Агзамов // VI Поленовские чтения. Санкт-Петербург, 2007. — 145с.
- Блинков, С. М. Смещения и деформации головного мозга. Морфология и клиника /С. М. Блинков, Н. А. Смирнов. — Л.: Медицина, 1967.-202с.
- Зотов Ю. В., Кондаков Е. Н., Щедренок В. В., Кондратьев А. Н. Внутричерпная декомпрессия мозга в хирургии тяжелой чрепно-мозговой травмы.-СПб, 1999. -142с.
- Лебедев В. В., Быковников Л. Д. Руководство по неотложной нейрохирургии. — М., «Медицина», 1987.-335с.
- ЛебедевВ.В., Крылов В. В. Неотложная нейрохирургия: Руководство для врачей. М.: Медицина, 2000.-257с.
- Коновалов А. Н. Клиническое руководство по черепно-мозговой травме. Том I / А. Н. Коновалов, Л. Б. Лихтерман. 1998.-549с.
- Кондаков Е. Н., Климаш А. В., Бахтияров А. К., Бокин В. Д. Супратенториальная травматическая дислокация головного мозга /Ж. Неврологический вестник — 2008 т.- XL, вып.3 — С. 19–24.
- Потапов А. А. Современные рекомендации по диагностике и лечению тяжелой черепно-мозговой травмы // Потапов А. А., Крылов В. В., Лихтерман Л. Б., Царенко С. В., Гаврилов А. Г., Петриков С. С. Ж. «Вопросы нейрохирургии им. Н. Н. Бурденко» 2006. № 1. С. 3–8
- Сарибекян А. С. Тактика хирургического лечения тяжелой ЧМТ и травматических внутричерепных кровоизлияний в аспекте динамики внутричерепной гипертен-зии: Автореф. дисс. докт. мед.наук — Москва, 1992.C — 23–24.
- Сарибекян А. С. Тенториотомия и вентрикулярный дренаж при хирургическом ле-чении тяжелой ЧМТ: Автореф. дисс. канд. мед.наук.-Москва, 1984.-26с.
- Соловьев А. Г. Способ малотравматичной тенториотомии при черепно-мозговой травме: Автореф…. канд. мед. наук., Москва, 1978.-19с.
- Andrews B. T., Chiles B. W. 3rd, Olsen W. L., Pitts L. H. The effect of intracerebral he-matoma location on the risk of brain-stem compression and on clinical outcome // J. Neu-rosurgery -1988.-Vol. 69, No 4.-P. 518–522.
- Cho D. Y., Chen T. C., Lee H. C. Ultra-early decompressivecraniectomy for malignant middle cerebral artery infarction // Surg Neurology. 2003. Vol. 60, N 3.-Р. 227–232.
- Georgiadis D., Schwarz S., Aschoff A., Schwab S. Hemicraniectomy and moderate hypo-thermia in patients with severe ischemic stroke // Stroke. 2002. Vol. 33, N 6. Р. 1584–1588.
- Holtkamp M., Buchheim K., Unterberg A. et al. Hemicraniectomy in elderly patients with space occupying media infarction: Improved survival but poor functional outcome // J. Neurology Neurosurgery Psychiatry. 2001. Vol. 70, N 2. Р. 226–228.
- Jennett, B., Assessment of Outcome After Severe Brain Damage: Practical Scale /B. Jen-nett, М. Bond// Lancet. -1975. -№ 1.-Р. 480–484.
- Rehman T., Ali R., Tawil I., Howard Y. Rapid progression of traumatic bifrontal contu-sions to transtentorial herniation: A case report. Cases J. 2001; 1; 203–206.
- Walz B., Zimmermann C., Bottger S, Haberl RL. Prognosis of patients after hemicraniec-tomy in malignant middle cerebral artery infarction // J. Neurol.- 2002.- Vol. 249, N 9. Р.1183–1190.
- Whittle I. R., Vishwanathan R. Acute intraoperation brain herniation during elective neu-rosurgery: Pathophysiology and management considerations. J NeurologyNeurosurgery Psychiatry,2004.- Vol. 19; 61: P.584–90.
Характерные симптомы
О том, что патологический процесс затронул стволовой отдел головного мозга, в 95% случаев можно понять по данным осмотра. Очаговые неврологические проявления могут наблюдаться в первые часы заболевания и в восстановительном периоде. Клиника поражения ствола мозга появляется внезапно, развивается молниеносно, по сравнению с другими отделами. Прогноз на восстановление, как правило, хуже. Признаки патологии ствола мозга напрямую связаны с его назначением.
Он относится к нервной системе и является центральной её частью. Отвечает за перспирацию, работу сердца, температуру тела, глотание и жевание. Поэтому стволовые инсульты крайне опасны, вплоть до летального исхода. Поражение отдела проявляется резко. Самочувствие быстро ухудшается, начинаются скачки температуры, тошнота, рвота, тахикардия, потеря сознания, нередко наступает кома.
В медицине показатели для расстройства такого типа разделяют на две группы, в зависимости от формы недомогания, но существует более обобщенный список, подходящий для всех видов:
- дисфункция речи;
- сбой в регуляции температуры тела;
- слабая координация;
- паралич мышц;
- смена голоса после проглатывания;
- изменение вентиляции легочного отдела;
- воспаление дыхательных путей;
- брадикардия или тахикардия;
- ухудшение видения пространства;
- помутнение сознания;
- слабая чувствительность конечностей;
- потеря сознания;
- кома.
Кровоизлияния происходят внезапно, и скорость оказания помощи играет большую роль. Как только выраженность симптоматики становится очевидна окружающим, требуется немедленно вызвать скорую. Чаще всего возникает потеря сознания или полный паралич. Особое внимание следует уделять качеству дыхания.
Головокружение и нарушение координации движения
Предвестником выступает ощущение боли в области черепа или головокружение, сопровождающееся ухудшением координации движений и потерей равновесия. Часто это самый ранний симптом патологического процесса в стволе. Из-за стойкого чувства головокружения и боли в затылочной части человеку сложно стоять на ногах, держать равновесие. В таких случаях больной может внезапно упасть либо вынужден принять горизонтальное положение. Страдает координация движений: пациент может не понимать положения частей тела, развивается шаткость походки, движения рук неодинаковы и замедлены, изменяется почерк.
Все проявления имеют схожую картину, но есть признаки, которые заметны сильнее остальных или проявляются раньше. К сожалению, такой симптом, как головокружение не позволит точно определить причину его возникновения, но поможет подготовиться ко всем возможным исходам. При проявлении у пациента описанного сигнала, поместите его в положение лежа или сидя, и подождите улучшений. Если таковых не отмечается, вызывайте бригаду медработников.
Записаться на приём
Двигательные расстройства
Инсульт ствола мозга вызывает проблемы с двигательным аппаратом, которые становятся заметными в период после удара. Возникает из-за повреждений области мозга, отвечающей за когнитивную деятельность. На начальном этапе проявляется программный распад, который выражается в изменении походки, частых двигательных ошибках и сосредоточении повышенного внимания на произвольных объектах. Морфологические повреждения в нервной ткани ствола приводят к нарушению двигательной активности. Приведенный дефект способен прогрессировать и провоцировать структурный распад стато-локомоторной системы, что приводит к дезорганизации динамического контроля за перемещением.
На конечном этапе развития поражается базовая характеристика центрального генератора шагоритма. При этом у больного наблюдается асимметрия движений как ногами, так и руками, а также застывания на месте во время ходьбы. В других случаях при сохраненном сознании человека поражает паралич одной из половин тела (гемипарез) либо распространяется на все конечности (тетрапарез). Прогноз на восстановление двигательных функций более благоприятен в первые 2-3 месяца заболевания.
Нарушение глотания — дисфагия
Это тяжелое проявление острого нарушения мозгового кровоснабжения. Отмечается у 65% больных с инсультом ствола головного мозга. При поражениях нервного центра существенное влияние оказывается на жизненно важные параметры, например, на сглатывание слюны. В этих задачах задействуется немалое количество мышц, которые могут отказать вследствие болезни. Несовершенство глотания называется дисфагией.
Опасность этого осложнения связана с высоким риском развития дыхательных нарушений, аспирационных пневмоний. Большинство таких больных нуждаются в получении зондового питания. Прогноз, как правило, неблагоприятный. Примерно в 85 % случаев способность к глотанию восстанавливается самостоятельно в течение 2–3 недель после инцидента. Редко этот порок остается на всю оставшуюся жизнь. В этом случае последуют осложнения:
- слабое питание приведет к ухудшению общего самочувствия;
- постоянные воспаления легких из-за попадания в дыхательные пути нежелательных микроорганизмов;
- удушье.
Своевременное лечение позволит избавиться от всех возможных последствий и восстановиться. Для этого рекомендуется обратиться к логопеду, он определит степень тяжести и назначит соответствующую комплексную терапию.
Речевые расстройства — дизартрия
Причиной данного расстройства является нарушение двигательных функций мышц языка, лицевой мускулатуры, глотки. Наблюдается примерно в 30% случаев и проявляется в изменении звукопроизношения, тембра, интонации. Речь искажается, теряет внятность и членораздельность. В тяжелых случаях разговорный навык полностью утрачивается. Дисфункция сопровождается параличом мышц мимики, расположенных на лице и отвечающих за способность разговаривать.
Такое явление в медицине называется дизартрией. Утрачивается способность к изъяснению из-за нарушений в стволе мозга. Сопутствующая симптоматика, следующая:
- слабая подвижность лица;
- искаженная, неразборчивая речь;
- неоднородная скорость произношения;
- остановки посреди фразы;
- отсутствие эмоциональной окраски.
Для восстановления речевых функций требуется наблюдение врача-логопеда. На основании клинической информации о пациенте он подберет персональный план занятий и упражнений, после чего приступит к реабилитации. Стоит отметить, что скорость восстановления напрямую зависит от момента обращения к специалисту.
Глазные симптомы
При поражении части, где располагается глазодвигательный центр, больной теряет способность контролировать движения одного или обоих глазных яблок. Это выражается в неспособности зафиксировать взгляд на предмете, двоении в глазах, косоглазии, отклонении глаз наружу и опущении века. Иногда могут выпадать поля зрения. Зрение играет одну из основных ролей в восприятии окружающей информации. Оно позволяет различать цвета, объекты и значительно влияет на качество жизни. Повреждение ответственных участков приводит к ухудшению зрительного восприятия.
Описанный недостаток может быть определен по следующим признакам:
- черные пятна перед глазами;
- сложность концентрации на одном объекте;
- невозможность распознавания.
Проблема с видением окружения способна преследовать больного всю жизнь и стать причиной инвалидности, но не редкость и его восстановление посредством лечебной практики.
Альтернирующий синдром – паралич и перекошенное лицо
Данный симптомокомплекс возникает в результате нарушения функций черепно-мозговых нервов на стороне очага поражения и проводниковых расстройств на противоположной стороне тела. Из-за паралича мимических мышц у больного на стороне поражения отмечается провисание кожи, опущение уголка рта и верхнего века. При этом остаются обездвиженными верхняя и нижняя конечности с противоположной области тела. Паралич или перекос лица является одним из основных симптомов заболевания. Это оказывает существенное влияние на способность говорить, вызывая дизартрию или дисфагию. Для подтверждения попросите потерпевшего улыбнуться. Если наблюдается асимметрия, то следует немедленно вызвать специалистов.
Расстройство дыхания, сердцебиения и терморегуляции
Повреждение дыхательного, сосудодвигательного центров и центра терморегуляции в большом проценте случаев заканчивается летальным исходом. Нарушение функции дыхания при инсульте ствола проявляется в виде тяжелой одышки либо полной потери способности самостоятельно дышать. Такие пациенты полностью зависят от аппарата искусственной вентиляции легких. В других случаях, когда центр поражен не полностью, период бодрствования может сопровождаться самостоятельным дыханием, однако во время сна наблюдаются периоды апноэ.
Изменение в работе сердечно-сосудистой системы выражается в учащении частоты сердечных сокращений, которые затем сменяются брадикардией, падением артериального давления. Возможно развитие аритмий, фибрилляций. Прием традиционных антиаритмических препаратов в таких случаях малоэффективен. Нестабильная терморегуляция наблюдается в более редких случаях и характерна для самой тяжелой степени заболевания. Проявляется в виде резкого и стойкого повышения температуры тела до 39ᵒС и выше, не поддается медикаментозной коррекции.
В других случаях может наблюдаться критически низкая температура. Оба варианта имеют неутешительный прогноз на выздоровление.
Диагностика стволового инсульта
Диагностика заболевания начинается с данных осмотра и сбора анамнеза пациента. По характерным симптомам заподозрить инсульт ствола мозга можно на первых минутах. Таких больных госпитализируют в экстренном порядке. В условиях стационара проводят ряд процедур, подтверждающих диагноз. Наибольшими диагностическими возможностями обладают:
- Компьютерная томография — рентгенологический метод исследования послойного строения органов и тканей. С высокой вероятностью помогает распознать очаги кровоизлияния в веществе мозга.
- Магнитно-резонансная томография — это эффективный метод обнаружения патологических очагов при помощи ядерного магнитного резонанса. Позволяет оценить степень и объем поражения тканей.
- Ультразвуковая допплерография. С помощью УЗИ сосудов шеи и головного мозга можно обнаружить патологические изменения (стеноз, окклюзию) в сонных и позвоночных артериях, а также в их ветвях.
- Электроэнцефалография. Также является неинвазивным методом диагностики. С помощью регистрации биоэлектрической активности отражает качественные и количественные изменения функции коры и глубинных структур головного мозга.
В дополнение возможно проведение лабораторных исследований состава крови, цереброспинальной жидкости. По показаниям врач-невролог способен составить практически полную клиническую картину, которая отражает глубину и локализацию произошедших повреждений. Но для подтверждения диагноза требуется произвести дополнительные исследования посредством КТ или МРТ, которые покажут:
- тип расстройства;
- масштабы патологии;
- наличие гематомы или ишемии.
Чем полнее и точнее определены факторы изменений, тем проще составить план реабилитации.
Определение патологии
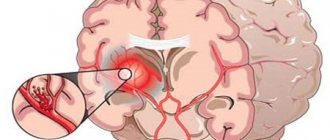
Дислокационный синдром – это процесс перемещения фрагмента мозговой ткани относительно других структурных элементов черепа и мозга. Череп представляет собой жесткую часть головы. При увеличении объема содержимого черепной коробки возможно выпирание нервной ткани через естественные отверстия у ее основания. Поддерживающие перегородки, разделяющие содержимое черепа на отделы, ограничивают возможности компенсации при патологическом смещении фрагментов мозга.
Мозг внутри черепной коробки занимает не весь объем. Между мозговым веществом и паутинной оболочкой находится субарахноидальное пространство. На участках расширения субарахноидального пространства образуются субарахноидальные цистерны. Вследствие различных патологических процессов в определенных отделах мозга могут возникать участки дистензии (давления), что провоцирует смещение мозговых структур.
Патологические процессы различаются по этиологии, однако они вызывают одинаковый сдвиг отделов мозга. Дислокационный синдром структур головного мозга проявляется однотипной клинической картиной. Симптоматика при сдвиге отделов мозга не зависит от природы патологического процесса, но зависит от локализации очага, скорости развития нарушений и объема вовлеченных структур. Дислокационные синдромы представляют собой выпячивание мозгового вещества в естественные отверстия черепа и открытые пространства твердой оболочки.
Оказание неотложной доврачебной помощи
Инсульт проявляется внезапно и требует незамедлительной сторонней помощи. Первым делом требуется вызвать бригаду медицинских работников, а пока она едет, ухаживать за пострадавшим, оказывая ему поддержку.
Часто процесс сопровождается рвотой, а скопившиеся массы мешают дыхательной деятельности. При обнаружении проблем с перспирацией необходимо очистить пути, по которым кислород попадает в легкие. Для этого человека следует уложить на бок и пальцем, обернутым в марлю или часть одежды, очистить ротовую полость. При наличии с собой приборов, способных измерить давление или уровень сахара в крови, рекомендуется зафиксировать значения этих параметров и сообщить их прибывшим врачам.
Немаловажным показателем является момент появления симптоматики. Не лишним будет отметить время ее возникновения. Противопоказано использование препаратов, направленных на снижение артериального давления. Повышенное давление после нарушения кровообращения в стволе мозга — это нормальная реакция организма, необходимая для адаптации к экстренной ситуации. Также противопоказан прием пищи или воды, есть вероятность негативного эффекта, который усугубит дело. При потере сознания человека разрешено перемещать вопреки сложившимся мифам, утверждающим обратное.
Место должно быть обустроено таким образом, чтобы верх туловища и голова оказались приподнятыми, а одежду расстегивают для облегчения поступления кислорода в легкие. Если инцидент произошел в замкнутом пространстве, то желательно открыть окна и обеспечить приток свежего воздуха и покой.
Если у пострадавшего наблюдаются судорожные сокращения мышц и выделения пенистых масс изо рта, требуется подложить под голову подушку или свернутую одежду, а также следить за позицией рук и ног, чтобы пациент не травмировал себя и окружающих. Удерживать конечности при сокращении категорически запрещено, это приведет к ухудшению дел. Оказывающий помощь должен быть готовым к повторяющимся друг за другом приступам и вовремя удалять пену изо рта.
Нельзя принимать меры по возвращению сознания, тем более использовать для этого нашатырный спирт. Его действие может привести к остановке работы легких и, в конечном счете, к летальному исходу. В период оказания доврачебных мероприятий необходимо следить за сердцебиением и пульсом. Если определена остановка сердца, то требуется немедленная реанимация посредством непрямого массажа сердца и искусственного дыхания рот в рот или рот в нос.
Лекарственная терапия
Медикаментозное лечение — неотъемлемая часть реанимации пациента, профилактики и восстановления. Проводимая терапия должна быть комплексной и направленной на сохранение жизненно важных функций организма. Основные направления для этого: Коррекция нарушений со стороны дыхательной системы. При необходимости подключение к аппарату ИВЛ. В остром периоде проводят инфузионную терапию препаратами плазмы, реополиглюкина.
Нормализация показателей артериального давления. При высоких показателях АД назначают гипотензивные препараты, контролируя, чтобы изменения до нормальных цифр происходили плавно и постепенно. Основные препараты применяют из группы ганглиоблокаторов, ингибиторов АПФ. В случае выраженной гипотонии вводят глюкокортикостероидные средства, дофаминомиметики. Снижение температуры тела осуществляют при помощи нестероидных противовоспалительных средств.
Уменьшение внутричерепного давления и отека мозга — с помощью диуретических средств. В некоторых случаях вводят гипертонический солевой раствор.
Восстановление кровоснабжения в пораженных отделах и профилактика тромбообразования. Тут используют средства из группы антиагрегантов, антикоагулянтов.
Улучшение питания тканей мозга и внутриклеточного метаболизма осуществляют при помощи ноотропных средств, антиоксидантов, цитопротекторов.
В лечении геморрагического и ишемического инсульта имеются свои особенности. При кровоизлиянии противопоказано применение антикоагулянтов и антиагрегантов. Основное лечение направлено на остановку кровотечения и удаления гематомы. Лечение медикаментозными средствами производится в реанимационном отделении. Выписываются следующие вещества:
- диуретики, направленные на профилактику отеков;
- седативные препараты;
- кислородотерапию — если пациент способен дышать самостоятельно, устанавливаются катетеры, в противном случае подключается специальный поддерживающий аппарат;
- миорелаксанты для исключения возникновения судорог;
- средства для кроворазжижения, усиливающие кровоток;
- гипотензивные средства во избежание повторных разрывов сосудов.
В первое время вся медикаментозная терапия направлена на исключение повторных атак и тяжелых последствий. До полной нормализации работы организма за больным приглядывают врачи, а при улучшении самочувствия пациента переводят в палату для дальнейшего восстановления.
Записаться на приём
Методы лечения
Терапия направлена на устранение причины патологического процесса – первичного заболевания (опухоль, кровоизлияние, инфекционное поражение, механическое повреждение костей черепа). Лечение дислокационного синдрома проводится врачем комплексно с привлечением консервативных и хирургических методов. При наличии симптомов смещения мозгового вещества, назначают терапию для удаления избыточной жидкости из организма (дегидратационные препараты) и против развития отека (противоотечные средства).
Пациента сразу готовят к операции. Терапия глюкокортикоидными средствами позволяет на какое-то время стабилизировать состояние пациента (за счет уменьшения отека и снижения значений внутричерепного давления). При развитии состояний, угрожающих жизни, экстренно проводится дренирование желудочков и реклинация (искусственное, механическое исправление сдвига) мозга.
При латеральной форме патологии выполняется декомпрессия мозга наружного типа с последующей пластикой твердой оболочки мозга. Если патологический очаг локализуется в области задней ямки черепа, выполняется декомпрессионная трепанация черепной коробки, возможно, с последующей ламинэктомией верхних позвонков и вскрытием твердой оболочки.
Операционное вмешательство
Любое оперативное вмешательство на мозге является большим риском и часто может привести к серьезным осложнениям вплоть до гибели пациента. Поэтому хирургическое лечение проводится при наличии строгих показаний:
- Отек или сдавление гематомой продолговатого мозга, что ведет к прогрессированию неврологической симптоматики. В этом случае для сохранения жизни пациента проводят трепанацию черепа по определенной методике.
- Патологические изменения сосудов головного мозга (аневризмы, мальформации), сопровождающиеся кровотечением. Для лечения используют специальные клипсы, которые хирургическим путем накладывают на шейку аневризмы.
- При ишемическом инсульте, когда консервативная терапия неэффективна, могут проводить каротидную эндартериэктомию с последующим стентированием. Операция проводится эндоваскулярным способом (без разрезов).
В послеоперационном периоде состояние больного еще долго остается нестабильным. Часто может осложняться отеком мозговой ткани, который сохраняется до двух недель. В дальнейшем проводятся лечебные мероприятия, направленные на восстановление утраченных функций и предупреждение повторного инсульта.
Прогноз жизни при эпендимоме
Предварительный прогноз делает специалист на основании осмотра, оценки жалоб пациента и результатов комплексной диагностики. Тяжелее всего протекают опухоли в молодом и среднем возрасте.
Прогноз жизни при эпендимоме головного мозга у взрослых зависит от многих факторов:
- место локализации опухоли;
- степень злокачественности;
- время обращения за помощью в клинику нейрохирургии;
- наличие сопутствующих заболеваний.
Нейрохирурги НИИ Бурденко специализируются на хирургическом лечении опухолей мозга. Именно этот способ дает желаемые результаты и предупреждает осложнения, опасные для жизни, улучшает общий прогноз. Лучевую терапию проводят после полного или частичного удаления новообразования. После хирургического лечения пациенты проходят реабилитацию, находятся под присмотром квалифицированных специалистов.
Прогноз после стволового инсульта
Большое значение для прогноза имеет вид инсульта, обширность патологического процесса, своевременность оказания медицинской помощи. Более благоприятным является ишемический тип — летальность около 25%. В случае кровоизлияния, по статистике, в течение месяца погибает каждый второй пациент. Основные причины: отек мозга с ущемлением в затылочном отверстии, гибель стволовых структур. Даже при сохранении жизни большинство таких больных остаются глубокими инвалидами.
По данным исследований, отрицательный исход чаще наблюдается в случаях нарушения дыхания, стойкой брадикардии, изменений в терморегуляции, потери речи. Неопределенный прогноз дается при наличии у больного дисфагии, двигательных расстройств, нарушения функций движения глаз. В любом случае лечение больных со стволовым инсультом требует грамотно подобранной терапии и использования всех возможных методов реабилитации.
Прогноз стволового инсульта и дальнейшего состояния определяется степенью проявления симптомов. Наиболее благоприятное восстановление врачи видят у больных с менее выраженными признаками заболевания, но, конечно же, всегда есть исключения. Наиболее скептический взгляд на полное восстановление фиксируется при следующих наблюдениях:
- проблемы с речевой и дыхательной деятельностью;
- нарушения регуляции артериального давления и температуры тела.
Более положительный прогноз можно услышать при:
- слабости глотания;
- полном или неполном параличе конечностей;
- проблемах с вращением глаз;
- частом головокружении.
Немаловажными факторами при формировании прогноза являются скорость обращения к специалистам и возраст пациента. Чем старше человек, тем сложнее происходит процесс восстановления.
Прогноз и профилактика
В некоторых случаях требуется экстренная медицинская помощь. Прогрессирование патологии ассоциируется с реальной угрозой перехода обратимого синдрома в необратимую стадию. Возможные последствия: глубокая кома, тахипноэ (учащенное поверхностное дыхание), отсутствие реакции зрачков на световой раздражитель, ригидность децеребрационного (повышение тонуса мышц-разгибателей) типа.
В крайне тяжелых случаях развивается терминальное (пограничное с жизнью) состояние, которое характеризуется гипоксией, ацидозом, острой общей интоксикацией. Для профилактики патологии врачи рекомендуют избегать травм в области головы, своевременно лечить инфекционные и опухолевые болезни ЦНС, устранять нарушения в системе кровообращения.
Дислокация мозгового вещества – патология, угрожающая жизни и здоровью. Своевременная диагностика и медицинская помощь помогут избежать серьезных осложнений и летального исхода.
303