Кровоизлияния в мозг доставляют немало хлопот, и 40 процентов всех внутричерепных кровоизлияний приходится на субдуральную гематому, которая, в свою очередь, перерастает через 7-10 дней в хроническую форму заболевания. Хроническая субдуральная гематома головного мозга происходит чаще всего в результате легкой черепно-мозговой травмы, при этом вокруг гематомы образуется капсула, заполненная жидкостью. Главной опасностью этого заболевания является ее прогрессирование и увеличение объема капсулы за счет новых кровоизлияний из вновь образованных сосудов капсул.
Классификация
Субдуральные гематомы классифицируют по скорости развития клинических признаков. Существуют следующие виды кровоизлияний:
- острая субдуральная гематома: проявления возникают на протяжении семидесяти двух часов от момента нанесения травмы;
- подострая субдуральная гематома определяется при развитии симптомов в течение четырех – четырнадцати лет после травмы;
- хроническая субдуральная гематома охарактеризована появлением симптоматики через несколько недель или месяцев после получения травмы (обычно больше трех недель).
Подострые и хронические типы кровоизлияний образуются чаще как результат повреждения сосудов под влиянием различных факторов; острые – как итог черепно-мозговой травмы. Субдуральное кровоизлияние с одинаковой частотой возникает как на стороне травмы, так и на противоположной по биомеаническому принципу противоудара (головной мозг смещается в сторону, противоположную удару и может травмироваться, столкнувшись с костным черепом с противоположной стороны).
Механизм образования повреждения
Появлению субдурального кровоизлияния обычно предшествует травма. В месте кровотечения образуется гематома, которая стремительными темпами разрастается. Она несет в себе потенциальную угрозу поражения тканям мозга, которые отличаются чувствительностью к такого рода воздействию. Следствием этих процессов является возникновение отклонений неврологического характера. Масштабные кровотечения часто приводят к летальному исходу.
Отдельно необходимо рассмотреть хроническую форму субдуральной гематомы. Она возникает в том случае, если предшествующее кровоизлияние не успело рассосаться. Гематома покрывается собственной оболочкой, в которую могут прорастать кровеносные сосуды. На фоне нестабильного состояния данные элементы часто лопаются, что способствует повторному росту повреждения. Врачами были зафиксированы неоднократные случаи образования гигантских гематом, сформировавшихся по такому типу.
Конкретизируя представленные выше факты можно утверждать, что субдуральное кровоизлияние в мозг развивается в результате повреждения корковых и шальных сосудов. В редких случаях патологии предшествует нарушение в работе вены Галена или группы артерий, связанных с ней.
Симптомы
Симптомы субдуральной гематомы, чрезвычайно вариабельны. Проявления гематомы обусловлены локальными, общемозговыми и стволовыми нарушениями. Характерен «светлый» промежуток – временного отрезка сразу после нанесения травмы, когда проявления отсутствуют. Длительность «светлого» промежутка может колебаться от минут и часов до нескольких суток. При хронических формах этот период может составлять месяцы или годы.
Для субдуральных гематом характерна волнообразность течения, при этом иные пациенты могут внезапно впасть в коматозное состояние.
Очаговые симптомы зависят от локализации кровоизлияния, общемозговые – от ее объема и величины сдавления головного мозга, стволовые симптомы – от характера поражения ствола мозга и от процента его вклинения в затылочное отверстие.
Особенности патологии у детей
Субдуральное кровоизлияние у новорожденных встречается достаточно часто. Оно является следствием внутричерепных родовых травм и составляет примерно 40% от числа интранатальных патологий. Среди основных его причин медики отмечают следующие:
- крупный плод;
- применение внутриполостных акушерских щипцов;
- быстрые и стремительные роды;
- ножное/ягодичное предлежание.
Заподозрить проблемы со здоровьем у ребенка очень легко. Все безусловные рефлексы малыша находятся в угнетенном состоянии. Он не способен брать грудь, глотать. Сдавливание гематомой ствола мозга провоцирует расширение зрачков, судороги. Перечисленные симптомы проявляются в первые трое суток после родов.
Варианты течения заболевания
Различают три основных варианта клинической картины субдуральных кровоизлияний:
- Классическая клиника. Изменение состояния сознания происходит в три фазы: потеря сознания на момент травмы, четкий «светлый» промежуток, повторная утрата сознания. В период восстановления больной сообщает о сильных головных болях, тошноте, головокружении, возможна потеря памяти. Очаговая симптоматика проявляет себя позже, в период углубления оглушения. Тогда же происходит резкое усиление головной боли, развивается рвота.
Очаговые симптомы: чаще всего это мидриаз, расстройства чувствительности, контралатеральная пирамидная недостаточность (недостаточность функционирования мозга, отображающаяся на противоположной стороне от стороны поражения).
Из стволовой симптоматики
: вторичный стволовый синдром (урежение частоты сердечных сокращений, нарушение функции дыхания, тонические судороги).Трехфазность клиники привычнее для подострой формы, нежели для острой. В этих случаях возможно появление эйфории, снижения критики к своему состоянию.
- Вариант со стертой картиной «светлого» промежутка. Первичная потеря сознания может достигать степени комы. Четко выражена стволовая и очаговая симптоматика. Затем происходит частичное восстановление сознания (обычно до оглушения). Через некоторое время больной вновь впадает в сопор или кому, углубляются нарушения жизненно-важных функций. Могут развиться эпилептические припадки, нарастает гемипарез.
- Вариант без «светлого» промежутка. Встречается при множественных, тяжелых травмах головного мозга. Пациент находится в сопорозном состоянии или в коме. Моменты прояснения сознания либо стерты, либо отсутствуют, положительной динамики практически не отмечается.
Клиническая картина
Субдуральное кровоизлияние характеризуется тем, что симптомы проявляются с точным чередованием нескольких фаз.
Сразу после травматического воздействия человек теряет сознание. Такое нарушение обусловлено реакцией организма на острую и внезапную боль, стрессовый фактор. Затем пациент приходит в чувство и начинает жаловаться на слабость и оглушенное состояние. В некоторых случаях клиническая картина дополняется ретроградной амнезией — кратковременной потерей памяти на события, предшествующие травме.
Вторая фаза характеризуется улучшением самочувствия. Далеко не каждый человек после получения повреждения внимательно относится к самочувствию, чтобы посетить врача. Такое пренебрежение собственным здоровьем может привести к более серьезным травмам. Речь идет о тех ситуациях, когда пострадавший садится за руль автомобиля или продолжает работать.
Третья фаза определяется появлением общемозговых, очаговых и менингеальных симптомов. Об этих проявлениях будет рассказано чуть ниже.
Последствия субдуральной гематомы
Возникновение субдурального кровоизлияния сопровождается быстрым смещением мозга и ущемлением его стволовых структур. Субдуральная гематома обычно развивается на фоне тяжелых повреждений черепа и мозга, поэтому прогностически неблагоприятна.
Исход и последствия субдуральной гематомы головного мозга зависят от скорости распознавания кровоизлияния и грамотно выбранной методики лечения. В основе прогноза лежат и другие факторы: возраст пациента, объем кровоизлияния, соматическое утяжеление. Статистика на сегодня говорит о высокой летальности среди таких больных и инвалидизации среди выживших.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0 | 0 | 0.01 | 6 | 6 | 13.8 | 17.4 | 0 | 0 | 0.01 | 3 | 3 | 9.6 | 15.3 |
Лечение
Производится консервативным способом или хирургическим путем, в зависимости от ее вида, объема, а также индивидуальных особенностей пациента. При острой форме чаще показано удаление субдуральной гематомы. Обнаружение смещения и сдавливания мозговых структур – стимул к операции в максимально короткие сроки от момента нанесения травмы (или разрыва сосуда).
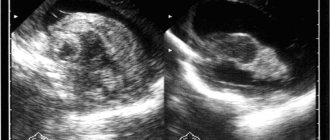
а) При МРТ без контрастирования на снимке определяются очаги скопления жидкости указанные белыми стрелками — подострые субдуральные гематомы. б) При МРТ визуализируются очаги повышенной интенсивности сигнала (указаны стрелками белого цвета), а также очаги пониженной интенсивности МРТ-сигнала (указаны черными стрелками), данные признаки характерны для острых субдуральных гематом.
Абсолютным показанием для оперативного лечения субдуральной гематомы является толщина скопившейся крови более одного сантиметра, определяемая на визуализирующем исследовании (МСКТ, МРТ). Послеоперационный период должен сопровождаться поддерживанием жизненных функций, контролем внутричерепного давления.
Операция показана и при подостром субдуральном кровоизлиянии, если отмечается усиление очаговой симптоматики, появление признаков внутричерепной гипертензии.
Оболочки головного мозга: анатомия
Строение оболочек головного мозга. Источник: golovnayabol.com
Рассмотрим подробнее вопрос анатомии оболочек головного мозга, чтобы наиболее полно представить механизм этого кровоизлияния.
Твердая мозговая оболочка (ТО) выполняет защитную функцию. Она состоит из двух соединительнотканных листков, которые непрочно связаны друг с другом из-за рыхлой клетчатки, расположенной между ними. Ее наружная часть прилегает к черепным костям и является для них надкостницей, а внутренняя вместе с паутинной оболочкой образует узкое и щелевидное пространство, именуемое субдуральным. В нем расположена цереброспинальная жидкость (небольшой объем). От внутренней стороны твердой оболочки отходят отростки, они обособляют структуры головного мозга.
В паутинной оболочке (ПО) отсутствуют сосуды. Она довольно тонкая, располагается поверх борозд мозга и образует возвышения (грануляции), которые проходят в просвет венозных пазух, обеспечивая дренаж ликвора.
От мягкой оболочки (МО) субарахноидальное пространство отделяет паутинную (от лат. Subarachnoidal – подпаутинный). Их скрепляют соединительнотканные пучки, которые, в свою очередь, сильнее всего развиты на вершинах извилин (там две оболочки уже представляют собой единое целое).
Также стоит отметить наличие подпаутинных цистерн – образований, возникающих в результате покрытия ПО больших углублений между разными мозговыми отделами. Они сообщаются с субарахноидальным пространством.
Мягкая оболочка отвечает за кровоснабжение, она плотно связана со структурами мозга, полностью покрывает извилины и проникает вглубь между бороздами. На всем протяжении серое вещество получает кровь из сосудов, расположенных в ней.
Причины
В структуре причин субдуральной гематомы выделяют две большие группы: травматические и нетравматические. Для чего это может быть важно? Для предотвращения повторных возникновений этого вида кровоизлияний. Многие причины являются довольно специфическими и их устраниние является залогом снижения риска повторений таких жизнеугрожающих состояний.
Травматические причины субдуральных гематом:
- Направленная физическая сила (удар).
- Падение с высоты.
- Дорожно-транспортное происшествие.
Нетравматические причины субдуральных гематом (встречается гораздо реже):
- Использование в родах приборов для извлечения плода (щипцы) и как следствие – родовая травма.
- Синдром детского сотрясения – это патология возникает, когда подбрасывают маленького ребенка и происходит сотрясение не фиксированной головы. При этом разрываются мостиковые вены, так как они более растянуты, чем у взрослого человека из-за большей ширины субдурального пространства у ребенка.
- Страдающие алкоголизмом и пожилые люди также подвержены этому заболеванию (у них происходит расширение субдурального пространства из-за атрофии мозга).
- Сосудистая патология (артериальная гипертензия, выраженный атеросклероз, облитерирующий тромбангиит, геморрагический васкулит).
- Снижение давления ликвора (например, при проведении спинномозговой пункции).
- Кисты субарахноидальной оболочки спинного мозга.
- Заболевания, возникающие из-за дефицита витамина K.
- Прием антикоагулянтов и антиагрегантов (лекарственные средства, снижающие свертываемость крови).