Больше полезной информации о других заболеваниях на букву «К» тут: Каузалгия, Киста головного мозга, Кластерная головная боль, Клещевой энцефалит, Кожевниковская эпилепсия, Коллоидная киста III желудочка, Кома, Компрессионная миелопатия, Концентрический склероз Бало, Корешковый синдром, Кортикобазальная дегенерация, Краниовертебральные аномалии, Краниоспинальная опухоль, Краниофарингиома, Кризы при миастении, Кровоизлияние в желудочки головного мозга.
Что означает кровоизлияние в желудочки головного мозга?
Кровоизлияние в желудочки головного мозга — болезнь, являющаяся одной из форм сбоев в работе кровеносной системы мозга. Представленный недуг чаще всего диагностируется в современной медицине. Неврологи говорят, что заболевание вызывает гипертензия артериального типа (лечением которой длительное время пренебрегали), вредные привычки (табакокурение, спиртные напитки, наркотические вещества) употребление фармакологических средств, способных привести к плохому уровню свертываемости кровеносных телец. Для установления заключения врач проводит детальную беседу с пациентом, узнает имеющиеся жалобы и проблемы, а также назначает прохождение определенного перечня тестирований для окончательного утвердительного диагноза. Терапевтическое лечение помогает устранить сформировавшийся отек, стабилизировать работу легких и нормализовать показатель АД.
Диагностика
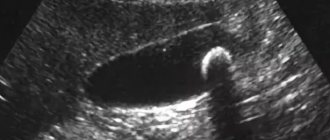
Врач может заподозрить кровоизлияние в мозг по типичным симптомам, особенно если есть их связь с травмами или другими факторами риска. Но золотой стандарт диагностики – КТ мозга. В первые сутки после начала кровоизлияния данные будут наиболее точными, даже более значимыми, чем при МРТ. На томограммах свежие гематомы отчетливо видны, врач может определить их точную локализацию, размеры и форму. Кроме того, он сразу же оценивает, насколько пострадали структуры мозга, оболочки и система циркуляции ликвора.
Если кровоизлияние определяют спустя 3 суток и более, более точным будет уже МРТ. Он лучше определит гематому, в которой кровь уже имеет окисленный, частично распадающийся гемоглобин.
Если это люди молодого возраста, без гипертонии, им могут назначить ангиографию сосудов мозга. Дополнительно проводят ЭКГ, рентген грудной клетки, анализы крови на уровень электролитов, ПТВ с АЧТВ (показатели свертывания).
Краткие сведения
В неврологии подобную болезнь по геморрагическому типу относят к ОНМК. Аномалия обладает разными названиями. Согласно проведенным опросам и среднестатистическим сведениям, полученным от практикующих врачей — описываемое отклонение от нормы стоит на первом месте по числу летального исхода больных на всем земном шаре. Исходя из общедоступной информации, такой процесс может вызвать смерть человека в течение 48 часов после дебюта в 60% случае. Риск значительно увеличивается во время восстановительного периода после перенесения инсультного состояния. Люди, пережившие критический припадок могут в 90% получить кровотечение.
В основном наибольшее количество зафиксированных патологий отмечается у населения пенсионного возраста, возраст которых превысил отметку в 50 лет. Однако, помимо этого, опасность грозит не только лицам с артериальной гипертензией, но и при любых других отклонениях, абсолютно не имеющих ничего общего с уровнем давления.
Виды кровоизлияния
Составление классов описываемого недуга было создано в конце 90-х годов, вследствие чего список был внесен в международные медицинские документы о классификации заболеваний. Опираясь на источник в виде МКБ-10, представленный патологический процесс разделен на несколько форм:
- Субэпендимальная (СЭК).
- СЭК с поражение крайних отделов.
- СЭК с прогрессированием в участки и вещество мозга.
Помимо этого, существует дополнительные отличия ВЖК, которые отличаются по месту локализации:
- Изменения в боковых структурах — начинается из близлежащих мягких полостей и проявляется поэтапным наполнением всего объема с дальнейшим вытеканием в другие области. В случае образования излишка начинается увеличением размеров главного органа, в результате чего прогрессирует симптоматика неврологической природы (при наполнение только одного объекта прогноз специалистов имеет положительный окрас, так как данный процесс схож с паренхиматозным нарушением).
- Расположение в третьем желудочке — виновником становятся медиальные зоны расстройств паренхиматозного характера.
- Очаг воспаления в 4 доле — берет начало из дорсального периметра ствола или мозжечка.
Степени внутрижелудочкового кровоизлияния у взрослых людей
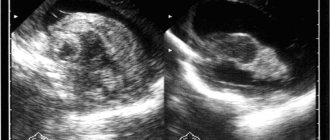
Доношенному ребенку для диагностики нозологии назначаются три клинико-инструментальных метода – КТ, УЗИ, МРТ.
Степень внутрижелудочкового кровотечения по результатам УЗИ:
- Субэпиндимарное кровотечение не более десяти процентов объема ткани – первая стадия;
- Заполнение кровью желудочка на 40-50% — вторая стадия;
- Перивентрикулярное кровоизлияние свыше 50% объема – третья стадия.
Некоторые классификации содержат IV степень, при которой прослеживается обширное вентрикулярное заполнение с паренхиматозным кровоизлиянием.
Магнитно-резонансная и компьютерная томография детей выявляет вентрикуломегалию, внутримозговые инфаркты. При воспалительных процессах исследование спинномозговой жидкости позволяет выявить нарушение состава ликвора.
Степени вентрикуломегалии:
- Легкая;
- Умеренная;
- Тяжелая.
Расширение желудочка при первой стадии достигает 1 см. При тяжелой степени вентрикуломегалия более 1,5 см.
Благоприятный прогноз прослеживается при первой степени патологии, когда процесс распространяется по герминальному матриксу. Хирургическое лечение проводится редко, так как консервативными препаратами удается ликвидировать последствия.
При третьей степени развивается отек мозга, вентрикуломегалия. По информации некоторых ученых – внутримозговая гематома является продолжение кровоизлияния в боковые желудочки.
Рентгенологические степени ВЖК:
- Первая степень – скопление крови под желудочковой выстилкой без проникновения внутрь;
- ВЖК второй степени – кровь проникает внутрь вентрикулярного пространства, но не происходит расширения полости;
- Заполнение более половины просвета – третья степень;
- Распространение крови за пределы вентрикулярного пространства с обширным пропитыванием, повреждением нервных оболочек – четвертая рентгенологическая степень.
Стадии геморрагического пропитывания мозга у недоношенных детей:
- Разрушение стенки третьего желудочка с перифокальным массивным кровоизлиянием, заполнением вентрикулярного пространства, некротическими изменениями мозговой паренхимы;
- Миграция крови из бокового желудочка с заполнением полости третьего желудочка, увеличением объема головного мозга;
- Преобладание паренхиматозных очагов вблизи зрительного бугра с последующим быстрым нарастанием симптоматики с повреждением подоболочечным полостей, переднего и заднего рога;
- Заполнение исключительно бокового желудочка;
- Обширные внутримозговые геморрагии со смещением ствола мозга, развитие контралатеральной гидроцефалии;
- Кровотечение в третий желудочек, зрительный бугор;
- Геморрагическое пропитывание мозжечка с распространением в III желудочковое пространство. Имеет высокую летальность.
Морфологическая классификация стадий внутримозговой геморрагии:
- Субэпиндемальное;
- Интравентрикулярно-субэпиндемальное;
- Перивентрикулярно-интравентрикулярное-субэпиндемальное.
Последний вариант характеризуется повреждением ствола, увеличением внутричерепного давления, нарушением дыхательной активности.
Главные факторы появления и признаки
Существует две стадии кровотечения — первичная и вторичная. ПВГ, связывают с артериальными проблемами организма или амилоидозом в церебральных сосудах, поэтому они диагностируется в редких ситуациях. Исходя из некоторых данных, подобная аномалия встречается раз на 300 больных. Второй вариант КЖМ формируется при неправильном употреблении определенных медикаментов (например, веществ-антиагрегантов или препаратов фибринолитического плана), наличии новообразования, способное к прорыву, раковых опухолях.
При такой болезни у пациента замечается стремительный рост угнетения мышления. Обычно, коматозное состояние появляется после инсульта в первые часы. Только при поэтапном течении недуга и самое главное минимального количества выделяемой жидкости, сознание особи долгое время сохраняется в стабильности и снижается постепенно.
Зачастую, кровотечение наступает вместе с:
- менингеальными проявлениями и рвотными рефлексами.
- Сверхсильным выделением пота.
- Дрожанием, схожим по природе с ознобом.
- Изменение цвета кожного покрова.
- Аномальные скопления кровеносных телец в сосудистых протоках, возникающие в области лица, на туловище, руках и ногах.
- Изначальное снижение температуры тела, а вследствие стремительный скачок достигающий отметки выше 40 градусов.
Типичным симптомом при таком нарушении в организме считается снижение тонуса мышечной ткани, которое проявляется в форме горметонического синдрома или необратимой стадии комы. В первом способе начинается приступ увеличения мышечной активности в воспаленном очаге. Подобный признак проявляется из-за внешних условий. Во втором — деформации развиваются исключительно в разгибательных слоях. Больной принимает лежачую позу и выгибает дугообразно спину, при этом отклонив голову. Верхние конечности сцеплены, а предплечья обращены вовнутрь. Также, может сопровождаться парезом в противоположных конечностях от патологии, образование рефлексов в сухожилиях, присутствие аномалий и отсутствие действий брюшного отдела, нарушение работоспособности тазовой области и ее органов.
Во время болезни, которая локализуется в третьем отсеке — возникают трудности при дыхании и в функционировании системы кровообращения, а синдром горметонии обладает двусторонней силой. При отклонении, расположенном в четвертом желудочке вызывается икота и проблемы с глотанием слюны, неконтролируемых движений не наблюдается, а признаки горметонии менее заметны. В случае если у больного описываемый процесс продолжается долгое время, то начинается увеличение количества жидкости, что провоцирует рост ВД, отечности и сдавливания нервных участков, несущих ответственность за жизнеобеспечение всего тела. Дополнение выступает расстройство сердца и сосудистой системы.
Геморрагический инсульт (гипертензивное внутримозговое кровоизлияние)
Отделение неотложной нейрохирургии > Заболевания
Геморрагический инсульт (гипертоническое внутримозговое кровоизлияние) — полиэтиологическая нозологическая форма, характеризующаяся преимущественно паренхиматозным кровоизлиянием.
Лечение больных с геморрагическим инсультом является важной социальной, медицинской и экономической проблемой. На долю геморрагического инсульта приходится 8-20% всех больных с острыми нарушениями мозгового кровообращения. Заболеваемость геморрагическим инсультом составляет 10-35 на 100000 населения и увеличивается с возрастом. Для этого заболевания характерна наиболее высокая летальность и инвалидизация среди всех подгрупп острых нарушений мозгового кровообращения. Летальность в течение первого месяца после кровоизлияния составляет 30-60%, а 2/3 выживших больных остаются инвалидами.
Этиология и патогенез геморрагического инсульта
Основной причиной геморрагического инсульта является гипертоническая болезнь и связанная с ней микроангиопатия. Длительная артериальная гипертензия способствует формированию липогиалиноза, а в последующем и фибриноидного некроза стенок перфорантных артерий, характеризующихся отсутствием анастомозов с другими сосудами (рис.1). При повышении артериального давление происходит разрыв стенок этих сосудов с формированием гематом (путаменальные, мозжечковые, субкортикальные) или геморрагическое пропитывание компонентами крови таламических и стволовых отделов мозга через патологически измененные сосудистые стенки. Такие кровоизлияния называют гипертензивными (первичными).
Значительно реже причиной внутримозговых кровоизлияний (вторичных) являются разрывы сосудистых мальформаций, васкулопатии, кровоизлияния в опухоли, нарушения свертываемости крови.
После внутримозгового кровоизлияния в перигематомной области снижается кровоток, однако благодаря сниженному метаболизму она не страдает от ишемии. Продукты распада кровоизлияния вызывают развитие цитотаксического, а после нарушения гематоэнцефалического барьера и вазогенного отека. Развивается воспалительная реакция, апоптоз и некроз нервной ткани в перигематомной области. Формирование перигематомного отека усиливает сдавление, дислокацию головного мозга.
Клиническая картина и диагностика геморрагического инсульта
Для гипертензивных внутримозговых кровоизлияний характерно острое течение заболевания, наличие общемозговой, менингеальной, очаговой, дислокационной симптоматики. Клиническая картина заболевания определяется прежде всего локализацией геморрагического инсульта. Наиболее часто гипертензивные гематомы располагаются в скорлупы (55%), реже субкортикально (15%), в зрительном бугре (10%), мозжечке (10%), стволе головного мозга (10%).
Методы инструментальной диагностики геморрагического инсульта: рентгеновская компьютерная томография, магнитнорезонансная томография, церебральная ангиография, регистрация акустических стволовых вызванных потенциалов, электрокардиография, эхо- кардиография.
Церебральную ангиографию проводят для исключения аневризмы или сосудистой мальформации пациентам молодого возраста (до 45 лет), при отсутствии в анамнезе артериальной гипертонии, при наличии базального субарахноидального кровоизлияния и при субкортикальной локализации гематомы.
Хирургическое лечение геморрагического инсульта
Цели хирургического лечения:
- уменьшение масс-эффекта
- снижение локального и общего внутричерепного давления
- уменьшение высвобождения из гематомы нейротоксических веществ.
Задачи хирургического лечения:
- Максимально полное удаление сгустков крови
- Минимальное повреждение окружающей паренхимы мозга.
Операция необходима, если у пациента имеется:
- субкортикальное или путаменальное кровоизлияние объемом более 20-30 см. куб. или диаметром более 3 см, приводящее к дислокации мозга и выраженному неврологическому дефициту;
- гематома мозжечка объемом более 10-15 см куб., приводящая к компрессии ствола мозга и/или окклюзионной гидроцефалии;
- гематома таламуса, сопровождающаяся гемотампонадой боковых желудочков и окклюзионной гидроцефалией.
Обсуждается целесообразность хирургического вмешательства при:
- таламической гематоме объемом более 10 мл, сопровождающейся неврологическим дефицитом;
- гематоме моста, сопровождающейся грубым неврологическим дефицитом.
Для лечения гипертензивных кровоизлияний применяют открытое хирургическое вмешательство путем краниотомии, пункционные операции (аспирация и локальный фибринолиз, эндоскопическая аспирация гематомы и их сочетание) и дренирование желудочков мозга. Открытое хирургическое лечение в настоящее время используют не более чем у 25% больных. Оно показано тогда, когда гематома расположена близко к поверхности мозга. При этом вмешательство не наносит дополнительную травму мозгу пациента. При глубинных кровоизлияниях в большие полушария мозга или в мозжечок к открытому вмешательству приходится прибегать как к жизнеспасающей операции у больных, находящихся в тяжелом состоянии.
У большей части больных – около 75% – для эвакуации гематом применяют малотравматичные пункционные операции. Через небольшое трепанационное отверстие в гематому вводят инструмент диаметром 2-7 мм и одномоментно или в течение времени аспирируют ее через специальный катетер или эндоскоп. Точность попадания инструмента в гематому обеспечивается современными навигационными системами (ультразвуковыми, электромагнитными или инфракрасными). Компьютерные томограммы пациента загружают в навигационную станцию, строят виртуальную модель расположения кровоизлияния и во время операции хирург в режиме реального времени может наблюдать расположение гематомы и хирургического инструмента относительно друг друга.
Рис. Изображение с экрана навигационной станции. Левый верхний квадрат – реальное изображение хода операции с эндоскопа. Остальные три квадрата отображают виртуальную картину расположения эндоскопа (синяя линия) относительно гематомы (обведена сиреневым цветом) на этапе наведения инструмента на цель.
При развитии окклюзионной гидроцефалии проводят дренирование желудочков мозга. Если желудочки тампонированы сгустками крови и только дренирование не приводит к регрессу водянки мозга, то оно дополняется локальным фибринолизом сгустков крови. К наиболее современным методам хирургии геморрагического инсульта можно отнести видеоэндоскопический. Нейроэндоскопы позволяют как под контролем зрения, так и под виртуальным контролем навигационной станции осуществлять малотравматичное удаление даже значительных по размеру кровоизлияний.
Противопоказания к хирургическому лечению.
Абсолютные:
- нарушение бодрствования до комы;
- нестабильная гемодинамика.
Относительные:
- тяжелая соматическая патология (коагулопатия, сахарный диабет, сердечно-легочная и почечная недостаточность в стадии декомпенсации);
- высокое, некорригируемое артериальное давление;
- возраст больных старше 70-75 лет
В течение последних 30 лет ежегодно в НИИ скорой помощи им. Н.В. Склифосовского оперируется более 35 – 50 пациентов с геморрагическим инсультом. Для удаления гематом используются микрохирургический и эндоскопический методы и различные системы нейронавигации. Проведение своевременного комплексного обследования и нейрохирургического лечения позволяет добиться хорошего исхода заболевания у большинства пациентов и послеоперационной летальности менее 20%. Сотрудники клиники нейрохирургии регулярно организуют мастер-классы по хирургическому лечению геморрагического инсульта. Выступают на всероссийских и международных конференциях с результатами проводимых исследований.
Диагностические методики
Для установления корректного заключения экспертам потребуется провести оценочную проверку анамнеза человека, то есть выяснить присутствие болезней крови, перенесенные прежде инсульты геморрагической природы, какие именно лекарства принимал пациент, которые поспособствовали плохой свертываемости и прочее. Кроме того, доктора проводят стандартный осмотр и предписывают прохождение дополнительных тестирований для создания полноценной картины.
Нужно понимать, что в случае вероятности развития аномалии, стоит в экстренном порядке направиться в ближайшие медицинский центр для оказания профессиональной клинической помощи. Также, специалисты не исключают того, что больному придется проводить реанимационные мероприятия по пути в лечебное учреждение. В стационарном корпусе врачи выписывают направления на такие процедуры:
- МР-сканирование или компьютерную томограмму, в зависимости от наличия противопоказаний.
- Сдача кровеносных телец для проведения анализа, во время которого будет отчет о числе тромбоцитов в организме.
- Коагулограмное обследование.
- Электрокардиограмма.
- Проверяют показатели АД.
Если у медиков нет возможности сделать человеку магнитно-резонансную или компьютерную диагностику из-за коматозного состояния, то предписывается проведение Эхо-энцефалографии. В определенных моментах может понадобиться совершение люмбальной пункции в целях отличия геморрагии, провоцирующей попадание жидкости в спинномозговое вещество от инсульта ишемического плана.
Существует ли профилактика внутримозговой гематомы
Обычно профилактические мероприятия по предупреждению внутримозговой гематомы сводятся к максимальному исключению провоцирующих ее факторов (особенно при потенциальной предрасположенности к геморрагическому инсульту). Поэтому доктор может рекомендовать пациенту:
- контроль за артериальным и внутричерепным давлением
- отказ от вредных привычек (в частности, курения и злоупотребления алкоголем)
- практику релаксации (для успешного преодоления стрессового состояния)
- умеренные физические упражнения и прогулки
Важно помнить, что внутримозговая гематома – очень коварная из-за своих последствий патология. Именно поэтому так важно для больного своевременное обращение в современную клинику для грамотной диагностики и лечения.
Опытные специалисты медицинского всегда готовы придти Вам на помощь при малейших подозрениях на этот недуг! Не теряйте драгоценного времени и будьте здоровы!
Варианты лечения
Первым пунктом для медицинских сотрудников стоит скорейшее оказание первой неотложной помощи и незамедлительное проведение лечения базисного уровня — стабилизация функций сердца и легких, а также осуществляется мониторинг отметки АД, регулирование постоянного течения внутренних процессов тела.
Помимо этого, доктора предписывают терапию для избавления от симптомов: введение внутривенным путем инъекций, обладающих противосудорожным эффектом, а также способствующих рассасыванию отеков и нормализации давления (в дополнении может использоваться лекарственный препарат для остановки рвоты). Для полноценной остановки кровотечения в настоящее время лечебный план находится в разработке у наиболее квалифицированных ученых. Патогенный вариант предусматривает поддержку оптимальных цифр артериального давления и выкачки лишней крови при помощи операционного вмешательства. К таким процедурам относят:
- Использование средств, оказывающих нейротрофическое действие и повышающие обмен веществ.
- Прием антиоксидантов (включающих витамин Е) и веществ блокирующих кальциевые протоки.
Хирургический прием подбирается в индивидуальном порядке.