Нарушение нормального функционирования головного мозга, которое наступает после механической травмы черепа и не имеет в основе сосудистых патологий, называется сотрясением мозга. Подобное расстройство наступает у 60-70% людей, так или иначе травмировавших голову.
Сотрясение головного мозга относится к категории нетяжелых видов ЧМТ (повреждение черепных костей и/или мягких тканей, именуемое черепно-мозговой травмой), наиболее распространенных в медицинской практике. Характеризуется развитием общемозговой и/или нестойкой очаговой неврологической симптоматики, обычно довольно быстро проходящей.
Травма есть, симптомов нет
Как понять, что получил ЧМТ, если не потерял сознание?
Александр Боровский:
— Что касается травм у взрослых (с детьми по-другому), если человек ударяется головой настолько сильно, что получает ЧМТ, то, как правило, теряет сознание. Он может и не заметить, что «отключился». Если человек потерял сознание даже на несколько секунд и/или у него есть тошнота и рвота, с наличием факта травмы головы — это признак ЧМТ как минимум легкой степени. Независимо от степени тяжести пациенты с подобными травмами должны наблюдаться в больнице. Почему это важно? Из-за возможного отсроченного ухудшения состояния пациента.
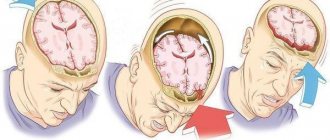
Период мнимого благополучия, до развития вторичной симптоматики, называют светлым промежутком. В голове надрывается сосуд или происходит небольшой перелом, который не ощущается, нет внешних повреждений. Такое вероятно, если, к примеру, на момент ДТП на голове пострадавшего был шлем или шапка. Кровотечение приводит к формированию внутричерепной гематомы и может спровоцировать отсроченное сдавление мозга. В этом случае человек теряет сознание уже не от сотрясения, а от сдавления и дислокации головного мозга. Тут без посторонней помощи в сознание человек уже не придет. Если успеют довезти до больницы и прооперировать, ему повезет.
Если в больницу все-таки не обращаться, дадут ли о себе знать такие травмы в будущем?
— Последствия тяжелой ЧМТ можно сравнить с последствиями инсульта. Тяжелая ЧМТ часто приводит к неврологическим нарушениям. Чтобы вернуть утраченные функции, пациентам понадобится длительная реабилитация.
Вовремя начатое лечение ЧМТ средней степени помогает вернуть утраченные функции в течение месяца. Игнорирование симптомов может привести к инвалидизации.
Однократно полученная легкая черепно-мозговая травма проходит без последствий в среднем через неделю, но повторные сотрясения головного мозга опасны. Это особенно актуально для боксеров, ведь нокаут – это как минимум сотрясение мозга. За свою жизнь спортсмены переносят их достаточно много. Постепенно накапливаясь, повреждения мозга в конце концов приводят к деменции, которая проявляется клинически в виде рассеянности внимания, очаговой неврологической симптоматики. Когда мы госпитализируем пациента с легкой ЧМТ, его не столько лечат, сколько наблюдают за состоянием, чтобы легкая травма не переросла в тяжелую. А для восстановления нужен, по большему счету, только психоэмоциональный покой, иногда обезболивающие средства.
Лечение ЧМТ и последствий травм мозга
В остром периоде проводят противоотёчную, нейрометаболическую, нейропротективную, симптоматическую терапию, которая заключается в подборе нескольких лекарственных средств предлагаемых как в виде таблетированных препаратов, так и в форме инъекций ( капельных и внутримышечных).
Такое лечение проводится около месяца. После чего пациент остаётся под наблюдением своего лечащего врача, в зависимости от тяжести ЧМТ, от полугода до нескольких лет.
В течение минимум трёх месяцев после ЧМТ строго воспрещается приём алкогольных напитков и тяжёлые физические нагрузки.
Кроме традиционных методов лечения ЧМТ, существуют не менее эффективные методы:
- иглорефлексотерапия,
- остеопатия.
В комплексе с лекарственной терапией и физиотерапией эти методики могут оказать более выраженный и быстрый эффект. Однако, в некоторых случаях они бывают противопоказаны к применению.
Всем известен тот факт, что лечение должно быть комплексным, и чем больше методик будет использовано во время лечения, тем лучше.
После окончания курса лечения пациент обязательно должен быть под наблюдением доктора, и в последующем ему могут понадобиться повторные курсы, как правило, раз в пол года.
Хроническая гематома у пожилых
Любой синяк постепенно исчезает, когда гематома рассасывается. Почему в полости черепа острая гематома иногда переходит в хроническую?
Александр Боровский:
— Хроническая гематома может быть следствием черепно-мозговой травмы, такое чаще встречается у пожилых людей. Например, человек несильно ударился головой и забыл об этом инциденте. Через 10-14 дней гематома приобретает хроническую форму.
У людей преклонного возраста с годами объем мозга становится меньше внутричерепного объема, появляется много свободных ликворных пространств. После травмы небольшое кровотечение не приводит к сдавлению мозга, поэтому возможно бессимптомное течение. Со временем кровь распадается на составляющие. Фибрин, который содержится в крови, выпадает, формируя капсулу вокруг гематомы. Капсула работает, как полупроницаемая мембрана, затем разрушаются эритроциты, выделяются крупные молекулы белка. По осмотическому градиенту в полость гематомы начинает поступать вода из окружающих тканей.
Еще одной опасностью является увеличение объема гематомы за счет новых кровоизлияний из вновь образованных сосудов капсулы. Когда она сильно вырастает (2-3 см толщиной и по объему может быть более 300 мл), возникают симптомы, например, появляется головная боль, отказывает рука или нога, нарушается речь, сознание.
К слову, есть и другие факторы, способствующие образованию хронических гематом: прием антикоагулянтов, заболевания сосудов и др.
Периоды, последствия и осложнения ЧМТ
Так называемая травматическая болезнь включает в себя три периода:
- Острый (длительность 2 недели – 2,5 месяца) – выработка реакций защиты на повреждающий фактор.
- Промежуточный (длительность 6 месяцев – 1 год) – процесс лизиса и репарации в поврежденных зонах.
- Отдаленный или заключительный (длительность 2–3 года, при осложнениях – вплоть до конца жизни) – завершение дегенерации тканей и восстановления функций.
Осложнения при ЧМТ в острой фазе:
- Нарушение функции респираторной системы (угнетение дыхания и расстройство газообмена).
- Проблемы с центральным и регионарным (церебральным) кровообращением.
- Геморрагические осложнения (инфаркт мозга, внутричерепные кровоизлияния).
- Дислокация (смещение) отделов мозга.
- Осложнения гнойно-воспалительного характера: внутричерепные (абсцессы, остеомиелит, менингиты, энцефалиты), внечерепные (воспаление легких, к примеру).
Возможные последствия ЧМТ:
- Параличи конечностей (частичные, полные) с одной или двух сторон.
- Утрата зрения, слуха, способности к речи, глотанию, дыханию.
- Утрата (ослабление) контроля над функцией тазовых органов (пациент не способен контролировать процессы мочеиспускания и дефекации).
- Тремор (дрожание) в конечностях.
- Частичная утрата памяти, ухудшение внимания, изменение характера и другие последствия, связанные с высшей нервной деятельностью (как правило, после комы).
В отдаленный посттравматический период возможно развитие эпилепсии (приобретенная эпилепсия), окклюзионной гидроцефалии, неврозов, паркинсонизма. Также не редки случаи арахноидита, арахноэнцефалита (заболевание ЦНС –серозное (негнойное) воспаление паутинной оболочки головного или спинного мозга).
ЧМТ у детей имеют свои особенности
Сегодня в Минске детскими черепно-мозговыми травмами занимаются специалисты РПНЦ неврологии и нейрохирургии, до 2010 года маленькие пациенты поступали и в БСМП, на базе которой было детское нейрохирургическое отделение.
Реакция организма ребенка на травму отличается от реакции взрослого в силу анатомо-физиологических особенностей мозга и черепа в детском возрасте. Клинические проявления ЧМТ иногда носят стертый характер.
Совсем маленькие дети не могут пожаловаться, где болит, описать симптомы, поэтому сложно собрать анамнез. Врачи могут опираться только на слова матери или других очевидцев травмы. Если у ребенка в возрасте до года случилась травма головы, пусть даже он упал с небольшой высоты и маме показался удар незначительным, показать врачу ребенка нужно обязательно. Дети до 3 лет госпитализируются вместе с мамой.
Некоторые ошибочно считают, что дети легче переносят ЧМТ из-за несформировавшегося черепа, который еще не успел закостенеть. Это не так. У малышей мозг очень гидрофильный, чувствительный к ударам, ушибам и сотрясениям. Родничок и несформированные костные швы никоим образом не спасают от повышения внутричерепного давления при травме.
Родителям нужно обращать внимание на следующие симптомы после травмы головы: изменение поведения (стал вялым, сонливым, странным), тошнота, рвота, головная боль, головокружение, судороги, тем более кровотечение или выделение прозрачной жидкости из уха или носа, синяки под глазами. Симптомы могут возникнуть сразу или в течение суток.
Замечайте, когда малыш заплакал: сразу или спустя какое-то время после падения. Если вы не видели собственными глазами момент травмы, то могли пропустить время потери сознания и даже не догадываетесь о ЧМТ. Важно после травмы следить за аппетитом и активностью ребенка. Любой из вышеперечисленных симптомов – повод для немедленного обращения к врачу.
Лечение травм головного мозга
При каждом типе поражения мозга проводится определенный вид лечения, причем варианты лечения довольно сложны и разнообразны. Решение о типе лечения принимают несколько врачей и только с согласия самого пациента или его представителя.
На положительный результат лечения влияет фактор распознавания заболевания. Если заболевание было обнаружено на ранней стадии, то лечение будет проведено успешно. В противном случае могут потребоваться специальные схемы лечения. Как правило, врачи используют комплексные методы излечения пациентов с поражениями головного мозга.
Куда обращаться при ЧМТ
Если есть рана на голове, нужно обратиться к хирургу, чтобы зашить ее, а он уже должен определить, необходима ли КТ и консультация нейрохирурга. Если раны нет, но беспокоит рвота или другие симптомы черепно-мозговой травмы, обращаемся к нейрохирургу, а в районных больницах к неврологу, травматологу или хирургу.
Согласно инструкции № 1110 о порядке организации оказания медицинской помощи пациентам с черепно-мозговой травмой, такая помощь осуществляется этапно: на догоспитальном этапе; в приемном отделении больничных организаций здравоохранения; в специализированных нейрохирургических отделениях областных, городских и межрайонных больниц, в хирургических и травматологических отделениях с закрепленными койками для лечения пациентов с ЧМТ областных, городских, межрайонных и районных больниц; в палатах интенсивной терапии и отделениях анестезиологии и реанимации областных, городских, межрайонных и районных больниц.
Все пациенты с легкой ЧМТ должны быть госпитализированы. Если нет возможности сделать КТ, необходимо наблюдать их в условиях больницы как минимум 5 суток.
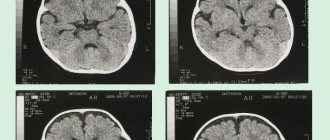
Компьютерная томография головного мозга — главный метод исследования пациентов с ЧМТ. Он позволяет определить внутричерепные гематомы и геморрагический инсульт, исключить опухоль или, например, ишемический инсульт.
Если пострадавший отказывается от госпитализации?
Александр Боровский:
— Отказ пациента от госпитализации при поврежденном головном мозге юридической силы не имеет. Пострадавший может находиться в неадекватном состоянии, не способен принять правильное решение, не понимать всей опасности отказа от госпитализации для его здоровья. А принудить его к госпитализации врач не имеет права, если пациент в сознании и отказывается от медицинской помощи. Силой не госпитализируем. Пытаемся максимально доходчиво объяснить, что ему грозит. Возможно, через родственников. Если пациент самовольно уходит, мы передаем актив в поликлинику по месту жительства, иногда обращаемся за помощью в милицию.
В каком случае сообщают в правоохранительные органы о привезенном в больницу пациенте с ЧМТ?
Если есть подозрение на криминальный характер травмы, в правоохранительные органы сообщается в обязательном порядке. Если пациент поступает без сознания, и невозможно выяснить обстоятельства, при которых получена травма, также передается сообщение в милицию. О пациентах, получивших травму в ДТП, сообщаем в ГАИ.
Психические нарушения при черепно-мозговой травме
1. Нарушения сознания
Черепно-мозговая травма (ЧМТ) в России ежегодно регистрируется у четырех человек из 1 тыс. Наиболее частыми являются бытовой, криминальный и дорожно-транспортный виды травматизма. По характеру повреждения мозга различаются очаговая, диффузная и сочетанная формы ЧМТ. По тяжести — легкая (сотрясение и легкий ушиб мозга — 83% всех ЧМТ), среднетяжелая (ушиб мозга средней тяжести — 8–10% всех ЧМТ) и тяжелая (тяжелый ушиб и сдавление мозга — 11% всех ЧМТ). Выделяют острый, промежуточный и отдаленный периоды течения травматической болезни. Психические нарушения наблюдаются практически во всех случаях ЧМТ, и эти нарушения весьма разнообразны.
В остром периоде ЧМТ главными нарушениями являются синдромы угнетения сознания: умеренное и глубокое оглушение, сопор и кома.
| | Нередко симптомы различных психических расстройств, таких, как шизофрения, также проявляются и при ЧМТ. Именно поэтому необходима комплексная диагностика для постановки диагноза |
Умеренное оглушение — самое легкое угнетение сознания, выявляются замедление движений и речи, удлинение пауз между вопросами врача и ответами пациента. Снижено активное, а также пассивное внимание. Ответы на вопросы неполные, неточные, возможны ошибки, касающиеся ориентировки в месте и времени. Лицо маловыразительное, жестикуляция угнетена. Такое состояние появляется сразу же после легкой ЧМТ. Возможна частичная конградная амнезия. Характерны колебания ясности сознания. Синоним — обнубиляция.
Глубокое оглушение или сомноленция. Характеризуется нарастающей после ЧМТ сонливостью, вялостью, замедлением речи, движений, утратой экспрессивных актов (и эмоций). Контакт с пациентом еще возможен, но приходится повторять вопросы или тормошить пострадавшего, чтобы привлечь его внимание. Ответы следуют не сразу и часто ограничиваются словами «да» или «нет». Выясняется, что пациент дезориентирован в месте и времени, неточно ориентирован в обстановке, но в собственной личности и в ситуации ориентирован верно. Реакция на боль сохранена, пациент может показать, где ощущает ее. Контроль за функциями тазовых органов ослаблен. Конградная амнезия такова, что пациент вспоминает совсем немногое из того, что происходило и воспринималось им в период оглушения, который длится до 20–30 минут и более. Выход из оглушения постепенный, с колебаниями ясности сознания.
Сопор — угнетение сознания, при котором речевой контакт с пациентом полностью прерывается, он не понимает обращенных к нему вопросов и не отвечает на них. Пациент еще реагирует на громкий звук, болевые раздражения, открывает при этом глаза, отвечает гримасой боли, тянется рукой к месту боли. Сохраняется элементарное узнавание: при звуках голоса близкого человека сердцебиение пациента учащается, лицо краснеет. Мышечный тонус снижен. Кожные рефлексы отсутствуют. Корнеальные, зрачковые и конъюнктивальные рефлексы сохранены, сухожильные и периостальные — достаточно живые. Предоставленный себе пациент лежит молча, закрыв глаза, не двигаясь либо совершая простые автоматизированные движения. Сопор возникает при ЧМТ, приближающейся к среднетяжелой, может длиться десятки минут. Выход в ясное сознание постепенный, минуя состояние оглушения. Конградная амнезия полная.
Кома — состояние полного выключения сознания и психической активности, вывести из которого пациента невозможно. Конградная амнезия тотальная. Различают три степени комы. Умеренная кома (кома I степени) проявляется тем, что сохранена реакция на боль. Это реакция в виде защитных движений сгибания, разгибания конечностей или некоординированной дистонии. Затруднено глотание. Зрачковые и роговичные рефлексы сохранены, брюшных нет, сухожильные и периостальные вариабельны, нарушения дыхания и сердечно-сосудистой деятельности незначительны. Глубокая кома (кома II степени) характеризуется абсолютной утратой реакций на любые внешние раздражители и угнетением большинства рефлексов. Вызываются патологические рефлексы, появляются менингеальные симптомы.
Отсутствует глотание. Пульс слабый, аритмия, снижение артериального давления. Нарушено дыхание, контроль функций тазовых органов утрачен, нарушения мышечного тонуса варьируют от диффузной атонии до горметонии. Мидриаз, может быть односторонним. Терминальная кома (кома III степени) проявляется выраженными нарушениями спинальных, бульбарных и корково-подкорковых функций. Грубо, до апноэ нарушено дыхание. Резчайшая тахикардия. АД на критическом уровне или не определяется. Диффузная мышечная атония, двусторонний фиксированный мидриаз.
Выход из комы происходит в обратном порядке, при этом он может остановиться на неопределенное время на разных этапах. Для контроля выхода из комы рекомендована шкала стадий этого процесса (Доброхотова и др., 1985; Зайцев, 1993). Состояние комы определяется как первая стадия. Вторая стадия — это открывание глаз, или вегетативный статус. Третья стадия — фиксация взора и слежение, т. е. акинетический мутизм. Четвертая стадия — различение близких, т. е. акинетический мутизм с эмоциональными реакциями. Пятая стадия — понимание речи и выполнение инструкций, т. е. мутизм с пониманием речи.
Шестая стадия — восстановление собственной речевой деятельности, т. е. синдром реинтеграции долго отсутствовавшей речи. Седьмая стадия — восстановление словесного общения, т. е. амнестическая спутанность. Восьмая стадия — синдром мнестико-интеллектуальной недостаточности. Девятая стадия — психопатоподобные синдромы. Десятая стадия — неврозоподобные расстройства. Данная шкала с известными оговорками может быть положена в основу описания других психических нарушений при ЧМТ (исключая оглушение сознания).
2. Вегетативный статус
Данная стадия, как и следующая — акинетический мутизм, нередко представляют собой обратимые посткоматозные состояния, даже если они длятся до 10 лет и более. Обратимый вегетативный статус есть состояние относительной стабилизации висцеровегетативных функций, начинающееся после комы с момента первого открывания глаз и завершающееся слежением взора. Впервые описано Е.Кречмером (1940) под названием «апаллический синдром». Обратное развитие вегетативного статуса совершается поэтапно. Этап разрозненных реакций отличают краткие периоды бодрствования, когда пациент лежит с открытыми глазами.
Чаще он это делает днем. Глазные яблоки неподвижны либо «плавают». Руки согнуты, приведены к туловищу, ноги разогнуты. Возможны экстрапирамидные явления, жевательные, сосательные, глотательные движения. Уринация и дефекация непроизвольны. Реакции на разного рода раздражители разрозненны. При позитивной динамике на дотрагивание к нему пациент реагирует учащением и усилением жевания, а в ответ на боль совершает хаотические, а затем и направленные к месту боли движения. Другими словами, он уже демонстрирует простейший сенсомоторный акт. Этап реинтеграции простейших сенсорных и моторных реакций характеризуют более длительные периоды бодрствования, которые можно поддерживать кормлением и другими процедурами. Становится отчетливой тенденция к формированию нормального цикла сон-бодрствование.
Угадываются реакции пациента на близких людей — это, например, гиперемия лица, усиление жевания, вокализация типа мычания и др. Появляется и потом становится постоянным беспокойство перед уринацией, а также дефекацией. Постоянны и движения к месту боли. Все более живыми и устойчивыми делаются реакции на позывы к уринации, на голоса и дотрагивания близких людей, последних пациент как будто отличает от незнакомых. Возвращаются некоторые спонтанные движение, иногда стереотипные.
Этап реинтеграции простейших психомоторных и психосенсорных реакций обнаруживает себя более длительным дневным бодрствованием, стойким оживлением перед уринацией, дефекацией и успокоением после этих отправлений. Становятся отчетливыми мимические выражения страдания, отвращения, появляются первые признаки дифференциации запахов, вкуса, съедобного и несъедобного. При дотрагивании к себе пациент начинает совершать определенные движения, например открывает рот, если ложкой прикасаются к его губам. Его можно научить подносить руку ко рту. Разнообразятся спонтанные движения, постепенно приобретающие свойство произвольности.
Становятся четкими реакции на близких. Именно на них он начинает фиксировать взор, сначала иногда и на очень короткое время, а постепенно — чаще и длительнее. Затем восстанавливается слежение взором. Цикл сон-бодрствование становится близким к нормальному.
В ряде публикаций приводятся результаты наблюдения за пациентами, длительное время находившимися в вегетативном статусе. Установлено, что чаще всего в дальнейшем у них наступает глубокая инвалидизация.
3. Акинетический мутизм
Это состояние с акинезией и мутизмом, в благоприятных случаях завершающееся восстановлением двигательной активности, понимания речи и собственной речевой деятельности (либо выявлением афазии). Вначале восстанавливается понимание речи. Бодрствуя, пациенты лежат с открытыми глазами, поворачивая взор и голову в сторону источника звука или света. Постепенно дифференцируются их мимические реакции на слова с разным смыслом. Выполняются простейшие, а затем и более сложные просьбы, ускоряются движения. Отсутствие понимания речи указывает на факт сенсорной афазии. Далее восстанавливается собственная речь. Это происходит на фоне все большего разнообразия активных движений. Первое слово редко бывает спонтанным и произносится очень нечетко. Эпизоды произнесения фонем и слов постепенно учащаются, затем вербализация становится спонтанной. Появляется фразовая речь, в итоге восстанавливается речевой контакт. По мере восстановления активной речи расширяются и формы произвольной двигательной активности. Отсутствие активной речи свидетельствует о моторной либо динамической афазии.
Помимо акинетического у пациентов может возникать и гиперкинетический мутизм. Это чаще случается при преимущественном поражении правой гемисферы мозга. Двигательное возбуждение имеет итеративный характер: пациенты иногда до изнеможения повторяют одно и то же движение, возвращаясь к нему после передышки и не обращая внимания на адресованную им речь. Характерна инверсия цикла сон-бодрствование. Возбуждение усиливается вечером и ночью. Тем не менее и в этом состоянии речь постепенно восстанавливается. Вначале приходит понимание отдельных слов, фраз, простых просьб, выполнение последних. По мере восстановления понимания значения слов ослабевает двигательное возбуждение, поведение пациентов делается более упорядоченным. Затем пациенты сами предпринимают попытки артикулировать звуки и слова. На первых порах они стараются говорить в ответ на обращенную к ним речь, затем их речь постепенно становится все более спонтанной. При отсутствии афазии в разной степени восстанавливается и фразовая речь.
4. Синдромы спутанности
Это группа весьма разнородных расстройств, место которых в упомянутой шкале посткоматозных нарушений не обозначено. В группу включены и синдромы помрачения сознания, и даже явления деперсонализации-дереализации. Но поскольку речь идет не о законах психопатологии, а об эмпирической стороне дела, коротко опишем эти расстройства, по возможности согласно со шкалой Доброхотовой-Зайцева.
Амнестическая спутанность — фиксационная амнезия с преимущественным поражением эксплицитной памяти и выпадением когнитивных структур, организующих текущие впечатления. Итогом является амнестическая дезориентировка.
Амнестико-конфабуляторный синдром включает помимо фиксационной и конградной также ретроградную амнезию и конфабуляции замещающего типа.
Корсаковский синдром в плане психических нарушений не имеет существенных отличий от предыдущего. Иногда Корсаковский синдром встречается в сочетании с левосторонним гемипарезом, гемигипестезией, гемианопсией и нарушениями взора влево. У таких пациентов выявляется также левосторонняя пространственная агнозия, связанная с очаговой патологией правой теменно-височно-затылочной области.
Пациенты не замечают, игнорируют левую половину пространства, в том числе собственного тела, не осознают, например, левосторонний паралич, выпадение чувствительности слева. Т.А.Доброхотова и др. авторы указывают, что Корсаковский синдром и левосторонняя пространственная агнозия «могут рассматриваться как промежуточные между нарушенным и ясным сознанием» и что ими «может завершаться восстановление сознания после комы».
Речевая спутанность представлена частичной или полной афазией (сенсорной, моторной или амнестической). Расстройство может сочетаться с правосторонним гемипарезом. Речедвигательное возбуждение наблюдается при тяжелой ЧМТ с интракраниальным кровоизлиянием. Периоды общего и речевого возбуждения могут сменяться угнетением сознания (вплоть до комы), что указывает на увеличение объема кровоизлияния.
Синдромы помрачения сознания встречаются относительно редко и большей частью у пациентов зрелого возраста. У стариков и детей первых лет жизни не наблюдаются. Упоминаются онейроид, деперсонализация и дереализация, «вспышки пережитого в прошлом» (имеется в виду жизнь в прошлом, т. е. экмнезия), сумеречное состояние и делирий. Психотические расстройства обычно бывают в первые два месяца после выхода из комы.
Транзиторная глобальная амнезия — это временная (до 24 часов) и тотальная амнезия, при которой может забываться решительно все, включая собственное имя. Бывает иногда сразу же после очень короткой комы (секунды, минуты), отмечается при сотрясении, ушибах мозга легкой и средней степени тяжести. Важно не смешивать это расстройство с эпизодами аментивной спутанности сознания.
5. Синдромы аффективных нарушений
Отсутствие и крайнее обеднение эмоциональности и экспрессивности в посткоматозных состояниях позднее сменяется эйфорией, злобностью, агрессивностью, а затем могут приходить мании, депрессии, биполярные расстройства настроения. Наиболее грубые нарушения эмоциональной сферы наблюдаются при ушибах и гематомах лобных отделов больших полушарий. Биполярные нарушения аффекта при ЧМТ отмечаются при поражении правой гемисферы.
Эмоциональный паралич (в синдроме аспонтанности) наблюдается при тяжелой ЧМТ с кровоизлиянием в левую лобную область мозга. Явления аспонтанности могут длиться месяцами. По мере роста активности пациентов на фоне безразличия появляются редкие поначалу улыбки, раздражение, злость, а постепенно и чаще — другие эмоциональные проявления.
Эйфория с расторможенностью чаще наблюдается при ушибах лобно-базальных отделов мозга, наиболее продолжительна после затянувшейся комы. Данное состояние обычно определяют как псевдопаралитический синдром.
Гневливая мания обычно встречается у пациентов с двусторонним поражением (ушибом) лобно-височных отделов мозга. Сочетается с эйфорией. Более выражена у пациентов зрелого возраста в остром периоде ЧМТ, длится до нескольких недель.
Дисфория встречается в отдаленном периоде ЧМТ, протекает в виде коротких (до нескольких дней) и неоднократно повторяющихся эпизодов. Возможно вечернее ухудшение настроения.
Гипомании при ЧМТ встречаются редко, возникают как в остром периоде сотрясения мозга, так и в отдаленном периоде при ушибах и гематомах задних отделов правой гемисферы. По данным ЭЭГ, указывает на активацию стволовых структур.
Тоскливая депрессия более свойственна отдаленным и промежуточным периодам течения травматической болезни с поражением височных отделов правой гемисферы. Обычно сочетается, как и другие аффективные нарушения, с психоорганическим расстройством.
Тревожная депрессия чаще наблюдается при ушибах височного отдела доминантной гемисферы (т. е. левой — латерализация указана с позиции правши).
Апатическая депрессия отмечается при поражении (ушибе) преимущественно передних отделов полушарий.
6. Синдромы пограничных нарушений
Астенический синдром. Явления астении наблюдаются на разных этапах течения травматической болезни. Нередко это единственное расстройство в резидуальном периоде ЧМТ.
Обсессивно-фобический синдром. Встречается при ЧМТ достаточно редко.
Истероподобные синдромы. Иногда встречаются явления псевдодеменции, а также рентное поведение.
Явления псевдологии. По некоторым сведениям, часто встречались после ЧМТ (особенно при ушибах мозга) во время Великой Отечественной войны.
Паранойяльный синдром. Встречается редко; связь его с ЧМТ является достаточно сложной.
Ипохондрический синдром. Проявляется несколько преувеличенным вниманием к состоянию собственного здоровья. Много чаще, пожалуй, пациенты недооценивают тяжесть своих расстройств.
7. Синдромы снижения психической деятельности
Травматическая деменция. Является следствием тяжелой ЧМТ или серии ЧМТ меньшей тяжести. По А.С.Шмарьяну (1948), не следует спешить с постановкой данного диагноза. Известны факты значительного улучшения когнитивных функций в безнадежных, казалось бы, случаях.
Расстройства памяти. Имеются в виду разные варианты амнезии органического типа.
Абулия. Редко достигает степени полной аспонтанности. Существенное улучшение возможно, однако, и в тяжелых случаях.
8. Эпилептический синдром
Частое последствие ЧМТ. Припадки наблюдаются, например, у 12% детей, перенесших ЧМТ. Припадки могут быть разного типа, но у больного с травматической эпилепсией они обычно однотипны. Если это большие припадки, то, как правило, вторично генерализованные. При левостороннем повреждении мозга могут возникать сумеречные состоянии сознания, абсансы, психомоторные припадки, речевые и идеаторные припадки, припадки с психотическими явлениями. Чаще (в 72%) припадки возникают спустя 6–12 месяцев после ЧМТ. Считается, что при травматической эпилепсии изменения личности выражены в меньшей степени, нежели при генуинной эпилепсии. Исключением являются дети и подростки, получившие травму в раннем возрасте.
Некоторые авторы считают, что ЧМТ в раннем и старческом возрасте имеет более тяжелые последствия. Лечение пациентов с ЧМТ индивидуализировано и определяется текущим состоянием. Первостепенное значение имеет терапия, направленная на устранение ликвородинамических, метаболических, гемодинамических нарушений, воспалительных процессов, рассасывание спаек и рубцов. Прогноз определяется тяжестью ЧМТ и последующих осложнений.
К содержанию