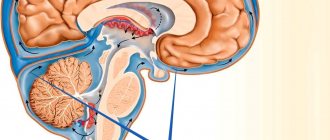
Цереброваскулярная болезнь (ЦВБ) – это нарушения мозгового кровообращения вследствие возникновения поражений церебральных сосудов. Частыми причинами возникновения этого заболевания являются атеросклеротические бляшки, скачки артериального давления, которые проявляются разрывами сосудов при поражении (кровоизлияние, аневризма, ишемия и др.).
Цереброваскулярная болезнь в ее внезапном резком проявлении – это инсульт. Нарушение кровотока мозга со смертельным исходом занимают 2-е место в статистическом анализе групп заболеваний, которые приводят к скоротечной смерти.
Типы
- Геморрагический инсульт. Характеризуется некротическими процессами стенок артерий и вен. Наиболее частая причина – длительная хроническая гипертоническая болезнь. Резкое повышение давление может привести к разрывам стенок сосудов и образованием гематом. Летальный исход инсульта составляет 35-60% от общего количества пациентов, часть выживших становятся инвалидами на всю жизнь, без каких-либо положительных прогнозов.
- Ишемический инсульт.
- Окклюзии артерий и вен. Нарушение общего тока крови, приводящего к образованию тромбов. Причин возникновения окклюзий множество: инородные тела, опухоли, бляшки, аневризмы и т.п.
- Гипертоническая энцефалопатия.
- Болезнь Моямоя.
- Церебральные артерииты.
- Транзиторная ишемическая атака. Нарушение мозгового кровообращения, носящее очаговые неврологические симптомы. Проявления при этом такие же, как при инсультах, но проходящие в течение суток. Если же симптомы сохраняются дольше, то диагностируется инсульт.
- Гипертензивный церебральный криз– частная форма гипертонического криза, характеризующегося значительным скачком артериального давления и усугублением уже имеющихся церебральных нарушений. Симптомы чаще всего указывают на очаговое поражение ствола. Женщины страдают чаще. Этот тип ЦВБ имеет злокачественное течение.
- Дисциркуляторная энцефалопатия – понятие, используемое в отечественной медицине. Болезнь прогрессирует медленно, нарушение мозгового кровообращения принимают диффузный нарастающий характер, происходит общее нарушение высших мозговых функций.
Причины развития болезни
Основная причина возникновения болезни — поражение артерий атеросклерозом. Другим фактором развития цереброваскулярной болезни становится патологии, затрагивающие стенки сосудов. Из-за возникновения воспалительных и деформационных процессов и происходит кислородное голодание головного мозга.
Что еще относится к факторам риска:
- сахарный диабет;
- инфекционные заболевания;
- опухоли головного мозга.
К болезням ЦВД приводят и нарушения кровоснабжения, нарушение сердечного ритма, низкое артериальное давление.
Цереброваскулярная болезнь развивается и при неправильном образе жизни. Этому способствуют курение, чрезмерное увлечение спиртными напитками, хронические стрессы, избыточный вес.
Симптомы
Основные симптомы, которые могут указывать на ЦВБ и являются поводом для обращения к врачу:
- снижение работоспособности на фоне общей утомляемости
- пониженный эмоциональный фон, перепады настроения
- нарушения сна и бодрствования, проблемы с засыпанием, бессонница, частые пробуждения
- общие когнитивные нарушения, характеризующиеся проблемами с кратковременной памятью, появляется тягучесть мышления, формирование мыслительной жвачки, застревание на одной работе и невозможность переключить внимание на другой процесс; появляются проблемы с устным счетом
- чрезмерная суетливость
- головные боли приобретают постоянный упорный характер
- эпизодически возникают мозговые кризы, наблюдаются грубые нарушения функций головного мозга
- появление слабости в конечностях, нарушения речи принимают грубую симптоматику, чувствительность снижается либо видоизменяется, снижается острота зрения.
Если вы заметили у себя или у близких малейшие проявления перечисленных симптомов, незамедлительно обращайтесь к врачу неврологу. В этих случаях сохранить дееспособность, а в некоторых случаях и жизнь, может только своевременное вмешательство квалифицированного специалиста.
Клиническая картина
Проявления симптомов во многом зависит от вида ЦВБ и степени прогрессирования. На начальных этапах признаки заболевания выражены слабо, но с течением времени клиника усугубляется.
Общие симптомы цереброваскулярной болезни:
- головные боли, головокружения;
- появление тошноты и рвоты;
- нарушение сна;
- ухудшение памяти;
- снижение работоспособности;
- изменение настроения;
- повышенная раздражительность.
Постепенно мозговое кровообращение ухудшается, количество погибших нейронов увеличивается. Состояние больного регрессирует, появляются дополнительные неврологические симптомы.
Неврология ЦВБ включает:
- Резкие головные боли — симптом усиливается, напоминает клинику мигрени.
- Снижение или отсутствие зрения в одном глазу.
- Ухудшение речи — сначала больному тяжело произносить сложные слова, затем появляется затруднение в построении отдельных предложений.
- Гемипарез — появление слабости мышц на стороне поражения.
- Гемиплегия — паралич на противоположной стороне тела. Обычно возникает онемение половины лица, руки и ноги одновременно.
Для замедления прогрессирования ЦВБ требуется лечение на ранних этапах — это предотвратит инсульт и возможность летального исхода.
Диагностика ЦВБ
Первичная диагностика проводится врачом неврологом, включает:
- тщательное изучение жалоб, анамнеза заболевания и жизни
- оценку и анализ симптомов, в том числе предшествующих заболеванию
- полный неврологический осмотр
По показаниям назначаются дополнительные методы обследования:
- лабораторные исследования
- ультразвуковые исследования, в том числе дуплексное и триплексное сканирование сосудов с допплерографией
- функциональные, в т.ч. суточное мониторирование артериального давления и ЭКГ
- рентгенологические
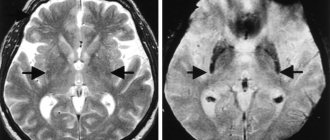
- МРТ и КТ головного мозга
По показаниям назначается консультация других врачей-специалистов, в том числе кардиолога, эндокринолога, терапевта, нефролога, психотерапевта и др.
Профилактика патологии
Цереброваскулярная недостаточность — достаточно серьезная болезнь, представляющая угрозу жизни человека. Избежать госпитализации и лечения помогает соблюдение простых правил с юности. В них входит отказ от всех вредных привычек, корректировка питания и образа жизни. В рационе желательно включать больше зеленых овощей, фруктов и круп, снижая потребление жареного, копченого, острого и др.
Кроме прочего, рекомендуется сбалансировать рабочий режим и отдых. Избегать чрезмерного напряжения и переработки, обязательно находить время для полноценного сна и отдыха.
Если же диагноз цереброваскулярная болезнь уже поставлен, необходимо соблюдать перечисленные выше правила, скорректировать вес, заняться регулярными легкими спортивными упражнениями: бегом, ходьбой, плаванием. Для улучшения функций мозга можно заучивать стихи, разгадывать кроссворды, решать логические задачи. Обязательно придерживаться назначенной схемы лечения и вовремя проходить профилактический осмотр.
Лечение ЦВБ
При лечении ЦВБ очень важен системный подход к состоянию организма пациента. Вот только некоторые из сотни аспектов, которые должны быть учтены врачом неврологом при назначении курса лечения ЦВБ:
- Если необходима коррекция артериального давления, ее нужно проводить постепенно, не допуская резкого снижения давления, так как это может привести к ухудшению течения энцефалопатии (поражению головного мозга). Для нормализации артериального давления у пациентов с ЦВБ рекомендуется использовать препараты группы ингибиторов АПФ.
- Антиагрегатные средства показаны всем пациентам, страдающим сосудистыми заболеваниями или имеющими предрасположенность к их развитию.
- В качестве базовой терапии ЦВБ рекомендуется использование производных ацетилсалициловой кислоты.
- Для пациентов с нарушением липидного обмена, который не поддается коррекции, назначаются статины.Противопоказанием к статинам является печеночная недостаточность, миопатии и атеросклероз (присутствие бляшек в сосудах).
Общий курс лечения подбирается индивидуально и основан на тщательном изучении каждого конкретного случая возникновения ЦВБ. Врач невролог учтет все нюансы заболевания и назначит:
- лекарственные препараты, улучшающие обмен, кровообращение и восстановительные процессы в нервной ткани
- Лекарственные препараты могут применяться и в инъекционной форме, в том числе внутривенно капельно в условиях уютного дневного стационара
- классический массаж
Лечение назначается только компетентным специалистом врачом неврологом. Самолечение не просто неуместно – оно противопоказано.
Основные стадии и формы ЦВБ
Согласно классификации, у цереброваскулярной болезни существует три стадии: начальная и прогрессирующая, последняя.
- Для первой стадии цереброваскулярной недостаточности не характерно изменение внутренних органов. Однако пациент может чувствовать недомогания разного рода: проблемы с памятью, расстройство вестибулярных функций, подавленные состояния.
- На второй стадии цереброваскулярной недостаточности наблюдается ухудшение всех функций организма. Умственная работа дается с трудом, значительно снижена память, снижаются интеллектуальные способности. Человеку трудно ориентироваться в пространстве, моторика нарушена. На этой стадии цереброваскулярной болезни даже простые функции реализуются тяжело. Нарушен глотательный рефлекс, наблюдается недержание мочи, дрожат руки и прочее.
- На последней стадии цереброваскулярной болезни человек не в состоянии обслуживать сам себя, ему требуется круглосуточная помощь. Эта форма не поддается лечению и ведет к полной потере трудовых и социальных навыков.
Часто задаваемые вопросы
ЦВБ бывает только у пожилых?
Естественно, что ЦВБ встречается чаще в пожилом возрасте, но бывает и у молодых. Особеннно при наличии врожденных аномалий сосудов и предрасположенности. Поэтому неверно при диагностике этого заболевания основываться только на возрасте.
У меня был инсульт. Может ли быть снова?
Повторные инсульты встречаются достаточно часто. Особенно, если не проводится адекватное профилактическое лечение. При регулярном наблюдении у невролога и выполнении рекоменджаций врача вероятность повторных ОНМК значительно снижается.
Какие исследования мне надо пройти при заболевании сосудов мозга?
Объем необходимых лабораторных и инструментальных исследований должен определить врач-невролог на приеме, т.к. он индивидуален. Чаще всего из лабораторных исследуются показатели свертываемости крови, функции почек и печени, поджелудочной железы и и обмена липидов крови; из инструментальных исследований: ультразвуковые исследования сосудов, томография головного мозга и другие.
Дисциркуляторная энцефалопатия
Дисциркуляторная энцефалопатия характеризуется диффузным или очаговым поражением сосудов головного мозга. Заболевание приводит к нарушению памяти, мышления, внимания, тяжелым осложнением заболевания становится развитие деменции – слабоумия. Течение заболевания сопровождается различными симптомами:
- нарушение двигательной активности;
- расстройство функций мозжечка;
- аффективные расстройства;
- резкие колебания артериального давления;
- головокружения;
- нарушение жевания и глотания пищи, другие псевдобульбарные расстройства;
- на поздней стадии заболевания у больных наблюдается недержание кала и мочи.
Причиной заболевания становятся атеросклероз сосудов мозга, гипертоническая болезнь, различные нарушения, приводящие к поражению сосудистой системы, заболевания крови и другие причины.
Истории лечения
Случай №1
Пациент К. 49 лет, после страсса на работе появились головные боли, тошнота и головокружения. Артериальное давление было 190/100 мм.рт.ст. Через 2 часа внезапно появились затруднения (нечеткость) речи и немения в правой руке, которые держались около часа. На следующий день обратилась к неврологу в Клинику ЭКСПЕРТ. Пациенту была диагносцирована транзиторная ишемическая атака и рекомендована госпитализация в неврологический стационар, от которой он отказался. В связи с этим пациенту было назначено лечение и обследование. Пациент прошел курс внутримышечных и внутривенных капельных инъекций в дневном стационаре Клиники ЭКСПЕРТ. Головные боли и головокружения полностью регрессировали. При обследовании у пациента К. был выявлен значимый стеноз левой внутренней сонной артерии за счет атеросклеротической бляшки. Пациент был направлен на консультацию ангионейрохирурга и впоследствии ему была выполнена плановая операция, в ходе которой был устранен стеноз и восстановлено адекватное кровообращение в бассейне левой внутренней сонной артерии.
Цереброваскулярные болезни: расплата за беспечность или неизбежная реальность?
Россия — полмиллиона инсультов в год
Цереброваскулярные заболевания (ЦВЗ) являются важнейшей медико-социальной проблемой современной неврологии, поскольку дают самые высокие показатели по заболеваемости, смертности и инвалидности.
ЦВЗ разделяются на острые (инсульты и преходящие нарушения мозгового кровообращения — транзиторные ишемические атаки), а также хронические формы (хроническая ишемия мозга — «дисциркуляторная энцефалопатия», сосудистая деменция). Такое разделение носит условный характер, так как инсульт, как правило, развивается на фоне хронической ишемии мозга, являясь определенной стадией цереброваскулярного заболевания.
В рамках МКБ Х классификация ЦВЗ проводится в связи с преимущественным поражением сосудистой системы мозга, что отражено в соответствующих рубриках: I 65—«Закупорка и стеноз прецеребральных артерий, не приводящие к инфаркту мозга», I 66—«Закупорка и стеноз церебральных артерий, не приводящие к инфаркту мозга»; а также в зависимости от ведущего клинического синдрома в рубриках I 67—«Другие цереброваскулярные болезни»: I 67.2—церебральный атеросклероз, I 67.3—прогрессирующая сосудистая лейкоэнцефалопатия, болезнь Бинсвангера; I 67.4— гипертензивная энцефалопатия, «другие уточненные поражения сосудов мозга: острая цереброваскулярная недостаточность, ишемия мозга хроническая» (I 67.8).
Также выделяется сосудистая деменция — рубрика F 01 (F 01.0 — сосудистая деменция с острым началом, F — 01.1 мультиинфарктная деменция, F 01.2 — подкорковая сосудистая деменция, F 01.3 — смешанная корковая и подкорковая деменция), а также ряд неврологических синдромов, рассматриваемых в качестве последствий перенесенных цереброваскулярных заболеваний (рубрика I 69). В МКБ-10 термин «дисциркуляторная энцефалопатия» отсутствует. Однако в нашей стране является наиболее часто используемым.
Этиология ЦВЗ чрезвычайно сложна и включает комплексное взаимодействие между многочисленными факторами. Согласно ВОЗ установлено свыше 300 факторов риска, связанных с инсультом, которые сведены в четыре категории:
- основные модифицируемые факторы риска (высокое артериальное давление, атеросклероз, курение, гиподинамия, ожирение, нездоровая диета, диабет);
- другие модифицируемые факторы (социальный статус, психические расстройства, эмоциональное перенапряжение, злоупотребление алкоголем, определенные медикаменты);
- немодифицируемые факторы риска (возраст, наследственность, национальность, пол);
- «новые» факторы риска (гипергомоцистеинемия, воспаление, абнормальное свертывание крови).
«Ось зла» цереброваскулярной патологии
Главная «ось зла» в патофизиологии ЦВЗ — эндотелиальная дисфункция и изменение реологических свойств крови, которые лежат в основе усиления ее коагуляционной активности.
Однако, несмотря на наличие универсальных закономерностей, процесс церебральной ишемии индивидуален. Особенности же его течения определяются компенсаторными возможностями мозгового кровотока, фоновым состоянием метаболизма мозга и реактивностью нейроиммуноэндокринной системы.
В среднем в России ежегодно регистрируется около 400—500 тысяч инсультов (80—85% ишемических), из которых до 200 тысяч заканчиваются летальным исходом, а из выживших пациентов не менее 80% остаются инвалидами. Отмечается тенденция и к увеличению частоты инсульта у лиц молодого возраста.
Поэтому в современной неврологии господствует доктрина о динамическом характере и потенциальной обратимости церебральной ишемии и необходимости проведения неотложных мероприятий по восстановлению мозгового кровотока. Тем более что раскрыта стадийность патофизиологического каскада острейшего периода острого ишемического нарушения церебральной гемодинамики и показано, что ведущими звеньями патологического каскада являются глутаматная «эксайтотоксичность» с активацией внутриклеточных ферментов и накоплением внутриклеточного Са2+, повышение синтеза оксида азота и формирование оксидантного стресса, развитие локальной воспалительной реакции, повреждение гематоэнцефалического барьера и микроциркуляторные нарушения.
Генетические факторы (латентные и пожизненные факторы риска) относятся к основным немодифицируемым факторам риска и получают все больше внимания в клинических исследованиях сосудистых заболеваний.
Однако ассоциативные исследования между определенными генотипами и заболеваниями часто трудно воспроизводимы. Чрезвычайная сложность физиологических механизмов, опосредующих влияние молекулярных генов на физиологию человека, позволяет предположить, что исследования ассоциаций генотип—фенотип будут иметь одно из самых низких соотношений сигнал/шум среди любых других видов эпидемиологических исследований типа случай—контроль. В самом деле влияние многих генетических факторов проявляется только при определенных воздействиях внешней среды (курение, прием отдельных медикаментов, алкоголь). Например, присутствие «варианта Лейден» увеличивает риск тромботических событий в 2,6 раза. Когда же пациентки, имеющие данный нуклеотидный вариант гена F5 (или другие генетические дефекты, влияющие на свертываемость крови), также принимают пероральные противозачаточные средства, то риск синус-тромбозов возрастает почти в 30 раз, делая, таким образом, тромбоз синусов практически неизбежным. Все внешние факторы, такие как диета и образ жизни, могут теоретически быть правильно скорректированы для минимизации риска сосудистых заболеваний. Генетические факторы предоставляют, таким образом, уникальную возможность долговременной профилактики цереброваскулярных заболеваний в соответствии с индивидуальными генетическими особенностями пациентов.
С учетом вышесказанного различают следующие патогенетические формы хронических ЦВЗ:
- Атеросклеротическую — характерно поражение крупных магистральных и внутричерепных сосудов по типу стеноза при развитости и сохранности коллатеральных путей кровообращения.
- Гипертоническую — патологический процесс развивается в более мелких ветвях сосудистой системы головного мозга (субкортикальная артериосклеротическая энцефалопатия, энцефалопатия Бинсвангера — развитие лакунарных зон ишемии и тяжелых нейропсихологических нарушений с эпилептическим синдромом). В данном варианте часто развивается мультиинфарктная энцефалопатия — множе-ственные, преимущественно лакунарные, мелкие инфаркты, возникающие на фоне артериальной гипертензии, при мелких кардиогенных эмболиях, ангиопатиях и коагулопатиях.
Три стадии недостаточности мозгового кровообращения
Начальными проявлениями ЦВЗ являются церебрастения (слабость, повышенная утомляемость, снижение умственной работоспособности), легкие когнитивные нарушения. При прогрессировании заболевания возникают двигательные расстройства, резкое снижение памяти, появляются преходящие церебральные сосудистые кризы. В дальнейшем возможно развитие сосудистой деменции, нарушение контроля за функцией тазовых органов, экстрапирамидного синдрома и других различных неврологических осложнений.
Наиболее частой разновидностью хронической мозговой недостаточности является ее вертебрально-базилярная форма, причинами которой могут быть не только атеросклеротический стеноз позвоночных артерий, но и их деформация, врожденная гипоплазия, компрессия, вызванная патологией шейного отдела, и т.д.
Для данной клинической формы ЦВЗ характерны: частые приступы головокружения, сопровождающиеся тошнотой, а иногда рвотой; шаткость походки; затылочные головные боли; снижение слуха, шум в ушах; снижение памяти; приступы «затуманивания» зрения, возникновение «пятен-мушек» в поле зрения; приступы внезапного падения, как правило, без потери сознания.
Для псевдобульбарного синдрома характерны нарушения по типу дизарт-рии, дисфагии, дисфонии (голос становится тихим, монотонным), слюнотечение, снижение контроля за функциями тазовых органов и когнитивные расстройства.
Эмоционально-аффективные расстройства (психопатологический синдром) наблюдаются на всех стадиях ЦВЗ. Для ранних стадий характерны неврозоподобные, астенические и астенодепрессивные нарушения, затем к ним присоединяются дисмнестические и интеллектуальные расстройства. Причем депрессия отмечается у 25% больных с сосудистой деменцией.
В отечественной литературе выделяют три стадии хронической недостаточности мозгового кровообращения:
- Для I стадии характерны астеноневротические расстройства, анизорефлексия, дискоординаторные явления, легкие глазодвигательные нарушения, симптомы орального автоматизма.
- Для II стадии характерно углубление нарушений памяти и внимания, нарастание интеллектуальных и эмоциональных расстройств, значительное снижение работоспособности, легкие подкорковые нарушения и нарушения походки, более отчетливая очаговая симптоматика в виде оживления рефлексов орального автоматизма.
- На III стадии возникают четко очерченные дискоординаторный, амиостатический, психоорганический, псевдобульбарный или пирамидный синдромы, наблюдаются пароксизмальные расстрой-ства. На этой стадии заболевания больные иногда полностью дееспособны.
Сосудистая деменция — трудный диагноз
В основе диагностики ЦВЗ лежит выявление клиническими и инструментальными методами причинно-следственной связи между нарушением церебрального кровоснабжения и поражением головного мозга. Важно отметить, что грань между острыми и хроническими формами нарушения мозгового кровообращения весьма условна. Причиной дисциркуляторной энцефалопатии и сосудистой деменции могут быть ишемические инсульты, обусловленные стенозом крупных мозговых сосудов и кардиогенными эмболиями. Сосудистая деменция в этом случае возникает либо из-за нескольких очагов, нередко в обоих полушариях головного мозга, либо из-за единичного ишемического очага.
Наличие у пациента пожилого возраста с нейропсихологическими изменениями в анамнезе инсульта является весомым доводом для диагностики сосудистой деменции. Относительными признаками, подтверждающими диагноз ЦВЗ, можно считать: сосудистые факторы риска, особенно артериальную гипертензию, наличие в анамнезе транзиторных ишемических атак, появление на ранних этапах заболевания тазовых нарушений или затруднений при ходьбе, локальные изменения на электроэнцефалограмме.
Компенсаторные механизмы мозга столь мощны, что в каждый текущий момент времени могут обеспечивать адекватные потребности нервной системы и сохранять клиническое благополучие. Но когда наступает истощение этих механизмов в условиях либо внезапного уменьшения просвета сосуда, либо повреждения сосудистой стенки, возникает инсульт.
При компьютерной или магнитно-резонансной томографии у таких больных визуализируются множественные ишемические очаги. Имеют значение локализация и размеры инфаркта, общее количество очагов. Вместе с тем стоит помнить, что дифференциальный диагноз между дегенеративными формами возрастной деменции и ЦВЗ не всегда прост, тем более что почти 20% случаев деменций пожилого возраста составляют смешанные деменции.
Даже на морфологическом уровне нет полной ясности. При болезни Альцгеймера в большинстве случаев обнаруживают признаки перенесенных инсультов, а в случаях, казалось бы, определенной сосудистой деменции — гистологические признаки специфических дегенеративных изменений. По крайней мере половина или даже более всех случаев деменции имеют морфологические признаки обоих типов поражения.
Наиболее характерным признаком, подтверждающим именно сосудистый характер деменции, считается наличие множественных ишемических очагов. В целом вследствие размытости диагностических критериев категория больных с «цереброваскулярной патологией» постоянно расширяется, вбирая в себя пациентов с артериальной гипертензией, разнообразными хроническими психосоматическими расстройствами и т. п., поскольку врачи сугубо субъективно и умозрительно формулируют клинический диагноз на основании «церебральных» жалоб.
С другой стороны, большое внимание привлекает проблема так называемых немых инсультов, следы которых выявляют при нейровизуализации как у пациентов с впервые диагностированным острым клиническим эпизодом, так и у людей, не имевших инсульта в анамнезе. Такие инструментальные находки подтверждают представление о сосудисто-мозговом патологическом процессе как о контину-уме: поражение мозга не возникает просто так, без уже сложившейся морфологической подоплеки, в частности, изменений сосудистой стенки.
Восстановить гемодинамику и метаболизм
Лечение ЦВЗ должно включать воздействия, направленные на основное заболевание, инициировавшее поражение мозговой ткани, коррекцию основных синдромов, воздействие на церебральную гемодинамику и метаболизм. Профилактика прогрессирования ЦВЗ проводится с учетом их гетерогенности.
При субкортикальной артериосклеротической энцефалопатии и мультиинфарктном состоянии на фоне артериальной гипертензии в основе лежит нормализация АД с коррекцией извращенного циркадного ритма АД. При мультиинфарктном состоянии на фоне множественных кардиоэмболий, ангио- и коагулопатий показан прием антиагрегантов (ацетилсалициловая кислота из расчета 1 мг на 1 кг массы тела в день, или клопидогрель, или дипиридамол 150—200 мг/сут) и антикоагулянтов (при нарушениях ритма сердечной деятельности абсолютно показан варфарин).
В профилактическое лечение по мере необходимости включаются вазоактивные средства: пентоксифиллин, винпоцетин и др. Лечение основных синдромов включает использование ноотропов, аминокислотных препаратов и нейромедиаторов (глицин, нейромидин, холина альфо-сцерат), при нарушении когнитивных функций — препараты гинкго билобы, антихолинэстеразные препараты. При головокружении и шуме в ушах целесообразно назначение бетагистина по 16 мг 3 раза в день.
Эффективное воздействие на церебральную гемодинамику и метаболизм оказывают ноотропы за счет реализации многостороннего (мембраностабилизирующего, антиоксидантного, нейропластического, антигипоксического, нейромедиаторного) нейропротективного действия. Особое внимание в последнее время уделяется комбинированным препаратам, позволяющим одновременно улучшить мозговую перфузию и метаболизм, таким, как препарат пирацетам + циннаризин.Причем первичная нейропротективная терапия должна начинаться в пределах «терапевтического окна», так как ее проведение в этот период уменьшает вероятность тяжелых инсультов, удлиняет безопасный период для проведения тромболической терапии и в ряде случаев оказывает защитное действие при синдроме избыточной реперфузии.
Поскольку самым грозным и очевидным признаком прогрессирования ЦВЗ считаются инсульты, главным направлением в ведении таких больных является организация эффективных мер первичной и вторичной профилактики острых нарушений мозгового кровообращения (ОНМК).
Первичная профилактика инсульта означает предупреждение ОНМК у здоровых лиц, пациентов с начальными формами ЦВЗ и в группах повышенного риска. Вторичная профилактика направлена на предотвращение повторных инсультов.
Реабилитация больных и профилактика инсульта проводятся по поэтапной программе:
- этап 1 — установление реабилитационного диагноза, отражающего клиническую форму, стадию заболевания, наличие сопутствующей патологии, психоэмоциональные нарушения;
- этап 2 — разработка индивидуальной реабилитационной программы с учетом биопсихосоциальной модели болезни (при активном участии пациента) на основе комплексного лечения;
- этап 3 — контроль эффективности по данным клинико-неврологического обследования и нейропсихологического тестирования с последующим проведением коррекции комплекса реабилитационных мероприятий;
- этап 4 — заключительный — оценка эффективности проведенной реабилитации и составление плана по дальнейшему ведению пациента.
«Три кита» вторичной профилактики ЦВЗ
Таковыми сегодня считаются антиагреганты, антигипертензивные препараты и статины. Применение антиагрегантов (аспирин в суточной дозе 50—325 мг, клопидогрель, дипиридамол) по данным мета-анализа результатов 287 клинических испытаний продемонстрировало снижение риска серьезных сосудистых событий (нефатального инфаркта миокарда, нефатального инсульта и смерти от сосудистых причин) на 25% у больных, ранее перенесших ишемический инсульт. Однако антиагреганты при отсутствии постоянного контроля могут вызывать осложнения, в частности, обострение гастрита или язвенной болезни, развитие сосудистого события на фоне приема антиагреганта или антикоагулянта, геморрагии.
Медикаментозное снижение артериального давления приводит к существенному пропорциональному уменьшению риска инсульта (индапамид — на 29%, периндоприл [4 мг] вместе с индапамидом [2—2,5 мг] — на 43%). После инсульта артериальное давление (независимо от его уровня) рекомендуется снижать с помощью диуретиков и/или ингибиторов ангиотензинпревращающего фермента с учетом индивидуальной переносимости подобной терапии (уровень доказательности I). Большинство клинических исследований не подтверждают преимуществ той или иной терапии, за исключением данных о преимуществе лосартана над атенололом и хлорталидона над амлодипином.
Неврологические нарушения при ЦВЗ группируют в пять основных синдромов: вестибулярно-атактический, пирамидный, амиостатический, псевдобульбарный, психопатологический.
Третьим компонентом эффективной вторичной профилактики инсульта считается снижение уровня холестерина в крови (использование статинов уменьшает риск повторного мозгового события в среднем на 24%). У пациентов с ишемическим инсультом в анамнезе в первую очередь должна быть рассмотрена целесообразность назначения статинов (симвастатин) (уровень доказательности I). Вероятно, имеет значение плейотропное действие статинов — их противовоспалительные эффекты, реализующиеся в области атеросклеротических бляшек, приводящие к стабилизации последних. В этот период применение статинов кажется достаточно адекватным даже без контроля за уровнем холестерина. Назначение 20 мг/сут аторвастатина, симвастатина или розувастатина обеспечивает целевое профилактическое действие этих препаратов с обязательным контролем функций печени в процессе терапии.
Антиоксиданты в борьбе за здоровый мозг
Поскольку свободнорадикальное окисление выступает как неспецифическое патогенетическое звено при ЦВЗ, очевидна целесообразность и необходимость применения антиоксидантов в комплексном лечении подобных больных. Среди различных лекарственных средств выделяется российский антиоксидант-антигипоксант Мексидол® (2-этил-6-метил-3-гидроксипиридина сукцинат), обладающий нейропротекторными свойствами. В соответствии с инструкцией по применению Мексидол® ингибирует процессы перекисного окисления липидов (ПОЛ), увеличивает текучесть мембраны, повышает активность антиоксидантных ферментов, активизирует энергосинтезирующие функции митохондрий и улучшает энергетический обмен в клетках, модулирует рецепторные комплексы мембран мозга, усиливая их способность к связыванию. Мексидол® повышает резистентность организма к воздействию повреждающих факторов и оказывает церебропротекторное действие.
В нашей клинике накоплен значительный опыт применения препарата Мексидол® в комплексном лечении пациентов с острой и хронической недостаточностью мозгового кровообращения и других ЦВЗ.
В подавляющем большинстве случаев нами использовалась стандартизированная схема введения препарата:
- ежедневное внутривенное капельное введение препарата Мексидол® в дозе 5?мл 5%-ного раствора (250 мг) на 200?мл физиологического раствора в течение 5—10 дней;
- в последующем препарат назначался перорально в таблетированной форме в дозе 125 мг три раза в сутки в течение 30 дней.
Всем пациентам проводилась комплексная терапия, включающая дегидратационные, сердечно-сосудистые (по показаниям) средства, препараты, избирательно улучшающие церебральное кровообращение, нейропротективные средства, антихолинэстеразные препараты.
В процессе обобщения клинического опыта по использованию антиоксидантов решались следующие задачи:
- проведение детального анализа динамики симптомокомплекса болезни у лиц, получавших Мексидол® в комплексном лечении (в т.ч. по результатам балльной оценки по шкалам применительно к разным нозологиям);
- сравнение результатов терапии у пациентов, получавших Мексидол®, с результатами у лиц контрольной группы, у которых в комплексном лечении Мексидол® не применялся.
Вследствие проведенного лечения, включавшего Мексидол®, у всех пациентов с ЦВЗ было отмечено улучшение состояния в виде практически полного регресса общемозгового синдрома, а также частичного регресса очаговой симптоматики (например, уменьшение моторного дефицита на 1—2,5 балла, мозжечковой недостаточности и чувствительных нарушений). Проведенное сравнение двух групп пациентов, в одной из которых применяли Мексидол®, свидетельствует о высокой эффективности применения препарата у больных с ЦВЗ.
Характерным признаком сосудистой деменции считается наличие множественных ишемических очагов. Вследствие размытости диагностических критериев, категория больных «цереброваскулярной патологией» постоянно расширяется, вбирая в себя пациентов с гипертонией, психосоматическими расстройствами, поскольку врачи умозрительно формулируют клинический диагноз на основании «церебральных» жалоб.
Следует отметить, что использование Мексидола® у пациентов, где ЦВЗ сопут-ствовала эпилепсия, привело к повышению порога судорожной готовности головного мозга по данным ЭЭГ, что определяет не только возможность адекватной нейропротекторной терапии, но и возможность снижения дозы противоэпилептических препаратов. Еще одним значимым критерием эффективности применения препарата Мексидол® у больных с ЦВЗ, является его выраженный анксиолитический эффект, верифицированный по данным шкалы тревоги Гамильтона (снижение тревожности в среднем на 4,5 балла) через месяц от начала терапии. На фоне применения Мексидола® пациенты отмечали значительное улучшение общего самочувствия, повышение жизненного тонуса, что коррелировало с увеличением активности, оцененной с помощью индекса Бартела (в среднем на 18 баллов).
Применение препарата Мексидол® у больных с ЦВЗ во всех проведенных исследованиях доказало не только его эффективность, но и безопасность. Не было зафиксировано каких-либо значимых побочных эффектов, причем ни в одном случае не потребовалось ни отмены препарата, ни снижения курсовой дозы, что существенно выделяет Мексидол® среди других лекарственных средств, поскольку проблема их безопасности в настоящее время является очень актуальной и часто считается одним из главных факторов выбора стратегии и тактики лечения.
Таким образом, препарат Мексидол® относится к группе высокоэффективных препаратов с полимодальным спектром действия и, несомненно, заслуживает внимания не только невропатологов, но и врачей других специальностей (терапевтов, психиатров, нейрохирургов, реаниматологов). За счет повышения резистентности организма к воздействию различных стрессорных факторов (ишемия, воспаление, шок, интоксикация) Мексидол® эффективен для профилактики, в первую очередь, декомпенсации мозгового кровотока у лиц, находящихся в группе риска по цереброваскулярной патологии. Однако данный препарат должен назначаться в адекватных дозировках (причем целесообразно в начале терапии использовать его внутривенно капельно, а затем в таблетированной форме) и в течение определенного времени (не менее 5 недель), что позволит добиться более высокого терапевтического эффекта при его использовании.
Порой невыполнимая задача
Таким образом, многообразие этиологических факторов, вызывающих развитие ЦВЗ, делает задачу дифференциальной диагностики их патогенетических форм архисложной, а подчас невыполнимой. В связи с этим стратегия и тактика лечения больных с данной патологией попадают в поле энтропии и вряд ли в ближайшие годы станут идеальными. С учетом этого терапия пострадавших становится длительной и мультидисциплинарной. Это должны понимать и принимать как врачи разных специальностей, так и пациенты, ибо лечение сердечно-сосудистых заболеваний (атеросклероз, ишемическая болезнь сердца, гипертония, тромбозы, врожденные пороки сердца и ревматические заболевания сердца) не должно проходить изолированно, без учета сопутствующих ЦВЗ. В последнее время приоритет отдается амбулаторному проведению профилактических и реабилитационных мероприятий для больных с ЦВЗ. В первую очередь, это объясняется значительно более низкой стоимостью и доступностью лечения в амбулаторных условиях в сравнении со стационарными. Но может ли мерилом правильности ведения больного быть «монета»,когда цена манипуляций?—человеческая жизнь?
Общая информация
Вегетативная нервная система (ВНС) отвечает за неосознанную регуляцию работы организма. Движение крови по сосудам, переваривание пищи, выделение слюны – все эти и многие другие процессы происходят автоматически. Сама ВНС делится на два отдела: симпатический и парасимпатический. Они отвечают за противоположные процессы и находятся в постоянном балансе. Нарушения этого равновесия вызывают неприятные симптомы, из которых и складывается клиническая картина НЦД.
Заболеванию больше подвержены подростки и молодые женщины.