Факторы риска возникновения инсультов
- Болезни сердечно-сосудистой системы: мерцательная аритмия, сердечная недостаточность, гипертония, аритмия, склонность к образованию тромбов и др.
- Регулярные стрессы, хроническая усталость, перенапряжение.
- Возраст старше 45 лет у мужчин и старше 50 лет у женщин.
- Мигрень.
- Злоупотребление алкоголем, наркотическая зависимость, курение.
- Нарушение обмена веществ.
- Сахарный диабет.
- Избыточная масса тела, малоподвижный образ жизни, неправильное питание: употребление жирной, острой, жареной, копченой пищи.
- Длительный (более 5 лет) прием гормональных препаратов.
- Наследственность.
- Инфекционные и воспалительные процессы (системная красная волчанка и др.).
- Гендерная принадлежность: риск развития инсульта у мужчин выше, чем у женщин.
Эти факторы приводят к снижению эластичности сосудов, повышению нагрузки на них, формированию атеросклеротических бляшек, повышению количества сахара и вредного холестерина в крови.
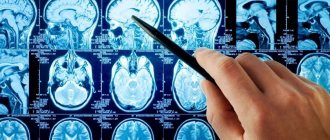
Пациенты, находящиеся в группе риска, должны регулярно проверять состояние своего здоровья у врача, проходить КТ или МРТ головного мозга, проводить исследование коры головного мозга, сдавать анализ крови на сахар и уровень холестерина, свертываемость крови и др.
СПб ГБУЗ «Николаевская больница»
19 июля 2019
Что такое инсульт
Эффективная профилактика инсульта головного мозга невозможна без знания причин развития этого заболевания.
Инсультом называют серьёзную (острую) проблему с кровообращением в мозге. Причиной может быть разрыв какого-нибудь, не обязательно крупного сосуда — такой вид инсульта называется геморрагическим. Или тромб, перекрывающий поток крови, — инсульт, соответственно, ишемический.
В зависимости от того, какой из участков мозга был повреждён, страдают те неврологические функции, за которые он отвечал. Кто-то теряет речь. Кого-то парализует — частично или полностью. У кого-то возникают проблемы с дыханием. Кто-то и вовсе погибает.
Статистика инсульта неутешительна: 31% пациентов, перенёсших инсульт, нуждаются в специальном уходе, 20% не могут самостоятельно ходить и лишь 8% после долгой реабилитации возвращаются к нормальной жизни. Но хуже всего то, что инсульт сложно предсказать. Не зря его назвали ударом: острое мозговое нарушение развивается внезапно и быстро. Зачастую буквально на пустом месте: вот только что человек смеялся, шутил, а сейчас ему вызывают скорую.
Кто в группе риска
Некоторые люди более уязвимы к развитию инсульта, чем остальные. И чаще всего это те, кто:
Страдает от гипертонии. Это наиболее частая причина инсультов.
Имеет то или иное заболевание сердца (например, сердечную недостаточность или аритмию).
Болеет сахарным диабетом. Диабет повреждает сосуды, в том числе головного мозга, увеличивая риск кровоизлияний.
Имеет лишний вес.
Принимает определённые препараты. В число опасных лекарств входят те, что меняют уровень эстрогена. Например, противозачаточные таблетки.
Ведёт малоподвижный образ жизни.
Имеет высокий уровень холестерина в крови.
Курит.
Страдает от апноэ во сне.
Старше 55 лет. По статистике, каждое десятилетие после 55 лет риск получить инсульт удваивается.
Имеет семейную историю инсультов: жертвами удара становился кто-то из близких родственников.
Является мужчиной. У женщин риск инсульта значительно ниже.
Если хотя бы несколько пунктов можно отнести к вам, необходимо заняться собой. Желательно прямо сегодня.
Что делать для профилактики инсульта
Профилактика инсульта сводится прежде всего к коррекции образа жизни. Вот что, по мнению экспертов авторитетной исследовательской организации, надо предпринять в первую очередь:
- Контролируйте уровень артериального давления Люди, страдающие артериальной гипертонией, становятся жертвами инсультов особенно часто. Именно у них происходят кровоизлияния в мозг (геморрагические инсульты). Причем возможны два варианта развития событий: либо разрывается один из мозговых сосудов, либо кровь в течение некоторого времени просачивается через его стенку в окружающие ткани. В любом случае высокое артериальное давление (либо скачки давления) играет в этом процессе основную роль. И для гипертоника очень важно держать ситуацию под контролем и регулярно принимать назначенные врачом лекарства, помогающие поддерживать артериальное давление на оптимальном уровне — не более 130/80 мм.рт.ст.
- Контролируйте уровень холестерина Большинство инсультов происходят из-за сужения просвета артерий головного мозга или их полной закупорки (ишемический инсульт). Причиной являются холестериновые бляшки, оседающие на стенках сосудов. Чтобы минимизировать вероятность заболевания, необходимо придерживаться режима питания, предполагающего ограничение потребления жиров. Следует учитывать, что не все жиры вредны для организма (например, очень полезны полиненасыщенные омега-3 и омега-6 жирные кислоты).
- Контролируйте уровень сахара крови По статистике, наличие сахарного диабета увеличивает риск инсульта в 2,5 раза. Это неудивительно: у диабетиков часто наблюдаются сбои в работе сердца, лишний вес и плохое состояние стенок сосудов. Кроме того, при нарушении углеводного обмена увеличивается скорость выведения воды из организма, из-за чего повышается густота крови. Во избежание развития инсульта необходимо следить за режимом питания, ограничивать потребление быстрых углеводов и контролировать уровень глюкозы в крови, периодически сдавая соответствующие анализы.
- Следите за весом Лишний вес тянет за собой сразу несколько факторов, повышающих риск инсульта. Это и рост артериального давления, и сердечно-сосудистые заболевания, и возможное развитие диабета. Потеря даже 4–5 лишних килограммов значительно улучшит ваши шансы избежать знакомства с инсультом.
- Ешьте больше овощей и фруктов Как минимум 4–5 порций (яблоко, капустный салат, овощи на гриле и так далее) в день. Растительная пища снижает артериальное давление и улучшает эластичность сосудов. А это, в свою очередь, является отличной профилактикой инсульта.
- Бросайте курить И с посещением курилок за компанию тоже. Пассивное курение, как и активное, разрушительно действует на сосуды.
- Регулярно тренируйтесь Физическая активность снижает риск развития всех типов инсульта. Особенно хороши аэробные тренировки: ходьба, бег, плавание, катание на велосипеде, фитнес с невысокой нагрузкой. Упражнения действуют комплексно. Они помогают снизить вес, улучшают общее состояние кровеносных сосудов и сердца, уменьшают стресс. Постарайтесь довести длительность ежедневных тренировок хотя бы до 30 минут.
- Управляйте стрессом В момент нервного напряжения происходит выброс в кровяное русло большого количества адреналина. Уровень глюкозы резко возрастает, сердце начинает работать более активно, артериальное давление повышается. Возникает одномоментная нагрузка на сосуды, которая может привести к инсульту. Разумеется, полностью исключить стрессы из жизни невозможно, но стоит научиться контролировать свою реакцию на стрессовые ситуации. Людям, склонным к нервозности, может понадобиться консультация врача – он порекомендует успокоительные лекарственные средства.
- Проходите ежегодную диспансеризацию Своевременное посещение врача поможет вовремя выявить проблемы со здоровьем и вовремя начать лечение. К сожалению, уменьшить риск инсульта до нуля невозможно. Поэтому, помимо профилактических мер, важно знать, как выглядит инсульт и что делать, если он произошёл с вами или кем-то из вашего окружения. У врачей есть несколько часов, чтобы спасти человека. Симптомы инсульта нужно знать всем, чтобы успеть распознать болезнь.
Инсульт — вторая (после ишемической болезни сердца) причина смертности в России. Пятая часть больных после инсульта становится тяжёлыми инвалидами. Но многие последствия можно предотвратить, если вовремя вызвать врача.
Первые 3–6 часов после инсульта — это «терапевтическое окно» — время, в которое медицинская помощь наиболее эффективна.Иногда человек не сразу замечает, что с ним что-то не так, или думает, что недомогание пройдёт само. Из-за этого теряется драгоценное время. Поэтому важно знать, как выглядит инсульт и что при нём делать.
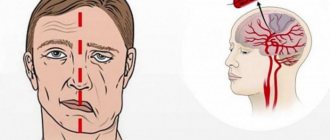
Основные признаки инсульта
1. Внезапно и сильно начинает болеть голова.
2. Человек теряет сознание.
3. Нарушается равновесие, походка становится нетвёрдой.
4. Немеет часть тела с одной стороны, например, половина лица.
5. Появляются проблемы с речью: трудно произносить слова.
6. Теряется зрение в одном глазу или сразу в обоих.
Как точно понять, что это инсульт
Попросите человека выполнить несколько простых действий:
— Улыбнуться. Если человек не может улыбнуться или улыбка выходит однобокой (а раньше такого не было), бейте тревогу.
— Заговорить. Попросите человека повторить за вами простое предложение или рассказать стихотворение. После инсульта нарушается артикуляция, речь становится невнятной.
— Высунуть язык. Если человек не может это сделать, если язык непроизвольно уклоняется в одну сторону или выглядит скособоченным, то это инсульт.
— Поднять равномерно две руки. При инсульте человек не сможет одинаково хорошо управлять обеими руками.
— Поднять руки перед собой и закрыть глаза. Если одна рука непроизвольно падает, это признак инсульта.
— Написать СМС. Исследователи из больницы Генри Форда заметили, что пациенты, у которых отсутствуют другие признаки инсульта, не могут напечатать связное сообщение: пишут бессмысленный набор слов, не замечая этого.
Если человек не справился хотя бы с одним из заданий, этого достаточно, чтобы немедленно действовать.
Что делать, если у человека инсульт
Для начала вызовите скорую. Обязательно опишите, почему вы подозреваете инсульт: резко началась головная боль, человек потерял сознание или равновесие. Расскажите, что не может сделать пациент: не может улыбнуться, не может поднять две руки, не выговаривает слова.
При инсульте как можно быстрее нужна помощь профессионалов.
После вызова скорой уложите человека на подушки, возвышение должно начинаться от лопаток. Обеспечьте доступ свежего воздуха: откройте форточку или дверь в помещении, расстегните тесную одежду.
Не давайте воду и еду, потому что функции органов могут быть нарушены, человеку трудно будет глотать.
Если есть возможность, измерьте артериальное давление. При повышенном, дайте человеку тот препарат для понижения давления, который он обычно принимает. Если такой таблетки нет, не давайте ничего.
Будьте здоровы!
- Поделиться:
- Livejournal
- Блоги@Mail.ru
- LiveInternet
- MySpace
Напечатать страницу
Первичная профилактика
Около 80% всех инсультов — первичные. Основные меры профилактики:
- Изменение образа жизни. Пациент должен отказаться от вредных привычек и малоподвижного образа жизни, начать правильно питаться. Рацион должен состоять преимущественно из паровых, отварных и тушеных блюд, обезжиренных молочных продуктов, рыбы. Обязательно нужно выпивать около 8 стаканов воды. Физические тренировки должны соответствовать возрасту, иногда бывает достаточно добавить пешие прогулки. Диета и умеренные физические нагрузки помогут нормализовать вес и укрепят здоровье. Не менее важно исключить или свести к минимуму стрессы, перенапряжения, спать 8 часов в сутки.
- Контроль артериального давления. Нормальными показателями является 120-140 мм рт. ст. для верхнего и не более 80-90 мм рт. ст. для нижнего. Изменение нужно производить ежедневно в одно и то же время. При повышении показателей следует обратиться к врачу, он подберет лечение и назначит лекарственные препараты, позволяющие стабилизировать давление.
- Контроль уровня сахара и вредного холестерина в крови.
- Прием лекарственных средств, например, антитромботических препаратов.
Инсульт: будет или не будет?
Основа вторичной профилактики — выявление факторов риска. Если с таким заболеванием, как гипертоническая болезнь, все относительно просто, то многие другие болезни могут долгое время не давать о себе знать и не выявляться при рутинных исследованиях.
Например, мерцательную аритмию, наиболее грозный фактор риска, если она носит приступообразный (пароксизмальный) характер, нельзя обнаружить на обычной ЭКГ вне приступа. Даже суточное мониторирование ЭКГ не всегда позволяет ее зафиксировать. В настоящее время многие специалисты рекомендуют пациентам, перенесшим ишемический инсульт, проводить мониторирование ЭКГ в течение 2-3-х суток. По разным данным это позволяет засечь пароксизм на 15-20% чаще — то есть выявить причину инсульта, о которой раньше не знали, а может быть, даже и отрицали ее.
То же касается и атеросклеротических бляшек. На одном «УЗИ сосудов» специалист бляшку видит, на другом — нет. Разнятся их размеры и оценка влияния кровотока. В ряде случаев для уточнения диагноза нужно делать ангиографию с помощью компьютерной томографии ().
Стандарты оказания медицинской помощи, применяемые в государственных лечебных учреждениях, не зря называются «медико-экономическими стандартами». Объем проводимых по ним исследований сведен к самому минимальному оптимуму. Как ни грубо или грустно это звучит — в подавляющем большинстве случаев опасно и глупо полагаться на этот «конвейер» и думать, что все хорошо. Часто все оказывается совсем не хорошо, инсульт случается опять, но уже поздно. Это не значит, что «там плохо лечат» или «работают плохие врачи», совершенно не значит, что нужно отказываться от госпитализации и визита к врачу, если есть признаки инсульта. Наоборот! Каждая медицинская организация и каждый врач в ней работает в силу имеющихся возможностей, которые в большинстве случаев очень ограничены, и ожидать большего в этой ситуации бессмысленно.
Но стоит помнить о том, что лечение и реабилитация больного, пережившего инсульт, дело куда более затратное по всем параметрам — временным, финансовым, психоэмоциональным — нежели профилактика и своевременное грамотное лечение. Вот уж действительно, в этом случае скупой рискует заплатить не только дважды, но и вообще неприемлемую цену — жизнь. Именно поэтому мы в нашей клинике используем индивидуальный подход к пациенту, выбирая оптимальный для каждого случая объем обследования и способы профилактики такого грозного заболевания, как инсульт!
Вторичная профилактика
Главная задача вторичной профилактики — свести вероятность развития повторного инсульта к минимуму. Основные меры:
- Регулярный контроль артериального давления и снижение его до нормальных показателей при необходимости.
- Изменение рациона питания: важно сократить количество потребляемой соли, употреблять больше овощей и фруктов, нежирной молочной продукции, исключить жирные, жареные и копченые блюда, алкоголь.
- Нормализация веса, занятия спортом минимум по полчаса раз в два дня.
- Лекарственная терапия особенно для пациентов с признаками атеросклероза и больных, переживших ишемический инсульт или транзиторные ишемические атаки. Медикаменты помогают снизить уровень холестерина и артериального давления, справиться с воспалительными заболеваниями и обострениями хронических заболеваний.
- Регулярное посещение невропатолога. Врач может отследить изменения состояния пациента, скорректировать терапию, назначить лекарственные препараты или процедуры, дать рекомендации касательно госпитализации.
Основные симптомы и признаки инсульта
Важно знать, что при появлении первых симптомов инсульта нужно срочно вызвать скорую. Основными признаками являются:
- резкое ощущение слабости;
- чувство онемения в конечностях, слабость;
- нарушения речи («каша во рту») и ухудшение зрения;
- головокружения и головная боль;
- тошнота, рвота;
- нарушение координации и равновесия.
Иногда поведение человека, с которым случился инсульт, внешне напоминает поведение пьяного. Чтобы распознать патологию, обратите внимание:
- на речь (она будет несвязной и затрудненной);
- на улыбку (расположенные ассиметрично уголки губ – первый признак инсульта);
- на движения рук (рукопожатие будет слабым, поднятые вверх руки будут опускаться самопроизвольно).
Вызывайте скорую помощь сразу же при первых подозрениях на инсульт. Самостоятельно справиться с заболеванием организм не в силах.
Профилактика ишемического инсульта
К мерам профилактики ишемического инсульта, кроме перечисленных выше, относится медикаментозная терапия. Все лекарственные средства должен назначить врач. Как правило, это лекарства:
- предупреждающие образование тромбов;
- снижающие уровень холестерина;
- повышающие тонус сосудов и укрепляющие их стенки;
- активизирующие обмен веществ в головном мозге;
- оказывающее успокаивающее действие.
Если вы или ваши родные пережили инсульт, относитесь к своему здоровью внимательно, обратитесь в . Реабилитация после инсульта позволит восстановиться и сократить риск развития повторной сосудистой катастрофы
Возможные последствия
Результатом инсульта может стать временная потеря трудоспособности, инвалидность или даже смерть. Только 20% людей, перенесших это заболевание, могут полноценно вернуться к работе. Ежегодно в России инсульт случается у порядка 450 000 людей. Согласно статистике зафиксированных случаев смерти от инсульта, эта причина занимает второе место среди всех летальных исходов в нашей стране.К числу наиболее распространенных последствий заболевания относятся:
- нарушение движений, слабость в конечностях, онемение различных частей тела;
- нарушения памяти, речи, мочеиспускания;
- потеря способности самостоятельно заботиться о себе.
Антикоагулянтная терапия
Установлено, что более чем в 67 % случаев инсульты развиваются на фоне кардиальной патологии; а около 15 % возникают на фоне хронической фибрилляции предсердий.
Прорывом во вторичной профилактике ИИ у пациентов с фибрилляцией предсердий явилось применение ингибиторов эпоксидредуктазы витамина К (варфарин, дикумарол, аценокумарол, фениндион), позволившее снизить частоту повторных инсультов при мерцательной аритмии с 12 до 4 %. Механизмом действия препаратов этой группы является подавление витамин К-зависимого синтеза биологически активных форм факторов свертывания крови II, VII, IX и Х. Дозы препаратов, обеспечивающие максимальную эффективность пероральной антикоагулянтной терапии, в большой степени зависят от индивидуальной чувствительности пациента, в связи с чем в качестве контроля проводимой терапии используется протромбиновый тест и международное нормализованное отношение (МНО).
Необходимо подчеркнуть, что терапия пероральными антикоагулянтами после некардиоэмболического ишемического инсульта по эффективности не превосходит терапию антиагрегантами (ацетилсалициловой кислотой – АСК), однако приводит к большему числу кровотечений [7, 32, 41. Вместе с тем препараты данной группы (с достижением целевого уровня МНО 2,0–3,0) являются препаратами выбора для вторичной профилактики кардиоэмболического инсульта (у пациентов с неклапанной мерцательной аритмией как при постоянной, так и при пароксизмальной формах), а также при большинстве других состояний, сопровождающихся кардиальной эмболией.
Преимущества варфарина перед антиагрегантной терапией во вторичной профилактике ИИ наиболее ярко представлены в исследованиях EAFT и ACTIVE W.
Исследование EAFT (European Atrial Fibrillation Trial) включило 455 пациентов с неревматической мерцательной аритмией, перенесших малый ИИ или ТИА в течение 3 месяцев до включения в исследование. В качестве первичной конечной точки в исследовании анализировалась частота развития сосудистой смерти, нефатального инсульта, нефатального ИМ, а также системных (нецеребральных) тромбоэмболических эпизодов, регистрируемых не реже 1 раза в 4 месяца. Пациентам открытым способом назначали пероральный антикоагулянт (препарат выбирал лечащий врач) до достижения МНО 2,5–4,0 или с помощью двойного слепого метода – АСК (300 мг/сут), или плацебо. Частота достижения конечной точки составила 8 % в год для пациентов, получавших пероральные антикоагулянты, 17 % – в контрольной группе. Таким образом, терапия непрямыми антикоагулянтами более эффективна, чем терапия АСК в качестве вторичной профилактики тромбоэмболических эпизодов для пациентов, перенесших ИИ или ТИА [21].
В исследовании ACTIVE W (Atrial fibrillation Clopidogrel Trial with Irbesartan for prevention of Vascular Events) анализировали эффективность терапии варфарином (до достижения МНО 2,0–3,0) по сравнению с сочетанной антиагрегантной терапией АСК (75–100 мг/сут) и клопидогрелом (75 мг/сут). В исследование были включены 6702 пациента с мерцательной аритмией и одним и более факторами риска инсульта (возраст – 75 лет и старше; АГ; предшествующие ИИ или ТИА; снижение фракции выброса левого желудочка ниже 45 %; периферический атеросклероз; ИБС или СД у лиц 55–74 лет). В качестве первичной конечной точки оценивали частоту ИИ, нецеребральных тромбоэмболических эпизодов, ИМ и сосудистой смерти. Критерием безопасности служила частота развития геморрагических осложнений. Исследование прервано в сентябре 2005 г. в связи с выявленными доказательствами преимущества варфарина перед комбинированной антиагрегантной терапией: конечной точки достигли 5,64 % пациентов, получавших антиагрегантную терапию, и 3,94 % пациентов, получавших варфарин (р = 0,0002). Следует отметить, что более 3/4 пациентов изначально находились на терапии варфарином. Риск геморрагических осложнений в исследуемых группах не различался и составил 2,4 и 2,2 % в год (p = 0,67) в группах комбинированной антиагрегантной и антикоагулянтной терапии [6].
Вместе с тем, несмотря на убедительную доказательную базу, применение варфарина и других препаратов этой группы сопряжено с рядом клинических проблем, таких как генетически обусловленная резистентность к терапии, вариабельность антикоагулянтного эффекта в зависимости от пищевого рациона и сопутствующей терапии, а также необходимость ежемесячного контроля МНО, что не всегда выполняется пациентами.
Последние годы ознаменовались появлением нескольких препаратов, антикоагулянтный эффект которых не требует лабораторного контроля. Препараты дабигатран, являющийся прямым ингибитором тромбина, и ривароксабан – селективный и обратимый ингибитор фактора Ха – доказали свою эффективность в первичной и вторичной профилактике инсульта на фоне фибрилляции предсердий, сопоставимую с варфарином, и хорошую переносимость в исследованиях RELY [17] и ROCKET AF [33] соответственно.
Антикоагулянтную терапию после кардиоэмболического инсульта необходимо проводить длительное время или минимум в течение 3 месяцев после ИИ, возникшего на фоне острого ИМ [44]. Существуют противоречивые мнения о том, когда необходимо начинать терапию антикоагулянтами. После ТИА или малого инсульта терапия (варфарином, дабигатраном или ривароксабаном) должна начинаться немедленно, однако в случае тяжелого инсульта с признаками обширного инфаркта, по данным методов нейровизуализации (например, при размере очага поражения более трети бассейна кровоснабжения средней мозговой артерии), антикоагулянтную терапию необходимо начинать через несколько недель (вопрос в каждом случае должен решаться индивидуально).
Пациентам с мерцательной аритмией и стабильной ИБС не следует комбинировать пероральные антикоагулянты с АСК [26]. Терапия антикоагулянтами может быть предпочтительной для пациентов с атеромой аорты [20], фузиформной аневризмой основной артерии [22] или диссекцией артерий шеи [24].
На сегодняшний день, согласно данным медицины, основанных на доказательствах, применение пероральных антикоагулянтов с целью вторичной профилактики рекомендуется пациентам с мерцательной аритмией, перенесшим инсульт, а также пациентам с верифицированным кардиоэмболическим генезом инсульта. При этом если в качестве перорального антикоагулянта используется варфарин, целевым уровнем МНО является 2,0–3,0 [28, 29]. При использовании ривароксабана или дабигатрана контроля МНО не требуется.
1.Общие сведения
Острые нарушения мозгового кровообращения (ОНМК) по сей день остаются одной из наиболее острых и сложных проблем неврологии. Наряду с сердечно-сосудистыми и онкологическими заболеваниями, ОНМК занимают верхние позиции как в статистике причин медицинской летальности, так и в перечнях наиболее распространенных причин инвалидизации.
Термин «инсульт головного мозга» в современной медицине уже практически замещен более общим определением ОНМК. Инсультом называют массовую гибель клеток коры мозга вследствие кровоизлияния (геморрагический инсульт) либо резкого сокращения кровоснабжения на каком-либо участке (ишемический инсульт; встречается значительно чаще геморрагического, поэтому речь ниже идет преимущественно об ишемических инсультах). Одним из главных диагностических критериев инсульта является наличие стойких или необратимых нарушений каких-либо функций, которые в норме контролируются пораженным участком мозга, – например, речи, памяти, тонуса какой-либо группы мышц и т.д. В этом отличие инсульта от острых нарушений мозгового кровообращения вообще: ОНМК, при всей их опасности, могут быть транзиторными, преходящими, не оставляющими после себя грубых функциональных снижений или полной несостоятельности, тогда как инсульт всегда в той или иной степени катастрофичен.
Обязательно для ознакомления! Помощь в лечении и госпитализации!