Не так давно считалось, что мигрень возникает только у взрослых людей, однако в последнее время подобная проблема часто наблюдается у детей. Данная форма патологии в основном встречается у ребенка младшего школьного возраста, но может быть и у подростков.
Симптомы абдоминальной мигрени у детей достаточно выражены, так как наблюдаются не только головные боли, но также и болезненные ощущения в области живота. Причем ребенок не всегда может точно сказать, где именно у него болит. Зачастую болезненные ощущения локализуются в области пупка, но могут затрагивать и другие части живота. При этом у ребенка наблюдается сильная тошнота.
Особенности болезни
Симптомы мигрени у детей не всегда проявляются только в виде головной боли, так как существует несколько осложненных форм этой болезни. Каждая из них обладает своей спецификой.
Одной из таких форм является абдоминальная мигрень. Это патология неврологического характера, при которой привычная клиническая картина дополнительно сопровождается сильными спазмами в животе. Подобное состояние зачастую встречается в детском возрасте, но может быть и в подростковом, а также у взрослых. У мальчиков первые проявления болезни наблюдаются на 2-3 года раньше, чем у девочек.
Среди симптомов мигрени у детей нужно выделить возникновение сильной боли в брюшной полости, которая сопровождается недомоганием, головной болью, тошнотой. Приступы возникают периодически и особенно сильные болезненные ощущения наблюдаются около пупка.
Из-за особенностей развития и протекания болезни диагностировать ее довольно сложно, что значительно затрудняет процесс проведения лечения. При возникновении первых симптомов мигрени у детей, нужно сразу же посетить врача для консультации, так как неправильно проведенная терапия приведет к усугублению ситуации и возникновению еще больших проблем.
При диагностировании и лечении болезни особое внимание уделяется провоцирующим факторам. Выявление провокаторов и устранение их позволяет минимизировать частоту обострения и снизить интенсивность приступов.
Как проявляется абдоминальная мигрень.
Главный симптом — интенсивные боли в центре живота или по всему животу, которые длятся не меньше часа, но обычно около полусуток. Иногда приступ может быть и до трех суток.
Вне эпизода несколько недель или даже месяцев ребенка ничего не беспокоит.
Вместе с болями должны быть хотя бы два других симптома:
- отказ от еды (встречается у 91%)
- тошнота (у 73 — 91%)
- рвота (у 35 — 50%)
Но эти симптомы мало помогают правильно понять причину болей, так как встречаются при множестве других похожих состояний.
А вот три другие жалобы позволяют заподозрить именно абдоминальную мигрень:
- головная боль
- светобоязнь
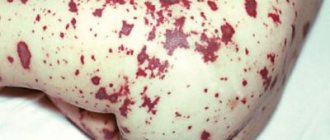
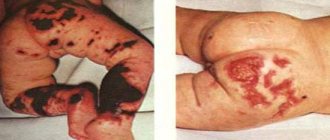
- необычные реакции со стороны кожи — спазм сосудов, который проявляется необычной бледностью (у 93 — 100%) или расширение сосудов с покраснением кожи (“прилив”).
Лучше ребенку становится после отдыха или сна.
Эпизоды имеют стереотипность, которая пусть не сразу, но определяется семьей ребенка.
Эпизоды часто возникают совершенно внезапно, но могут быть и предвестники — изменение поведения, отказ от еды, жидкий стул, аура как при классической мигрени с вспышками в глазах, нарушениями речи, онемением или покалывание в ногах.
Причины возникновения
Врачи не могут однозначно сказать, под влиянием каких факторов развивается абдоминальная мигрень у детей, симптомы которой доставляют значительный дискомфорт. Даже механизмы развития подобной патологии до конца еще не определены. Немаловажное значение имеет генетическая предрасположенность и несовершенство эндокринной системы в детском возрасте. Кроме того, дети намного больше, чем взрослые подвержены воздействию внешних факторов. Врачи выделяют такие причины возникновения абдоминальной мигрени у детей:
- наличие аномалии развития сосудов;
- гормональные нарушения;
- ухудшение протекания обменных процессов;
- недостаточно хорошее кровообращение;
- низкий уровень глюкозы в крови;
- неправильное питание;
- нерациональные физические нагрузки;
- эмоциональное перенапряжение и стрессы.
Большое влияние оказывает телевизор или компьютер, так как если ребенок много времени проводит перед экраном, то значительно повышается вероятность возникновения частой головной боли. Особое влияние оказывают негативные внешние влияния, в частности такие, как мерцающий свет, слишком громкий звук, монотонный гул.
Если проявляются симптомы мигрени у детей до 10 лет, то в подростковом возрасте это неприятное заболевание может полностью исчезнуть после гормональной перестройки организма. В некоторых случаях приступы становятся очень редкими, а их признаки – незначительными. Иногда заболевание может сохраняться на протяжении всей жизни и начинает постепенно угасать только в зрелом возрасте.
Абдоминальная мигрень и классическая мигрень.
Очень интересная для обсуждения тема — насколько связаны абдоминальная мигрень и более знакомая большинству классическая мигрень с головной болью.
Связь несомненна и замечена давно.
Во-первых, дети обычно перерастают абдоминальную мигрень, но у большой части из них в будущем появятся типичные для классической мигрени головные боли (с вероятностью до 70%).
Во-вторых, у детей с абдоминальной мигренью плохая наследственность по классической мигрени.
В одном из исследований у 90% детей с абдоминальной мигренью были ближайшие родственники с классической мигренью.
В другом исследовании — у 65% детей.
И наконец, классическая мигрень и абдоминальная мигрень довольно часто (в 24-70% случаев) сочетаются у одного и того ребенка.
Кстати, абдоминальная мигрень часто сочетается и с другими функциональными заболеваниями желудочно-кишечного тракта, например, с синдромом циклических рвот.
Основные симптомы
Наиболее часто появляются первые симптомы мигрени у детей до 12 лет и в основном подвержены этой болезни малыши в возрасте 5-9 лет. Признаки протекания болезни могут быть недостаточно сильно выражены и, кроме того, малыши еще не могут точно сказать, что именно их беспокоит. Это очень сильно затрудняет проведение диагностики.
Среди симптомов мигрени у детей нужно отметить наличие головной боли, которая в основном возникает в лобно-височной части. Сильные болезненные ощущения оказывают значительное влияние на самочувствие и поведение ребенка. Дети становятся капризными и плачут без причины или, наоборот, могут становиться вялыми и необщительными.
В основном болезнь протекает без ауры, то есть без зрительной симптоматики, которая проявляется в виде появления ярких точек перед глазами, мерцающего света или просто тумана. Периоды между приступами могут быть достаточно продолжительными, вплоть до нескольких месяцев, поэтому родители часто воспринимают проявление болезни просто как капризы своего ребенка.
Очень важно распознать первые признаки и симптомы мигрени у детей, так как это гарантирует более быстрое и простое лечение. Среди проявлений болезни нужно отметить также непереносимость резких запахов, эмоциональное перевозбуждение, раздражение при ярком свете.
Стоит отметить, что ребенок, страдающий от приступа абдоминальной мигрени, должен все время находиться в состоянии покоя, поэтому родителям нужно следить за неукоснительным выполнением этого правила и создавать для него комфортную обстановку. Этот вид боли характеризуется периодичностью. Приступы повторяются через определенное время, а между ними ребенок чувствует себя вполне нормально.
Симптомы мигрени
Основным признаком является сильная головная боль, продолжающаяся от 2 часов до 3 суток. Обычно она проявляется односторонне. Кажется, что сами болевые ощущения пульсируют.
Часто мигрень сопровождается тошнотой и рвотой. Человек боится сильных звуков и яркого света. Боль может локализоваться в области глаз. Иногда болевой приступ протекает с аурой, и тогда возможны видения в форме вспышек света, слезотечение, двоение в глазах, заложенность носа, в особо сильных случаях – односторонний паралич конечностей (руки, ноги), нечеткость или потеря зрения, расстройства речи, нарушение чувствительности в лице, туловище или конечностях.
Классы мигрени:
- без ауры – патология характеризуется головной болью, этап ауры отсутствует (20% по частоте);
- с аурой – классическое проявление заболевания (до 80% по частоте), как описано выше.
Мигрень у подростков
Симптомы мигрени у детей 14 лет встречаются намного чаще, чем у малышей. Это объясняется гормональной перестройкой организма, в результате которой возникают различного рода стрессовые нагрузки. Причиной возникновения подобной патологии в основном является перегруженность обучением, которая зачастую наблюдается в школах. Стоит отметить, что симптомы мигрени у детей 16 лет в основном встречаются у девочек, что обуславливается особенностями гормонального фона у женщин.
Причины возникновения подобного нарушения очень схожи с взрослыми. Растущий и развивающийся детский организм постепенно приспосабливается к различным внешним и внутренним факторам, именно поэтому в данный период отмечаются значительные нагрузки на нервную и эндокринную систему. А это в свою очередь обуславливает развитие болезни.
Проведение диагностики
При возникновении первых симптомов мигрени у детей до 10 лет и в более старшем возрасте нужно обязательно обратиться к врачу для проведения диагностики и последующего лечения. Изначально нужно отличить болезнь от различного рода проблем с желудочной системой, а также других органов.
Особо пристальное внимание при проведении диагностики уделяется мочеполовой системе организма. Для точной постановки диагноза доктор учитывает имеющуюся симптоматику. Для этой болезни характерны такие признаки:
- головная боль;
- бледность кожи;
- светобоязнь;
- тошнота;
- чрезмерное потоотделение;
- боль в животе.
Помимо этого, врач изучает семейный анамнез и выясняет, не было ли приступов мигрени у кого-то из родственников. Это очень важно, так как болезнь в основном носит наследственный характер. В таком случае она намного сложнее поддается лечению. Если мигрень носит абдоминальный характер, то приступы возникают периодически, всего лишь несколько раз в год, а в остальное время самочувствие ребенка вполне удовлетворительное.
Если ребенок часто страдает от приступов мигрени, нужно обязательно вести журнал, в который записывается продолжительность приступа, симптоматика ауры, а также все события, которые предшествовали возникновению дискомфорта. Кроме того, могут потребоваться такие диагностические мероприятия:
- допплерография головного мозга;
- энцефалография;
- рентгенография;
- томография.
Только лишь после проведения комплексного обследования врач сможет поставить правильный диагноз и назначить соответствующее лечение.
Симптомы
Симптомы мигрени могут появиться за день-два до начала головных болей.
Это называется стадией продрома. На этой стадии симптомы могут быть следующими:
- Тяга к еде
- Депрессия
- Усталость или недостаток энергии
- Частое зевание
- Гиперактивность
- Раздражительность
- Неподвижность шеи
Аура появляется после стадии продрома. Во время ауры вы можете испытывать проблемы со зрением, осязанием, движением и речью. Примеры таких затруднений:
- Трудности с тем, чтобы говорить четко
- Ощущение покалывания на лице, руках и ногах
- Вы видите световые вспышки или яркие пятна
- Временная потеря зрения
Следующая стадия – приступ. Это наиболее острая и тяжелая стадия, когда возникает непосредственно мигрень. У некоторых людей она может заменять собой или происходить во время ауры. Приступ может продолжаться от нескольких часов до нескольких дней. Симптомы могут проявляться у разных людей по-разному. Некоторые из них могут быть следующими:
- Повышенная чувствительность к свету и звуку
- Тошнота
- Боль с одной стороны головы, или слева, справа, или спереди, или сзади, либо в висках
- Пульсирующая головная боль
- Рвота
После приступа обычно начинается стадия постдрома. На этой стадии происходят перепады чувств и настроения. Они «скачут» от чувства эйфории и счастья до чувства усталости и апатии. Легкая, тупая головная боль сохранится.
Продолжительность и интенсивность этих стадий проявляются у разных людей в разной степени. Иногда одна из стадий может вовсе отсутствовать и может проходить без головной боли.
Как облегчить приступ
Чтобы улучшить самочувствие ребенка и избавить от сильной боли, рекомендуется уложить его в постель. Помещение предварительно желательно хорошо проветрить, чтобы обеспечить доступ свежего воздуха. Ребенку нужно создать спокойную и уютную атмосферу. На лоб рекомендуется приложить прохладный компресс.
Справиться с болезненными ощущениями поможет легкий массаж височной и затылочной частей головы. Выполняемые движения должны быть максимально расслабляющими. Во время сильного приступа облегчить состояние ребенка может рвота. Однако если есть тошнота, а самой рвоты нет, можно вызвать ее самостоятельно, дав выпить ребенку кипяченой, слегка подсоленной воды.
Как врач может поставить диагноз?
В большей части случаев достаточно разговора с семьей и осмотра ребенка.
Хотя бы два типичных приступа болей в течение полугода — этого достаточно для диагноза.
Дополнительное обследование требуется, если есть тревожные для врача признаки:
- потеря массы
- отставание в росте
- рвота кровью или желчью
- хроническая диарея — жидкий стул
- затрудненное или болезненное глотание
- боли в правой части живота (там, где аппендикс!)
Особенности лечения
Эта болезнь имеет совершенно нехарактерное для обычной мигрени течение, что зачастую затрудняет постановку правильного диагноза. Основная проблема проведения своевременного лечения заключается в том, что дети жалуются только на боли в области живота, и в результате этого их лечат от совершенно других болезней.
При появлении характерных симптомов мигрени у детей, лечение должен проводить невропатолог, который назначает соответствующие медикаментозные препараты и другие средства терапии. Какой именно метод лечения выбрать, врач определяет после проведения комплексной диагностики. Обязательно нужно соблюдать специальную диету и исключить из своего привычного рациона вредные продукты, кофеиносодержащие и газированные напитки. Мигрень могут спровоцировать специи, именно поэтому их тоже нужно исключить.
Нельзя допускать, чтобы в течение дня желудок ребенка был пустым, но при этом нужно следить за тем, чтобы он не переедал. Потреблять пищу нужно небольшими порциями по несколько раз в день. Нужно всячески избегать стрессовых ситуаций, учебный процесс должен сочетаться с прогулками на свежем воздухе и играми. Уместны занятия спортом, но только в меру, и ребенок сам должен выбирать, чем именно он хочет заниматься. Нужно постараться минимизировать пребывание ребенка за компьютером, так как доказано, что компьютерные игры снижают зрение и приводят к возникновению мигрени.
Во время обострения приступа нужно ограничить воздействие раздражающих факторов, особенно резких звуков и запахов, а также яркого света. Все препараты для лечения мигрени у детей доктор подбирает индивидуально и контролирует их дозировку. Несмотря на то что со временем признаки болезни уменьшаются, нужно обязательно проходить периодические осмотры у врача. Очень полезным будет санаторно-курортное лечение, особенно в случае плохой экологической ситуации.
Абдоминальный болевой синдром: этиология, патогенез и вопросы терапии
По механизму возникновения боли в брюшной полости подразделяются на висцеральные, паристальные (соматические), отраженные (иррадиирующие) и психогенные
Каковы причины абдоминального болевого синдрома? В чем заключается терапия абдоминального болевого синдрома?
Абдоминальный болевой синдром является ведущим в клинике большинства заболеваний органов пищеварения. Боль — это спонтанное субъективное ощущение, возникающее вследствие поступления в центральную нервную систему патологических импульсов с периферии (в отличие от болезненности, которая определяется при обследовании, например, при пальпации). Тип боли, ее характер не всегда зависят от интенсивности инициальных стимулов. Органы брюшной полости обычно нечувствительны ко многим патологическим стимулам, которые при воздействии на кожу вызывают сильную боль. Разрыв, разрез или раздавливание внутренних органов не сопровождаются заметными ощущениями. В то же время растяжение и напряжение стенки полого органа раздражают болевые рецепторы. Так, натяжение брюшины (опухоли), растяжение полого органа (например, желчная колика) или чрезмерное сокращение мышц вызывают абдоминальные боли. Болевые рецепторы полых органов брюшной полости (пищевод, желудок, кишечник, желчный пузырь, желчные и панкреатические протоки) локализуются в мышечной оболочке их стенок. Аналогичные рецепторы имеются в капсуле паренхиматозных органов, таких как печень, почки, селезенка, и их растяжение также сопровождается болью. Брыжейка и париетальная брюшина чувствительны к болевым стимулам, в то время как висцеральная брюшина и большой сальник лишены болевой чувствительности.
Абдоминальные боли подразделяются на острые, которые развиваются, как правило, быстро или, реже, постепенно и имеют небольшую продолжительность (минуты, редко несколько часов), а также хронические, для которых характерно постепенное нарастание. Эти боли сохраняются или рецидивируют на протяжении недель и месяцев. Этиологическая классификация абдоминальных болей представлена в табл. 1.
По механизму возникновения боли в брюшной полости подразделяются на висцеральные, париетальные (соматические), отраженные (иррадиирующие) и психогенные.
| Рисунок 1. Причиной абдоминальной боли может быть калькулезный холецистит (УЗИ) |
Висцеральная боль возникает при наличии патологических стимулов во внутренних органах и проводится симпатическими волокнами. Основными импульсами для ее возникновения являются внезапное повышение давления в полом органе и растяжение его стенки (наиболее частая причина), растяжение капсулы паренхиматозных органов, натяжение брыжейки, сосудистые нарушения.
Соматическая боль обусловлена наличием патологических процессов в париетальной брюшине и тканях, имеющих окончания чувствительных спинномозговых нервов.
Основными импульсами для ее возникновения являются повреждение брюшной стенки и брюшины.
Дифференциально-диагностические признаки висцеральной и соматической боли представлены в табл. 2.
Иррадиирующая боль локализуется в различных областях, удаленных от патологического очага. Она возникает в тех случаях, если импульс висцеральной боли чрезмерно интенсивен (например, прохождение камня) или при анатомическом повреждении органа (например, ущемление кишки). Иррадиирующая боль передается на участки поверхности тела, которые имеют общую корешковую иннервацию с пораженным органом брюшной области. Так, например, при повышении давления в кишечнике вначале возникает висцеральная боль, которая затем иррадиируют в спину, при билиарной колике — в спину, в правую лопатку или плечо.
Психогенная боль возникает при отсутствии периферического воздействия либо когда последнее играет роль пускового или предрасполагающего фактора. Особая роль в ее возникновении принадлежит депрессии. Последняя часто протекает скрыто и не осознается самими пациентами. Тесная связь депрессии с хронической абдоминальной болью объясняется общими биохимическими процессами и, в первую очередь, недостаточностью моноаминергических (серотонинергических) механизмов. Это подтверждается высокой эффективностью антидепрессантов, особенно ингибиторов обратного захвата серотонина, в лечении болевого синдрома. Характер психогенных болей определяется особенностями личности, влиянием эмоциональных, когнитивных, социальных факторов, психологической стабильностью больного и его прошлым «болевым опытом». Основными признаками данных болей являются их длительность, монотонность, диффузный характер и сочетание с другими локализациями (головная боль, боль в спине, во всем теле). Нередко психогенные боли могут сочетаться с другими, указанными выше типами болей и оставаться после их купирования, существенно трансформируя их характер, что необходимо учитывать при терапии.
| Рисунок 2. Камень в общем желчном протоке у пациента после холецистэктомии (МРТ) |
Одной из разновидностей болей центрального генеза является абдоминальная мигрень. Последняя чаще встречается в молодом возрасте, носит интенсивный разлитой характер, но может быть локальной в параумбиликальной области. Характерны сопутствующие тошнота, рвота, понос и вегетативные расстройства (побледнение и похолодание конечностей, нарушения ритма сердца, артериального давления и др.), а также мигренозная цефалгия и характерные для нее провоцирующие и сопровождающие факторы. Во время пароксизма отмечается увеличение скорости линейного кровотока в брюшной аорте. Наиболее важными механизмами контроля болевого синдрома являются эндогенные опиатные системы. Опиатные рецепторы локализуются в окончаниях чувствительных нервов, в нейронах спинного мозга, в стволовых ядрах, в таламусе и лимбических структурах головного мозга. Связь данных рецепторов с рядом нейропептидов, таких как эндорфины и энкефалины, обусловливает морфиноподобный эффект. Опиатная система работает по следующей схеме: активация чувствительных окончаний приводит к выделению субстанции Р, что вызывает появление периферических восходящих и центральных нисходящих ноцицептивных (болевых) импульсов. Последние активизируют выработку эндорфинов и энкефалинов, которые блокируют выделение субстанции Р и снижают болевые ощущения.
Существенное значение в формировании болевого синдрома имеют серотонин и норадреналин. В структурах мозга находится большое количество серотонинергических и норадренергических рецепторов, а в состав нисходящих антиноцицептивных (противоболевых) структур входят серотонинергические и норадренергические волокна. Уменьшение уровня серотонина приводит к снижению болевого порога и усилению болей. Норадреналин опосредует увеличение активности антиноцицептивных систем.
Наличие болевого абдоминального синдрома требует углубленного обследования больного для уточнения механизмов его развития и выбора тактики лечения. Подавляющему большинству больных с наличием соматических болей, как правило, необходимо хирургическое лечение. Висцеральные боли, возникающие у больных как с наличием органических поражений органов пищеварения, так и без них, являются следствием нарушения, в первую очередь, моторной функции последних. В результате в полых органах повышается давление и/или наблюдается растяжение его стенки, и возникают условия для формирования восходящих ноцицептивных импульсов.
Моторная функция желудочно-кишечного тракта определяется активностью гладкомышечных клеток, находящейся в прямо пропорциональной зависимости от концентрации цитозольного Са2+. Ионы кальция, активируя внутриклеточные биоэнергетические процессы (фосфорилирование белков, превращение АТФ в цАМФ и др.), способствуют соединению нитей актина и миозина, что обеспечивает сокращение мышечного волокна. Одним из условий, необходимых для сокращения мышечного волокна, является высокая активность фосфодиэстеразы, которая участвует в расщеплении цАМФ и обеспечении энергией процессов соединения актина с миозином.
В регуляции транспорта ионов кальция участвуют ряд нейрогенных медиаторов: ацетилхолин, катехоламины (норадреналин), серотонин, холецистокинин, мотилин и др. Связывание ацетилхолина с М-холинорецепторами способствует открытию натриевых каналов и вхождению ионов натрия в клетку. Последнее снижает электрический потенциал клеточной мембраны (фаза деполяризации) и приводит к открытию кальциевых каналов, через которые ионы кальция поступают в клетку, вызывая мышечное сокращение.
Серотонин оказывает существенное влияние на моторику желудочно-кишечного тракта, активируя ряд рецепторов, локализирующихся на эффекторных клетках. Выделяют несколько подтипов рецепторов (5-МТ1-4), однако наиболее изучены 5-МТ3 и 5-МТ4. Связывание серотонина с 5-МТ3 способствует расслаблению, а с 5-МТ4 — сокращению мышечного волокна. В то же время механизмы действия серотонина на мышечные волокна желудочно-кишечного тракта до конца не установлены. Имеются лишь предположения о вовлечении в эти процессы ацетилхолина.
Тахикинины, в состав которых входят три типа пептидов (субстанция Р, нейрокинин А и В), связываясь с соответствующими рецепторами миоцитов, повышают их моторную активность не только в результате прямой активации, но и вследствие выделения ацетилхолина. Определенную роль в регуляции моторной функции кишечника играют эндогенные опиаты. При связывании их с μ- и δ-опиоидными рецепторами миоцитов происходит стимуляция, а с κ-рецепторами — замедление моторики пищеварительного тракта.
Основные направления купирования болевого абдоминального синдрома включают: а) этиологическое и патогенетическое лечение основного заболевания; б) нормализацию моторных расстройств; в) снижение висцеральной чувствительности; г) коррекцию механизмов восприятия болей.
Нарушения двигательной функции органов желудочно-кишечного тракта играют значительную роль в формировании не только болевого синдрома, но и большинства диспепсических расстройств (чувство переполнения в желудке, отрыжка, изжога, тошнота, рвота, метеоризм, поносы, запоры). Большинство из указанных выше симптомов могут иметь место как при гипокинетическом, так и при гиперкинетическом типе дискинезии, и только углубленное исследование позволяет уточнить их характер и выбрать адекватную терапию.
Одним из наиболее частых функциональных нарушений, в том числе и с наличием органической патологии органов пищеварения, является спастическая (гиперкинетическая) дискинезия. Так, при спастической дискинезии любого отдела пищеварительного тракта наблюдается повышение внутрипросветного давления и нарушение продвижения содержимого по полому органу, что создает предпосылки для возникновения боли. При этом скорость нарастания давления в органе пропорциональна интенсивности боли.
Спастическая дискинезия мышечной оболочки стенки полого органа или сфинктеров представляет собой наиболее частый механизм развития болевого синдрома при эзофагоспазме, дисфункции сфинктера Одди и пузырного протока, синдроме раздраженного кишечника.
В настоящее время для купирования болевого синдрома в комплексном лечении вышеуказанных заболеваний используются релаксанты гладкой мускулатуры, которые включают несколько групп препаратов. Антихолинергические средства снижают концентрацию интрацеллюлярных ионов кальция, что приводит к мышечной релаксации. Важно отметить, что степень релаксации находится в прямой зависимости от предшествующего тонуса парасимпатической нервной системы. Последнее обстоятельство определяет существенные различия индивидуальной эффективности препаратов данной группы. В качестве спазмолитиков используют как неселективные (препараты красавки, метацин, платифиллин, бускопан и др.), так и селективные М1-холиноблокаторы (гастроцепин и др.). Однако довольно низкая эффективность и широкий спектр побочных эффектов ограничивают их применение для купирования болевого синдрома у значительной части больных.
Механизм действия миотропных спазмолитиков в конечном итоге сводится к накоплению в клетке цАМФ и уменьшению концентрации ионов кальция, что тормозит соединение актина с миозином. Эти эффекты могут достигаться ингибированием фосфодиэстеразы, или активацией аденилатциклазы, или блокадой аденозиновых рецепторов, либо их комбинацией. Основными представителями данной группы препаратов являются дротаверин (но-шпа, но-шпа форте, спазмол), бенциклан (галидор), отилония бромида (спазмомен), метеоспазмил и др. При использовании миогенных спазмолитиков, так же как и М-холиноблокаторов, необходимо учитывать существенные индивидуальные различия их эффективности, отсутствие селективности эффектов (действуют практически на всю гладкую мускулатуру, включая мочевыделительную систему, кровеносные сосуды и др.), развитие гипомоторной дискинезии и гипотонии сфинктерного аппарата пищеварительного тракта, особенно при длительном применении. Данные препараты используются кратковременно (от однократного приема до двух-трех недель) для купирования спазма, а следовательно, болевого синдрома.
В ряду миотропных спазмолитиков следует отметить препарат мебеверин (дюспатолин), механизм действия которого сводится к блокаде быстрых натриевых каналов клеточной мембраны миоцита, что нарушает поступление натрия в клетку, замедляет процессы деполяризации и блокирует вход кальция в клетку через медленные каналы. В результате прекращается фосфорилирование миозина и отсутствует сокращение мышечного волокна. Известно также, что выход ионов кальция из внутриклеточных депо в результате активации α1-адренорецепторов приводит к открытию калиевых каналов, выходу ионов калия из клетки, гиперполяризации и отсутствию мышечного сокращения, что может становиться в течение длительного времени причиной мышечной гипотонии. В отличие от других миотропных спазмолитиков мебеверин препятствует пополнению внутриклеточных кальциевых депо, что в конечном итоге приводит лишь к кратковременному выходу ионов калия из клетки и ее гипополяризации. Последняя предупреждает развитие постоянного расслабления или гипотонии мышечной клетки. Следовательно, назначение мебеверина (дюспатолина) приводит только к снятию спазма без развития гипотонии гладкой мускулатуры, т. е. не нарушает моторики желудочно-кишечного тракта. Препарат оказался эффективным для купирования абдоминальных болей и дискомфорта, нарушений стула, обусловленных синдромом раздраженного кишечника, а также возникающих на фоне органических заболеваний.
Среди миотропных спазмолитиков также обращает на себя внимание препарат гимекромон (одестон). Одестон (7-гидрокси-4-метилкумарин) оказывает избирательное спазмолитическое действие на сфинктер Одди и сфинктер желчного пузыря, обеспечивает отток желчи в двенадцатиперстную кишку, снижает давление в билиарной системе и, как следствие, купирует билиарный болевой синдром. Одестон не обладает прямым желчегонным действием, но облегчает приток желчи в пищеварительный тракт, тем самым усиливая энтерогепатическую рециркуляцию желчных кислот, которые участвуют в первой фазе образования желчи. Преимущество одестона по сравнению с другими спазмолитиками заключается в том, что он практически не оказывает влияния на другие гладкие мышцы, в частности, кровеносной системы и кишечной мускулатуры.
Чрезвычайно перспективным направлением в лечении моторных расстройств является использование селективных блокаторов кальциевых каналов. В настоящее время из этой группы широкое распространение получил пинавериум бромид (дицетел). Дицетел блокирует потенциалзависимые кальциевые каналы миоцитов кишечника, резко снижает поступление в клетку экстрацеллюлярных ионов кальция и тем самым предотвращает мышечное сокращение. К числу достоинств дицетела относятся местное (внутрикишечное) действие препарата, тканевая селективность, отсутствие побочных, в т. ч. и кардиоваскулярных эффектов. Препарат можно применять в течение длительного времени, не опасаясь развития гипотонии кишечника. Клинические исследования показали высокую эффективность дицетела в лечении синдрома раздраженного кишечника и других заболеваний, при которых наблюдается спастическая дискинезия толстой кишки.
В купировании болевого синдрома особая роль отводится препаратам, влияющим на висцеральную чувствительность и механизмы восприятия болей. Это касается, в первую очередь, больных с функциональными заболеваниями желудочно-кишечного тракта (функциональная диспепсия, синдром раздраженного кишечника, функциональные абдоминальные боли и др.) и психогенными абдоминальными болями.
В настоящее время широко обсуждается возможность использования антидепрессантов, антагонистов 5-НТ3, агонистов κ-опиоидных рецепторов, аналогов соматостатина (октреотида). Из них лучше всего изучены антидепрессанты, реализующие противоболевой эффект двумя путями: 1) за счет уменьшения депрессивной симптоматики, учитывая тот факт, что хроническая боль может быть маской депрессии; 2) за счет активации антиноцицептивных серотонинергических и норадренергических систем. Антидепрессанты назначаются в терапевтических (но не в низких) дозах (амитриптилин 50-75 мг/сут., миансерин 30-60 мг/сут. и т. д.), продолжительность их приема должна составлять не менее 4-6 недель. Препараты эффективны в комплексной терапии.
Таким образом, генез абдоминальных болей является полиэтиологическим и полипатогенетическим. Лечение болевого синдрома должно быть направлено на нормализацию структурных и функциональных нарушений пораженного органа, а также на нормализацию функций нервной системы, отвечающих за восприятие болей.
Литература.
1. Вегетативные расстройства. Руководство для врачей. Под ред. проф. А.М. Вейна. М., 1998. 2. Вейн А. М., Данилова А. Б. Кардиалгии и абдоминалгии // РМЖ, 1999. 7, № 9. С. 428-32. 3. Григорьев П. Я., Яковенко А. В. Клиническая гастроэнтерология. М.: Медицинское информационное агентство, 2001. С. 704. 4. Ивашкин В. Т. Синдром раздраженной кишки // Рос. журн. гастроэнтерол., гепатол., колопроктол. 1993, т. 2, № 3. С. 27-31. 5. Яковенко Э. П. Григорьев П. Я. Хронические заболевания внепеченочных желчевыводящих путей. Диагностика и лечение. Метод. пособие для врачей. М.: Медпрактика, 2000. С. 31.
Таблица 1. Этиология абдоминальных болей
Интраабдоминальные причины
- Генерализованный перитонит, развившийся в результате перфорации полого органа, внематочной беременности или первичный (бактериальный и небактериальный); периодическая болезнь
- Воспаление определенных органов: аппендицит, холецистит, пептические язвы, дивертикулит, гастроэнтерит, панкреатит, воспаление органов малого таза, колит язвенный или инфекционный, региональный энтерит, пиелонефрит, гепатит, эндометрит, лимфаденит
- Обструкция полого органа: интестинальная, билиарная, мочевыводящих путей, маточная, аорты
- Ишемические нарушения: мезентериальная ишемия, инфаркты кишечника, селезенки, печени, перекруты органов (желчного пузыря, яичек и др.)
- Другие: синдром раздраженного кишечника, ретроперитонеальные опухоли, истерия, синдром Мюнхаузена, отмена наркотиков
Экстраабдоминальные причины
- Заболевания органов грудной полости (пневмония, ишемия миокарда, заболевания пищевода)
- Неврогенные (herpes zoster, заболевания позвоночника, сифилис)
- Метаболические нарушения (сахарный диабет, порфирия)
Примечание. Частота заболеваний в рубриках указана в убывающем порядке.
назад
Таблица 2. Характеристика висцеральных и соматических болей
| Признаки | Тип боли | |
| Висцеральная | Соматическая | |
| Характер | Давящая, спастическая, тупая | Острая интенсивная |
| Локализация | Разлитая, неопределенная, по срединной линии | Точечная в месте раздражения |
| Длительность | От минуты до месяцев | Постоянная |
| Ритмичность (связь с приемом пищи, временем суток, актом дефекации и др.) | Характерна (ритм может быть правильным и неправильным) | Отсутствует |
| Иррадиация | Возникает при интенсивном характере и соответствует пораженному органу | Присутствует в большинстве случаев |
| Болезненность при пальпации | В месте локализации боли | В месте локализации больного органа |
| Лекарственная терапия | Эффективны препараты, нормализующие моторную функцию пораженного органа | Неэффективна и противопоказана |
| Клинические примеры | Не осложненная язвенная болезнь, желчная колика, дисфункция сфинктера Одди, язвы желудка или кишечника, спастическая дискинезия толстой кишки, перитонит, опухоли с раздражением париетальной брюшины | Перфоративные и пенетрирующие |
назад
Медикаментозная терапия
Чтобы быстро и результативно устранить симптомы абдоминальной мигрени у детей, лечение проводится при помощи медикаментозной терапии. Лекарства помогают облегчить самочувствие ребенка, а также уменьшить частоту приступов и их интенсивность. Схема проведения терапии составляется неврологом с учетом возраста пациента, особенностей симптоматики, а также провоцирующих факторов. Для устранения симптомов абдоминальной мигрени у детей лечение подразумевает под собой применение таких препаратов, как:
- противовоспалительные средства;
- обезболивающие с седативным эффектом;
- противомигренозные;
- по показаниям — противорвотные.
Стоит отметить, что противомигренозные средства применяются только в случае, если другие лекарства не приносят требуемого результата. Эрготамины и триптаны в детском возрасте не назначаются, так как они оказывают выраженное негативное воздействие на детский организм. Их применение осуществляется в самых крайних случаях и только под контролем врача.
Чтобы устранить симптомы мигрени у детей, лечение обязательно нужно проводить комплексное. Справиться с болью помогут препараты на основе ибупрофена и парацетамола, в частности такие, как «Панадол», «Нурофен». Иногда могут помочь кофеиносодержащие средства, например «Аскофен» и антигистаминные лекарства («Цетрин»).
Для достижения более положительного результата назначаются седативные средства, такие как «Седафитон», «Ново-пассит» и антидепрессанты («Деприм»). На протяжении всего периода проведения терапии обязательно требуется прием витаминных комплексов, которые помогут нормализовать самочувствие и предотвратить частое развитие рецидивов.
При возникновении первых симптомов мигрени у детей лечение обязательно нужно проводить незамедлительно, так как от этого во многом зависит ход протекания болезни, а также вероятность возникновения осложнений.
Как помочь детям с абдоминальной мигренью?
Лучший подход — профилактика приступов.
Врач вместе с семьей ребенка анализирует роль тех триггеров, список которых я приводил чуть раньше.
Дальше вместе думают, как уменьшить частоту триггеров.
Обязателен правильный режим сна.
Части детей может быть полезна определенная диета.
В поездках лучше делать более частые остановки для отдыха и избегать укачивание.
Психолог может помочь ребенку и семье в борьбе со стрессом.
Последствия
В некоторых случаях у ребенка наблюдается тяжелое протекание болезни, когда приступы мигрени продолжаются в течение нескольких дней. Подобное состояние считается очень опасным, так как процесс развития приступа становится неконтролируемым, а обезболивающие препараты не оказывают никакого действия.
В период сильного приступа сосуды мозга наполняются чрезмерным количеством крови, расширяются, что может привести к кислородной недостаточности головного мозга и его отечности. Кроме того, продолжительный приступ может привести к мигренозному инсульту. В таком случае симптоматика болезни сохраняется и после исчезновения приступа.
Лечение
Приступ купируют с помощью нестероидных противовоспалительных препаратов. При тяжелом течении назначают триптаны, эрготамины, дитаны.
В межприступный период назначают терапию, препятствующую возникновению новых эпизодов. Используют антидепрессанты, бета-блокаторы.
Также показана психологическая коррекция. Пациенту рекомендуется соблюдать режим дня (сон не менее 8 часов в сутки), питания, избегать употребления продуктов, способных спровоцировать приступ.
Если мигрень вызвана гормональной терапией, рассматривается вопрос об отмене либо снижении дозы гормонов. Актуальна гипербарическая и нормобарическая кислородная терапия. Метод используется как для профилактики, так и для купирования приступов.
В большинстве случаев лечение дает хороший результат, позволяет значительно уменьшить количество приступов. Если не обратиться за медицинской помощью, возможны осложнения в виде инсульта либо мигренозного статуса.
Записаться на прием к неврологу в Екатеринбурге можно по тел. +7(343)355-56-57
Проведение профилактики
Приступы абдоминальной мигрени возникают совершенно неожиданно. Пока что в медицине нет способов для их предупреждения. Однако врачи рекомендуют соблюдать целый ряд правил, знание которых помогает снизить частоту обострений и повысить качество жизни человека. Профилактика болезни включает в себя такие моменты:
- ведение правильного образа жизни;
- нормализацию психоэмоционального состояния;
- активный досуг;
- проведение сеансов физиотерапии;
- медикаментозную поддержку организма.
Обязательно нужно исключить из жизни факторы, которые становятся причиной стресса и нервных нарушений. Требуется умеренная физическая активность, прогулки на свежем воздухе, поездки на море.
Для укрепления сосудов полезными будут лечебная гимнастика, контрастный душ, ароматерапия. Также нужно проводить периодически курсы витаминотерапии, применять средства, действие которых направлено на устранение причин болезни. Профилактику рекомендуется проводить даже для тех детей, которые никогда не испытывали признаков абдоминальной мигрени.