В Юсуповской больнице оказывают помощь больным с острым нарушением мозгового кровообращения различного генеза (ишемический инсульт, геморрагический инсульт, транзиторная ишемическая атака, гипертонический криз, осложненный острой гипертонической энцефалопатией), а также больным с нарушениями жизненно важных функций организма вследствие развития острого нарушения мозгового кровообращения. Двери Юсуповской больницы открыты круглосуточно семь дней в неделю.
В отделении неврологии Юсуповской больницы имеется весь спектр самого современного оборудования, которое позволяет оптимизировать процесс лечения пациентов с острым нарушением мозгового кровообращения в первые часы от поступления в стационар. Это оборудование для проведения искусственной вентиляции легких, мониторирования показателей гемодинамики (АД, ЧСС и др.) в круглосуточном режиме, для проведения искусственной гипотермии, для дозированного введения лекарственных препаратов и контроля уровня глюкозы в крови с адекватным подбором дозы инсулина. Диагностическое оборудование (аппарат для проведения УЗИ экспертного класса, электроэнцефалограф, электрокардиограф, аппарат для проведения рентгенографии и др.) позволяет проводить обследование больных непосредственно в отделении реанимации. В лечении пациентов с инсультом в Юсуповской больнице врачи используют лекарственные препараты с высокой доказательной базой.
Специалисты отделения неврологии в постинсультном периоде применяют различные вспомогательные методы, к которым также относятся роботизированные виды лечения, например, HAL-терапия, которые путём многократного целенаправленного повторения движений способствуют активизации механизма нейропластичности.
«Удар, еще удар…»
Ежегодно более 5 миллионов россиян переносят инсульт. Только 15% больных, перенесших мозговую катастрофу, возвращаются к привычному образу жизни. К сожалению (и это мировая проблема), до настоящего времени не изобретено лекарств, не разработано эффективных способов лечения инсульта. Если мозговая катастрофа произошла, любой, даже самый лучший врач лишь в очень малой степени может повлиять на исход заболевания. Самое большее, на что приходится уповать – на возможность сохранить больному жизнь, поскольку разрушенные участки мозга восстановлению, увы, не поддаются. Так стоит ли ждать, когда грянет гром? Не лучше ли предупредить возможную катастрофу?
Симптомы
Симптомы при ишемическом инсульте проявляются, как правило, внезапно и зависят от того, какой участок мозга повреждён. Приступ ишемии мозга можно отличить по следующим признакам:
- Появление сильных, резких головных болей.
- Снижение мышечного тонуса.
- Нарушение координации – пространственная дезориентация и головокружения.
- Тошнота, рвота.
- Зрительные отклонения – двоение в глазах, снижение, выпадение зрительных полей.
- Нарушение чувствительного восприятия – ощущение ползания «мурашек».
- Нарушение глотательной функции.
- Онемение конечностей или полная их парализация.
- Сонливость, жар, потливость.
- Потеря сознания.
- Слабость в обеих частях тела.
- Невозможность совершать обычные движения руками или ногами.
- Речевые отклонения – непонимание речи и нарушение речевого аппарата.
- Нарушения памяти.
При возникновении патологии в височной доле для пострадавших характерно депрессивное состояние, замкнутость в себе, нежелание общаться, нарушение логического мышления или полное его отсутствие, поэтому поставить диагноз часто затруднительно.
Факторы риска – условие или причина?
Существующая концепция факторов риска (их более 80!) устанавливает математически достоверные связи между заболеваниями (гипертония, атеросклероз), синдромами, обстоятельствами жизни и фактами возникновения инсульта. Однако факторы риска лишь условия, которые способствуют инсульту, но не являются его причинами. Можно ли, упуская из вида причины болезни, предотвратить ее? Думаю, ответ на этот вопрос очевиден. Что же касается причин… Откровенно говоря, до сих пор многие врачи не слишком углубляются в эту проблему. Очевидно, ждут, когда на стол ляжет официальный формуляр с четким указанием, в какую точку надо бить, чтобы спасти человечество от тяжелейшего недуга. Между тем причину инсульта, еще в 80-х годах теперь уже минувшего столетия, сформулировал выдающийся отечественный кардиолог И.К. Шхвацабая. Анамнез больного бывает отягчен множеством факторов риска — атеросклерозом, ишемической болезнью сердца, он может жить в экологически неблагоприятной или стрессовой атмосфере, курить и злоупотреблять алкоголем… Однако до тех пор, пока не возникнет специфическая сосудистая ситуация, которая определяется как гемодинамический криз, инсульта не будет.
ОСЛОЖНЕНИЯ И ПОСЛЕДСТВИЯ ИНСУЛЬТОВ
Последствия после инсульта – неотъемлемая часть болезни. При приступе поражается головной мозг, и от размера поражения зависит степень тяжести последствий. Осложнения бывают как непосредственно спровоцированные заболеванием, так и связанные с состоянием пациента после перенесенного инсульта.
Основные осложнения инсульта:
- параличи и нарушение чувствительности;
- затрудненная речь и глотание;
- ухудшение умственных способностей;
- полная или частичная потеря памяти;
- эмоциональные нарушения;
- изменения в поведении;
- боли и другие неприятные ощущения.
Измерение АД проводится для принятия решения о необходимости проведения гипотензивной терапии пациенту с инсультом. BP B3 AFIB — это модель с фунцкией выявления мерцательной аритмии во время измерения артериального давления в домашних условиях. BP B3 AFIB клинически подтвержден для многих специальных групп пациентов и, следовательно, обеспечивает точные измерения артериального давления для всех. Также прибор оснащён технолгией MAM — автоматически определяется среднее значение трёх последовательных измерений.
Основные принципы реабилитации
Базовые принципы едины для всех направлений реабилитации — предельно раннее начало восстановительной терапии после инсульта, индивидуальный подход с учетом особенностей клинической картины и анамнеза (медицинские сведения о пациенте), а также систематичность и последовательность всех терапевтических, медикаментозных и психотерапевтических мероприятий.
Что означает раннее начало реабилитации при инсульте?
Мероприятия, направленные на восстановление утраченных функций, следует начинать еще в стационар
е, сразу после того, как пациент будет переведен из блока реанимации и интенсивной терапии в общую палату. Нужно понимать, что инсульт
невозможно «вылечить» за месяц
, поэтому необходимо длительно придерживаться жесткого графика.
Восстановление двигательных функций
Главная задача — максимальное восстановление нарушенных двигательных навыков. Когда полное возвращение моторики невозможно, то главной целью становится выработка компенсаторных навыков
. Параллельно с развитием компенсаторных движений, при инсульте следует адаптировать пациента к изменяющемуся двигательному стереотипу с учетом сохраняющегося неврологического дефицита и ограничения двигательной активности.
На госпитальном этапе двигательная реабилитация пациентов после инсульта, как правило, сводится к выполнению пассивных движений в суставах пораженных конечностей. При этом при гемипарезе или гемиплегии (т.е. при одностороннем поражении) движение в здоровой конечности должен выполнять сам пациент, иначе может возникнуть нарушение моторики даже в непораженной скелетной мускулатуре, что в последующем крайне негативно скажется на процессах бытовой адаптации.
У пациентов с выраженным парезом ноги данному этапу предшествует имитация ходьбы лежа в постели или сидя в кресле. Пациент учится стоять вначале с поддержкой инструктора-методиста, затем самостоятельно, держась за прикроватную раму или спинку кровати. При этом важно стараться равномерно распределять вес тела на пораженную и здоровую ноги. В дальнейшем пациент обучается ходьбе: сначала ходьбе на месте, затем по палате с опорой на прикроватную раму, потом самостоятельно с опорой на четырех- или трехножную трость.
К самостоятельной ходьбе без посторонней опоры больной может приступить только при хорошем равновесии и умеренном или легком парезе ноги. Расстояние и объем передвижений необходимо постепенно увеличивать: ходьба по палате (или квартире), затем ходьба по больничному коридору, по лестнице, выход на улицу и, наконец, пользование транспортом.
Восстановление самообслуживания и других бытовых навыков также происходит поэтапно.
Речевая реабилитация
Нарушение речевой функции после инсульта может принимать множество форм: в одних случаях пациент не понимает устную и письменную речь (сенсорная афазия), в других — прекрасно понимает собеседника, но ничего не может сказать по причине поражения речевых центров (моторная афазия). Любая форма расстройства речи при инсульте является фактором, который наносит огромный ущерб эмоциональному состоянию больного человека. Помочь больному справиться с утратой возможности коммуникации с окружающим миром — одна из приоритетных задач родственников и представителей патронажной службы.
Нормализация психоэмоционального фона
Огромное значение имеет психотерапевтическая реабилитация пациентов после инсульта. Не следует забывать, что инсульт — это заболевание, которое всегда застает врасплох и ведет к сильнейшей психологической дезадаптации. Еще недавно активный и полный сил человек вдруг оказывается в социальной изоляции, без любимой работы, без привычного жизненного уклада, без права контролировать свою жизнь, а порой и без возможности самостоятельного удовлетворения базовых потребностей (еда, физиологические отправления, гигиенические процедуры).
Роковое стечение обстоятельств…
Гемодинамический криз – острое нарушение системной или региональной гемодинамики, приводящее к нарушению функции или повреждению мозга. Гемодинамический криз развивается в результате декомпенсации в работе сердца, нарушений ритма, внезапных изменений сосудистого тонуса, увеличения вязкости крови, внутрисосудистого тромбообразования, активации атеросклеротических бляшек. А чаще гемодинамический криз – результат стечения обстоятельств (стресс, геомагнитные бури и колебания атмосферного давления, погрешности в питании, воздействие экстремальных факторов и др.), нарушивших равновесие в системе регуляции кровоснабжения мозга. Гемодинамические кризы — это причины острого нарушения мозгового кровообращения (ОНМК), поскольку именно они непосредственно связаны с развитием инсульта. Современные методы исследования позволяют выделить и клинически идентифицировать несколько вариантов гемодинамических кризов: гипертонический, гипотонический, коронарный, аритмический, ангиодистонический, гемореологический, нейроэндокринный и обтурационный
.
Диагностика
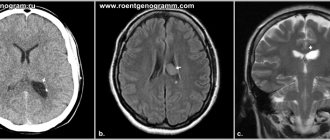
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) — наиболее важные диагностические исследования при инсульте. КТ в большинстве случаев позволяет чётко отдифференцировать «свежее» кровоизлияние в мозг от других типов инсультов, МРТ предпочтительнее для выявления участков ишемии, оценки распространённости ишемического повреждения и пенумбры. Также с помощью этих исследований можно выявлять первичные и метастатические опухоли, абсцессы мозга и субдуральные гематомы. Если наблюдается ригидность затылочных мышц, но отсутствует отёк диска зрительного нерва, люмбальная пункция в большинстве случаев позволит быстро установить диагноз кровоизлияния в мозг, хотя при этом сохраняется незначительный риск возникновения синдрома «вклинения» мозга. В случаях, когда есть подозрения на эмболию, люмбальная пункция необходима, если предполагается применение антикоагулянтов. Люмбальная пункция имеет также важное значение для диагностики рассеянного склероза и, кроме того, может иметь диагностическое значение при нейроваскулярном сифилисе и абсцессе мозга. При недоступности КТ или МРТ необходимо выполнить эхоэнцефалографию и люмбальную пункцию.
Дифференциальная диагностика
Дифференциально-диагностическая характеристика инсультов[38]
| Симптомы | Ишемический инфаркт мозга | Кровоизлияние в мозг | Субарахноидальное кровоизлияние |
| Предшествующие преходящие ишемические атаки | Часто | Редко | Отсутствуют |
| Начало | Более медленное | Быстрое (минуты или часы) | Внезапное (1-2 минуты) |
| Головная боль | Слабая или отсутствует | Очень сильная | Очень сильная |
| Рвота | Не типична, за исключением поражения ствола мозга | Часто | Часто |
| Гипертензия | Часто | Имеется почти всегда | Не часто |
| Сознание | Может быть потеряно на непродолжительное время | Обычно длительная потеря | Может быть кратковременная потеря |
| Ригидность мышц затылка | Отсутствует | Часто | Всегда |
| Гемипарез (монопарез) | Часто, с самого начала болезни | Часто, с самого начала болезни | Редко, не с самого начала болезни |
| Нарушение речи (афазия, дизартрия) | Часто | Часто | Очень редко |
| Ликвор (ранний анализ) | Обычно бесцветный | Часто кровянистый | Всегда кровянистый |
| Кровоизлияние в сетчатку | Отсутствует | Редко | Может быть |
На месте
Распознать инсульт возможно на месте, немедля; для этого используются три основных приёма распознавания симптомов инсульта, так называемые «УЗП
». Для этого попросите пострадавшего:
- У
—
улыбнуться
. При инсульте улыбка может быть кривая, уголок губ с одной стороны может быть направлен вниз, а не вверх. - З
—
заговорить
. Выговорить простое предложение, например: «За окном светит солнце». При инсульте часто (но не всегда!) произношение нарушено. - П
—
поднять
обе руки. Если руки поднимаются не одинаково — это может быть признаком инсульта.
Дополнительные методы диагностики:
- Попросить пострадавшего высунуть язык. Если язык кривой или неправильной формы и западает на одну или другую сторону, то это тоже признак инсульта.
- Попросить пострадавшего вытянуть руки вперёд ладонями вверх и закрыть глаза. Если одна из них начинает непроизвольно «уезжать» вбок и вниз — это признак инсульта.
Если пострадавший затрудняется выполнить какое-то из этих заданий, необходимо немедленно вызвать скорую помощь
и описать симптомы прибывшим на место медикам. Даже если симптомы прекратились (преходящее нарушение мозгового кровообращения), тактика должна быть одна — госпитализация по скорой помощи; пожилой возраст, кома не являются противопоказаниями госпитализации.
Есть ещё одно мнемоническое правило диагностики инсульта: У. Д. А. Р.
:
- У
—
Улыбка
После инсульта улыбка выходит кривая, несимметричная; - Д
—
Движение
Поднять одновременно вверх обе руки, обе ноги — одна из парных конечностей будет подниматься медленнее и ниже; - А
—
Артикуляция
Произнести слово «артикуляция» или несколько фраз — после инсульта дикция нарушается, речь звучит заторможено или просто странно; - Р
—
Решение
Если вы обнаружили нарушения хотя бы в одном из пунктов (по сравнению с нормальным состоянием) — пора принимать решение и звонить в скорую помощь. Необходимо рассказать диспетчеру, какие признаки инсульта (УДАРа) были выявлены, и будет направлена специальная реанимационная бригада.
«Шальное» давление
Гипертонический криз – одна из наиболее частых причин ишемического и геморрагического инсульта. С гипертоническим кризом, так или иначе, связано большинство ОНМК. Для врача эта связь всегда очевидна, поскольку регистрация артериального давления (АД) при возникновении клинической картины заболевания проста и доступна. Гипертонический криз может привести к срыву ауторегуляции мозгового кровообращения и разрыву внутричерепной артерии – геморрагическому инсульту. Но чаще высокое артериальное давление сопровождается спазмом артерий, увеличением нагрузки на сердце и развитием гемодинамического ишемического инсульта. В последние годы исследователи стали обращать внимание на относительную гипотонию (снижение АД) у больных, адаптированных к высоким цифрам давления, как на возможную причину ОНМК. Особенно опасна гипотония для больных с выраженными атеросклеротическими поражениями магистральных артерий головного мозга – стенозами. Внезапное падение АД у больных с атеросклеротическими изменениями артериальной системы мозга приводит к критическому снижению мозгового кровотока. Гипотонические кризы характерны для больных с паркинсонизмом, они могут быть следствием неадекватного лечения артериальной гипертонии.
Лечение
Лечение инсульта включает комплекс мероприятий по неотложной помощи и длительный восстановительный период (реабилитацию), проводимый поэтапно.
Лечение инсульта должно быть направлено на восстановление поврежденных участков нервной ткани и защиту нервных клеток от распространения так называемой «сосудистой катастрофы». Восстановление поврежденных участков осуществляют с помощью группы специальных препаратов — нейрорепарантов. А здоровые нервные клетки защищают препараты-нейропротекторы. Определённые препараты успешно объединяют в себе оба указанных эффекта, поэтому могут применяться для комплексной терапии инсульта. Для восстановления утраченных функций организма пациенту могут быть назначены лечебная физкультура, массажи, выполнение логопедических и других упражнений.
Неотложная помощь
На догоспитальном этапе оказания медицинской помощи следует оценить параметры гемодинамики больного, в том случае если наблюдается выраженное повышение артериального давления (больше 220/120 мм.рт.ст.) следует принять меры к его снижению постепенно. Быстрое снижение давления приведет к ухудшению состояния больного и потери перфузии головного мозга.
При инсульте наиболее важно доставить человека в больницу как можно быстрее, желательно в течение первого часа после обнаружения симптомов. Следует учитывать, что не все больницы, а только ряд специализированных центров приспособлены для оказания правильной современной помощи при инсульте. Поэтому попытки самостоятельно доставить больного в ближайшую больницу при инсульте зачастую неэффективны.
До приезда скорой помощи важно не давать больному есть и пить, поскольку органы глотания могут оказаться парализованными, и тогда пища, попав в дыхательные пути, может вызвать удушье.
При первых признаках рвоты голову больного поворачивают на бок, чтобы рвотные массы не попали в дыхательные пути. Больного лучше уложить, подложив под голову и плечи подушки, так чтобы шея и голова образовывали единую линию, и эта линия составляла угол около 30° к горизонтали. Больному следует избегать резких и интенсивных движений. Больному расстегивают тесную мешающую одежду, ослабляют галстук, заботятся о его комфорте.
Реанимационные мероприятия
Постановка правильного диагноза и обнаружение точного места возникновения инсульта, а также данные объёма повреждённых тканей позволяют правильно выбрать тактику лечения и избежать более тяжёлых последствий. Помимо опроса и осмотра пациента необходимы специальные обследования как головного мозга, так и сердца и сосудов.
Реанимационные мероприятия должны быть направлены на поддержание адекватных показателей гемодинамики и оксигенации.
Фармакотерапия
Препараты назначаются согласно стандартам лечения и по решению лечащего врача.
Особенности ухода за пациентом
К инсульту часто присоединяются пневмония и пролежни, что требует постоянного ухода, переворачивания со стороны на сторону, смены мокрого белья, кормления, очищения кишечника, вибромассажа грудной клетки.
Постинсультная реабилитация
В мировой практике восстановительного лечения после инсульта ведущее место занимает междисциплинарный подход, исходя из которого процессом лечения (терапии) руководят несколько специалистов, в основном физиотерапевт, эрготерапевт, логопед.
- Физиотерапевт занимается восстановлением двигательных функций.
- Эрготерапевт занимается адаптацией человека после инсульта к повседневной жизни.
- Логопед занимается восстановлением речи и глотания (при наличии у больного афазии и дисфагии).
Мозг человека отличается определённой естественной способностью к восстановлению, благодаря созданию новых связей между здоровыми нейронами и формированию новых информационных цепей. Подобное свойство головного мозга носит название нейропластичность и может быть стимулировано в процессе реабилитации. Одним из ключевых факторов эффективности любой программы реабилитации является регулярное выполнение тщательно организованного, индивидуально подобранного комплекса упражнений — то есть общий принцип обучения человека новому навыку.
К новым методам реабилитации относятся роботизированные виды лечения, например, HAL-терапия, которые путём многократного целенаправленного повторения движений способствуют активизации механизма нейропластичности.
При реабилитации в постинсультный период применяют различные вспомогательные методы, в частности фармакологические, лечебную гимнастику, упражнения с биологической обратной связью (по разным реакциям, в том числе по ЭЭГ, ЭКГ, дыханию, по движениям и опорной реакции);
В 2021 году российские ученые объявили о том, что им удалось разработать стоматологический аппарат, который способствует восстановлению речи больного, перенесшего инсульт.
В постинсультном периоде высок риск возникновения постинсультной депрессии (ПД). Она оказывает негативное влияние на процесс реабилитации, качество жизни, соматическое здоровье, способствует манифестации сопутствующих психических заболеваний (в первую очередь тревожных расстройств). ПД существенно ухудшает прогноз выживаемости. Так пациенты с ПД умирают в среднем в 3,5 раза чаще в течение 10 лет после инсульта, чем больные без симптомов депрессии. По статистике, распространенность ПД составляет 33 %, в среднем ей подвержен каждый третий больной, перенесший инсульт.
Среди психических факторов, влияющих на возникновение постинсультной депрессии, отмечаются премобидные особенности личности, отношение пациента к своему заболеванию. С депрессией после инсульта связаны такие факторы как речевые проблемы, социальная изоляция, плохое функциональное состояние. ПД также может иметь органическую природу возникновения и определяться локализацией мозгового поражения. Есть мнение, что выраженность депрессии выше при локализации инсульта в лобной доле и базальных ганглиях левого полушария. Депрессия может также быть ответом на лекарственную терапию.
Лечение ПД осуществляется посредством антидепрессантов, психостимуляторов, электросудорожной терапии (особенно при лекарственной непереносимости и тяжелой, рефракторной к лечению депрессии), транскраниальной магнитной стимуляции, когнитивно-поведенческой психотерапии.
Ищите причину в сердце
Коронарный криз – является следствием острой коронарной недостаточности. Чаще он протекает с явными признаками стенокардии, но иногда — в форме безболевой ишемии миокарда. В любом случае коронарный криз может привести к гемодинамическим нарушениям, непосредственно связанным с повреждением мозга. Аритмический криз (пароксизмальные формы нарушений ритма сердца) – одна из основных причин кардиоэмболического и гемодинамического инсульта. Не менее 20% ОНМК обусловлены кардиоэмболией. Механизм повреждения мозга при аритмии связан с резким снижением насосной функции сердца в период аритмии, или с выбросом в артерии головного мозга тромботических масс, которые образуются в камерах сердца.
Малоинвазивное оперативное вмешательство: бережное лечение после ишемического инсульта
Одним из наиболее распространенных способов нивелировать последствия инсульта, лечение с применением такой технологии, как тромболизис. Во время ангиограммы вводится препарат непосредственно в то месте, где образовался тромб. Закупорка исчезает и кровообращение восстанавливается.
Дополнительно вводятся препараты, улучшающие обменные процессы в головном мозгу, для того, чтобы после инсульта лечение проходило быстрее и эффективнее. Промедление недопустимо, такой диагноз как инсульт лечению в стационаре поддается хорошо при своевременной реакции врачей, тогда, когда необратимые повреждения головной мозг еще не получил.
Берегите позвоночник
Ангиодистонический криз характерен для вертеброгенных нарушений сосудистого тонуса. Остеохондроз, артроз, посттравматические изменения шейного и грудного отделов позвоночника часто приводят к раздражению многочисленных нервных структур и возникновению сосудистого спазма. Для вертеброгенных нарушений сосудистого тонуса характерно участие позвоночных артерий. Ангиодистония — непременный спутник мигрени. В настоящее время выделяют мигренозный инсульт – результат тяжелой мигренозной атаки.
Из-за чего возникает ишемический инфаркт мозга?
Ишемический инсульт возникает вследствие внезапного прерывания питания мозга из-за перекрытия просвета артерии тромбом, атеросклеротической бляшкой, эмболом (посторонним элементом) или длительного спазма сосуда. Распространённым фоном для развития патологии служат следующие заболевания:
- Болезни сердца (мерцательная аритмия, порок сердца и т.д.).
- Артериальная гипертензия.
- Кардиогенная эмболия.
- Гиподинамия (недостаточно подвижный образ жизни).
- Атеросклероз.
- Остеохондроз шейного участка скелета.
- Заболевания, приводящие к поражению мелких сосудов мозга (гипертония, сахарный диабет).
Провокаторами возникновения инсульта могут быть следующие факторы:
- Стрессовые ситуации, психоэмоциональная перегрузка.
- Курение, злоупотребление алкоголем.
- Скачки артериального давления.
- Применение оральных контрацептивов.
- Ожирение.
- Высокий уровень холестерина в крови.
- Переутомление.
- Скачки показателей содержания сахара в крови.
- Изменения микроклимата.
Чем тщательнее обследование, тем лучше результаты …
Результаты тщательного кардионеврологического обследования в большинстве случаев дают достаточные основания предполагать развитие у больного того или иного варианта гемодинамического криза и определить возможную причину инсульта. Другими словами, концепция гемодинамических кризов позволяет определить тонкое звено, «разрыв» которого может привести к инсульту. «Расшифровка» возможных механизмов еще не состоявшегося инсульта открывает новые возможности в превентивной терапии цереброваскулярных заболеваний. Избранная схема лечения направляется на устранение наиболее вероятных причин инсульта, она становится индивидуально адаптированной и поэтому более эффективной.
Эффективное лечение инсульта: инновационные технологии на страже вашего здоровья
Поэтому мировое медицинское сообщество разработало не только программу, цель которой предотвратить инсульт, лечение последствий и восстановление организма занимает большую долю в их исследованиях. Наши специалисты принимают активное участие в научных изысканиях и создали собственную результативную программу, которая в буквальном смысле поднимает на ноги больных. Современное лечение позволяет вернуть работоспособность конечностей, избавить от головокружений и нарушений функции разговорного аппарата. Конечно же, после того, как поставлен диагноз инсульт, лечение в стационаре становится обязательным.
Мы способны привнести в больничные условия атмосферу домашнего уюта и обеспечить психологический комфорт пациенту. Центр лечения инсульта гарантирует, что пациенту будет предоставлено все необходимое, включая оборудование для реабилитации и обследования, привлечение сторонних специалистов и исследования где-либо еще не понадобятся.
Проводится лечение инсульта в Москве, удобная транспортная развязка упрощает контакт родственников с больными, и дает им возможность навещать пациента столько, сколько можно и нужно.
Вероятность инсульта можно вычислить!
Существует несколько способов оценки вероятности заболевания. Наиболее надежный – статистический. Известно, что каждый год 5–7% «гипертоников» и 5% больных с нарушениями ритма сердца переносят инсульт. Выраженные атеросклеротические поражения сонных артерий (стенозы) «приносят» еще 5–7% в год. После 50 каждое десятилетие жизни увеличивает вероятность инсульта вдвое. Если инсульт был у кого-либо из родителей — еще вдвое. Таким образом, если условно взять человека старше 50 лет с «отягощенной» наследственностью, гипертонией и нарушениями в работе сердца, то вероятность получить инсульт для него приближается к 50%!
Цифры и факты
- В России ежегодно регистрируется более 400 000 инсультов, летальность при которых достигает 35 %.
- Общий риск повторного инсульта в первые 2 года после первого инсульта составляет от 4 до 14 %.
- При увеличении введения калия с пищей (картофель, говядина, бананы) отмечено достоверное снижение артериального давления у лиц с его умеренно повышенными показателями на 11,4/5,1 мм рт. ст.
- У больных, длительно получавших диуретики (мочегонные), формируется гипокалиемия (диагностируемая при концентрации калия менее 3,5 ммоль/л) и увеличение частоты сердечно-сосудистых осложнений.
- При увеличении суточного потребления калия на 10 ммоль (например, при приёме препарата калия и магния аспарагинат) риск развития инсульта с летальным исходом снижается на 40 %.
Не играйте в рулетку с жизнью!
Людям, попадающим в группу риска, надо быть особенно бдительными – не пропустить «предвестников» мозговой катастрофы, которые часто маскируются под другие, очень распространенные болезни. Мучают приступы головной боли, случаются головокружения, периодически и кратковременно нарушаются зрение, речь, ухудшилась память, ощущается (даже незначительное) онемение конечностей, неустойчиво сердцебиение? Визит к врачу в подобных ситуациях откладывать опасно. Если же, несмотря на выполняемые рекомендации, неприятные симптомы не проходят, не тратьте время: берите направление в специализированный медицинский центр, где есть квалифицированные специалисты и современная медицинская техника. На базе ЦЭЛТ существует специализированная служба «СТОП-Инсульт, которая имеет все необходимое техническое оснащение, позволяющее быстро и с высокой степенью достоверности не только установить степень риска мозговой катастрофы, но и эффективно предотвратить ее. Программа обследования построена не по традиционной схеме (консультации сначала у одного, другого, возможно еще и третьего специалиста, затем, как правило, консилиум…), а основана на тесной интеграции ангионеврологии и кардиологии. Каждый противоинсультный «маршрут» начинается с кабинета высококвалифицированного специалиста – ангионевролога. Вам предложат заполнить своеобразную анкету, которая позволяет судить о прединсультном статусе каждого пациента, объеме и характере необходимого ему пакета медицинских услуг. На основании всестороннего обследования каждый пациент получает подробный план лечения, которое надежно избавит его от одного из самых серьезных заболеваний нашего времени – инсульта.
Классификация
Есть несколько классификаций ишемического повреждения головного мозга в зависимости от разных аспектов и локализации зоны инфаркта. Они различаются:
- по темпу формирования и продолжительности неврологического повреждения;
- по тяжести состояния пациента;
- по патогенезу;
- по локализации инфаркта головного мозга.
Мнение эксперта
Автор: Георгий Романович Попов
Врач-невролог, кандидат медицинских наук
Ишемический инсульт возникает по причине временного нарушения проходимости кровеносных сосудов головного мозга в результате гипертонических приступов, атеросклероза. Это одно из патологических состояний, требующих немедленной госпитализации больного.
В соответствии с симптоматикой врачи быстро определяют тип заболевания:
- правосторонний инсульт характеризуется полным параличом всей левой стороны тела;
- левосторонний — параличом правой стороны тела, нарушением функции речи, способности ее восприятия;
- стволовой протекает в стволе головного мозга, поражение распространяется на центры, отвечающие за зрительную, дыхательную функции и работу сердца. Из симптомов следует отметить раскоординацию движений, головокружение;
- мозжечковый определяется нарушением координации, приступами головокружения, онемением лицевых мышц.
Последствия ишемического инсульта всегда тяжелые. К основным из них относятся расстройства психики, нарушение чувствительности в мышцах конечностей, двигательной функции и речи, глотания, координации. До 10% пациентов после инсульта страдают от эпилепсии. Врачи Юсуповской клиники проводят быстрое обследование пациентов с подозрением на ишемический инсульт. На основании поставленного диагноза назначается комплексная терапия с применением современной аппаратуры, инновационных и традиционных методов.
Стадии ишемического инсульта
Всего врачи выделяют четыре стадии завершенного ишемического инсульта:
- Острейший период приходится на первые трое суток с момента начала приступа. В первые же минуты развивается характерная заболеванию симптоматика: слабость, частичный паралич тела, головные боли и дезориентация в пространстве, рвота, тошнота, рябь в глазах, головокружение. У больного в этот период наблюдается нарушение слуха и речи, спазмы и расслабление мышц. Если симптомы самостоятельно прошли в течение суток, то диагностируется ишемическая атака.
- Острый период определяется временным промежутком между третьими и 21-ми сутками с начала заболевания. Основные перечисленные признаки ишемического инсульта постепенно сходят на нет.
- Период раннего восстановления начинается на 21 сутки с начала инсульта и длится до 6-ти месяцев. Если во время этой стадии ведется активное восстановление, то ранее утерянные функции возвращаются практически полностью.
- Период позднего восстановления приходится на промежуток с 6-го месяца до 24-го месяца с момента приступа. Функции организма при должной реабилитации продолжают активно восстанавливаться до максимального предела. В случае если некроза не произошло, функциональность можно восстановить полностью.
Факторы, влияющие на прогноз
Клинический и функциональный исход заболевания определяет прогноз инфаркта мозга – вероятность смерти пострадавшего, длительность восстановительного периода, риск возникновения последствий, осложнений и рецидива.
На прогноз жизни после инсульта влияет ряд факторов:
- Место локализации очага.
- Возраст пациента.
- Степень поражения мозга.
- Тип инсульта.
- Наличие хронических заболеваний.
- Причина инсульта.
- Начало и скорость оказания первой медицинской помощи и дальнейшей терапии.
- Развитие осложнений.
- Вероятность рецидива приступа.
Прогноз
Прогноз жизни после ишемического инсульта индивидуален, учитывая влияние многих факторов. Как показывает практика, именно своевременная диагностика и оказание медицинской помощи спасают жизнь человеку и дают шанс на восстановление.
- Благоприятный прогноз. Правильная и своевременная медицинская помощь, а причина инсульта не опасна для жизни — 75% пострадавших после реабилитации восстанавливают нарушенные функции и возвращаются к обычной жизни.
- Относительный. На исход влияет тяжесть инсульта, число и характер сопутствующих патологий, поэтому точный прогноз дать практически невозможно.
- Неблагоприятный. При не оказанной первой медицинской помощи и обширном очаге поражения — смерть наступает на 2-3 сутки после приступа. У 89% пострадавших в первый год жизни произойдёт повторение инсульта, которое приведёт к гибели.
Если человек перенёс приступ ишемического инсульта, врач может сделать прогноз на основе многолетней практики и общих статистических данных:
- В первый месяц умирает 15-25% больных.
- 60-70% пострадавших способны пережить первый год после приступа, 50% живёт более 5 лет, 25% — более 10 лет.
- 25% пострадавших преодолевают все трудности и их срок жизни уже не зависит от перенесённого инсульта.
- 40% смертельных случаев возникает в первые 2-е суток из-за значительного поражения головного мозга и его отёчности.
- Из выживших больных у 60-70% к концу месяца сохраняются инвалидизирующие неврологические нарушения, у 40% они остаются через полгода, у 30% — к концу года; приступ повторяется в первый год или через 3 года, редко случается рецидив на 5 -10 году после первичного инсульта.
- Общий шанс на выздоровление: после 4 месяцев комы вероятность частичного восстановления менее 15%.
- Пострадавшие от лакунарного инсульта подлежат полному восстановлению, при нём общая смертность составляет всего 2%.
Учитывая все факторы, то при своевременной диагностике, лечении и внимательном отношении близких у больного есть все шансы вернуться к привычной жизни.