Фармакологические свойства
Фармакодинамика. доксепин относится к группе трициклических антидепрессантов. антидепрессивное действие сочетается с анксиолитическим и седативным.
Доксепин тормозит обратный захват биогенных аминов (норэпинефрина и серотонина) в синаптических структурах. Также оказывает антигистаминное, холинолитические и α1-адреноблокирующее действие. Не вызывает эйфории, психомоторного возбуждения.
Фармакокинетика. Доксепин хорошо всасывается в ЖКТ, быстро (через 2–4 ч после приема) достигает Cmax в плазме крови. Устойчивая терапевтическая концентрация в крови достигается через 2 нед после начала лечения.
Доксепин метаболизируется в печени главным образом путем деметилирования с образованием основного метаболита — десметилдоксепина (нордоксепин). Связывание доксепина и его метаболитов с белками плазмы крови составляет около 76%. Объем распределения — около 20 л/кг массы тела. T½ доксепина составляет 8–24 ч, основного активного метаболита — 33–80 ч. Доксепин проходит через плаценту и ГЭБ и проникает в грудное молоко.
Применение
Принимают внутрь. дозу препарата подбирают индивидуально в зависимости от тяжести симптомов и терапевтического эффекта.
Доза Доксепина составляет 30–300 мг/сут. Дозу до 100 мг можно применять как однократно, так и разделенную. Дозы, превышающие 100 мг, следует применять в 3 приема. Максимальная разовая доза — 100 мг (применять перед сном). При умеренных или тяжелых симптомах обычная начальная доза составляет 75 мг/сут. У большинства пациентов эта доза является эффективной. При тяжелых формах заболевания дозу повышают до 300 мг (в 3 приема) в сутки.
У пациентов с бессонницей общую дозу следует распределить так, чтобы более высокую дозу применить вечером. В случае, когда о бессоннице сообщается как о побочной реакции, эту схему приема также можно применить или дозу следует снизить.
После достижения удовлетворительного терапевтического эффекта дозу препарата следует скорригировать до минимальной поддерживающей.
Уменьшение выраженности симптомов тревожности при приеме Доксепина достигается раньше, чем антидепрессивный эффект. Антидепрессивное действие проявляется через 2–3 нед лечения.
Пациентам пожилого возраста с умеренными симптомами заболеваний рекомендуется половина обычной рекомендованной дозы доксепина гидрохлорида (10–50 мг ежедневно). Удовлетворительные клинические эффекты были получены после применения Доксепина в дозе 30–50 мг/сут. Дозу препарата следует корригировать индивидуально в зависимости от клинической реакции пациента.
Пациентам с нарушениями функции печени следует снижать дозы.
ПРИМЕНЕНИЕ АНТИДЕПРЕССАНТОВ в кардиологии
Чаще всего кардиологам приходится применять антидепрессанты при различных депрессивных состояниях. По данным зарубежных авторов, частота депрессивных расстройств среди госпитализированных терапевтических больных составляет 15-36%, среди больных ишемической болезнью сердца (ИБС) — 16-23%. В постинфарктном периоде, при рецидивах стенокардии, а также в связи с аортокоронарным шунтированием часто возникают тревога, кардиофобия, а в дальнейшем нередко формируется вторичная депрессия.
Депрессия (независимо от ее происхождения), развившаяся на фоне тяжелого соматического заболевания, значительно отягощает его течение и реабилитацию больного. В ряде исследований установлено, что симптомы депрессии являются достоверными прогностическими показателями смертности от сердечно-сосудистых заболеваний после перенесенного инфаркта миокарда. По данным N. Frasure-Smith и соавт. (1991, 1993), депрессивная симптоматика, выявленная после инфаркта миокарда, достоверно повышает риск смерти или повторного инфаркта миокарда, даже если принять во внимание другие факторы риска (в частности, дисфункцию левого желудочка, наличие инфарктов миокарда в анамнезе, частоту желудочковых экстрасистол).
С другой стороны, иногда при депрессии соматические жалобы и функциональные симптомы настолько превалируют в клинической картине, что врач-интернист даже не предполагает наличия у больного психического расстройства. По данным ВОЗ, более половины больных депрессиями лечатся у врачей общей практики и не попадают в поле зрения психиатров. Такие депрессии, называемые ларвированными или соматизированными, протекают под видом разнообразной соматовегетативной симптоматики, а собственно проявления депрессии оказываются атипичными. Это нередко приводит к ошибкам в диагностике, а изнурительные дополнительные обследования и длительное неэффективное лечение разочаровывают и больного, и врача. Эти соматовегетативные эквиваленты крайне разнообразны и включают в себя различные болевые синдромы (кардиалгии, головные боли, невралгии и т. д.), нередко имитирующие серьезную патологию; снижение или увеличение аппетита и, соответственно, потерю или прибавку в весе, расстройства сна, вегетативные пароксизмы и ряд других расстройств.
К основным признакам депрессии относят пониженное настроение, отсутствие интересов или чувства удовлетворения, повышенную утомляемость; к дополнительным — снижение способности к концентрации внимания, заниженную самооценку и неуверенность в себе, чувство вины, самоуничижение, мрачное пессимистическое видение будущего, суицидальные мысли или действия, нарушения сна (чаще ранние пробуждения), аппетита. При длительных хронических заболеваниях, этиологию которых не удается выявить, протекающих с периодическими спонтанными обострениями, врачу всегда следует подумать о наличии замаскированной депрессии.
Среди состояний, требующих применения психотропных средств, в частности антидепрессантов, необходимо выделить вегетативные кризы (панические атаки). В практике врача-терапевта и кардиолога часто встречаются пароксизмальные состояния, сопровождающиеся тревогой, страхом смерти, кардиалгией, сердцебиением, чувством нехватки воздуха, другими психическими и соматическими проявлениями. Такие пациенты нередко госпитализируются в кардиологические отделения стационаров с ошибочным диагнозом «стенокардия напряжения». Прежде всего необходимо четко установить, имеется ли у больного заболевание внутренних органов с тенденцией к пароксизмальным проявлениям (например, пароксизмальная тахикардия, мерцательная аритмия, феохромоцитома, бронхиальная астма и др.) или речь идет о приступах паники с разнообразными соматическими симптомами, связанными с повышенной активностью вегетативной нервной системы. При исключении органической патологии следует думать, что у больного имеется расстройство психического характера, проявляющееся в виде панических приступов. Такие приступы изредка протекают изолированно, тогда они рассматриваются в рамках панического расстройства. Значительно чаще они возникают на фоне депрессии, сочетаются с различными фобиями — выраженными и устойчивыми или немотивированными страхами, например боязнью открытых (агорафобия) или закрытых (клаустрофобия) пространств, страхом социальных ситуаций, публичных выступлений (социофобия) и др.
Наконец, антидепрессанты применяются при некоторых нарушениях сна. Традиционно сложилось так, что время сна (примерно треть жизни пациента) не попадает в сферу анализа и диагностики врача. Вместе с тем сон — это не просто состояние пониженной активности: он играет уникальную роль в поддержании жизнедеятельности живого организма. А. И. Бардер (1975) в ходе специальных исследований выявил группу заболеваний, включающую стенокардию, инфаркты миокарда, артериальную гипертензию, инсульты и некоторые другие заболевания, достоверно связанные с расстройствами сна. По данным Mittlmen и соавт. (1999), 20% случаев инфаркта миокарда и 15% случаев внезапной смерти приходится на период сна (между полуночью и 6 часами утра). Кроме того, ночные инфаркты миокарда имеют более тяжелое течение и чаще заканчиваются летальным исходом.
С другой стороны, приступы стенокардии также часто возникают в ночной период и в свою очередь вызывают нарушение сна. В работах О. Масагtur и соавт. (1995) продемонстрировано, что эмоциональное напряжение у пациентов с ишемической болезнью сердца заметно нарастает в вечерние и ночные часы из-за боязни повторения ангинозного приступа и смерти во время сна.
Кроме того, по данным Hung и соавт. (1993), у 5-9% населения работоспособного возраста встречается полное прекращение дыхания во сне продолжительностью 10 секунд и более — обструктивное сонное апноэ. Эти приступы играют определенную роль в развитии инфаркта миокарда и внезапной смерти при ИБС, поскольку возникающая при этом гипоксемия способна провоцировать ишемию миокарда. Убедительные доказательства этого были получены исследователями Стэнфордской группы. Стенокардия и изменения сегмента QТ совпадают по времени с периодами тяжелого обструктивного сонного апноэ, сопровождавшимися эпизодами десатурации крови. Все это неблагоприятно влияет на процесс реабилитации пациентов с инфарктом миокарда.
Таким образом, основными показаниями к применению антидепрессантов в кардиологической практике являются депрессивные расстройства, а также вегетативные кризы (панические атаки) и расстройства сна.
Необходимость лечения неглубоких депрессий врачами общей практики обусловлена, с одной стороны, большой распространенностью этих заболеваний, а с другой — упорным нежеланием многих больных обращаться в психоневрологические учреждения. При решении вопроса о самостоятельной курации больного с депрессией врач общей практики должен исключить следующие состояния, требующие обязательной специализированной психиатрической помощи: суицидальные мысли, которые могут активно не высказываться больными, однако при расспросе они обнаруживаются в активной или пассивной форме (например, «лучше бы попасть под машину и отмучиться»); бредовые идеи (чаще вины, ипохондрические или обвинения), галлюцинации; указания на наличие психического заболевания в прошлом; тяжелое соматическое состояние, требующее особой осторожности при подборе психотропной терапии; беременность.
После исчерпывающего соматического обследования врач должен тщательно проанализировать психопатологические особенности состояния, чтобы выбрать наиболее адекватную терапию. Лечение депрессии в общемедицинской сети осуществляется в основном с помощью лекарственных препаратов, однако простая разъяснительная беседа позволяет не только успокоить больного, но и обеспечить его приверженность рекомендованной терапии.
Противопоказаниями для назначения антидепрессантов являются острые заболевания печени и почек (с учетом их биотрансформации и выведения), кроветворных органов, нарушения мозгового кровообращения, декомпенсированные пороки сердца, судорожные припадки и некоторые другие тяжелые соматические заболевания.
Безопасность терапии
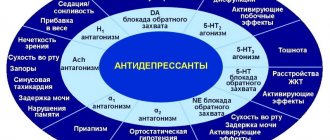
В настоящее время уже существует огромный выбор различных антидепрессантов, и их спектр продолжает неуклонно расширяться. Сегодня имеется достаточно много разнообразных классификаций антидепрессантов. В основе этих классификаций лежат особенности химической структуры, метаболизма, механизмов действия на нейромедиаторную систему и др. В самом общем виде антидепрессанты можно условно разделить на две группы: антидепрессанты классические (амитриптилин, лудиомил, мелипрамин и др.) и современные (прозак, коаксил, леривон и др).
Классические антидепрессанты (трициклические, четырехциклические) обладают наибольшим терапевтическим эффектом, но при этом имеют наиболее широкий и выраженный спектр побочных действий (связанных преимущественно с холинолитическим эффектом). В связи с этим часто приходится отказываться от терапии, у многих больных невозможно достичь достаточной терапевтической дозы. В связи с выраженным холинолитическим действием трициклические антидепрессанты могут вызывать запоры, затруднения мочеиспускания, ухудшение зрения (расстройства аккомодации). При использовании этих средств у больных сердечно-сосудистыми заболеваниями следует учитывать, что трициклические антидепрессанты имеют свойство накапливаться в сердечной мышце, где их концентрация оказывается более чем в 100 раз выше, чем в плазме крови. С передозировкой трициклических антидепрессантов связывают увеличение смертности от сердечно-сосудистых расстройств, в терапевтических дозах они могут вызывать удлинение интервалов PQ, QRS, QT, что объясняется их хинидиноподобной активностью.
Необратимые ингибиторы МАО (ниаламид) в настоящее время используются крайне редко ввиду высокого риска лекарственных взаимодействий, тираминовых, или «сырных», реакций и развития серьезных осложнений.
Современные антидепрессанты сравнимы с традиционными по эффективности, однако обладают значительно меньшими побочными эффектами, они гораздо безопаснее и проще в применении. К ним относят селективные ингибиторы обратного захвата серотонина (СИОЗС) — флуоксетин (прозак), циталопрам (ципрамил), флувоксамин (феварин), сертралин (золофт), пароксетин (паксил), а также препараты другого механизма действия — тианептин (коаксил), миансерин (леривон), моклобемид (аурорикс), бупропион и др. При терапии серотонинергическими антидепрессантами наиболее серьезным осложнением, особенно в случае использования высоких доз, является развитие серотонинового синдрома. Начальные проявления синдрома затрагивают главным образом желудочно-кишечный тракт и нервную систему. Характерно бурление и колики в животе, диарея, тошнота и другие диспептические жалобы. Неврологические симптомы включают тремор, дизартрию, мышечный гипертонус и миоклонические подергивания. Основная симптоматика является обратимой и быстро исчезает после снижения дозы или отмены антидепрессантов.
В кардиологической практике применение СИОЗС безусловно предпочтительнее в связи с их большей селективностью и лучшей переносимостью. Однако и здесь существуют некоторые различия в переносимости этих препаратов, обусловленные прежде всего избирательностью основного действия. В этой подгруппе наивысшей селективностью обладает циталопрам (ципрамил), представляющий собой наиболее безопасный в применении препарат. Так, например, действие циталопрама на сердечную проводимость и реполяризацию оценивалось в ходе рандомизированного двойного слепого плацебо-контролируемого исследования, в котором приняли участие 23 человека. Кроме того, Soren L.R. и соавт. (1999) дали ретроспективную оценку более чем 6000 ЭКГ, сделанным 1460 пациентам в период с 1978 по 1996 год, во время проведения трех рандомизированных двойных слепых исследований; из них 1789 ЭКГ снято на фоне терапии циталопрамом. Результаты проведенных исследований показали, что воздействие циталопрама на электрокардиографические параметры проявлялось лишь в виде небольшого снижения частоты сердечных сокращений (менее 8 ударов в минуту). Значимого влияния препарата на продолжительность интервалов PQ, QRS и QT выявлено не было, то есть циталопрам не оказывает заметного воздействия на сердечную проводимость и процессы реполяризации.
Другим важным преимуществом современных антидепрессантов является их минимальное взаимодействие с другими лекарственными средствами, в том числе применяемыми при лечении сердечно-сосудистых заболеваний. Важнейшую роль при этом играет цитохром Р450, участвующий в метаболизме различных лекарственных средств (табл. 1).
Препараты, которые ингибируют более чем один изомер цитохрома Р450, в большей степени взаимодействуют с другими лекарственными средствами. Влияние СИОЗС на различные изомеры цитохрома Р450 представлено в табл. 2. Исходя из этих данных можно утверждать, что наименьшая вероятность возникновения лекарственных взаимодействий отмечается при использовании циталопрама.
Основные принципы антидепрессивной терапии справедливы как для классических, так и для новых современных антидепрессантов
- Необходимо использовать адекватные терапевтические дозы, которые для классических (трициклических, четырехциклических) антидепрессантов составляют до 150-300 мг в сутки. Лечение этими антидепрессантами начинают с малых доз (25-50 мг в сутки), при хорошей переносимости дозу постепенно наращивают до появления положительного или возникновения побочного эффекта. В общесоматической практике не рекомендуется применять дозу свыше 75-100 мг в сутки, так как с последующим увеличением дозы возрастает риск различных осложнений — как соматических, так и психоневрологических (например, опасность холинолитического делирия у лиц пожилого возраста). При неэффективности лечения указанной дозой необходима консультация психиатра. Для современных антидепрессантов дозы, как правило, фиксированы и различаются в зависимости от вида препарата.
- Эффект антидепрессивной терапии проявляется не сразу, а в течение 1-3 недель от начала лечения.
- Если к четвертой неделе лечения эффект от проводимой терапии отсутствует, в первую очередь необходимо убедиться, что достигнута терапевтическая доза. Только в этом случае можно считать, что препарат неэффективен и, следовательно, должен быть заменен на другой (в данном случае необходима консультация психиатра).
- Лечение депрессии должно осуществляться длительно, от 4-6 месяцев до нескольких лет, в зависимости от особенностей течения заболевания; ранняя отмена препарата даже на фоне клинического благополучия может привести к рецидиву болезни. Доза препарата при этом должна сохраняться на прежнем уровне и только в случае необходимости (побочные действия) может быть уменьшена, но не более чем на 25-30%.
Препаратами выбора для лечения депрессий с соматическими симптомами являются лекарственные средства, обладающие наименьшей выраженностью побочных действий. К таким препаратам можно отнести селективные ингибиторы обратного захвата серотонина, в частности циталопрам (ципрамил) в дозе 20 мг в сутки, сертралин (золофт) в дозе 50-100 мг в сутки, а также препараты иной химической структуры: коаксил в дозе 25-37,5 мг в сутки, миансерин (леривон) в дозе до 100 мг в сутки и доксепин (синекван) в дозе до 150 мг в сутки.
При тревожной депрессии используются препараты, обладающие седативным или анксиолитическим эффектом: амитриптилин в дозе до 75-100 мг в сутки, циталопрам (ципрамил) в дозе 20 мг в сутки, коаксил в дозе 37,5 мг в сутки, миансерин (леривон) в дозе до 100 мг в сутки; или сбалансированные препараты: лудиомил в дозе до 100 мг в сутки, феварин в дозе 50-100 мг в сутки, золофт в дозе 50-100 мг в сутки, паксил в дозе 20 мг в сутки.
Если депрессия сопровождается тревогой, раздражительностью, вегетативными пароксизмами (паническими атаками), антидепрессанты целесообразно сочетать с транквилизаторами или использовать комбинированные препараты, например амиксид (амитриптилин+хлордиазепоксид). Транквилизаторы не назначаются при наличии у больного суицидальных мыслей, так как это облегчает проведение суицида.
В случае преобладания в структуре депрессии апатии, анергии целесообразно использовать препараты с активирующим действием: мелипрамин в дозе до 100 мг в сутки, прозак в дозе 20 мг в сутки, моклобемид (аурорикс) в дозе 300 мг в сутки. При апатоадинамических депрессиях с признаками астении, трудностями концентрации внимания и мышления целесообразно присоединение ноотропов.
В лечении панических приступов, особенно если они развиваются на фоне депрессии, в сочетании с фобиями, применению антидепрессантов также придается большое значение. Лечение этих расстройств осуществляется длительно. Наиболее эффективным является применение антидепрессантов в сочетании с психотерапией. Для выбора правильной терапевтической тактики необходима консультация психиатра. В такой ситуации целесообразно применение ципрамила, имипрамина, анафранила, золофта, феварина, флуоксетина и других препаратов; транквилизаторам же отводится вспомогательная роль. Наличие у ципрамила отчетливого анксиолитического действия делает его наиболее эффективным при панических атаках.
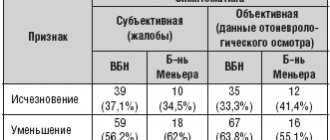
Ципрамил входит в число препаратов, с помощью которых можно корректировать нарушения сна у пациентов с инфарктом миокарда, особенно в среднем возрасте. К его достоинствам следует отнести отсутствие отрицательного воздействия на дыхание пациента, что представляется важным в связи с возможностью обструктивного апноэ сна. Более того, как показано в некоторых исследованиях, антидепрессанты — ингибиторы обратного захвата серотонина способны несколько уменьшать индекс апноэ сна. Ципрамил обладает способностью нормализовать структуру сна, повышать его эффективность и сокращать время засыпания, что делает этот препарат весьма перспективным для медикаментозной коррекции нарушений сна при инфаркте миокарда.
А. Л. Верткин, доктор медицинских наук, профессор А. В. Тополянский О. В. Любшина
Побочные эффекты
Доксепин обычно переносится хорошо. большинство побочных явлений средней тяжести возникают в начале лечения и исчезают после отмены препарата или снижения его дозы. некоторые побочные реакции, указанные ниже, не являются специфическими для доксепина, однако следует учитывать возможность возникновения этих реакций благодаря сходству его фармакологических свойств с другими трициклическими средствами.
Побочные реакции распределяются по частоте проявлений: очень часто (1/10), часто (1/100, 1/10), нечасто (1/1000, 1/100), редко (1/10 000, 1/1000), очень редко ( 1/10 000), неизвестно (частота не может быть определена согласно имеющейся информации).
Со стороны нервной системы и психические расстройства: очень часто — сонливость; нечасто — головная боль, головокружение, бессонница, ночные кошмары, спутанность сознания, дезориентация, тревога, оцепенение или парестезии, тремор (обычно средней тяжести). При применении препарата в высоких дозах (особенно у пациентов пожилого возраста) могут возникнуть экстрапирамидные симптомы, включая позднюю дискинезию; редко — галлюцинации, атаксия (в целом если применяют несколько препаратов, действующих на ЦНС), конвульсии (у пациентов, склонных к возникновению судорог, причиной которых может быть повреждение головного мозга или употребление алкоголя и токсикомания); неизвестно — суицидальные мысли и поведение. Сообщалось о случаях возникновения суицидальных мыслей и поведения во время лечения доксепином или сразу после его отмены.
Психические проявления, включая манию и параноидальные галлюцинации, могут усиливаться при лечении трициклическими антидепрессантами. Изредка сообщалось о звоне в ушах.
Со стороны органа зрения: очень редко — нарушение зрения (нечеткость).
Со стороны сосудистой системы: редко — ортостатическая гипотензия, приливы к лицу.
Со стороны сердца: очень редко — тахикардия, нарушения ЭКГ (расширение комплекса QRS, удлинение интервала P–R).
Со стороны иммунной системы: нечасто — аллергические реакции, включая сыпь, отек лица, повышенная фоточувствительность, зуд, крапивница. Во время лечения трициклическими антидепрессантами возможно обострение БА.
Со стороны кожи и подкожной ткани: редко — повышенное потоотделение, вышеуказанные кожные аллергические реакции; очень редко — алопеция.
Со стороны системы крови и лимфатической системы: редко — эозинофилия и нарушения функции костного мозга с такими симптомами, как агранулоцитоз, лейкопения, тромбоцитопения, пурпура и гемолитическая анемия.
Со стороны пищеварительной системы: очень часто — сухость слизистой оболочки рта и носа, запор; редко — тошнота, рвота, диспепсия, нарушение вкусовых ощущений, диарея, анорексия, стоматит.
Со стороны эндокринной системы: редко — нарушение секреции антидиуретического гормона, гинекомастия, увеличение молочных желез, галакторея у женщин; единичные случаи — изменение либидо, отеки яичек, повышение или снижение уровня глюкозы в крови.
Со стороны почек и мочевыделительной системы: редко — задержка мочи (у мужчин с гипертрофией предстательной железы жалобы могут усилиться).
Со стороны гепатобилиарной системы: редко — желтуха.
Общие нарушения: очень часто — утомляемость, слабость, увеличение массы тела, озноб, гиперпирексия (у пациентов, принимающих одновременно хлорпромазин).
Отмена доксепина. При внезапной отмене трициклических антидепрессантов могут возникнуть симптомы отмены, включая бессонницу, раздражительность и чрезмерное потоотделение. Симптомы отмены у новорожденных, матери которых принимали трициклические антидепрессанты в III триместр, включают угнетение дыхательной функции, конвульсии и гиперрефлексию.
Доксепин
Антихолинергические эффекты: нечеткость зрительного восприятия, парез аккомодации, мидриаз, повышение внутриглазного давления (только в глазах с локальным анатомическим предрасположением — узким углом передней камеры), тахикардия, сухость во рту, спутанность сознания, делирий или галлюцинации, запоры, паралитическая кишечная непроходимость, затруднение мочеиспускания, снижение потоотделения.
Со стороны нервной системы: сонливость, астения, беспокойство, дезориентация, галлюцинации (особенно у пациентов пожилого возраста и у пациентов с болезнью Паркинсона), тревожность, возбуждение, двигательное беспокойство, маниакальное состояние, гипоманиакальное состояние, агрессивность, нарушения памяти, деперсонализация, усиление депрессии, снижение способности к концентрации внимания, бессонница, «кошмарные» сновидения, зевота, повышенная утомляемость; активация симптомов психоза; головная боль, миоклонус; дизартрия, тремор мелких мышц, особенно рук, кистей, головы и языка, периферическая невропатия (парестезии), миастения, миоклонус; атаксия, экстрапирамидный синдром, усиление эпилептических припадков; изменения на ЭЭГ.
Со стороны пищеварительной системы: тошнота, редко — гепатит (включая нарушение функции печени и холестатическую желтуху), изжога, рвота, гастралгия, увеличение аппетита и массы тела или снижение аппетита и массы тела, афтозный стоматит, изменение вкуса, диарея, потемнение языка.
Со стороны ССС: тахикардия, сердцебиение, головокружение, ортостатическая гипотензия, клинически незначимые изменения на ЭКГ (интервала S-T или зубца Т) у пациентов, не страдающих заболеваниями сердца; аритмия, лабильность АД (снижение или повышение АД), нарушение внутрижелудочковой проводимости (расширение комплекса QRS, изменения интервала P-Q, блокада ножек пучка Гиса).
Со стороны органов кроветворения и системы гемостаза: эозинофилия; лейкопения, агранулоцитоз, тромбоцитопения, пурпура.
Со стороны эндокринной системы: увеличение в размерах (отек) тестикул, гинекомастия; увеличение размеров молочных желез, галакторея; снижение или повышение либидо, снижение потенции, гипо- или гипергликемия, гипонатриемия (снижение выработки вазопрессина), синдром неадекватной секреции АДГ.
Аллергические реакции: кожная сыпь, зуд, крапивница, фотосенсибилизация, ангионевротический отек.
Прочие: алопеция, шум в ушах, отеки, задержка мочи, учащенное мочеиспускание, гипопротеинемия, озноб, «приливы» крови к коже лица, усугубление течения бронхиальной астмы, гиперпирексия.
Симптомы отмены: при внезапной отмене после длительного лечения — тошнота, рвота, диарея, головная боль, недомогание, нарушения сна, необычные сновидения, необычное возбуждение; при постепенной отмене после длительного лечения — раздражительность, двигательное беспокойство, нарушения сна, необычные сновидения.Передозировка. Симптомы: Со стороны ЦНС: сонливость, ступор, кома, атаксия, галлюцинации, беспокойство, психомоторное возбуждение, снижение способности к концентрации внимания, спутанность сознания, гиперрефлексия, ригидность мышц, хореоатетоз, эпилептические приступы.
Со стороны ССС: снижение АД, тахикардия, аритмия, нарушение внутрисердечной проводимости, характерные для интоксикации трициклическими антидепрессантами изменения ЭКГ (особенно QRS), шок, СН; в очень редких случаях — остановка сердца.
Прочие: угнетение дыхания, одышка, цианоз, тошнота, рвота, сухость во рту, гипертермия, мидриаз (нечеткость зрительного восприятия), повышенное потоотделение, олигурия или анурия.
Симптомы развиваются через 4 ч после передозировки, достигают максимума через 24 ч и длятся 4-6 сут. При подозрении на передозировку, особенно у детей, пациента следует госпитализировать.
Лечение: при пероральном приеме: промывание желудка, назначение активированного угля; симптоматическая и поддерживающая терапия; при тяжелых антихолинергических эффектах (снижение АД, аритмия, кома, миоклонические эпилептические припадки) — введение ингибиторов холинэстеразы (применение физостигмина не рекомендуется из-за повышенного риска возникновения судорог); поддержание АД и водно-электролитного баланса. Показан контроль функций ССС (включая ЭКГ) в течение 5 дней (рецидив может наступить через 48 ч и позже), противосудорожная терапия, ИВЛ и др. реанимационные мероприятия. Гемодиализ и форсированный диурез неэффективны.
Особые указания
Пациентам с сопутствующими заболеваниями или лицам, принимающим другие лекарственные средства, следует применить однократный режим дозирования. это также касается пациентов, применяющих препараты с антихолинергическим действием.
Лицам пожилого возраста также следует применять такой режим дозирования и с осторожностью корригировать его. Эти пациенты склонны к развитию таких побочных реакций, как тревога, спутанность сознания и ортостатическая гипотензия. Поэтому начальную дозу следует назначать с осторожностью и под тщательным контролем состояния пациента и его реакции на препарат. Для соответствующего клинического эффекта может быть достаточно половинной дозы доксепина.
Пациентов следует предостеречь, что во время лечения может возникать сонливость и прием алкоголя может усилить действие препарата.
В случае ухудшения симптомов психоза или маниакальных эпизодов при лечении доксепином может потребоваться снижение дозы препарата или добавление в схему лечения препаратов группы транквилизаторов (нейролептиков).
Хотя применение доксепина меньше влияет на сосудистую систему, чем другие трициклические антидепрессанты, его следует применять с осторожностью пациентам с тяжелыми сердечно-сосудистыми заболеваниями (блокада сердца, сердечная аритмия и недавно перенесенный инфаркт миокарда).
Требуется осторожность при применении доксепина у пациентов с нарушениями почек, печени и лиц с эпилептическими припадками в анамнезе.
Суицид/суицидальные мысли или клиническое ухудшение. У пациентов с выраженными депрессиями существует риск возникновения суицидальных мыслей и действий, которые могут сохраняться вплоть до достижения ремиссии. В случае, когда улучшение не происходит в течение первых нескольких недель лечения или даже больше, пациентам необходим тщательный мониторинг до тех пор, когда наступит улучшение состояния. Из общей клинической практики известно, что риск возникновения суицидальных мыслей или действий может повышаться на ранних стадиях лечения.
При других психиатрических состояниях, для лечения которых назначают доксепин, также существует повышенный риск возникновения случаев суицида. Поэтому для таких пациентов необходимо соблюдать особые меры предосторожности.
Необходим тщательный мониторинг в течение всего лечения пациентов с суицидальными мыслями или попытками к суициду в анамнезе.
Тщательный мониторинг пациентов, особенно групп высокого риска, следует сочетать с применением соответствующих лекарственных средств, особенно на ранних стадиях с последующим изменением дозирования при необходимости. Требуется проинформировать пациентов (и тех, кто ведет их наблюдение) о необходимости мониторинга при возникновении любого клинического ухудшения, суицидального поведения, мыслей или необычного изменения поведения и немедленно обращаться за помощью к врачу в случае возникновения этих симптомов.
Метаанализ плацебо-контролируемых исследований при применении антидепрессантов у взрослых пациентов с психическими расстройствами показал повышение риска развития суицидального поведения у пациентов в возрасте моложе 25 лет по сравнению с плацебо.
У пациентов с гипертрофией предстательной железы средней степени тяжести может усилиться задержка мочеиспускания.
Доксепин содержит лактозы моногидрат, поэтому пациентам с редкими наследственными формами непереносимости галактозы, синдромом мальабсорбции глюкозы и галактозы, лактазной недостаточностью Лаппа не рекомендуется его назначать.
Пациентам с повышенной чувствительностью или непереносимостью глютена не следует применять данный препарат, поскольку в состав его вспомогательных веществ входит крахмал.
Применение в период беременности или кормления грудью. Исследование репродуктивной функции на животных не выявило неблагоприятного воздействия на плод; адекватных и четких контролируемых исследований у беременных не проводилось. Таким образом, в период беременности препарат применяют только в случаях, когда ожидаемая польза для матери превышает потенциальный риск для плода.
Доксепин проникает в грудное молоко, поэтому во время лечения следует прекратить кормление грудью.
Дети. Безопасность и эффективность применения доксепина у детей не установлены.
Способность влиять на скорость реакции при управлении транспортными средствами или работе с другими механизмами. Во время лечения доксепином запрещается управлять транспортными средствами или работать со сложными механизмами, требующими концентрации внимания, поскольку препарат может привести к сонливости и другим негативным реакциям со стороны ЦНС.
Особенности применения
Пациентам с сопутствующими заболеваниями или пациентам, которые принимают другие лекарственные средства, следует применить однократный режим дозирования. Это также касается пациентов, которым применяют препараты с антихолинергическим действием.
Пациентам пожилого возраста также следует применять такой режим дозирования и с осторожностью корректировать его. Эти пациенты склонны к развитию таких побочных реакций как: тревога, спутанность сознания и ортостатическая гипотензия. Поэтому начальную дозу следует назначать с осторожностью и под тщательным контролем состояния пациента и его реакции на препарат. Для соответствующего клинического эффекта может быть достаточно половинной дозы Доксепин.
Пациентов следует оговориться, что во время лечения может возникать сонливость и прием алкоголя может усилить действие препарата.
В случае ухудшения симптомов психоза или маниакальных эпизодов при лечении Доксепин может потребоваться снижение дозы Доксепин или добавления в схему лечения препаратов из группы транквилизаторов (нейролептики).
Хотя применение Доксепин меньше влияет на сосудистую систему, чем другие трициклические антидепрессанты, его следует применять с осторожностью пациентам с тяжелыми сердечно-сосудистыми заболеваниями (блокада сердца, сердечная аритмия и недавно перенесенный инфаркт миокарда).
Доксепин следует с осторожностью применять пациентам с нарушениями почек, печени и пациентам с эпилептическими приступами в анамнезе.
Суицид / суицидальные мысли или клиническое ухудшение.
У пациентов с выраженными депрессиями существует риск возникновения суицидальных мыслей и действий, которые могут храниться до достижения существенной ремиссии.
В случае, когда улучшения не происходит в течение первых нескольких недель лечения или даже больше, пациентам необходим тщательный мониторинг до тех пор, когда наступит улучшение состояния. Из общего клинической практики известно, что риск возникновения суицидальных мыслей или действий может повышаться на ранних стадиях лечения.
При других психиатрических состояниях, для лечения которых назначается доксепин, также существует повышенный риск возникновения случаев суицида. Поэтому для таких пациентов необходимо соблюдать особые меры безопасности.
Необходим тщательный мониторинг в течение всего лечения пациентов с суицидальными мыслями или попытками к суициду в анамнезе.
Тщательный мониторинг пациентов, особенно групп высокого риска следует сочетать с назначением соответствующих лекарственных средств, особенно на ранних стадиях с последующим изменением дозы при необходимости. Следует проинформировать пациентов (и тех, кто следит за ними) о необходимости мониторинга при возникновении любого клинического ухудшения, суицидального поведения, мыслей или необычного изменения поведения и немедленно обращаться за помощью к врачу в случае возникновения этих симптомов.
Мета-анализ плацебо-контролируемых исследований при применении антидепрессантов у взрослых пациентов с психическими расстройствами показал повышение риска развития суицидального поведения у пациентов моложе 25 лет по сравнению с плацебо.
У пациентов с гипертрофией простаты средней степени тяжести может усилиться задержка мочеиспускания.
Доксепин содержит лактоза, поэтому пациентам с редкими наследственными формами непереносимости галактозы, синдромом мальабсорбции глюкозы и галактозы, лактазной недостаточностью Лаппа не рекомендуется его назначать.
Пациентам с повышенной чувствительностью или непереносимостью глютена не следует применять данный препарат, так как в состав его вспомогательных веществ входит крахмал кукурузный.
Взаимодействия
При одновременном применении этанола, антидепрессантов, барбитуратов, бензодиазепинов и общих анестетиков возможно значительное усиление угнетающего действия на цнс, угнетение дыхания и гипотензивный эффект. доксепин повышает антихолинергическое действие амантадина. фенотиазины, противопаркинсонические лекарственные средства, атропин, бипериден, антигистаминные средства повышают риск возникновения побочных эффектов со стороны цнс, зрения, кишечника, мочевого пузыря. при одновременном применении с антигистаминными средствами, клонидином усиливается угнетающее действие на цнс, с атропином — повышается риск возникновения паралитической кишечной непроходимости, с лекарственными средствами, вызывающими экстрапирамидные реакции, — увеличивается масса тела и частота экстрапирамидных эффектов. при одновременном применении доксепина с непрямыми антикоагулянтами (производными кумарина или индадиона) возможно повышение антикоагулянтной активности последних. доксепин может усиливать депрессию, вызванную гкс. при сочетанном применении с противосудорожными средствами возможно усиление угнетающего действия на цнс, снижение порога судорожной готовности (при применении в высоких дозах) и снижение эффективности последних. препараты для лечения при тиреотоксикозе повышают риск развития агранулоцитоза. доксепин снижает эффективность фенитоина и α-адреноблокаторов. ингибиторы микросомального окисления (циметидин) удлиняют t½, повышают риск развития токсических эффектов доксепина (может потребоваться снижение дозы доксепина на 20–30%), индукторы микросомальных ферментов печени (барбитураты, карбамазепин, фенитоин, никотин и пероральные контрацептивы) снижают концентрацию в плазме крови и эффективность доксепина. флуоксетин и флувоксамин повышают концентрацию доксепина в плазме крови (может потребоваться снижение дозы доксепина на 50%). при одновременном применении с холиноблокаторами, фенотиазинами и бензодиазепинами — взаимное усиление седативного и центрального холиноблокирующего эффектов и повышение риска возникновения эпилептических припадков (снижение порога судорожной готовности); фенотиазины, кроме того, могут повышать риск возникновения нейролептического злокачественного синдрома. при одновременном применении доксепина с клонидином, гуанетидином, бетанидином, резерпином и метилдопой — снижение гипотензивного эффекта последних; с кокаином — риск развития аритмии сердца. эстрогенсодержащие пероральные противозачаточные средства и эстрогены могут повышать биодоступность доксепина; антиаритмические средства (хинидин) усиливают риск развития нарушений ритма (возможно замедление метаболизма доксепина). одновременное применение с дисульфирамом и ингибиторами ацетальдегидрогеназы провоцируют делирий. несовместим с ингибиторами мао (возможно повышение частоты периодов гиперпирексии, тяжелые судороги, гипертонический криз и смерть пациента). пимозид и пробукол могут усиливать аритмию сердца, что проявляется удлинением интервала q–t на экг. усиливается действие на сердечно-сосудистую систему эпинефрина, норэпинефрина, изопреналина, эфедрина и фенилэфрина (в том числе и тогда, когда эти средства входят в состав местных анестетиков) и повышается риск развития нарушений сердечного ритма, тахикардии, тяжелой аг. одновременное применение блокаторов α-адренорецепторов для интраназального введения или для применения в офтальмологии (при значительном системном всасывании) может усиливать сосудосуживающее действие последних. при сочетанном применении с гормонами щитовидной железы — взаимное усиление терапевтического эффекта и токсического действия (включая аритмию сердца и стимулирующее действие на цнс). м-холиноблокаторы и нейролептики повышают риск развития гиперпирексии (особенно при жаркой погоде).
Взаимодействия препарата Доксепин
Несовместим с ингибиторами МАО; доксепин назначают не ранее чем через 2 нед после их отмены. Доксепин нельзя применять одновременно с сульпиридом, хлорпромазином, хинидином; с осторожностью назначают в сочетании с баклофеном и гликозидами наперстянки. Доксепин потенцирует действие атропина и центральное действие леводопы, а также токсические эффекты барбитуратов, морфина и петидина. Сочетание доксепина с нейролептиками требует снижения дозы доксепина на 50%. Одновременное применение препаратов лития и прием этанола может потенцировать депримирующее действие доксепина.
Список аптек, где можно купить Доксепин:
- Москва
- Санкт-Петербург
Передозировка
Симптомы: сонливость, беспокойство, сухость во рту, ступор, нарушение зрения, аритмия. при возникновении подобных симптомов препарат следует отменить и обследовать пациента.
При тяжелой передозировке возможны снижение/повышение АД, расширение зрачков, тахикардия, задержка мочи (атония мочевого пузыря), илеус, гипертермия/гипотермия, угнетение дыхания, усиленное потоотделение, судороги, кома.
Лечение: прекращение приема препарата, промывание желудка, искусственная вентиляция легких, контроль за сердечно-сосудистой системой, применение снотворных средств. В случае необходимости — введение физостигмина салицилата 1–3 мг. Терапия симптоматическая. Гемодиализ и форсированный диурез неэффективны.
Обратите внимание!
Описание препарата Доксепин капс. 10мг №30 на этой странице — упрощенная авторская версия сайта apteka911, созданная на основании инструкции/ий по применению. Перед приобретением или использованием препарата вы должны проконсультироваться с врачом и ознакомиться с оригинальной инструкцией производителя (прилагается к каждой упаковке препарата).
Информация о препарате предоставлена исключительно с ознакомительной целью и не должна быть использована как руководство к самолечению. Только врач может принять решение о назначении препарата, а также определить дозы и способы его применения.