Эпилепсия относится к заболеваниям, проявляющимся разными симптомами и имеющим разную природу возникновения. Клиническая картина болезни описана во множестве пособий, и в мире насчитывается более 65 видов эпилептических недугов. Это обусловлено разными факторами, провоцирующими появление специфических припадков, которые в свою очередь приобретают постоянный характер.
Эпилепсия — это хроническое неинфекционное заболевание, которое формируется в тканях головного мозга и провоцирует выброс нейронов в организм, вследствие чего появляются неконтролируемые судороги, конвульсии, потеря сознания и т.д. Каждый из видов патологического поражения имеет разные проявления. В особо сложных случаях эпилептический припадок сопровождается потерей ориентации в пространстве, обмороком и неконтролируемым мочеиспусканием. Часто приступ вызывает обильное слюноотделение, которое в народе определяется как «пена у рта».
Однако медицина в ходе своего развития сформировала определенную терапию для каждого из видов болезни, но даже при таком разнообразии и возможностях остаются определенные формы заболевания, не поддающиеся медикаментозной терапии. Например, фармакорезистентная форма, при которой пораженные участки головного мозга не реагируют на компоненты препаратов, и клиническая картина остается неизменной. У человека продолжаются приступы, его состояние ухудшается ввиду постоянного истощения организма — напряжение мышечной ткани во время припадков в разы превышает норму. В подобных случаях используется хирургическое лечение, направленное на частичное или полное удаление пораженных клеток или их прямую стимуляцию.
Польза применения
Оперативные вмешательства при таких патологиях практикуются уже более 100 лет. Благодаря развитой отрасли нейрохирургии и инновационным разработкам в области медицины их эффективность составляет 80%. Людям, прошедшим хирургическое вмешательство, удается полностью избавиться от хронических припадков и вернуться к полноценной жизни. Современные технологии позволяют создать детальную карту участков головного мозга, которые отвечают за жизненно важные функции организма — речь, движение, память и координацию. Такой подход к терапии позволяет свести риск осложнений после манипуляций к минимуму.
Показания к хирургическому лечению
Известно, что эта болезнь так же разнообразна, как и факторы, провоцирующие ее. Поэтому в каждом индивидуальном случае терапия подбирается исключительно исходя из анамнеза пациента и результатов анализов, диагностики на КТ или МРТ, а также ЭЭГ. Существует два типа лечения данной патологии:
- медикаментозное;
- хирургическое.
Операция при эпилепсии — это вмешательство на головном мозге, в ходе которого врач удаляет или изолирует участок, где возникает приступ. Доктор выбирает вид хирургии в зависимости от того, как и в какой зоне распространяется эпилептический импульс. Именно расположение пораженных участков во многом определяет способы вмешательств и использования конкретного оборудования. О возможности хирургического лечения речь идет тогда, когда соблюдается ряд условий:
- Заболевание имеет фокальный (очаговый) характер. Совершенно точно определяется эпилептогенная область головного мозга, удаление которой избавит пациента от припадков.
- Взвешивание рисков. Любая операционная деятельность не должна привести к ухудшению качества жизни человека из-за неврологического или нейропсихологического дефицита.
- Форма должна быть исключительно фармакорезистентной, то есть как минимум два препарата не оказывают влияния на пораженные участки.
Поскольку операция назначается в особых случаях, подготовка и предварительные процедуры перед вмешательством тоже требуют внимания. За счет грамотной диагностики и обследования часто восстанавливается полная картина появления и развития болезни у пациента.
Эпидемиология
Эпилепсия — одно из наиболее часто встречающихся неврологических заболеваний. Она встречается в 10 раз чаще рассеянного склероза и в 100 раз чаще болезни двигательных нейронов (бокового амиотрофического склероза).
Заболеваемость. В большинстве развитых стран ежегодно регистрируется 50-70 случаев заболеваемости эпилепсией на 100 000 населения. Никаких расхождений в значении этого показателя по разным европейским странам и регионам отмечено не было.
Распространенность. Численный показатель распространенности эпилепсии составляет 5-10 случаев болезни на 1000 населения. Эта цифра не включает в себя фебрильные судороги, которые встречаются у 5% детей, и однократные приступы. Различий этого показателя по европейским странам и регионам не зафиксировано. Распространенность эпилепсии в целом по всем возрастным группам составляет 5%. Следовательно, каждому 20‑му представителю популяции предстоит испытать приступ в течение жизни.
Факторы, определяющие заболеваемость и распространенность. Уровень заболеваемости существенно варьирует в разных возрастных группах, имея высокие показатели в раннем детстве, меньшие — в молодом возрасте и второй пик — после 65 лет. Результаты большинства исследований подтверждают, что с большей частотой эпилепсия встречается у мужчин, нежели у женщин. В последние годы отмечается уменьшение абсолютных показателей числа детей и резкое увеличение числа пожилых людей с эпилепсией.
Несколько более высокими являются показатели распространенности эпилепсии среди групп населения с низким уровнем жизни. Эти демографические особенности должны учитываться системами здравоохранения.
Прогноз. Эпилепсия длится в среднем около 10 лет, хотя у многих период активных приступов существенно короче (менее 2 лет у более 50%). Значительное число (20-30%) пациентов страдает эпилепсией всю жизнь. Характер приступов обычно определяется в начальной стадии их возникновения, и это наряду с другими прогностическими факторами дает возможность обеспечивать достаточно высокую точность предсказания исхода заболевания в пределах нескольких лет после его начала.
Эпилепсия в масштабах всего населения. Среди коренного населения Европы из 1 000 000 жителей 5000-10 000 страдают эпилепсией. Как минимум 500 новых случаев эпилепсии (на 1 000 000 населения) регистрируется ежегодно наряду с таким же числом однократных фебрильных приступов. 20 000 из 1 000 000 жителей имеют в анамнезе один или более приступ. Приблизительно у трети этих людей случается меньше одного приступа в год, еще у трети — меньше 12 приступов в год, у остальных — более одного приступа в месяц (у 20% из этого числа — более одного приступа в неделю). Приблизительно у 40% людей с эпилепсией не отмечается каких-либо дополнительных поведенческих, неврологических и/или интеллектуальных расстройств.
Смертность. Причины смерти приблизительно у трети пациентов непосредственно вызваны нарушениями во время приступа, и это соотношение неизменно для любой европейской страны. Внезапная, непредвиденная смерть может встречаться среди молодых людей с активной формой эпилепсии, причем чаще всего когда приступы носят конвульсивный характер. Немало смертных случаев происходит у пациентов во время ночного сна. В этой ситуации степень риска составляет от 1,3 до 9,3 случая на 1000 пациентов.
Обследование и анализы перед операцией
Высокая результативность подобного радикального лечения может быть достигнута только при жестком соблюдении всех стандартов подготовительных обследований, проводимых до дня операции. Они включают в себя:
- МРТ по программе эпилептического сканирования;
- видеозапись ЭЭГ, которая выполняется в обязательном порядке при любых формах патологии;
- детальное описание или видео приступов, которые удалось зафиксировать в домашних условиях;
- исследование нейропсихологического профиля больного для подтверждения уже существующего дефицита психических функций;
- анализ возможных факторов риска и осложнений, которые могут возникнуть во время и после оперативного вмешательства;
- консультация эпилептолога.
Оперативные манипуляции проводятся только в специализированных центрах, профильных клиниках с обязательным наличием реанимационного оборудования.
Хирургическое лечение у взрослых и детей осуществляется по аналогичному протоколу, кроме случаев патологических образований в головном мозге, когда необходимо присутствие гистолога и онколога. Наилучший результат достигается тогда, когда манипуляции выполняются нейрохирургом, специализирующимся на лечении эпилепсии.
Внутричерепная регистрация ЭЭГ
ЭЭГ (электроэнцефалограмма) — диагностическое мероприятие, которое в обязательном порядке проходят больные с любыми повреждениями или патологиями головного мозга. Этот метод позволяет констатировать нормальную электрическую активность и выявить патологический потенциал мозга и нарушения в его структуре. ЭЭГ широко используется при:
- эпилепсии;
- дифференциальной диагностике эпилептических припадков;
- неэпилептических пароксизмальных состояниях.
Оценивать ЭЭГ как основной источник диагностики нельзя. По своей специфике большая часть показаний — пассивная. Регистрация данных ЭЭГ при отсутствии значимых раздражителей не позволяет определить реактивность тех или иных нормальных ритмов и получить развернутую картину с достоверной информацией о патологической активности.
Терапевтический контроль лекарственных средств
Концентрация некоторых антиэпилептических лекарств может подвергаться перманентному контролю с целью оптимизации эффективности лечения, предупреждения и/или выявления токсического действия, обнаружения или подтверждения низкого уровня препарата в крови. Экспресс-методы определения концентрации препаратов должны быть в наличии в лабораториях для следующих антиэпилептических лекарств: фенитоин, карбамазепин, вальпроат, фенобарбитал, этосуксимид и примидон. Все лаборатории должны принимать участие в программе контроля качества.
Для всех других антиэпилептических лекарств и важных метаболитов доступны хроматографические пробы (например, для lamotrigin и gabapentin, carbamazepine-10,11-epoxid), хотя их ценность в рамках обычной практики не установлена.
Виды хирургического лечения
Хирургическое лечение в России основано на нескольких методиках, которые широко используются во всем мире и на практике имеют отличные показатели результативности. Однако стоит отметить, что 100-процентную эффективность обеспечивает не метод оперативного вмешательства, а другие факторы, которые определяют период заболевания, степень поражения мозга, стадия развития и индивидуальные физические и неврологические данные пациента. Поэтому выделить наиболее действенный метод практически невозможно. Основные виды вмешательств:
- резекция височной доли;
- лезионэктомия;
- каллозотомия мозолистого тела;
- функциональная гемисферэктомия;
- стимуляция блуждающего нерва;
- множественные сублиальные рассечения;
- имплантация нейростимулятора RNS.
Выбор определенного типа операции полностью зависит от врача, который, основываясь на уже имеющихся данных о состоянии больного и его результатах анализов, утверждает способ, наиболее эффективный в конкретном примере. В сложных нетипичных ситуациях собирается консилиум с участием нескольких докторов узкого профиля и принимается решение об определенном виде хирургической терапии.
Резекция височной доли
Удаление височной доли мозга или отдельных структур через латеральный доступ. Эта операция может быть связана с удалением миндалевидного тела/гиппокампа. Внедрение и использование ЭЭГ показало, что мозговой рубец и окружающее его мозговое вещество является эпилептогенным очагом, вызывающим приступы разной силы. В итоге это подвело медицину к выводу, что височная эпилепсия является практически самостоятельной нозологической формой. Резекционные хирургические методы применяют в случаях, когда пациент прошел полную диагностику и медикаментозную терапию, которая не дала результатов.
Статистические данные МОЗ свидетельствуют о том, что 50% всех случаев патологии составляет комплексная парциальная эпилепсия. Результаты разных исследователей в области медицины и нейрохирургии показывают, что после операционного лечения данной патологии у 70–90% больных приступы полностью купируются или становятся редкими. На основании данных была предложена модификация передней лобэктомии с резекцией исключительно латеральной коры. В ходе долгих лет практик и врачевания было объявлено, что резекция пораженных отделов височной доли позволяет полностью избавиться от эпилептических припадков.
Лезионэктомия
Известно, что при эпилепсии в большей части страдают ткани головного мозга. Под сильным давлением выброса нейронов ткани быстро изнашиваются, начинается постепенный распад здоровой ткани с замещением на структурно-измененную клетку, представляющую собой нехарактерный узел. Лезионэктомия относится к менее популярным методам терапии, однако она также эффективна в определенных случаях.
Эти манипуляции представляют собой хирургическое вмешательство, направленное на удаление изолированных нефункционирующих участков мозга, которые возникли в результате травмы, онкологических патологий, мальформации кровеносных сосудов и других образований, провоцирующих припадки. В большей степени данная операция имеет эффект. Пациенты могут полностью или частично избавиться от приступов и затем придерживаться рекомендаций врача по недопущению стрессовых ситуаций в повседневной жизни.
Каллозотомия мозолистого тела
Каллозотомия — это отдельный вид хирургии, использующийся при лечении эпилептической патологии. Он заключается в рассечении мозолистого тела, а именно структуры, отвечающей за соединение обоих полушарий головного мозга. Назначается пациентам, у которых наблюдаются генерализированные судороги и двусторонние независимые эпилептические всплески в лобных долях. Кроме этого, в категорию больных, которым рекомендуется данная терапия, попадают больные с учащенными приступами, сопровождаемыми быстрой потерей тонуса мышц (человек падает). Часто при таких припадках происходят травмы и повреждения ОДА, поэтому подобная хирургия должна проводиться при первых проявлениях эпилептических случаев. Сама операция предполагает нейтрализацию быстрого перемещения судорожной активности из одной доли в другую. Подобные вмешательства редко провоцируют осложнения, поэтому прооперированные быстро проходят реабилитационный период и возвращаются к обычной жизни.
Функциональная гемисферэктомия
Признанная во всем медицинском мире опция в лечении симптоматических форм фармакорезистентной фокальной эпилепсии у больных с пороками развития головного мозга и некоторыми приобретенными поражениями одного из его полушарий. Прогноз результативности этого метода зависит от множества факторов, и не последние из них возраст и физическое состояние больного. Этот метод считается наиболее рискованным, поскольку имеет массу противопоказаний. Тем, кому была назначена процедура, предстоит долгий путь реабилитации, поскольку ее применяют при диагностировании катастрофической эпилепсии, которая сопровождается сильными приступами с потерей сознания и повышенным неконтролируемым слюноотделением.
Эта процедура применяется для лечения различных судорожных расстройств, когда источник эпилепсии локализуется в широкой области одного полушария, особенно энцефалита Расмуссена. Оперативное вмешательство проводится в период «затишья», когда человек не испытывает продолжительных припадков, провоцирующих полное истощение организма. Она используется в тех случаях, когда не помогает медикаментозное лечение, хирургическое вмешательство других видов или менее инвазивные операции, которые значительно ухудшают функционирование или подвергают пациента риску дальнейших осложнений.
Стимуляция блуждающего нерва
В отличие от других перечисленных методов, стимуляция вагуса назначается в тех случаях, когда медикаментозное лечение не дает результатов, а другие операции нельзя проводить в силу определенных причин и противопоказаний. Сам стимулятор вагуса состоит из генератора пульса с батареей и соединительного провода с электродами из платины. Они крепятся под левую подключичную область, а электроды фиксируются на шейной зоне человека. Само внедрение инородного тела осуществляется с помощью двух надрезов небольшого размера, поэтому оперативным вмешательством данную процедуру назвать сложно. Она занимает не более 1–1,5 часов и проводится под общим наркозом. Принцип действия:
- генератор с определенным интервалом посылает электрические импульсы;
- периодичность стимулирования и его деятельность регулируется доктором;
- проводится в амбулаторных условиях;
- повышение интенсивности зависит от эффективности стимуляции блуждающего нерва.
Человек при определенном опыте может самостоятельно регулировать силу и интенсивность стимуляции. С приближением приступа можно предотвратить распространение эпилептической активности, тем самым купируя приступ на начальной стадии.
Множественные сублиальные рассечения
Эта процедура дает возможность контролировать судороги, возникающие в тех областях мозга, где их нельзя безопасно извлечь. В медицинской практике на фоне прогрессирования поражений эпилептического характера известны случаи, когда в ходе работы были удалены поврежденные участки с необратимым процессом распада. Пациенты испытывали сильные головные боли, приступы увеличивались и становились тяжелее, что привело к частичной потери чувствительности в конечностях.
Сама процедура выглядит довольно просто и безопасно. Хирург делает несколько мелких надрезов в мозговой ткани. Эти рассечения существенно сокращают количество приступов, но не влияют на нормальную мозговую активность, что сохраняет всю функциональность организма и интеллекта. Однако подобные манипуляции требуют предельной концентрации и внимательности, поскольку любой лишний или чрезмерно глубокий надрез спровоцирует необратимые процессы.
Имплантация нейростимулятора RNS
Нейростимулятор RNS предназначен для контроля электрической активности мозга у больных эпилепсией и предупреждения у них судорожных сокращений путем подавления неестественной импульсации в нейронах. Это устройство было разработано американскими учеными и широко используется на практике во всем мире. Применение данного аппарата стимулирует:
- возобновление правильной речи;
- памяти и внимания;
- способность к концентрации;
- работоспособность;
- социальную активность.
Вся система состоит из имплантируемых и внешних компонентов. В первом случае это сам нейростимулятор, во втором — ноутбук с адаптированной программой, позволяющей следить за активностью головного мозга и выбросом нейронов. Система RNS также дает возможность просмотра электроэнцефалограммы пациента в режиме реального времени.
Лабораторные исследования
Лабораторные исследования необходимы в диагностике причин приступов, в период лечения антиконвульсантами и при проведении клинических обследований. Следующие лабораторные исследования должны быть доступны в медицинских организациях, осуществляющих наблюдение пациентов с эпилепсией.
Анализ крови: гемоглобин, гематокрит, мазок крови, количество лейкоцитов, дифференциальный анализ, количество тромбоцитов, фолиевая кислота, витамин B12, пиридоксин (B6), акантоциты, свертываемость крови и вакуолизация лимфоцитов.
Анализ мочи: белок, глюкоза, микроскопия, кетоны и примеси крови.
Биохимия: электролиты, белок, мочевина, иммуноглобулины, кальций, трансаминаза, гамма-глутаминтрансфераза, щелочная фосфатаза, гормоны щитовидной железы, фосфат, магний, билирубин, глюкоза, креатинин, амилаза, железо, церулоплазмин, молочная кислота, аммиак, пролактин, порфирин и его предшественники.
Нейрофизиологические исследования: ретинограмма, вызванная зрительная реакция и вызванный зрительный потенциал.
Вирусология : серологические исследования на вирусы и сифилис.
Доступ к скринингу: скрининг должен быть доступен для выявления врожденных и приобретенных метаболических нарушений. Образцы могут быть подвергнуты скринингу по нескольким веществам промежуточного метаболизма, включая кетоновые тела, различные карбогидраты, мукополисахариды, аминокислоты, органические кислоты, пурины и пиримидины, полинасыщенные жирные кислоты и ферменты лейкоцитов.
Эффективность хирургического лечения при эпилепсии
Оперативные вмешательства по своей специфике всегда имеют области рисков, которые определяются еще перед началом процедуры. Для этого собирается полная клиническая картина патологии и принимается решение об использовании одного из видов терапии, которая наиболее подходит для конкретного пациента. Эффективность определить также сложно, поскольку многие факторы зависят от самого человека и степени поражения здоровых клеток. Поэтому каждый из видов имеет свои преимущества и недостатки.
Даже при условии, что показания к хирургическому вмешательству у разных людей будут одинаковы, это не гарантирует аналогичный результат. Многие сталкиваются с проблемами, которые возникают во время реабилитационного периода. Каждый пациент переносит подобные манипуляции по-своему, но даже при таких неопределенных прогнозах медицина обещает положительный результат.
Прогноз
После проведения операции пациент должен пройти определенный курс реабилитации, постоянно находясь под наблюдением врача. За этот период снова будут проводиться некоторые обследования, тестовые задания и диагностика. Это необходимо для определения сохранения функциональности и способности размышлять и принимать решения быстро. Также проводится ряд специфических тренингов, при которых создаются стрессовые условия и наблюдаются неврологические процессы в коре головного мозга. Другими словами, при правильной и объективной терапии, а также последовательном восстановлении после операции человек может рассчитывать на жизнь без приступов и чувства тревоги.
Восстановление
Хроническая эпилепсия часто имеет негативные социальные последствия, особенно в сфере семьи, школы, работы. Эти проблемы могут стать серьезным препятствием в успешном проведении терапии или препятствием на пути улучшения качества жизни пациента даже в том случае, когда медицинское или хирургическое лечение оказалось успешным.
Клиническая группа, которая специализируется в эпилептологии, должна, таким образом, сделать доступными реабилитационные средства, обеспечивающие одновременно с оценкой уровня психологической и социальной компетенции также обучение, поддержку и рекомендации. Это может быть групповая психотерапия, семейная поддержка, определение профориентации.
После хирургической операции по поводу эпилепсии может возникнуть необходимость в проведении неврологической и нейропсихологической реабилитации, например, для восстановления дефицита памяти. Реабилитация может быть обеспечена указанными специалистами или психосоциальной группой, состоящей из врача, социального работника, медсестры и психолога.
Бессудорожные проявления
Это наиболее трудно диагностируемые припадки. Могут встречаться у детей и взрослых. Симптомы могут проявляться в виде психической патологии – помрачение рассудка. Эта форма очень плохо поддается терапии лекарственными препаратами.
Симптомы:
- кратковременные приступы с «отключением» сознания;
- изменение мимики;
- яркие проявления патологической радости или негативных эмоций: ярость, вплоть до самоубийства;
- бред, визуальные галлюцинации, спутанность и бессмысленность речи.
Эта форма заболевания самая опасная, т.к. часто она не диагностирована и не проводится терапия.
Электростимуляция блуждающего нерва
Такой вид лечения назначается как дополнительный метод терапии. Во многих странах это вспомогательный метод лечения. Она уменьшает количество парциальных припадков у детей и взрослых.
Терапия позволяет предотвратить патологическую активность, которая приводит к припадкам.
Используется электрический генератор импульсов, который вводится под ключицей или под кожей рядом с подмышечной впадиной. Электрод прикрепляется к блуждающему нерву. Этот метод позволяет добиться уменьшения частоты припадков у больных.
Обеспечение в оказании помощи
Следующие требования являются обязательными для обеспечения.
1. Доступ к местной службе эпилепсии.
2. Доступ к специализированной многопрофильной группе, включающей:
— взрослого и детского эпилептолога;
— специальную (патронажную) медсестру;
— клинического психолога;
— социального работника;
— профессионального терапевта.
3. Доступ к средствам госпитализации в критических ситуациях, например при эпилептическом статусе.
4. Доступ к высококвалифицированному нейрофизиологу.
5. Доступ к лабораторным исследованиям и терапевтическому лекарственному контролю.
6. Доступ к ряду методов визуализации мозга, особенно МРТ.
7. Доступ к программе хирургического лечения эпилепсии.
8. Доступ к специальному оценочному подразделению для промежуточной помощи.
9. Доступ к консультативным услугам, включая рекомендации по планированию зачатия и предстоящей беременности.
10. Доступ к оценке психолога, специализирующегося в эпилепсии.
11. Доступ к телефону доверия по эпилепсии и возможность контакта с добровольными общественными организациями.
12. Свободно доступная и доходчиво изложенная письменная и иного вида информация о приступах, разновидностях эпилепсии, исследованиях и способах лечения.
Симптомы
Область поражения головного мозга определяется на основе симптомов, возникающих у больного. Они помогают установить вид патологии и назначить необходимую терапию.
Если поражается височная часть, у пациентов наблюдается нарушение памяти и звукового восприятия. Больным кажется, что они слышат какую-то музыку или звуки, хотя они отсутствуют. У них появляются эмоциональные атаки, которые сопровождаются тревогой, гневом, ощущением счастья и радости.
Проявления поражения могут быть простыми, сложными, судорожными и комбинированными. Чаще всего отмечается возникновение сложных проявлений, со спутанностью сознания и автоматизмами. Приступу предшествует обонятельная, зрительная, вкусовая, слуховая, психическая, соматосенсорная или вегетативно-висцеральная аура.
При повреждении лобной доли, отвечающей за двигательную функцию, у больного возникают хаотичные неконтролируемые подергивания рук и ног, кистей и пальцев, мимические мышцы лица начинают играть, глаза бегать из стороны в сторону. Парциальные приступы в таких случаях проявляются:
- высокой длительностью;
- минимальным воздействием на сознание;
- быстрым возникновением повторных приступов;
- частым проявлением двигательных нарушений;
- наличием предшествующих автоматизмов;
- падением пострадавшего.
При повреждении затылочной части головного мозга, отвечающей за зрительную функцию, у больного отмечается появление мушек в глазах, мигающих и цветных огоньков, выпадают поля зрения, возникает сильная головная боль, похожая на мигрень.
При поражении теменной доли у больных нарушается сенсорная способность, отмечается появление локализованного чувства покалывания, холода или тепла при том, что температура окружающей среды осталась неизменной.
Диагностика
Своевременно и точно диагностировать болезнь – первоочередная задача врачей, которая помогает подобрать наиболее эффективную схему лечения эпилепсии. Прием некорректно назначенных медикаментозных средств приводит к усугублению состояния больного и усилению парциальных эпилептических приступов.
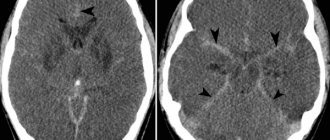
Для выявления парциальной эпилепсии пациентам клиники неврологии Юсуповской больницы назначается проведение магнитно-резонансной томографии и электроэнцефалограммы, которые необходимы для определения причины и очага развития болезни.
При постановке диагноза эпилептологи и неврологи Юсуповской больницы основываются на результатах осмотра, инструментальных исследований, жалобах и информации о симптоматике больного.