Причины возникновения арахноидита
У большинства больных арахноидитом предрасполагающим фактором являются инфекционные заболевания. В частности, к этим болезням можно отнести ветряную оспу, грипп, корь, вирусный менингит, цитомегаловирусную инфекцию, менингоэнцефалит. Спровоцировать заболевание могут также хроническая интоксикация организма, воспалительные болезни придаточных пазух носа, травмы. Нередко арахноидит диагностируют у пациентов, у которых наблюдается реактивное воспаление растущей опухоли.
Патология может возникнуть также из-за острого или хронического гнойного отита. В этом случае воспаление провоцируют токсины и маловирулентные микробы. К причинам заболевания исследователи относят также различные осложнения гнойного отита (петрозит, лабиринтит, синустромбоз), абсцесса мозга, гнойного менингита и отогенного энцефалита.
В неврологии выделяют также ряд факторов, которые считаются предрасполагающими для возникновения заболевания. К таким факторам относят интоксикацию (например, алкогольную), частые вирусные болезни, хроническое переутомление, тяжелый труд при неблагоприятном климате, частые травмы. В 10% всех случаев заболевания установить точную этиологию невозможно.
Патогенез арахноидита
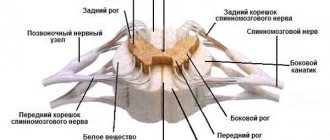
Чтобы понять природу заболевания, необходимо ознакомиться с анатомическими особенностями головного мозга. Паутинная оболочка, которую поражает воспаление при арахноидите, находится между мягкой и твердой мозговыми оболочками. При этом она не сращена с ними, а просто плотно прилегает. В отличие от мягкой мозговой оболочки, паутинная оболочка не проникает в мозговые извилины. Под ней формируются небольшие пространства, заполненные цереброспинальной жидкостью.
Все эти пространства соединяются с четвертым желудочком. По этим пространствам происходит отток из полости черепа цереброспинальной жидкости. Механизм возникновения арахноидита следующий: из-за воздействия различных причин и провоцирующих факторов в организме активизируется выработка антител к паутинной оболочке, что провоцирует затем ее воспаление. У больных арахноидитом наблюдается помутнение и заметное утолщение паутинной оболочки, а также возникновение в ней кистозных расширений и соединительнотканных спаек.
Патогенез
Арахноидит вызывает морфологические изменения в виде помутнения и утолщения паутинной оболочки, которые могут осложняться фибриноидными наложениями. Чаще всего они разлитые, но в отдельных случаях могут быть ограниченными, то есть речь идет о более грубых локальных нарушениях, инициированных обширным процессом при арахноидите. Макроскопические изменения при этом представляют собой:
- помутнение и утолщение (гиперплазия арахноид эндотелия) паутинной оболочки, сращение ее с сосудистой и твердой оболочками мозга;
- диффузная инфильтрация;
- расширение субарахноидальных щелевидных образований и цистерн в основания мозга, развитие их гидропса (переполненности цереброспинальной жидкостью).
Дальнейшее течение патологии приводит к фиброзу и формированию спаек между сосудистой и паутинной оболочкой, нарушению циркуляции ликвора (спинномозговой жидкости) и образованию одной или более арахноидальной кисты. При этом происходит нарушение нормальной циркуляции ликворной жидкости и как следствие – возникает гидроцефалия, в основе механизма которой два пути развития:
- окклюзионный – возникший в результате нарушения оттока жидкости из системы желудочков, к примеру, закрытие отверстий Люшка, Мажанди образующимися спайками или кистами;
- арезорбтивный – при котором нарушены процессы всасывания жидкости сквозь структуры твёрдой мозговой оболочки, как результат разлитого «слипчивого» процесса.
Классификация арахноидита
- Арахноидит оболочек головного мозга
- Оптико-хиазмальный арахноидит
- Арахноидит задней черепной ямки
- Арахноидит оболочек спинного мозга
Эту разновидность заболевания называют также церебральной. Локализуется церебральный арахноидит в задней черепной ямке, на выпуклой поверхности мозга и его основании. Для клинической картины этого заболевания характерны регулярные головные боли, нарушение циркуляции спинномозговой жидкости. В наиболее тяжелых случаях заболевание сопровождается судорожными приступами, которые даже могут привести к эпилептическому статусу.
Арахноидит головного мозга зачастую размещается в центральных извилинах и передних отделах большого полушария. Из-за возникшего давления на чувствительные и моторные центры у больного могут возникать расстройства чувствительности и движения. В случае сдавливания коры мозга или формирования в нем кисты из-за арахноидита у пациента могут случаться эпилептические припадки.
Локализуется этот тип арахноидита преимущественно в хиазмальной области. Частыми причинами возникновения этой формы арахноидита являются ангина, малярия, сифилис, инфекционные болезни придаточных пазух носа, черепно-мозговые травмы. Для этого типа арахноидита характерно образование спаек в зоне внутричерепной части зрительных нервов и хиазме. В наиболее сложных случаях вокруг хиазмы может образовываться рубцовая оболочка.
Как правило, заболевание провоцирует у пациента проблемы со зрением. При этом степень снижения зрения больного может варьироваться от его минимального понижения до слепоты. В большинстве случаев оптико-хиазмального арахноидита у пациентов возникает атрофия зрительных нервов. Зрительные симптомы зачастую сильно выражены, тогда как гипертензионные проявляются умеренно.
Он является самой распространенной разновидностью церебрального арахноидита. Выраженность симптомов заболевания зависит от локализации и характера воспалительного процесса, а также его сочетания с гидроцефалией. Формирование кист и спаек обычно приводит к закрытию отверстий желудочков мозга, что провоцирует повышение внутричерепного давления. Если же внутричерепное давление не повышается и находится в норме, заболевание может длиться продолжительное время.
Для острой формы патологии характерны все симптомы высокого внутричерепного давления: тошнота, головокружение, рвота, брадикардия, сильная головная боль, локализующаяся в области затылка. При менее остром течение заболевания наиболее выраженными становятся признаки повреждения задней черепной ямки. У пациентов могут наблюдаться и такие симптомы, как шаткость походки и спонтанный нистагм.
Это спинальная форма арахноидита, которая возникает преимущественно из-за гнойных абсцессов и фурункулеза. Симптомы заболевания схожи с признаками экстрамедуллярной опухоли: у пациентов наблюдаются двигательные и чувствительные расстройства, а также корешковый синдром (ограничение подвижности, парастезии, трофические изменения, боли в области сердца, поясницы и желудка, шеи и конечностях).
Локализуется спинальный арахноидит преимущественно на уровне поясничных и грудных сегментов, а также на задней поверхности спинного мозга. Обычно арахноидит оболочек спинного мозга имеет хронический характер.
Виды арахноидита
По характеру арахноидит подразделяется на:
- острый;
- подострый;
- хронический.
По локализации:
- церебральный (головного мозга);
- спинальный (поражается спинной мозг).
По морфологическим и патогенетическим особенностям различают:
- кистозный (с формированием полостей);
- слипчивый (с образованием спаек);
- комбинированный слипчиво-кистозный.
Церебральный арахноидит
Поражается паутинная оболочка головного мозга. Церебральный арахноидит — осложнение риносинусита – воспаления слизистой носа, перешедшего на синусы. Для этого вида характерно медленное прогрессирование; воспалительный очаг локализуется в базальной области или на выпуклой поверхности. Церебральный арахноидит развивается до полутора-двух лет.
Спинальный арахноидит
Спинальный арахноидит поражает арахноидальной оболочки спинного мозга. Очаг локализован на задней поверхности. Причина развития: тупая травма (ушиб). Посттравматический воспалительный процесс развивается месяцы и даже годы после перенесенной травмы.
Слипчивый арахноидит
Слипчивый арахноидит сопровождается гнойным воспалением с последующим формированием спаек между мозговыми оболочками. Эти спайки становятся причиной высокоинтенсивного болевого синдрома.
Хронический арахноидит
Хронический арахноидит развивается, если не проведена терапия заболевания при остром или подостром течении.
Симптомы арахноидита
Первые симптомы заболевания появляются спустя много времени после воздействия на организм провоцирующего фактора, который и стал причиной его появления. За это время в организме пациента происходят аутоиммунные процессы.
Длительность этого промежутка напрямую связана с тем, какой именно фактор воздействовал на организм. Например, после перенесенного больным гриппа первые симптомы арахноидита появляются через длительный промежуток времени — от трех до двенадцати месяцев. После черепно-мозговой травмы этот промежуток сокращается до 1-2 часов. Сначала больного беспокоят симптомы, свойственные астении: нарушение сна, слабость, быстрая утомляемость, раздражительность. Однако со временем могут появиться более серьезные очаговые и общемозговые симптомы арахноидита.
Диагноз F 23.0 Острое полиморфное психотическое расстройство без симптомов шизофрении
Острое психотическое расстройство, при котором галлюцинации, бред или расстройство восприятия несомненны, но чрезвычайно многообразны, изменяясь день ото дня или даже час от часу. Кроме того, часто имеет место эмоциональная неустойчивость с выраженными преходящими ощущениями счастья, экстаза или беспокойства, раздражительности. Полиморфизм и нестабильность характерны для всей клинической картины, и психотические признаки не подтверждают диагноз шизофрении (F20.-). Эти расстройства часто внезапно начинаются, быстро (в течение нескольких дней) развиваются и нередко столь же быстро угасают, не повторяясь в последующем. Если вышеуказанная симптоматика устойчива, диагноз следует изменить на хроническое бредовое расстройство (F22.-).
Острый бред без симптомов шизофрении или неуточненный
Циклоидный психоз без симптомов шизофрении или неуточненный
Общемозговые симптомы арахноидита
Общемозговой комплекс симптомов арахноидита головного мозга характеризуется ликворно-гипертензионным синдромом. Большинство пациентов жалуются на резкую головную боль, которая активнее всего проявляется утром и может усиливаться из-за кашля, физических нагрузок и натуживания. Последствиями повышения внутричерепного давления становятся такие нарушения, как болезненные ощущения при движении глазами, рвота, тошнота, чувство сильного давления на глаза.
Многие пациенты обращаются к неврологу с такими жалобами, как понижение слуха, шумы в ушах, приступы головокружения. Поэтому во время диагностики врачу следует исключить различные заболевания уха вроде лабиринтита, хронического отита, кохлеарного неврита, адгезивного отита. Возможно также появления симптомов, характерных для вегето-сосудистой дистонии.
У пациентов с арахноидитом изредка случаются ликвородинамические кризы — приступы головной боли, сопровождающейся рвотой, тошнотой и головокружением. Редкими кризами считаются приступы с частотой не более 1-2 в месяц, средними — 3-4 раза, частыми — больше 4 раз. Зависимо от тяжести проявления симптомов во время криза выделяют его легкую, среднюю и тяжелую формы. Последняя может длиться около двух суток.
2.Симптомы заболевания
Симптомы арахноидита могут проявляться по-разному. Но часто это заболевание влияет на нервы, ведущие к нижней части спины и ног. Самым распространенным симптомом арахноидита
является боль, но возможными признаками воспаления паутинной оболочки могут стать:
- Покалывание, онемение и слабость в ногах;
- Ощущение, как будто по коже ползают насекомые или по ногам стекает вода;
- Сильная стреляющая боль в ногах, которая похожа на боль при ударе электрическим током;
- Мышечные судороги, спазмы и неконтролируемые подергивания ног;
- Проблемы с мочевым пузырем, кишечником или проблемы сексуального характера.
По мере прогрессирования арахноидита симптомы могут стать более серьезными или даже постоянными. Многие люди с арахноидитом не могут работать и получают инвалидность, потому что испытывают постоянные боли.
Посетите нашу страницу Неврология
Очаговые симптомы арахноидита
Очаговые признаки заболевания возникают в зависимости от его локализации. Для конвекситального арахноидита характерны нарушения чувствительности и моторики конечностей легкой и средней тяжести. У более чем 35% больных с этой формой арахноидита случаются эпилептические приступы. По окончанию приступа у больного некоторое время наблюдается неврологический дефицит.
Базилярный арахноидит, который локализуется в оптико-хиазмальной области, протекает с серьезными нарушениями внимания и памяти, а также снижением умственных способностей. Кроме того, пациенты с этой формой патологии жалуются на существенное снижение остроты зрения и другие его расстройства. В редких случаях оптико-хиазмальный арахноидит сопровождается воспалением гипофиза, что провоцирует эндокринно-обменный синдром, симптомы которого схожи с признаками аденомы гипофиза.
Для арахноидита задней черепной ямки характерно очень тяжелое течение. Как правило, у больных проявляются признаки неврита лицевого нерва и невралгии тройничного нерва. К очаговым проявлениям арахноидита относят также различные мозжечковые расстройства: мозжечковую атаксию, нарушение координации, нистагм.
Диагностика арахноидита
Диагностика арахноидита предусматривает комплексную оценку неврологом особенностей течения болезни и ее клинических признаков. Одним из важных этапов диагностики считается сбор анамнеза, во время которого невролог обращает внимание на характер и развитие неврологических симптомов, недавние черепно-мозговые травмы пациента и перенесенные им инфекции. Проводится также исследование неврологического статуса, которое позволяет обнаружить мнестические и психо-эмоциональные расстройства, а также неврологический дефицит.
Поскольку для арахноидита характерны зрительные и слуховые нарушения, неврологу может потребоваться консультация офтальмолога и отоларинголога для проведения дифференциальной диагностики. Отоларинголог проверяет степень и тип тугоухости с помощью методики пороговой аудиометрии. Определить степень поражения слухового анализатора можно с помощью исследования слуховых вызванных потенциалов, электрокохлеографии и акустической импедансометрии.
Такие инструментальные методики, как рентгенография черепа, электроэнцефалографии и эхо-энцефалография не считаются достаточно эффективными в диагностике арахноидита, поскольку дают ограниченные сведения о наличии у больного заболевания. Однако с их помощью можно обнаружить некоторые симптомы патологии. Например, рентгенография черепа обнаруживает симптомы продолжительной внутричерепной гипертензии, эхо-энцефалография выявляет гидроцефалию, а электроэнцефалография позволяет обнаружить эпилептическую активность.
Больше сведений о заболевании можно собрать с помощью МРТ и КТ головного мозга. Оба эти исследования используются для выявления морфологических изменений в мозге (атрофические изменения, наличие спаек и кист) и характера гидроцефалии. Применяют эти методики также для исключения опухоли, гематомы и абсцесса головного мозга. Точные сведения о внутричерепном давлении врач получает путем проведения люмбальной пункции.
Лечение арахноидита
Основной целью медикаментозного лечения арахноидита является устранение источника инфекции с помощью антибиотиков. Показан прием антигистаминных и десенсибилизирующих медикаментов (диазолин, гистаглобулин, димедрол, супрастин, пипольфен, тавегил, хлорид кальция). Медикаментозная терапия предусматривает также улучшение метаболизма и местного кровообращения, а также нормализацию внутричерепного давления.
Пациентам, у которых наблюдается повышение внутричерепного давления, показан прием мочегонных и противоотечных препаратов (фуросемид, маннитол, глицерин, диакарб). Для устранения судорожного синдрома применяют противоэпилептические медикаменты (карбамазепин, финлепсин, кеппра). По показаниям врач может назначить препараты из следующих медикаментозных групп:
- рассасывающие (румалон, лидазу, пирогенал);
- противоаллергические (лоратадин, тавегил, диазолин);
- нейропротекторы и метаболиты (милдронат, ноотропил, гинкго билоба);
- психотропы (транквилизаторы, антидепрессанты, седативные).
1.Что такое арахноидит и его причины?
Арахноидит
– это болевой синдром, вызванный воспалением паутинной оболочки одной из мембран, окружающих и защищающих нервы спинного мозга. Основные признаки арахноидита – это сильная жалящая и жгучая боль, неврологические проблемы.
Причины арахноидита.
Воспаление паутинной оболочки – арахноидит – может привести к образованию рубцовой ткани и выходу из строя спинномозговых нервов. Арахноидит может развиться по одной из следующих причин:
- Непосредственное повреждение позвоночника.
- Химическое воздействие. Есть мнение, что некоторые химические вещества, которые раньше использовались для миелограммы и вводились в зону, прилегающую к спинному мозгу и нервам, могли стать причиной арахноидита. Аналогичное действие приписывается и веществам, входящим в состав эпидуральной инъекции.
- Бактериальная или вирусная инфекция. Некоторые инфекции, такие как вирусный и грибковый менингит, туберкулез могут повлиять на позвоночник.
- Хроническое сжатие спинномозговых нервов. Причиной такого сжатия может стать остеохондроз или расширенный стеноз позвоночного канала (сужение позвоночного столба).
- Осложнение после операции на позвоночнике или других инвазивных процедур в зоне спины.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Хирургическое вмешательство
Если медикаментозное лечение не дало желаемых результатов, у пациента наблюдается окклюзионная гидроцефалия или прогрессирующее снижение зрения, врач принимает решение о хирургическом вмешательстве. Во время операции осуществляется разъединение спаек и удаление кист. Для уменьшения проявлений гидроцефалии назначаются шунтирующие операции.
Прогноз для пациента зачастую благоприятный. Большую опасность может представлять только арахноидит задней черепной ямки, который почти всегда сопровождается окклюзионной гидроцефалией. При частых рецидивах заболевания, эпилептических припадках и его оптико-хиазмальной форме трудовой прогноз для пациента может ухудшаться.
Анализы и диагностика
При постановке диагноза обязательно проводят дифференциальную диагностику с абсцессами и новообразованиями в задней черепной ямке или других участках головного мозга. Для определения арахноидита важно проведение всестороннего и подробного обследования больного.
Показательными оказываются электроэнцефалография, ангиография, пневмоэнцефалограмма, сцинтиграфия, обзорные краниограммы, рентгенограмма черепа, миелография, КТ, МРТ. Эти исследования позволяют выявить внутричерепную гипертензию, местные изменения биопотенциалов, расширение субарахноидального пространства, цистерн и желудочков мозга, кистозные образования и очаговые изменения вещества мозга. Только если не наблюдается застойных явлений на глазном дне, то у пациента может быть взята люмбальная пункция для обнаружения умеренного лимфоцитарного плеоцитоза и незначительной белково-клеточной диссоциации. Кроме того, может понадобиться проведение указательной и пальце-носовой пробы.
Прогноз при арахноидите
В большинстве случаев больные арахноидитом получают третью группу инвалидности. Однако если у них наблюдается сильное ухудшение зрения и часто случаются эпилептические припадки, им могут назначить вторую группу инвалидности. В первую группу инвалидности входят пациенты с оптико-хиазмальным арахноидитом, который спровоцировал полную слепоту. Больным арахноидитом противопоказана работа на транспорте, на высоте, у огня, в шумных помещениях, в неблагоприятных климатических условиях, с токсическими веществами.