Гнойный менингит представляет собой воспаление мягкой оболочки головного мозга, которое вызывают приникшие в неё гноеродные микроорганизмы (менингококки, пневмококки, стрептококки и др.).
Заболевание может диагностироваться у всех возрастных категорий людей, однако чаще всего у детей в возрасте до пяти лет. Развитию гнойного менингита способствует ослабленное состояние иммунной системы, поэтому пик заболевания приходится на зимне-весенний период.
При гнойном менингите у больных повышается температура тела, возникает интенсивная головная боль, тошнота, рвота, нарушения со стороны черепно-мозговых нервов, отмечается раннее появление менингеального синдрома, гиперестезия, расстройство сознания, психомоторное возбуждение.
Благодаря развитию современной медицины, на сегодняшний день заболеваемость гнойным менингитом значительно снизилась, число возникновения тяжелых осложнений и летальных исходов уменьшилось.
Услуги по диагностике и лечению менингита предлагает клиника неврологии Юсуповской больницы – ведущий многопрофильный медицинский центр Москвы. Благодаря современному оснащению клиники, внушительному врачебному опыту наших специалистов и применению новейших технологий, в Юсуповской больнице достигается высокая эффективность лечения менингита, в том числе и гнойного.
В основе диагностики гнойного менингита в Юсуповской больнице лежит типичная клиническая картина и данные исследования спинномозговой (цереброспинальной) жидкости.
При гнойном менингите пациентам Юсуповской больницы показано обязательное проведение антибактериальной терапии. Кроме того, назначается применение противоотечных препаратов, глюкокортикостероидов, транквилизаторов, противосудорожных средств и другое симптоматическое лечение.
Гнойный менингит у взрослых и детей: причины развития
Развитие гнойного менингита обусловлено не только менингококковой инфекцией, но и пневмококками, гемофильной палочкой и другими микроорганизмами.
Гнойный менингит у детей часто связан с инфицированием стрептококками, сальмонеллой, кишечной палочкой. В соответствии с механизмом проникновения возбудителя в мозговые оболочки менингит может быть первичным или вторичным. Развитие первичного гнойного менингита обусловлено гематогенным распространением возбудителя из глотки или полости носа, куда он попадает извне контактным и воздушно-капельным путем.
Возникновение вторичного гнойного менингита связано с первичным септическим очагом, имеющимся в организме больного и последующим проникновением инфекции в мозговые оболочки.
1.Общие сведения
Диагноз «отогенный менингит» в развернутом виде означает «воспаление мягких мозговых оболочек, обусловленное распространением инфекции из уха».
Очевидно, что такая ситуация относится к числу наиболее тяжелых осложнений при отитах, т.е. инфекционно-воспалительных процессах в различных приемных, звукопроводящих и резонаторных отделах органов слуха. Непосредственная близость к внутричерепным структурам, обилие кровеносных сосудов и лимфоузлов создают предпосылки для проникновения и экспансии инфекции тем или иным путем (гематогенным, лимфогенным, контактным).
Чаще всего заболевают дети, страдающие гнойным средним отитом (сальпингоотитом), причем чем младше ребенок, тем выше риск отогенного менингита, – причина в инфантильности строения, неполной анатомической сформированности пазух и полостей в черепных костях. Эпидемиологические данные противоречивы (в частности, одни источники связывают отогенный менингит преимущественно с острым, другие – с хроническим средним отитом).
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Гнойный менингит: симптомы
Длительность инкубационного периода первичного гнойного менингита составляет, в среднем, от двух до пяти дней. Заболевание отличается резким началом. У больных повышается температура тела, которая может достигать 40°С, отмечается интенсивная и нарастающая головная боль, сильный озноб, тошнота и многократная рвота. Может наблюдаться появление бреда, психомоторного возбуждения, спутанности сознания, судорожного синдрома.
Гнойный менингит у взрослых и детей сопровождается специфичными симптомами (Брудзинского, Кернига, Гийена, ригидностью затылочных мышц), которые возникают на ранней стадии заболевания и усиливаются через 2-3 суток. У больных выявляют выраженную гиперестезию и снижение брюшных рефлексов, при этом глубокие рефлексы повышены. В некоторых случаях появляется диффузная сыпь геморрагического характера.
При гнойном менингите у пациентов появляется двоение в глазах, косоглазие, опущение верхнего века, анизокория, что связано с поражением глазодвигательных нервов.
В более редких случаях отмечается поражения тройничного нерва, развитие неврита лицевого нерва, расстройства функции преддверно-улиткового (прогрессирующее развитие тугоухости) и зрительного нерва (снижение остроты зрения, выпадение полей зрения).
Если воспалительный процесс распространяется на ткани мозга, у больных развивается менингоэнцефалит.
Клинический комплекс
Цефалгия, зачастую выраженная и постоянная, возникает раньше остальных признаков. На начальном этапе она ограничивается затылочной и лобной зоной, далее становится генерализованной. Достаточно часто развивается тошнота и рвота. Отмечается продолжительная лихорадка с показателями в 40°С и выше. Тахикардия, однако, возможна и брадикардия. Больной в тяжелом состоянии, лицо зачастую бледное, землистой окраски, изможденный вид, поверхность языка сухая. Спутанность сознания, которая часто переходит в бредовое состояние. У пациента отмечается апатия, либо часто можно увидеть мотовозбужденное состояние, которое усиливается при действии сторонних раздражителей (звукового, светового). Типична позиция пациента с запрокинутой головой, при этом колени согнуты.
Наблюдается резко положительными симптомы Кернига и Брудзинского, а также рнигидность миогруппы затылка. В некоторых случаях определяются пирамидальные признаки (патрефлексы Бабинского, Оппенгейма, Гордона и пр.). Редко можно заметить судорожное состояние рук и ног. Часто при базальной форме отмечаются параличи отводящего, в некоторых случаях глазодвигательного и иных ЧН. В редких случаях появляются очаговые мозговые признаки, которые заставляют прибегать к к неэффективному пунктированию мозга.
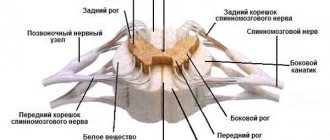
СМЖ высвобождается во время люмбального пунктирования, как правило, под большим давлением. Она мутная, вплоть до чисто гнойной. Плейоцитоз колеблется от незначительного увеличения до огромного, не поддающегося подсчету. Уровень белка повышен, зачастую значительно. Уровень сахара и хлоридов снижается. Отмечается высокий лейкоцитоз и СОЭ.
В последнее время при широком распространении антибиотикотерапии клиника стала слабо выражена, изменился характер течения. Нередко проходит с субфебрильной либо в пределах нормы лихорадкой, с незначительным болевым ощущением в голове и слабо интенсивными менингеальными признаками, спутанным сознанием и иными мозговыми проявлениями на фоне общего удовлетворительного либо нормального состояния. Картина ликвора также меняется — снижается плеоцитоз, трансформация цитокартины в сторону лимфоцитоза и пр., гемограмма претерпевает трансформацию, становится несвойственной для гнойного лептоменингита.
Затяжному течению (месяцы) свойственен интермиттирующий характер. Это — рецидивирующая форма. Она обусловлена многими причинами:
- не удаленные после операции гнойные очаги в лабиринте либо височной пирамиде;
- глубоко расположенные экзодуральные абсцессы;
- ограниченные субарахноидалные накопления гноя, которые не поддаются терапии из-за фибринознопластического отграничения антибиотиковоздействию (обуславливают очаговые мозговые проявления), и пр.
При таком течении с несколькими обострениями и угасаниями постепенным образом повышается устойчивость бактерий, в этом случае прогноз в основном неблагоприятный. Летальный исход возможен в случае гематогенного пути, при котором часто картина молниеносно прогрессирует.
Диагностирование патологии не представляет никаких трудностей, единственное, что необходимо выяснить, имеет ли она связь с болезнями уха или другими внутрикраниальными осложнениями, не выступает ли эпидемическим цереброспинальным заболеванием либо с туберкулезным генезом.
Гнойный менингит: последствия у взрослых
Одним из ранних и серьезных осложнений гнойного менингита является отек головного мозга, вследствие которого сдавливается мозговой ствол и расположенные в нем жизненно важные центры. Развитие острого отека мозга происходит на 2-3 сутки болезни, однако при молниеносной форме – за несколько первых часов.
Помимо отека головного мозга у больных может наблюдаться развитие септического шока, субдуральной эмпиемы, надпочечниковой недостаточности, инфекционного эндокардита, пневмонии, гнойного артрита, пиелонефрита, цистита, септического панофтальмита и пр.
4.Лечение
Методом выбора, как правило, является агрессивное консервативное лечение. Одной из первоочередных задач выступает обеспечение вентиляции и дренирования среднего уха (через хирургический прокол в барабанной перепонке). Назначают антибиотики широкого спектра действия в эффективных дозировках, противовоспалительные, жаропонижающие, антипсихотические средства по показаниям. Примерно в 10-20% случаев необходимо экстренное радикальное хирургическое вмешательство.
В настоящее время летальные исходы при отогенном менингите стали редкостью, однако встречаются они и сегодня – как правило, в случае запоздалого обращения за помощью, когда, например, вялая симптоматика хронического среднего отита обретает характер «привычного» дискомфорта и не связывается больным (или родителями, если речь идет о ребенке) с появившимися менингеальными знаками, а последние, в свою очередь, не распознаются вовремя как мозговые симптомы. Также исход может оказаться неблагоприятным в случае стремительного развития мозгового воспаления (молниеносная форма отогенного менингита). Поэтому при возникновении описанных выше симптомов в любом их сочетании «Скорая помощь» должна быть вызвана безотлагательно.
Гнойный менингит: диагностика
О наличии гнойного менингита опытные врачи-неврологи Юсуповской больницы могут предполагать в случае присутствия у пациента менингеального синдрома и очаговых неврологических симптомов в виде поражения черепно-мозговых нервов.
При абортивном течении гнойного менингита либо его вторичном возникновении на фоне симптоматики существующего септического очага другой локализации диагностика более затруднительна и требует проведения люмбальной пункции с последующим выявлением повышенного давления спинномозговой жидкости, её помутнения или опалесцирующей окраски.
При выполнении исследования ликвора у больных с гнойным менингитом определяется увеличенный уровень клеточных элементов и белка.
Для того чтобы выявить тип возбудителя заболевания в Юсуповской больнице проводится микроскопическое исследование мазков спинномозговой жидкости и её посев на питательные среды.
В ходе диагностики проводится исследование отделяемого элементов кожной сыпи и анализ крови.
При подозрении на вторичный характер гнойного менингита назначается проведение дополнительных исследований, позволяющих определить первичный инфекционный очаг:
- консультации пульмонолога, отоларинголога, терапевта и других специалистов;
- отоскопия;
- рентгенография легких и околоносовых пазух.
В ходе диагностики специалисты Юсуповской больницы дифференцируют гнойный менингит с вирусным менингитом, субарахноидальным кровоизлиянием, менингеальными явлениями при других инфекциях (тяжелыми формами гриппа, сыпным тифом, лептоспирозом и пр.).
2.Причины
Отогенный менингит и/или менингоэнцефалит (т.е. воспаление мозговых оболочек, осложненное распространением инфекции на вещество мозга) чаще вызывается бактериальными патогенами, однако возможна и вирусная этиология, – как правило, на фоне сезонных эпидемических ОРВИ. Ведущими факторами риска, помимо детского возраста, выступают общая иммунная слабость, индивидуальные анатомические особенности и неадекватное лечение отита (или отсутствие таковой терапии). Во многих случаях отогенный менингит носит вторичный характер по отношению к отогенному же абсцессу головного мозга.
Посетите нашу страницу Отоларингология (ЛОР)
Лечебный комплекс
В качестве лечебной меры применяется операция на височной кости. Постоперационное лечение предусматривает массивную сульфаниламидо- и антибиотикотерапию. Антибактериальная терапия сочетается с назначением нистатина с целью профилактики возникновения кандидоза и витаминолечением (витамины группы В и С).
С целью понижения внутричерепного давления осуществляется дегидратационные мероприятия, люмбальное пунктирование.
В тяжелых вариантах после получения порции СМЖ внутрилюмбально вводится натриевая соль пенициллина.
При особо тяжелых вариантах с угрозой нарастания интракраниального давления вместе с выполненной операцией назначается вскрытие боковой церебральной цистерны.
Профилактика
Главную роль в профилактике детской заболеваемости менингитом лежит вакцинирование против основного возбудителя – менингококка и пневмококка, а так же карантинные мероприятия в детских учреждениях при выявлении гнойного менингита и полное обследования контактировавших с заболевшим детей.
Следует по возможности сканировать все очаги хронических инфекций в организме (хронический отит, кариозные зубы) уделить внимание общему укреплению иммунитета (закаливание, правильное питание, прием витаминов), а также приучать детей к соблюдению правил личной гигиены.
Причины
Наиболее предрасположенными к возникновению заболевания считаются недоношенные дети и дети с патологиями строения мозга и переболевшие внутриутробными инфекциями.
Наиболее частые возбудители болезни:
менингококки;- гемофильная палочка;
- пневмококки;
- сальмонеллы;
- спирохеты;
- вирусы ECHO.
Самым важным фактором в развитии менингита у ребенка является несовершенство защитных систем организма – полностью иммунитет формируется приблизительно к десятому году жизни – слабая микрофлора кишечника, в норме препятствующая проникновению возбудителей, а так же повышенная проницаемость гематоэнцефалического барьера для бактерий и их токсинов.