Home » Отделение Неврологии » Болезни » Малая хорея
Малая хорея – это заболевание ревматической этиологии, характеризующееся двигательными расстройствами.
Поражение ревматическим процессом организма начинается с проникновения в организм бактерий гемолитического стрептококка группы А. Этот микроб из очагов инфекции (например, при хроническом тонзиллите из небных миндалин) проникает в кровяное русло, распространяется в различных тканях. В основе патогенеза ревматического поражения лежит патология соединительной ткани. Может развиваться поражение клапанов сердца, суставов. Проникновение возбудителя в центральную нервную систему может провоцировать нарушения функций коры головного мозга, мозжечка, базальных ганглиев (нейроревматизм). Происходит поражение крупных и мелких сосудов головного мозга с развитием васкулитов и тромбоваскулитов. В результате развития дегенеративных процессов, в этих участках нервной системы нарушается координация движений и тонус мышц.
После открытия антибиотиков частота встречаемости малой хореи составляет до 10% от всех неврологических заболеваний. Заболевание чаще развивается у девочек, чем у мальчиков, и преимущественно в осенне-зимний период. Длительность заболевания составляет от 3 до 6 недель. Возможно появление кратковременных рецидивов в течение длительного промежутка времени после разгара заболевания (например, во время беременности). В редкий случаях наблюдаются смертельные случаи из-за патологического влияния на сердечно-сосудистую систему.
Малая хорея – Виды
В зависимости от картины клинического течения выделяют:
- Классический вариант течения малой хореи
- Атипичный вариант течения хореи: стертая, малосимптомная, вяло текущая форма заболевания
- паралитическая малая хорея
- псевдоистерическая малая хорея
Течение заболевания может быть:
- Латентное (скрытое)
- Подострое
- Острое
- Рецидивирующее
Осложнения и прогноз
Прогноз лечения хореи во многом зависит от её разновидности. Хорея Сиденгама протекает наиболее благоприятно. Острый период болезни чаще всего захватывает временной промежуток протяжённостью около двенадцати недель, после чего выраженность симптомов идёт на убыль. Весь период ревматической хореи может растягиваться на год, а в редких случаях продолжается дольше.
Хорея беременных — особая форма болезни, на течение которой сильно влияет гормональный фон. Самым неприятным обстоятельством является появление ярчайшего набора признаков патологии — так называемой хореической бури. В этом случае приходится решать вопрос о прерывании беременности для сохранения жизни матери.
Гормональные сдвиги при беременности могут спровоцировать тяжёлое течение хореи
Сенильная хорея является закономерно прогрессирующей болезнью. Однако в этом случае патология может протекать достаточно длительно. Хорея Гентингтона имеет неблагоприятный прогноз во всех случаях. Летальный исход наступает по истечении десяти-пятнадцати лет с момента дебюта болезни.
Малая хорея – Причины
Среди причин развития малой хореи и факторов риска этого патологического процесса можно выделить следующее:
- Наследственная предрасположенность
- Женский пол
- Ревматизм
- Возраст от 6 до 15 лет
- Перенесенная стрептококковая инфекция (например, ангина)
- Астеничное телосложение
- Психологическая травма
- Повышенная возбудимость нервной системы ребенка
- Частые ангины
- Хронический тонзиллит
- Респираторные заболевания
- Ревматизм
- Снижение иммунитета
- Кариозные зубы
Заболевание Сиденгама
Этот вид хореи встречается в подростковом и детском возрасте от 5 до 14 лет, развивается на фоне ревматизма. В таких случаях возникают изменения в полушариях головного мозга, а также в стволе, коре и оболочках.
Это заболевание может сочетаться одновременно с заболеваниями сердечно-сосудистой системы.
К основным симптомам малой хореи относятся:
- высокая температура тела;
- движения становятся неточными;
- нарушение координации в движениях;
- поведение ребенка может быть не адекватным – беспричинно хмуриться, высовывает язык, гримасничает, дергает плечами;
- походка становится подпрыгивающей;
- ребенок становится раздражительным, плаксивым, может быстро утомляться и уставать.
Детская хорея характеризуется постепенным нарастанием симптомов и со временем усилением прогрессирования. Очень часто родители могут не замечать проявления болезни и воспринимать такое поведение как шалость.
Но очень скоро симптомы начинают проявляться сильнее, что приводит в недоумение родителей. Иногда малая хорея может протекать с болевым синдромом.
Малая хорея – Симптомы
Развитие малой хореи сопровождается такими клиническими признаками:
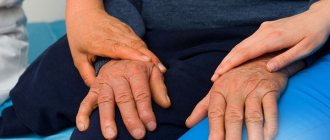
- Подергивание руг и ног (хореический гиперкинез) на одной стороне или симметричные
- Подергивание лицевых мышц (гримасничанье, моргание, подергивание уголка рта, наморщивание лба)
- Слабость в мышцах
- Нарушение походки
- Подергивание плечами
- Расстройство координации движений
- Подергивание головы
- Нарушение почерка
- Расстройства сна
- Судорожные припадки
- Нарушение речи (гиперкинез языка)
- Затруднения при глотании (гиперкинез мышц гортани)
- Прерывистое дыхание (гиперкинез диафрагмы)
- Эмоциональная возбудимость
- Нарушения памяти, внимания
- Повышенная утомляемость, раздражительность
- Психозы со слуховыми и зрительными галлюцинациями
Заболевание Генингтона
Хореей Гентингтона можно заболеть в любом возрасте, но чаще всего начало его проявления лежит у людей старше 30 лет. У таких больных проявляются гиперкинез, нарушения развития личности и деменция.
После появления болезни может пройти немалое время, прежде чем можно заметить какие-либо симптомы. Симптомы могут наростать поэтапно:
- первым проявлением болезни является небольшое мимическое подергивание, больной может беспричинно открывать рот, хмуриться, высовывать язык или облизывать губы;
- пальцы приобретают растопыренный вид;
- меняется статика, походка, может нарушиться глотательные способности, а также речевые навыки;
- ухудшается память, может постепенно развиваться слабоумие;
- больной не может сам себя обслуживать.
При проявлении каких-либо признаков, родственники и знакомые больного должны бить тревогу, чтобы вовремя начать лечение.
Малая хорея – Диагностика в Израиле
Диагностика малой хореи начинается со сбора анамнеза жизни и заболевания пациента. Подтверждает диагноз характерная клиническая картина в сочетании с некоторыми методами исследования:
- Анализ крови – позволяет выявить содержание маркеров стрептококковой инфекции в организме: антистептолизина-О, ревматоидного фактора, циклического цитрулинового пептида, С-реактивного белка.
- Электромиография – метод, позволяющий исследовать биопотенциалы скелетных мышц. При регистрации электрической активности мышц при малой хорее выявляется удлинение потенциалов и асинхронность в их появлении.
- Электроэнцефалограмма – выявляет диффузную медленноволновую биоэлектрическую активность головного мозга.
- Компьютерная томография, магнитно-резонансная томография, позитронная эмиссионная томография – помогают выявить очаговые изменения в головном мозге.
Какие диагностические методики используются?
Лечением занимается специалист в сфере неврологии. При обращении к профессиональному эксперту за консультацией, врач проведет стандартный осмотр пациента, по беседует с родственниками для получения полноценной информации о состоянии больного, а также выпишет направления на определенные лабораторные и диагностические процедуры. Действия медика:
- Сбор анамнеза для получения сведений о вероятности ревматический нарушений.
- Поиск симптоматики сопутствующих отклонений от нормы.
- Предписывает дополнительные клинические проверки.
Распространенными методиками изучения организма человека, страдающего от хореи, являются:
- Забор кровеносных телец для тестирования.
- Электроэнцефалографическое исследование.
- Анализ спинномозговой жидкости.
- Электромиографическое обследование.
- МР-сканирование или компьютерная томограмма мозга.
- ПЭТ-оценка.
Малая хорея – Лечение в Израиле
Израильские врачи имеют большой опыт в лечении малой хореи и могут предложить Вам следующие методы терапии:
- Антибиотики пенициллинового ряда (бициллин) – применяются для борьбы со стрептококковой инфекцией.
- Нестероидные противовоспалительные препараты (сулиндак, кеторолак, производные салициловой кислоты) – снижают воспалительный синдром в тканях.
- Глюкокортикоиды (преднизолон) – препятствует развитию в тканях отека и воспаления, аллергической реакции.
- Седативные препараты, транквилизаторы (бензодиазепины, барбитураты) – снимают нервно-психическое напряжение.
- Нейролептики – препараты, тормозящие передачу дофамина (одного из нейромедиаторов). Применяется галоперидол в сочетании с аминазином и резерпином, которые блокируют транспорт дофамина в нервных окончаниях.
- Препараты-конкуренты дофамина (допегит) – при их приеме лекарственное вещество связывается с рецепторами дофамина, что препятствует присоединению эндогенного медиатора.
- Антигистаминные препараты (супрастин, димедрол) – устраняют аллергический компонент заболевания.
- При наличии факторов риска (например, хронического тонзиллита) показано профилактическое промывание, а при его неэффективности – удаление миндалин.
- При купировании острой стадии процесса положительное влияние на организм пациента окажет пребывание на санаторных курортах Мертвого моря, славящегося целительным и общеукрепляющим действием.
Малая хорея – это заболевание, требующее особой внимательности врача при выявлении и лечении.
Внимание! Все поля формы обязательны. Иначе мы не получим Вашу информацию. Альтернативно пользуйтесь
Как избавиться от хореи?
В настоящее время благодаря современным возможностям специалисты, практикующие в сфере неврологии, способны заранее узнать о начале описываемого заболевания без присутствия у пациента ярко выраженных проблем. Для этого потребуется пройти исследование и посетить квалифицированного врача-невролога или генетика. Лечение малой хореи:
- Прием медикаментов успокоительного плана и иммунодепрессантов.
- Употребление фармакологических средств гормонального характера, а также компонентов, обладающих противовоспалительным и антибактериальным эффектом.
- Назначаются медикаменты для улучшения сна, противосудорожного воздействий и нейролептики.
Помощь пациенту
При подтверждении хореи врач назначает следующее лечение:
- назначаются препараты, помогающие в меньшей степени всасывать медь, избыток которой является следствием генетической предрасположенности;
- антибактериальная терапия назначается при тяжелом течении хореи Генингтона;
- транквилизаторы и нейролептки уменьшают проявление гиперкинеза, а также снижают эмоциональные и интеллектуальные нарушения;
- препараты, нормализующие уровень АД, необходимые при нарушении кровоснабжения мозга;
- уменьшение дозировки или отказ от протирвотных лекарств, назначаемых психиатрами;
- при воспалительных процессах головного мозга назначаются гормональные препараты;
- в крайних случаях назначается операция на головном мозге, после чего у больного уменьшаются неконтролируемые движения.
Также помимо лекарств назначается витаминотерапия и физиолечение – как вспомогательные методы, которые помогут уменьшить симптомы заболевания.
Лечение и реабилитация очень тяжелый процесс. При проведении терапии на начальной стадии развития заболевания есть шанс остановить прогрессирование болезни.
Каков прогноз?
При своевременном лечении прогноз положительный, болезнь заканчивается выздоровлением. Однако появление рецидивов не исключается. Обострения недуга могут быть обусловлены повторной ангиной или ревматическим процессом.
После перенесенной болезни на довольно продолжительный период может сохраниться астенизация. К основным осложнениям патологии относят порок сердца, аортальную недостаточность, митральный стеноз.
Заболевание не смертельно и при правильном лечении не представляет угрозы для жизни больного. Смертельный исход возможен в случае резкого сбоя в функционировании ССС, несовместимого с жизнью.
Дифференциальная диагностика
- Гепатоцеребральная дистрофия: изменение со стороны печени, наличие колец Кайзера – Флейшера (ободок вокруг роговицы до 3 мм тёмно-зелёного цвета).
- Миоклонус – кратковременное сокращение или падение мышечного тонуса с клиникой вздрагивания отдельных мышц. В зависимости от распространённости, интенсивности, частоты, времени, количества миоклонусов зависит состояние пациента. Чаще охватывается большое количество мышечных групп, возможно даже всего тела. Интенсивность проявляется от почти незаметных глазом до миоклонуса всего тела с падением пациента.
Существует миоклонус, зависящий от времени суток: либо проявляется только при бодрствовании, либо проявляется во время сна.
- Нейросифилис: чаще приобретённое заболевание, наличие в серологическом исследовании крови и ликворе бледной трепонемы.
- Системная красная волчанка: поражение соединительной ткани, разнообразная клиника – сыпь в форме бабочки на лице, выпадение волос, поражение суставов, появление в крови характерных для СКВ LE, клеток, поражение почек (люпус-нефрит).
- Гипопаратиреоз: изменение гормонального профиля, клиника: сухость кожи, выпадение волос, конъюнктивит.
- Отравления (угарный газ, ртуть): не вызывает трудности, т.к. в анамнезе заболевания есть контакт с токсином.
Патологическая анатомия
Патологоанатомические изменения при хорее заключаются в дегенеративно-токсическом процессе, который поражает как мезенхимно-сосудистые, так и эктодермальные ткани головного мозга. Изменения мезенхимных частей касаются оболочек, последние утолщены, характер ткани рубцовый, гиалиновый; в области базальных ганглий особенно резко выступают утолщение и гиалиноз сосудистых стенок.
Из ганглиозных меток перерождаются главным образом небольшие ганглиозные клетки зернистого слоя коры, молекулярного слоя мозжечка, клетки субталамических ядер, при этом отсутствует какая-либо значительная глиозная пролиферация. В неостриатум особенно резко выражено перерождение небольших ганглиозных клеток, хотя при очень острых и тяжелых инфекциях страдают и большие ганглиозные клетки.
В 10% случаев при хорее обнаруживаются сосудисто-воспалительные изменения.
1.Что такое Хорея Хантингона?
Хорея Хантингтона представляет собой тяжёлое нейродегенеративное заболевание, передающееся по наследству и всегда прогрессирующее с возрастом. Вызванные им мозговые изменения приводят к неизбежной инвалидизации, поскольку нарастающая симптоматика сочетает хореический гиперкинез с психическими расстройствами.
Хорея Хантингтона – редкая патология (1 случай на 10 тыс. населения), однако механизмы наследования делают вероятность её развития достаточно высокой у членов одной семьи. Замечено, что передача патологии по отцовской линии усугубляет течение болезни, которая проявляется в более раннем возрасте и прогрессирует быстрее. Заболеваемость у мужчин вообще несколько выше, чем среди женщин.
Начало болезни чаще всего приходится на возраст 30-50 лет. Считается, что риск наследования равен 50%, однако по некоторым исследованиям он выше – не учитываются родственники, погибшие по иным причинам до наступления возраста, когда Хорея Хантингтона могла бы у них проявиться.
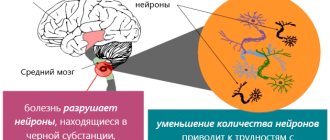
Патогенез Хореи Хантингтона заключается в гибели нервных клеток мозга и прогрессирующем снижении содержания нейромедиаторов, что обуславливает клиническую картину.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Причины и особенности сбоев
Впервые симптоматика заболевания была описана в 1686 году английским врачом – Томасом Сиденгамом. Именно он выявил, что развитию малой хореи подвержены дети от пяти до пятнадцати лет, причем заболеваемость среди девочек встречается несколько чаще, нежели среди мальчиков. Обусловлено это гормональными особенностями женского организма.
Поражения ЦНС при малой хорее локализуются в области коры мозга. Но после открытия антибактериальных препаратов, на хорею Сиденгама приходится лишь десять процентов всех неврологических патологий у детей.
Как уже упоминалось, симптоматика недуга чаще проявляется у девочек, а пик заболеваемости – на осенний и зимний период.
Продолжительность заболевания в среднем составляет три-четыре месяца. В некоторых случаях после продолжительного отсутствия симптоматики могут возникать обострения, чаще всего во время беременности.
Болезнь, как правило, не смертельна, однако патологические изменения при ревматизме, происходящие в сердечнососудистой системе все же могут стать причиной летального исхода.
Что касается причин развития нарушения, то ведущей является перенесенная инфекция бета-гемолитического стрептококка группы А, от того заболевание помимо неврологической природы имеет еще и инфекционную.
Данный вид стрептококка в большинстве случаев поражает ВДП (верхние дыхательные пути). Достаточно заболеть ангиной и тонзиллитом и ребенок автоматически попадает в группу риска. С развитием подобных болезней детский организм начинает вести активную борьбу с возбудителем, он вырабатывает против него антитела.
Довольно часто антитела могут продуцироваться и к базальным ганглиям мозга. Перекрестный аутоиммунный ответ – именно так называется данное явление. Антитела начинают атаковать нервные клетки ганглиев, и как результат появляется воспалительная реакция, проявляющаяся гиперкинезами.
Подобное происходит далеко не всегда, иначе бы каждый второй ребенок болел бы малой хореей. Полагается, что недуг может развиться вследствие:
- наличия ревматического недуга;
- генетической предрасположенности;
- сбоев в функционировании эндокринной системы;
- хронических инфекционных процессов ВДП;
- не вылеченного своевременно кариеса;
- снижения иммунитета;
- повышенной эмоциональности;
- употребления определенных медикаментозных препаратов, к примеру, от тошноты;
- хронической недостаточности кровоснабжения мозга;
- наличия ДЦП – детского церебрального паралича.
Так как бета-гемолитический стрептококк провоцирует выработку антител и к другим органам и системам и становится причиной ревматического поражения, то данная патология рассматривается как один из вариантов активного ревматического процесса.
Формы
- наследственные формы. Сюда относят хорею Гентингтона. Это наследственная болезнь бывает двух видов: хроническая с поздним началом и не прогрессирующая с ранним началом;
- хорея при экстрапирамидных болезнях. Такой тип часто развивается при синдроме Леша-Найхана, гепатоцеребральной дистрофии;
- вторичные формы. Возникают при поражении базальных структур мозга. Причины могут быть различными – инфекция, травма и прочее. К вторичным формам относится малая хорея. Она развивается из-за попадания в систему кровообращения стрептококковой инфекции. Источником могут послужить кариозные зубы, воспалённые миндалины. «Органы-мишени» для инфекции: суставы, клапаны сердца, мозг. Болезнь в большинстве клинических случаев поражает маленьких детей, организм которых ослаблен. Для неё характерно рецидивирующее течение.
Хорея Гентингтона