21.02.2017
Пинчук Елена Анатольевна
Заместитель главного врача по лечебной работе, кмн, врач-невролог, врач физической и реабилитационной медицины
Мальцева Марина Арнольдовна
Заведующий консультативным отделением — врач-невролог, специалист в области экстрапирамидных патологий, врач высшей категории
Крицкая Ольга Павловна
Врач-невролог, высшая категория
Под термином инсульт понимают острое нарушение церебрального кровообращения со стойким снижением или полной утратой некоторых функций организма. Инсульт может быть точечным (микроинсульт) или обширным, при котором может произойти парез, чаще всего какой-либо одной половины тела. Состояние при котором человек испытывает слабость или полное отсутствие движения в левой или правой половине тела называется гемипарез. Парализация левой стороны или парализация правой стороны при инсульте зачастую происходит в результате разрыва какой-либо церебральной артерии, при несвоевременном обращении за квалифицированной помощью.
Восстановление при параличе после инсульта
Паралич после инсульта говорит о том что произошла ишемия или даже некроз большой площади коры головного мозга. При развитии паралича пострадавший нуждается в незамедлительной высококвалифицированной медицинской помощи, которую можно получить на базе Клинического Института Мозга, в котором работают высококлассные специалисты неврологического и сосудистого профиля. Во многом лечение зависит от топической диагностики и определения формы инсульта. Лечение может быть проведено консервативно или же оперативно (хирургическим способом).
Зачастую парализованный человек после инсульта нуждается в хирургическом вмешательстве, которое заключается в наложении трепанационного отверстия в черепной коробке, чтобы избежать серьезных осложнения связанных с компрессией и дислокацией головного мозга.
Симптоматика левостороннего инсульта
Обратите внимание: Нарастающие головные боли в вечернее время, при которых не помогают анальгетики, а также резкое повышение артериального давления и шум в ушах являются одним из предвестников геморрагического инсульта. Общими клиническими признаками развития инсульта также являются:
- обильное выделение пота;
- тошнота;
- рвота;
- ослабление пульса;
- потеря осязания на пораженной стороне тела;
- общая слабость;
- онемение конечностей;
- нарушение артикуляции;
- ослабление или потеря зрения на один глаз (если очаг поражения локализован в затылочной доле);
- потеря ориентации в пространстве;
- нарушение координации (если патологический процесс затронул мозжечок);
- затруднение при глотании;
- нарушение дыхательного ритма (если очаг находится в стволе головного мозга).
Левосторонний инсульт зачастую приводит к развитию паралича правой стороны тела, который проявляется исчезновением всех форм чувствительности и резким изменением тонуса мускулатуры. Для поражения левого полушария характерна моторная афазия (выраженные речевые нарушения). В сравнительно легких случаях больной произносит отдельные существительные (симптом называют «телеграфным стилем»), а на фоне обширного поражения речь фактически пропадает.
Важно: Речевые нарушения существенно осложняют постановку диагноза.
При локализации очага в левом полушарии имеет место расстройство логического мышления. Больные очень часто пребывают в депрессивном состоянии, если поражены нейроны левой височной доли.
Первая помощь
Заключается в скорейшей госпитализации пострадавшего в стационар. Для этого при выявлении признаков инсульта необходимо первым делом сообщить о возникшем происшествии в службу скорой медицинской помощи и вызвать специализированную бригаду. Необходимо обеспечить больному покой, лежачее положение и приток свежего воздуха. В домашних условиях вряд ли удастся помочь чем нибудь, чтобы предотвратить прогрессию инсульта. Только скорейшее начало медикаментозной терапии или хирургического лечения может предотвратить серьезные последствия для здоровья в результате перенесенного инсульта.
Клинический институт мозга Рейтинг: 3/5 — 11 голосов
Поделиться статьей в социальных сетях
Специфика лечения инсультов левого полушария мозга
Основной задачей терапии инсультов является восстановление поврежденных нервных клеток. Базовыми принципами лечения являются:
- экстренность;
- комплексность;
- этапность.
В клинической практике существует понятие «терапевтического окна». Это временной период, в продолжении которого вполне реально полное или хотя бы частичное восстановление потенциально обратимых патологических изменений в клетках мозга при инсульте левой стороны. Его продолжительность составляет от 3 до 6 часов, в течение которых пациента необходимо поместить в стационар.
При геморрагических инсультах требуется оперативное вмешательство для удаления гематомы. Лечение ишемических инсультов предполагает проведение активной терапии для скорейшего восстановления церебрального кровотока.
Важно: По неизвестным пока причинам нервные клетки левого полушария гибнут медленнее, чем нейроны правой стороны, а восстановление после паралича правой стороны протекает быстрее.
Огромное значение имеет установление механизма развития острого нарушения мозгового кровообращения и выявление основного этиологического фактора с целью его максимально быстрого устранения. При инсульте левой стороны восстановление требует своевременного (по мере купирования острых симптомов) начала реабилитационных мероприятий. Пациенту для предупреждения появления пролежней, мышечных контрактур и ряда других осложнений показан комплекс физиотреапевтических процедур, избирательный или общий лечебный массаж, электростимуляция, кинезиотерапия, а также рефлексотерапия.
Обратите внимание: Кинезиотерапия создает благоприятные условия для скорейшей адаптации пострадавшего к физическим нагрузкам. Массаж необходим для воздействия на рецепторные зоны с целью получения общего рефлекторного ответа.
Для улучшения работы центральной и периферической нервной системы назначается витаминотерапия (витамины группы В и никотиновая кислота – РР). Чтобы справиться с депрессией и беспричинными колебаниями настроения, больному при восстановлении после инсульта левой стороны нужна помощь специалиста-психотерапевта. Желательно, чтобы сеансы психотерапии проводились регулярно, для чего рекомендуется пребывание в специализированной клинике или реабилитационном центре. Лечение речевых нарушений осуществляется под контролем логопеда. При необходимости врач может назначить медикаментозное лечение. Некоторым больным показан прием препаратов из группы трициклических антидепрессантов.
При инсульте левой стороны восстановление двигательной активности может быть начато спустя 1-2 недели после эпизода острого нарушения церебрального кровообращения, а первые дни больному требуется абсолютный покой. Если реабилитация начата спустя месяц и более после инсульта, то прогноз существенно ухудшается на фоне астено-депрессивных нарушений.
Обратите внимание: Для левостороннего поражения примерно у каждого третьего пациента отмечается параллельное развитие правостороннего нарушения чувствительности и сенсомоторного дефицита, что существенно осложняет восстановление ходьбы.
Нередко наблюдаются также афферентные парезы, которые характеризуются затруднением при выполнении целенаправленных движений на фоне полного сохранения силы и объема движений рук и ног. При т. н. таламическом синдроме после инсульта левой стороны, которому сопутствует интенсивный болевой синдром в правой стороне тела, при восстановлении может потребоваться прием опиоидных обезболивающих, а также лекарственных средств, уменьшающих пароксизмальную активность центральной нервной системы.
Текст проверен врачами-экспертами: Заведующей социально-психологической службы МЦ «Алкоклиник», психологом Барановой Ю.П., врачом психиатром-наркологом Серовой Л.А.
НЕ НАШЛИ ОТВЕТ?
Проконсультируйтесь со специалистом
Или позвоните:+7 (495) 798-30-80
Звоните! Работаем круглосуточно!
Программы:
Оценка реабилитационного потенциала
Восстановление движений
Реабилитация после инсульта
Восстановление когнитивных функций
Ранняя (реанимационная) реабилитация
Что надо знать
Заболевание влечёт за собой тяжелые осложнения. Главное условие – покой и минимальная активность, это в свою очередь способствует развитию пролежней, пневмонии, тромбоза, потери чувствительности, нарушение психики. Поэтому к уходу за больным, нужно отнестись ответственно. Необходима комплексная программа реабилитации:
- Медикаментозное лечение (лекарственные препараты: ноотропного, эритроцитного, тромбоцитарного, вазоактивного, ангиопротекторного действий).
- Витамины. Важную роль в восстановлении организма и возобновлении обмена веществ играет прием витаминов. Для скорейшего выздоровления нужно наладить сбалансированное питание, при необходимости обратиться к диетологу для снижения массы тела.
- Физиотерапия. Одним из успешных направлений в борьбе с болезнью, являются физиотерапевтические процедуры. Диагностировав паралич левой стороны после инсульта лечение с применением физиотерапии, просто необходимо. С помощью современного оборудования, возможно восстановить работу нервных окончаний и заставить функционировать уцелевшие участки мозга. Добиться активности пораженных частей, используя искусственно созданные импульсы. Эффективны следующие физиопроцедуры:
- кинезитерапия;
- магнитная стимуляция;
- лечебная физкультура;
- микрополяризация;
- нейромиостимуляция.
- Психологическая поддержка.
Лечение нарушений длительный процесс, родственникам необходимо запастись терпением и силами. Специалисты центра, успешно справляются с самыми сложными заболеваниями. Современное оборудование, успешный опыт, участие в мировых, научных конференциях, применение инновационных методов, а главное искренняя заинтересованность в достижении результата – все это позволяет возвращать к полной жизни, в том числе пациентов перенесших полный паралич после инсульта.
Особенности ухода за больным после инсульта
Особенности ухода за больным после инсульта.
Инсульт — острое нарушение мозгового кровообращения, развивающееся чаще всего как осложнение гипертонической болезни, атеросклероза сосудов головного мозга, ишемической болезни сердца, при аномалиях сосудов головного мозга, аневризмах, сахарном диабете.
Если Ваш подопечный имеет одно из перечисленных выше заболеваний – есть риск инсульта. Разберем симптомы болезни, чтобы своевременно оказать первую помощь при приступе.
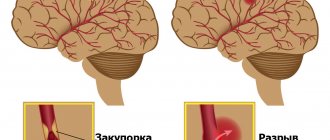
Различают геморрагический и ишемический инсульты (инфаркт мозга), а также субарахноидальное кровоизлияние.
| Геморрагический инсульт | Ишемический инсульт |
| Развитие инсульта могут сопровождать эмоциональные переживания или физическое перенапряжение | Провоцирующими моментами являются эмоциональные напряжения, утомление, инфекционные заболевания. |
| Это кровоизлияние в мозг. Происходит в результате разрыва артерии при колебании артериального давления или функционального состояния сосудов. | Возникает в пожилом возрасте в результате закупорки (тромбом или эмболом) или резкого сужения атеросклеротически изменённых сосудов головного мозга. |
|
|
Существует также субарахноидальное кровоизлияние, оно возникает при разрыве аневризмы сосудов головного мозга. Характерны
| |
Домашний уход за больным после инсульта
Каким бы тяжелым не был случай инсульта, при правильном лечении и активном участии больного в процедурах реабилитации большая часть функций организма восстанавливается.
Больному необходим весь комплекс процедур для реабилитации, включая лечебную гимнастику и массаж.
Лежачего больного поворачивайте каждые два часа для предотвращения образования пролежней. Правильно укладывайте парализованную руку и ногу подопечного:
В положении «на спине»:
1. Чтобы предупредить развитие тугоподвижности в плечевом суставе и появления в нем боли:
• Рядом с кроватью, со стороны парализованной стороны поставьте табуретку и положите на неё большую подушку так, чтобы угол подушки оказался под плечевым суставом больного.
• Разогните руку подопечного в локте. Положите её ладонью вверх, выпрямите пальцы, наложите лонгету и прибинтуйте её к руке. Лонгета должна доходить до середины предплечья.
• Отведите руку пациента в сторону на 90° (сохраняя положение «ладонью вверх») и уложите на подушку так, чтобы плечевой сустав и вся рука были на одном уровне по горизонтали.
• Между рукой и грудной клеткой поместите валик так, чтобы зафиксировать руку в правильном положении, при необходимости положите на валик мешочек с песком весом 0,5 кг.
2. Парализованную ногу больного согните в колене на 15-20°. Под колено уложите валик.
3. Стопу установите в среднее положение между сгибанием и разгибанием и зафиксируйте при помощи подставки.
В положении «на здоровом боку»:
• парализованную руку подопечного согните в плечевом и локтевом суставах и подложите под неё подушку;
• парализованную ногу согните в тазобедренном, коленном и голеностопном суставах и подложите под неё подушку.
В положении «лежа на парализованной стороне»:
• наклоните голову пациента немного вниз;
• парализованную руку подопечного вытяните вперед под прямым углом к телу и поверните ладонью вверх;
• здоровую руку больного положите набок или отведите назад (но не вперед!);
• слегка согните парализованную ногу пациента в коленном суставе, но выпрямите её в тазобедренном;
• здоровую ногу согните в тазобедренном и коленном суставах и подложите под неё подушку.
Чтобы сохранить подвижность суставов в парализованной руке и ноге проводите с подопечным «пассивные упражнения»: возьмите сначала руку больного и аккуратно сделайте определенные движения, а затем сделайте движения парализованной ногой пациента.
Выполняйте с подопечным каждые 4 часа комплекс упражнений лечебной гимнастики.
Следите за тем, чтобы движения были плавные и не причиняли боли.
Следите, чтобы больной делал дыхательную гимнастику. Дыхание оказывает влияние на мышечный тонус.
Учитывайте, что поведение больных с правосторонним параличом отличается от поведения больных с левосторонним параличом.
| Правостороннее нарушение — паралич левой стороны тела | Левостороннее нарушение — паралич правой стороны тела |
| Недооценивая масштаб двигательных расстройств, больной равнодушно относится к своему положению. | Вялость, пассивность, утрата сложных эмоциональных переживаний. |
Характерно:
| Характерно:
|
|
|
Восстановление двигательной активности после инсульта.
Выход из постельного режима нужно осуществлять постепенно и только по согласованию с врачом.
Сначала учат больного садиться, потом делать гимнастику для ног, далее вставать и только затем — ходить.
Если подопечный не может самостоятельно садиться:
1. Сначала помогайте ему садиться.
2. Потом ему нужно научиться сидеть в постели.
3. Снабдите кровать специальными приспособлениями, чтобы пациент мог сесть без Вашей помощи.
4. Научите больного спускать ноги с кровати и пересаживаться на стоящий рядом стул или кресло-каталку.
5. Постепенно учите больного:
1) стоять;
2) переносить тяжесть тела с одной стороны тела на другую;
3) делать шаги на месте;
4) для обучения ходьбе приобретите ходунки.
6. Обучая ходьбе, находитесь рядом с больным со стороны его пораженной стороны.
Помощь в приёме пищи больным после инсульта.
Врач должен оценить способность больного глотать и жевать и назначить соответствующую диету.
Больному с нарушением функций жевания и глотания легче проглотить мягкую пищу, чем жидкую.
При слюнотечении из парализованной половины рта, следите за тем, чтобы лицо было сухим и чистым. Смазывайте кожу возле рта защитным кремом.
Подавайте пищу подопечному всегда сбоку, с неповрежденной стороны, и кладите в ту сторону рта, которая не поражена.
После еды убедитесь, что во рту у пациента не осталось пищи.
Наблюдение за больным.
Следите за кожными покровами, принимайте все меры для профилактики пролежней.
У таких больных часто бывает недержание мочи и кала, правильно ухаживайте за пациентом.
Для восстановления нормального цикла сна:
• понижайте температуру воздуха в комнате больного на ночь;
• снижайте калорийность пищи и её температуру (после горячей обильной еды человек засыпает);
• организуйте дневное время подопечного так, чтобы ему все время было чем заняться.
Вызывайте врача, если
• произошло повышение температуры, появилась сильная боль в боку. У лежачих больных высока опасность пневмонии;
• на парализованной стороне появились отёки – это может быть признаком тромбоза вен.
Оказывайте подопечному эмоциональную поддержку. Убеждайте его, что родные любят и ценят его независимо от его состояния.
https://schule.bz/osobennosti-uhoda-za-bolnimi