Быстрый переход Лечение вестибулярного нейронита
Вестибулярный нейронит (ВН) — заболевание периферического отдела вестибулярной системы. Характеризуется острым возникновением сильного системного (вращательного) головокружения и выраженным нарушением равновесия, которые сопровождаются тошнотой и рвотой.
ВН занимает третье место среди всех причин периферического головокружения после доброкачественного пароксизмального позиционного головокружения (ДППГ) и болезни Меньера и первое место среди причин вращательного головокружения длительностью более 24 часов.
Ежегодная частота встречаемости ВН составляет от 3,5 до 15,5 человек на 100 000 населения. Заболеванию подвержены как мужчины, так и женщины, пик ВН приходится на 40-50 лет.
Патогенез
В норме (от вестибулярных рецепторов в покое) по вестибулярным нервам идет одинаковый в обе стороны сенсорный сигнал. Он передается на ядра ствола мозга через вестибулярные нервы. При ВН патологический процесс снижает сигнал с пораженной стороны, вызывая асимметрию в тонусе ядер ствола мозга. Это ведет к возникновению глазодвигательных нарушений (нистагм — непроизвольные колебательные движения глаз), нарушению восприятия (вращательное головокружение), постуральным нарушениям (нарушение равновесия в покое и при движении), вегетативным нарушениям (тошнота, рвота).
Симптомы и течение заболевания
Для ВН характерно монофазное течение — острое или подострое начало с последующим стиханием симптомов. Продолжительность клинических проявлений составляет в среднем от 1 недели до 3 месяцев (максимальные проявления — от нескольких дней до нескольких недель), после чего болезнь бесследно исчезает. Вероятность рецидива ВН составляет 2-5%.
Заболевание начинается с сильного головокружения, сопровождающегося нистагмом определенного вида. Головокружение усиливается при движениях головы и уменьшается при фиксации взора. В 78% случаев оно появляется внезапно, у 22% больных за 1-2 дня до дебюта заболевания отмечаются явления в виде неустойчивости и легкого нарушения координации движений. Часто наблюдается осциллопсия — нечеткое зрительное восприятие окружающих предметов при выполнении пассивных или активных движений головой вследствие нестабильности изображения на сетчатке. Резко нарушаются координация движений и равновесие. Почти у всех пациентов отмечается тошнота, у 65% — рвота.
В течение первых суток пациент лежит в постели — малейшие движения головой провоцируют тошноту, рвоту. На 2-5-е сутки больной способен перемещаться в пределах комнаты (палаты), однако сохраняется шаткость походки, а резкие движения головой или ходьба на большие расстояния провоцируют возникновение тошноты. На 10-14-е сутки пациент жалуется на «тяжесть» в голове, утомляемость, но в целом чувствует себя здоровым и может вернуться к привычному образу жизни.
В первые дни развития заболевания головной мозг «понимает», что вестибулярный аппарат транслирует неверный сенсорный сигнал: здоровый лабиринт всегда находится в активном состоянии, другой (пораженный) — угнетен, что интерпретируется мозгом как постоянное вращение в здоровую сторону. Поскольку восстановить проведение по пораженному вестибулярному нерву в короткие сроки невозможно, головной мозг блокирует активность здорового лабиринта, выравнивая потоки сенсорных сигналов от обоих вестибулярных аппаратов. По мере восстановления вестибулярного нерва система контроля возвращается в исходное, здоровое состояние.
Причины
Причины развития вестибулярного нейронита неизвестны. По наиболее распространенной теории имеет место воспаление инфекционно-аллергического или вирусного характера вестибулярного нерва. В пользу наличия вируса (чаще вирус герпеса I типа, а также новая коронавирусная инфекция) выступают такие особенности как частое развитие нейронита после респираторно-вирусной инфекции, наличие эпидемиологических вспышек в конце весны, а также отмеченные случаи семейного развития нейронита (когда переносчиками инфекционного возбудителя выступал один член семьи. Конкретно за вирус герпеса говорят клинические случае развития герпетического энцефалита при данном заболевании.
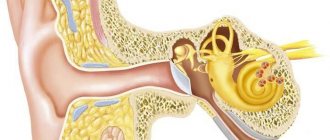
При вестибулярном нейроните чаще поражается верхняя ветвь вестибулярного нерва, которая иннервирует передний полукружный и горизонтальный каналы вестибулярного аппарата, вместе с ними и эллиптический мешочек лабиринта, вследствие чего часто имеют место сочетания заболевания с ДППГ, которое развивается вследствие отолитиаза заднего полукружного канала, иннервируемого, соответственно, нижней ветвью вестибулярного нерва, поражение которой при вестибулярном нейроните встречается крайне редко.
Диагностика
В подавляющем большинстве случаев диагностика основывается на типичной клинической картине. Диагноз можно подтвердить с помощью видеонистагмографии (регистрация движения глазных яблок при выполнении ряда тестов), теста импульсного движения головой (тест, оценивающий функциональность сразу 6 полукружных каналов — составляющей внутреннего уха, отвечающего за координацию) и пробы Фудуко (маршевая проба, в ходе теста оценивается отклонение пациента от первоначального положения). Кроме этого, у пациентов с ВН выявляется спонтанный горизонтально-ротаторный нистагм, усиливающийся при взгляде в сторону здорового уха.
Другие тесты и исследования, в том числе аудиометрия (исследование слуха) и МРТ головного мозга, выполняются по показаниям, для исключения других причин головокружения.
Дифференциальная диагностика
ВН дифференцируют (различают) также с лабиринтитом, болезнью Меньера, ДППГ, невриномой (опухолью) VIII пары черепных нервов, рассеянным склерозом, инсультом, вестибулярной мигренью.
Последствия
Восстановление нарушенных функций зависит от многих факторов. Среди них и степень повреждения нерва, скорость компенсации механизмов ЦНС, адекватность и своевременность назначенного лечения, полноценность выполнения вестибулярной гимнастики. Также следует отметить, что часто больные люди длительное время отмечают приступы легкого головокружения при смене положения тела и резких поворотах головы после перенесенного заболевания. Более полноценное восстановление функций нерва по данным разных авторов отмечается примерно у половины больных через 1 год, у 30 % отмечается частичное восстановление функций, у остальных же сохраняется односторонняя вестибулярная арефлексия, что, впрочем, не вызывает значимого дискомфорта, за счет механизмов вестибулярной компенсации. При этом наличие продолжающихся жалоб может быть признаком психогенного состояния человека.
По последними данным рецидивы встречаются не очень часто, около 5-15% по данным разных авторов, при этом может поражаться здоровый нерв, а также уже бывшим пораженный нерв (в случае его полного восстановления). (По ранним данным рецидивы встречаются крайне редко (не более 1-2%), при этом чаще поражается здоровый нерв). Логичнее же при повторных приступах системного головокружения искать также и другие причины (ДППГ, вестибулярная мигрень, болезнь Меньера и т.п.).
Лечение вестибулярного нейронита
Основные направления терапии пациентов с ВН — уменьшение головокружения, тошноты и рвоты (симптоматическое лечение) и ускорение вестибулярной компенсации.
Симптоматическое лечение включает использование лекарств, подавляющих вестибулярную функцию: антигистаминных средств (дименгидринат); бензодиазепиновых транквилизаторов (диазепам); противорвотных средств (метоклопрамида гидрохлорид, тиэтилперазин).
Симптоматическое лечение рекомендуют использовать не более 3 дней, поскольку оно замедляет вестибулярную компенсацию, что ведет к длительно сохраняющемуся головокружению.
Эффективность глюкокортикостероидов, которые ранее активно использовались у пациентов с ВН, в настоящее время ставится под сомнение. Мы не рекомендуем их применять, так как у таких пациентов нет убедительных доказательств ускорения восстановления вестибулярного нерва.
Несмотря на предположительную вирусную этиологию ВН, связанную, в частности, с вирусом простого герпеса 1 типа, применение противогерпетических препаратов также не ускоряет процесса выздоровления, и они не должны использоваться в лечении ВН.
Для лечения ВН не рекомендованы пирацетам, трентал, мексидол, актовегин, кавинтон, глицин и прочие лекарства с недоказанной эффективностью.
Примерно с третьего дня заболевания пациентам с ВН рекомендуется вестибулярная гимнастика — упражнения, ускоряющие компенсаторные процессы, от более простых к более сложным. Это упражнения на фиксацию взора, тренировку глазодвигательных реакций, на удержание равновесия в различных позах стоя и в движении.
Периферический вестибулярный синдром как причина развития головокружения и расстройства равновесия
В последнее время интерес к проблемам головокружения и расстройства равновесия значительно возрос. Это связано не только с ростом числа пациентов, обращающихся к врачу с подобными жалобами, но и с появлением новых методов диагностики, созданием как специфических фармакологических препаратов, так и методов реабилитационной терапии. Для врача по-прежнему очень важно точно установить причину развития заболевания и его формы с целью дальнейшего назначения адекватной терапии. На основании опыта работы, накопленного в течение пяти лет в специализированном центре по головокружению и расстройствам равновесия, мы сделали вывод, что у более чем у 50% пациентов на момент обращения появление подобных симптомов обусловливается целым комплексом причин. Это объясняется сложным строением системы равновесия и вестибулярной системы.
Для практикующего врача важно детально ознакомиться с жалобами, предъявляемыми пациентом, и анамнезом развития заболевания. Использование дополнительных современных методов диагностики и консультации у специалистов значительно повышают эффективность диагностики. Прежде всего, из дополнительных методов диагностики следует отметить вестибулометрию и постурографию (возможно, стабилометрию). Если первый метод, представляющий собой комплекс тестов с компьютерной обработкой данных, позволяет ответить на вопросы о функциональном состоянии вестибулярной системы, в том числе об изменениях в вестибулярном рецепторе, центральных вестибулярных структурах, стволе мозга, мозжечке; состоянии глазодвигательной системы; шейных рецепторов и др., то постурография дает возможность оценить состояние равновесия (функциональный состав компонентов — зрения, вестибулярной системы, проприорецепторов), в том числе и для индивидуального подбора и проведения реабилитационной терапии. Ультразвуковое дуплексное исследование магистрального кровотока транскраниального и шейного отделов позволяет кроме обычных процедур проводить исследования с функциональными пробами и получать информацию о венозном кровотоке. В сочетании с поворотными столами этот метод дает возможность получить информацию о повышении внутричерепного давления.
В практике мы сталкиваемся с вестибулярной патологией, которая может быть условно разделена на периферический, центральный и смешанный вестибулярные синдромы. Выбор лечащего врача при существующей системе оказания специализированной помощи чаще всего происходит следующим образом. Если у пациента имеется кохлеовестибулярный синдром, то он направляется к врачу сурдологу; вестибулярный синдром без изменений слуха — к неврологу. На наш взгляд, на первом этапе обследования обязательны консультации у невролога и отоневролога (оториноларинголога), так как периферический вестибулярный синдром без аудиологических симптомов может быть причиной развития заболеваний внутреннего уха, на которых следует остановиться подробнее.
Группу заболеваний внутреннего уха без изменений слуха составляют: доброкачественное пароксизмальное позиционное головокружение (отолитиаз), вестибулярный нейронит, фистула лабиринта, вестибулярная форма болезни Меньера и вторичный гидропс лабиринта.
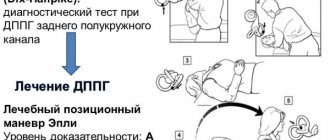
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) — одна из часто встречающихся причин головокружения, связанных с патологией внутреннего уха. У больных с этой патологией развиваются кратковременные приступы головокружения и нистагма (обычно длящиеся менее 30 с) при изменении положения тела и головы: обычно при повороте в кровати, укладывании и вставании с кровати, сгибании и выпрямлении или вытягивании шеи, чтобы посмотреть вверх.
Основные признаки ДППГ и связанного позиционного нистагма были описаны Робертом Барани (Barany, 1921), но такого термина не существовало до 1952 г., когда Дикс и Холлпайк описали провоцирующий позиционный тест и четко определили синдром (Dix и Hallpike, 1952).
Диагноз ДППГ по-прежнему основывается на обнаружении характерного нистагма положения (который называется также как пароксизмальный позиционный нистагм) у больного с типичным анамнезом позиционного головокружения. Нистагм может наблюдаться при визуальном осмотре в пробе Дикса-Холлпайка, однако так как он возникает вследствие патологии вестибулярного рецептора (т. е. является периферическим), то подвержен угнетению при фиксации взора, поэтому диагностика предполагает применение очков Френзеля или видеонистагмографии. В настоящее время нами накоплен опыт терапии более чем 100 пациентов с подобной патологией. Лечение позволяет перемещать частицы из полукружных каналов в преддверие лабиринта и таким образом купировать головокружение. Эффективность процедур, согласно нашим и зарубежным источникам, колеблется в пределах 90—95%.
Острый вестибулярный нейронит
Это заболевание с пока еще неизвестной этиологией. Наиболее популярна гипотеза о вирусной этиологии. Для него характерны приступы вестибулярного головокружения, часто сопровождающиеся вегетативными реакциями (тошнотой и рвотой). Любые движения головой усиливают ощущение головокружения. Длительность заболевания колеблется от нескольких часов до нескольких суток. Важным признаком является отсутствие, как и при всех заболеваниях этой группы, изменений слуха. При проведении обследования можно наблюдать на фоне асимметричного поражения типичный вестибулярный периферический нистагм, который будет сочетаться с соответствующим отклонением рук и позы при выполнении статокинетических проб. Лечение, как правило, симптоматическое с применением вестибулярных супрессантов на первом этапе. Отдельно следует упомянуть токсический нейронит, вызванный воздействием аминогликозидных антибиотиков, особенно если речь идет о гентамицине. Введение гентамицина, одно—двухкратное, через барабанную перепонку, по своей эффективности с успехом заменяет операцию по разрушению лабиринта (если таковую необходимо выполнить при абсолютной неэффективности других методов лечения).
Не меньшие сложности в диагностике может представлять фистула лабиринта. Это заболевание характеризуется появлением сообщающегося отверстия или канала между средним и внутренним ухом, вследствие чего происходит истечение жидкости из внутреннего уха в полость среднего. Нарушается система гидродинамики, а затем и состояние сенсорных клеток. Чаще всего фистула формируется при баротравме (например, при нырянии, кашле, чихании). Характерный признак — это появление головокружения при пробе Вальсальвы (или аналогичных нагрузках — натуживании или поднятии тяжестей). Фистулы имеют тенденцию к самостоятельному закрытию, однако вследствие часто образующегося повышенного внутрилабиринтного давления (гидропса) могут перейти в хроническую форму. Электрофизиологические, рентгенологические и другие методы исследований не могут дать достоверный ответ на вопрос о наличии фистулы. Поэтому после проведения обследования при определенных результатах тестов решается вопрос о диагностической миринготомии (хирургической отсепаровки барабанной перепонки для ревизии барабанной полости). При обнаружении фистулы производится ее пластика.
Вестибулярной форме болезни Меньера посвящены отдельные исследования, проводившиеся в основном за рубежом. Для типичной болезни Меньера характерны следующие признаки. Обычно заболевание начинается в возрасте 25—45 лет, чаще болеют мужчины. Заболевание сопровождается приступами вестибулярного головокружения, длительностью до 6—12 ч, шумом в ушах, флюктуирующем снижением слуха по сенсоневральному типу с тенденцией к прогрессированию степени тугоухости, ощущением дискомфорта, распирания в пораженном ухе.
Обращает внимание существование большого количества пациентов с вторичным гидропсом лабиринта. Термин «вторичный» предполагает, что увеличение внутрилабиринтного давления происходит вследствие причин, имеющих системную распространенность, и происходящее во внутреннем ухе отражает проявление этих изменений. В одном из номеров «Лечащего Врача» (№9, 2000) мы подробно останавливались на особенностях диагностики и лечения этой патологии.
Подобные изменения предполагают проведение соответствующей терапии, включающей по крайней мере два компонента: нормализацию состояния венозного оттока и терапию гидропса лабиринта. На этом этапе работа с пациентом должна также проводиться при непосредственном участии невролога-вертебролога (мануального терапевта) и отоневролога. Индивидуальное сочетание физических и физиотерапевтических методов, а также комбинированная терапия гидропса (дегидратация, вестибулярная супрессия, вазоативное воздействие на регионарный кровоток во внутреннем ухе) позволяют добиваться излечения пациента. Методом этапной оценки состояния давления во внутреннем ухе также остается электрокохлеография.
Последние исследования в области иммунологии внутреннего уха свидетельствуют, что гидропс лабиринта может быть следствием аутоиммунного поражения внутреннего уха. Морфологические изменения характеризуются: дегенерацией клеток спирального ганглия, атрофией органа Корти, артериитом вокруг кохлеарного нерва и сосудистой полоски, развитием эндолимфатического гидропса. Для вестибулярных расстройств головокружение не является постоянным признаком. Если же оно присутствует, то схоже с меньероподобными головокружениями, сочетающимися с атаксией и приступами внезапного падения. При вестибулометрическом исследовании определяется двухсторонняя симметричная периферическая вестибулярная дисфункция. В клинической картине заболевания встречаются как различные сочетания слуховых и вестибулярных симптомов, так и полное их отсутствие на фоне только внезапных падений. Для практикующего врача возможность установить причину развития патологии внутреннего уха служит указанием для назначения кортикостероидной противовоспалительной терапии.
Лечение периферического вестибулярного синдрома можно условно разделить на две стадии — активного проявления заболевания и подострого состояния. На первом этапе важно проведение патогенетической терапии в комплексе с назначением вестибулярных супрессантов и противорвотных препаратов при сочетании головокружений с вегетативными проявлениями.
В лечении головокружений основное место занимают вестибулярные супрессанты. Термин «вестибулярный супрессант» является собирательным: так обычно называют препараты, которые уменьшают нистагм и ощущение головокружения, вестибулярную неустойчивость или купируют болезнь движения (укачивание).
По крайней мере четыре основных нейромедиатора вестибулярной системы вовлечены в формирование вестибулоокулярного рефлекса: глутамат, ацетилхолин, гамма-аминомасляная кислота и глицин, гистамин.
Глутамат — главный эксцитаторный нейромедиатор. Ацетилхолин является и периферическим, и центральным агонистом, воздействующим на мускариновые рецепторы. Эти рецепторы найдены в стволе мозга и костном мозге. Имеются сообщения о возможном их участии в формировании головокружения. Гамма-аминомасляная кислота и глицин — ингибирующие нейромедиаторы, обнаруженные в вестибулярных нейронах второго порядка и в глазодвигательных нейронах. Гистамин найден в различных центральных вестибулярных структурах, где он представлен диффузно.
Антихолинергические средства оказывают воздействие на мускариновые рецепторы. Важной особенностью для этой группы препаратов является то, что они не проникают через гематоэнцефалический барьер и поэтому неэффективны в лечении болезни движения. Также, в отличие от антигистаминных средств, антихолинергические препараты неэффективны, если их применять после того, как головокружение уже началось.
Все антихолинергические средства, используемые для купирования головокружения, имеют побочные эффекты: расширенние зрачков и седативный. Наиболее часто из препаратов этой группы применяются скополамин и атропин.
Имеются данные, указывающие на то, что центрально действующие антигистаминные препараты предотвращают болезнь движения и уменьшают выраженность вестибулярных проявлений, даже если симптомы уже появились. Большинство антигистаминных препаратов также обладает блокирующим эффектом кальциевых каналов. Однако седативный эффект, которым обладают антигистаминные препараты, оказывает неблагоприятное влияние на процессы вестибулярной адаптации, поэтому данную группу препаратов не следует рекомендовать пациентам для длительного применения.
Бензодиазепиновые препараты — GABA-модуляторы — действуют центрально для подавления вестибулярных реакций. Данные препараты применяются в малых дозах. Их основные недостатки — это привыкание, ухудшение памяти, повышенный риск падений и отрицательное воздействие на вестибулярную компенсацию.
Удачным сочетанием свойств патогенетического препарата с эффектом подавления ощущения головокружения характеризуется бетасерк (бетагистина дигидрохлорид). При воздействии на две группы Н-рецепторов одновременно происходят увеличение кровотока в лабиринтной артерии и супрессия информации, идущей через вестибулярные ядра. Бетасерк можно рассматривать как препарат выбора. В зависимости от патогенеза заболевания бетасерк может сочетаться с другими терапевтическими средствами (за исключением антигистаминных препаратов, сочетание с которыми приводит к ослаблению терапевтического действия обоих лекарственных средств).
Периферическая вестибулярная патология на фоне не проходящей атаксии в дальнейшем, как правило, компенсируется самостоятельно. Однако в целях скорейшего выздоровления пациента может быть использована вестибулярная реабилитация. Это комплекс упражнений, выполняемых самостоятельно или на специальных установках (постурографах или стабилографах) с биологической обратной связью. Включение вестибулярной реабилитации в комплексную терапию периферического вестибулярного синдрома, по нашему мнению, оправдано и должно выполняться под контролем врача. Рекомендуется подобные упражнения назначать после окончания применения пациентом вестибулярных супрессантов. Возможно, бетасерк является исключением, так как в последнее время в отечественной литературе появились работы, свидетельствующие об эффективности вестибулярной реабилитации при использовании бетасерка. С возрастом происходит ухудшение системы равновесия из-за изменений в структуре сенсорных систем и нервной ткани. Поэтому у пожилых людей, даже при наличии периферического вестибулярного синдрома, рекомендуется применять вестибулярную реабилитацию.
В заключение хочу подчеркнуть, что успех работы с пациентами, страдающими головокружениями и расстройствами равновесия, зависит от диагностических возможностей лечебного учреждения, взаимодействия врачей различных специальностей и использования всех средств, эффективных для лечения и реабилитации пациентов.
О. А. Мельников, кандидат медицинских наук АНО «ГУТА-Клиник», Москва