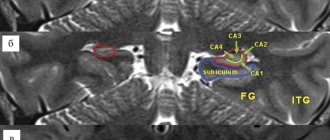
Причины
Причины мигрени до конца не изучены. Считается, что сам приступ представляет собой регионарный дистонический спазм сосудов, который приводит к ишемии и изменению метаболизма нервных клеток. Также имеет место нарушения регуляции системы одного из нейромедиаторов – серотонина. Однако гораздо проще проследить факторы, провоцирующие приступ мигрени. К таким факторам можно отнести:
- Употребление алкоголя.
- Употребление кофе и кофеинсодержащих продуктов.
- Стресс и психоэмоциональное напряжение.
- Смена погодных условий.
- Изменение режима сна (как в сторону уменьшения времени сна, так и увеличения).
- Прием некоторых лекарственных препаратов (прежде всего, гормональных оральных контрацептивов).
Симптомы
Клиническая картина заболевания очень вариабельна, симптомы мигрени могут значимо отличаться у разных людей, несмотря на то, что главным из них является головная боль.
При этом следует выделить наиболее общие признаки мигрени, наличие которых позволяет поставить диагноз:
- Приступообразное развитие головной боли с определенным временем её протекания (от нескольких часов до 2-3 суток).
- Локализация преимущественно в лобно-глазничной области.
- Однообразность протекания всех приступов.
- Наличие тошноты, рвоты, светобоязни, звукобоязни.
- Высокая интенсивность боли, вплоть до необходимости принять лежачее положение.
- Наличие семейного анамнеза.
- При сопутствующих заболеваниях (к примеру, последствия черепно-мозговой травмы) больной может четко отделить два разных типа головной боли.
Примечание:
«Классические» признаки, такие как односторонний, пульсирующий характер боли, нельзя считать обязательными.
Мигрень с аурой характеризуется также развитием зрительных (мелькание мушек, искры перед глазами, вспышки света), сенсорных (нарушение чувствительности), речевых, реже двигательных нарушений, развивающихся в течение получаса и полностью проходящими за непродолжительный промежуток времени. Как правило, аура развивается непосредственно перед приступом, что позволяет человеку своевременно выпить лекарство.
Мигрень
В соответствии с критериями Международной классификации головных болей 2–го пересмотра (МКГБ II) мигрень определяется как пароксизмальные состояния, проявляющиеся приступами интенсивной головной боли пульсирующего характера, периодически повторяющиеся, локализующиеся преимущественно в одной половине головы, в основном в глазнично–лобно–височной области, сопровождающиеся в большинстве случаев тошнотой, рвотой, плохой переносимостью яркого света, громких звуков (фото– и фонофобия), сонливостью, вялостью после приступа. Мигренью чаще болеют женщины: соотношение 3:1, 4:2 «в пользу» женщин. Обычно мигрень возникает в возрасте 18–33 лет. Практически все люди (по данным мировой статистики, 75–80%) перенесли хотя бы один раз в жизни приступ мигрени. Начало болезни в детстве встречается реже, хотя известны случаи мигрени у 5–летних детей. После 50 лет мигрень как самостоятельное заболевание встречается достаточно редко, однако в литературе есть описания случаев типичной мигрени, возникшей у пациентов старше 60 лет. При этом замечено, что мигрень у лиц старшего возраста встречается почти в равном числе случаев – как у мужчин, так и у женщин. Важную роль в возникновении мигрени играют наследственные факторы: у родственников больных мигрень встречается значительно чаще, чем в популяции; при наличии мигрени у обоих родителей риск заболевания потомков достигает 60–90% (тогда как в контрольной группе – 11%), при этом лидирующая роль принадлежит матери: риск заболевания детей – 72%. Механизм наследования не совсем ясен: одни авторы указывают на рецессивный, другие – на доминантный тип. Возможно, существенную роль играет наследование определенного нейрохимического дефекта (в частности, недостаточность метаболизма монаминов мозга, особенно серотонина). Есть мнение о наследовании не самой болезни, а предрасположенности к определенному типу реагирования сосудистой системы на различные раздражители. В современной Международной классификации болезней (МКБ – X) 1988 г. выделены следующие формы мигрени: – мигрень без ауры (ранее – простая мигрень), которая встречается в 70% случаев; – мигрень с аурой (ассоциированная), т.е. форма, при которой приступу боли предшествует комплекс фокальных неврологических симптомов (зрительные, чувствительные, двигательные нарушения). Это более редкая форма, наблюдающаяся в 30% случаев. Внутри последней различают формы в зависимости от типа ауры: типичная (ранее классическая офтальмическая мигрень), с длительной аурой, с острым началом ауры, мигрень с аурой без последующей головной боли, при этом аура часто представлена зрительными нарушениями и чередуется с типичными мигренозными атаками. Далее, в зависимости от сосудистого бассейна, включенного в патологический процесс, выделяют соответственно формы мигрени: офтальмоплегическая, ретинальная, базилярная и др. В классификации представлены детские периодические синдромы, которые могут быть предшественниками мигрени или сочетаться с нею, например, доброкачественные пароксизмальные головокружения у детей (как эквивалент мигрени при наличии мигренозного анамнеза). В классификации также выделены осложнения мигрени: мигренозный статус (серия тяжелых, следующих друг за другом приступов или один необычно тяжелый и продолжительный, как правило, со рвотой, встречается редко – 1–2% случаев) и мигренозный инсульт (развитие на фоне мигрени с аурой мозговой сосудистой катастрофы). Оставлена графа для описания новых видов мигренозных расстройств. Нами на основании ряда исследований вегетативных изменений у больных мигренью О.А. Колосова и В.В. Осипова (1998) выделяют вегетативную или паническую, мигрень. Названная форма характеризуется появлением на фоне типичного мигренозного приступа симптомов панической атаки (согласно классификации в DSM–IV): тахикардия, чувство страха, тревоги, дыхательные расстройства (чувство нехватки воздуха, удушье), ознобоподобный гиперкинез, полиурия. Эти приступы отличаются более тяжелым и длительным течением и требуют специального терапевтического подхода. Диагностическими признаками мигрени без ауры служат: • как правило, гемикраническая локализация головной боли; • пульсирующий характер этой боли; • выраженная интенсивность болевых ощущений, усугубляющихся при физической работе, ходьбе; • наличие всех или одного–двух сопровождающих симптомов (тошнота, рвота, свето–, звукобоязнь); • длительность атаки от 4 до 72 часов; • не менее пяти атак в анамнезе, отвечающих вышеперечисленным критериям. Для мигрени с аурой, кроме названных признаков, обязательными являются следующие положения: • ни один симптом ауры не должен длиться более 60 минут; • полная обратимость одного или более симптомов ауры, свидетельствующих о фокальной церебральной дисфункции; • длительность «светлого» промежутка между аурой и началом головной боли не должна превышать 60 минут. Течение приступов при мигрени без ауры состоит из трех фаз. Первая фаза продромальных явлений в виде изменения настроения (тревога, беспокойство, депрессия, реже эйфория), раздражительности, плаксивости, снижения работоспособности, сонливости, зевоты, изменения аппетита, жажды, появления локальных отеков. Продолжительность этой фазы – несколько часов, нередко при мигрени без ауры она отсутствует. Вторая фаза – возникновение боли. Приступ может начаться в любое время суток, при этом, по нашим наблюдениям, ночные приступы (т.е. атаки, возникающие во время сна) имеют более тяжелое течение, чаще сопровождаются отеками, хуже купируются. В начале приступа боль обычно локализуется в лобно–височной области, глазном яблоке, преимущественно с одной стороны (по нашим данным, чаще справа – до 50%, слева – до 30%), двусторонняя – 20%. Характер боли пульсирующий, реже ломящий, распирающий; интенсивность боли нарастает на протяжении 2–5 часов. Боль сопровождается снижением порога возбудимости органов чувств, что проявляется в усилении болевых ощущений от яркого света, громких звуков, резких запахов. Любое прикосновение к телу может стать нестерпимым. Каждый удар пульса, по выражению больных, «ощущается в голове, словно удар молота», Очень характерно поведение страдающего мигренью во время атаки: больной старается уединиться, лечь в постель, затемнить помещение, закрыть уши подушкой, укутаться одеялом. У некоторых пациентов определяется набухшая височная артерия, иногда видна ее пульсация. Больные нередко сильно сдавливают артерию, так как прекращение кровотока может уменьшить пульсирующую боль. На стороне боли сосуды конъюнктивы инъецированы, глаз слезится, околоорбитальные ткани и височная область отечны. В результате отека мягких тканей лица сдавливается капиллярная сеть, лицо бледнеет, кожа около глаза цианотична. В течение приступа головная боль может распространиться на всю половину головы или реже на всю голову, тогда пульсирующая боль сменяется ощущением распирания, «раскалывания», сдавливания, возникают тошнота, в ряде случаев многократная рвота, которая иногда ослабляет дальнейшие проявления приступа, похолодание дистальных отделов конечностей, озноб. Средняя продолжительность – от 8 до 20 часов. Третья фаза – постепенное уменьшение, «затухание» боли, вялость, сонливость, разбитость (от нескольких часов до суток). Частота приступов различна, периодичность их индивидуальна. При мигрени с аурой также может быть фаза продрома, но чаще первая фаза – это аура, клиника которой зависит от локализации патологического процесса, затем фаза боли и постприступная фаза. В группе мигреней с аурой наиболее часто встречается (до 28%) офтальмическая (или классическая, типичная) форма, для которой характерны различные зрительные расстройства, которые в большинстве случаев проявляются в мерцающей скотоме: больной видит сверкающие зигзаги, точки, шары, огненные фигуры, молниеподобные вспышки, ломаные линии, напоминающие зубцы крепостной стены и т.д., после чего развивается приступ головной боли (описана впервые в 1887 г. выдающимся французским неврологом Ж.М. Шарко). Сверкающие фотопсии могут сменяться выпадением отдельных участков полей зрения или выпадением половины поля зрения (гемионопсия). Если зрительные нарушения возникают в правой половине поля зрения, то головная боль локализуется слева, и наоборот, хотя у 10–15% пациентов боль возникает на той же стороне. Ауры, как правило, стереотипны для каждого больного. У некоторых перед приступом головной боли возникают зрительные иллюзии: все люди, вещи, предметы кажутся удлиненными («синдром Алисы», получивший название от описания подобного явления в книге Л. Кэрролла «Алиса в стране чудес») либо уменьшенными в размерах, иногда с изменением окраски. Подобные нарушения зрительного восприятия чаще встречаются при мигрени в детском возрасте. В неврологическом статусе больных мигренью без ауры и мигренью с аурой в межприступном периоде, как правило, отклонений не наблюдается. По данным О.А. Колосовой, в 14–16% случаев имели место нейроэндокринные проявления гипоталамического генеза (церебральное ожирение, нарушения менструального цикла, гирсутизм и т.д.), максимально представленные в группе больных панической мигренью. В соматическом статусе в 11–20% случаев выявлена патология желудочно–кишечного тракта, более ярко представленная у мужчин. У них также обнаружена склонность к артериальной гипертензии. Множество работ посвящено особенностям личности и состоянию психической сферы больных мигренью. В литературе приводятся имена многих выдающихся людей, страдавших мигренью: Гай Юлий Цезарь, Э. По, Г. Гейне, Г. Мопассан, Р. Вагнер, Ф. Шопен, П. Чайковский, Ч. Дарвин, 3. Фрейд. Считается, что существует особая мигренозная личность, характеризующаяся повышенной возбудимостью, обидчивостью, совестливостью, поведенческой активностью, высоким уровнем притязаний, нетерпимостью к ошибкам других людей. «Любитель совершенства» – распространенное определение лиц, страдающих мигренью. Однако многие авторы не признают существования особого типа личности больного мигренью. С уверенностью можно сказать, что лицам, страдающим мигренью, свойственна особая чувствительность к дистрессу: высокая стрессодоступность и низкая стрессоустойчивость, склонность к тревожно–депрессивным реакциям, поведенческая, эмоциональная лабильность, что в сочетании с выраженной вегетативной дисфункцией у этих больных позволяет рассматривать их как пациентов с психовегетативным синдромом. «Сигналами опасности» в диагностике мигренозных цефалгий являются: изменение характера и/или интенсивности приступов при длительном «мигренозном» анамнезе, поздний «дебют» (50 и более лет), появление неврологической симптоматики и отсутствующих ранее таких сопровождающих симптомов, как рвота и т.д. Они являются и требуют тщательного обследования пациентов с применением нейровизуализационных методов для исключения симптоматической формы мигрени, являющейся маской растущего процесса, сосудистой патологии (аневризма). Лечение мигрени Лечение мигрени включает два подхода: купирование цефалгического приступа и проведение профилактической терапии. В период приступа в связи с кратковременностью вазоконстрикторной фазы анальгетики целесообразно применять в самом начале, до появления сильной боли. Но, как правило, их прием проводится на болевом пике, что, естественно, неэффективно. Базовые препараты, влияющие непосредственно на механизм развития болевой атаки, указаны в таблице 1. Для купирования приступа применяют также нестероидные противовоспалительные средства. При тяжелых приступах (мигренозный статус) больной должен быть госпитализирован. Проводится внутривенное капельное введение дигидроэрготамина, однако длительный прием эрготамина в анамнезе является противопоказанием к его использованию для купирования статуса. Приступ может быть купирован седативными, дегидратационными средствами, антидепрессантами. Можно использовать следующую комбинацию: седуксен внутривенно медленно 0,5% раствор от 2 до 4 мл на 20 мл 40% раствора глюкозы и мелипрамин 0,025 г внутрь или 1,25% раствор 2 мл внутримышечно, а также фуросемид – 2 мл 1% раствора. В случае неукротимой рвоты кроме антигистаминовых препаратов можно применять и 0,5% раствор галоперидола (1–2 мл), или 0,25% раствор трифлуперидола, или 0,2% раствор трифтазина внутримышечно. Лечение в межприступный период К средствам, которые могут употребляться длительно (т. е. не только купировать приступ, но и с целью его профилактики), относятся антагонисты серотонина – метисергид, сандомигран, ципрогептадин. Все эти препараты в больших дозах купируют приступ, затем в течение нескольких месяцев проводятся курсы поддерживающей терапии. Следующая группа – b–адреноблокаторы: анаприлин и др. В последние годы появились сообщения об эффективности лечения мигрени блокаторами кальция (нимодипин, верапамил и др.) Часто и с хорошим эффектом используются антидепрессанты – тирициклические и селективные ингибиторы обратного захвата серотонина. В настоящее время показана высокая профилактическая эффективность некоторых антиконвульсантов, таких как производные вальпроевой кислоты, габапентин, топирамат. Важно подчеркнуть, что профилактические лекарственные мероприятия проводятся только при частоте атак более чем 2 раза в месяц. Во всех остальных случаях имеет смысл проводить лишь противоприступные мероприятия. Необходимо учитывать частоту приступов и форму мигрени. При частых приступах средней тяжести и особенно при панической (вегетативной) форме мигрени рекомендуется комплексная терапия. При мигрени с аурой в комплексную терапию желательно включать вазоактивные препараты, улучшающие микроциркуляцию: ноотропы, пентоксифиллин, сермион и др. При ночных формах мигрени предпочтителен прием препаратов во второй половине дня. Кроме медикаментозной терапии, при всех формах мигрени можно использовать рациональную психотерапию, а также такие средства, как аутотренинг, иглотерапия, чрескожная электронейростимуляция, биологическая обратная связь. Учитывая частое «включение в процесс» мышц перикраниального и шейного корсета – массаж, изометрическую релаксацию, определенные упражнения, местные физиотерапевтические воздействия, – можно добавить миорелаксанты. Существенное значение имеет поведенческая терапия, цель которой – научить больного купировать свои приступы и уметь предупреждать их. Важна диета, регулярное питание, исключение продуктов, содержащих тирамин (шоколад, какао, орехи, цитрусовые, бобы, помидоры, сельдерей, сыры), а также напитков (сухие, особенно красные вина, шампанское, пиво). Длительность курсов профилактической терапии должна быть не менее 3 месяцев, а часто достигает 4–6 месяцев.
Литература 1. Головная боль. В кн.: Неврология для врачей общей практики. Под редакцией А.М.Вейна. 2–е издание. Изд–во «Эйдос Медиа», 2002, с. 18 – 48 2. Колосова О.А. Головная боль. В кн.: Болевые синдромы в неврологической практике. Под редакцией А.М.Вейна. 2–е издание. Изд–во «Медпресс», 2001, с. 106 –166 3. Левин Я.И. Сон и головная боль. Медицина для всех. 1998, №4, с.27–29 4. Осипова В.В. Международная классификация головных болей. Ж. Лечение нервных болезней, 2003, №4, с.3 – 10
Диагностика
Диагностика мигрени включает в себя тщательнейший сбор жалоб и анамнеза. Зачастую, характерные жалобы, а также отсутствие объективных неврологических расстройств позволяет поставить диагноз.
Однако изредка требуется уточнение диагноза, исключение очаговых поражений головного мозга, гидроцефалии и иных патологических состояний. В таких случаях прибегают к нейровизуализационным методам исследования (МРТ, МСКТ и т.д.), нейрофизиологическому исследованию (ЭЭГ, РЭГ, полисомнография), общему клиническому минимуму.
Симптомы, которые должны насторожить
Указанные ниже симптомы требуют обращения к неврологу для уточнения диагноза и исключения различных серьезных патологий:
- головная боль возникла впервые в возрасте старше 50 лет или у ребенка до 10 лет
- боль возникла впервые у пациента с онкологией или ВИЧ-инфекцией
- головные боли усиливаются от приступа к приступу или приступы учащаются
- внезапное начало головных болей (по типу "раската грома") — такое состояние требует безотлагательного обращения к неврологу
- головные боли стали сопровождаться непривычными для больного неврологическими или физическими нарушениями — например, при мигрени без ауры внезапное ее появление, продолжительность ауры более часа (в норме она в течение часа должна пройти), появление слабости при движениях
- головные боли явно усиливаются при наклонах, движении — т.е. в ситуациях повышения внутричерепного давления
- головная боль сопровождается беспричинным повышением температуры
С чем можно спутать боли при мигрени
Дифференцировать мигренозные боли необходимо со следующими:
- Зубная боль. Появляется пульсирующая боль в правой или левой половине лица, затем она распространяется в височную и затылочную области. Аура и предвестники отсутствуют.
- Шейный остеохондроз. Помимо головной боли и головокружений сопровождается хрустом и болью при движении головы, болевыми ощущениями в шее, грудной клетке, плечах.
- Кластерная головная боль. Сопровождается заложенностью уха, острой болью за глазом, его покраснением, слезотечением, закупоркой носа, потоотделением и гиперемией лица. Отмечается сезонность заболевания.
- Височный артериит. Сопровождается головной болью одной половины головы, болезненностью волосистой части пораженной области при пальпации, покраснением и отечностью кожи виска, повышением температуры, болью в шее и верхних конечностях.
- Головные боли, причиной которых являются новообразования в головном мозге.
Лечение и профилактика
К сожалению, лечение мигрени – достаточно долгий и дорогостоящий процесс. Следует сказать, что показанием для госпитализации в неврологический стационар является лишь диагностированная осложненная мигрень и наличие мигренозного статуса (продолжительность выраженной боли более 72 часов), иные случаи лечатся амбулаторно. В амбулаторных условиях можно использовать комплексное воздействие лекарственной, немедикаментозной терапии, нормализации режима дня и модификации образа жизни. Среди препаратов от мигрени используются сосудистые препараты, лекарства, влияющие на систему серотонина, нестероидные противовоспалительные средства, противоэпилептические лекарства.
К немедикаментозным способам терапии следует отнести массаж воротниковой зоны и волосистой части головы, а также некоторые физиопроцедуры. Очень эффективным является электросон, который значимо снижает частоту приступов.
Нормализация режима дня заключается, прежде всего, в соблюдении строгого графика сна, с исключением недосыпаний, а также чрезмерно длинных периодов сна. Среди общих рекомендаций следует отметить необходимость исключения из рациона ряда продуктов (прежде всего, алкоголя), а также регулярные занятия лечебной физкультурой.
Более подробную информацию о лекарствах от мигрени, дозировках, схемах терапии, общих рекомендацией можно узнать в следующей статье (читать статью!).