3 Январь 2021
22613
0
3.7 из 5
Некоторые заболевания позвоночника, сосудистые нарушения и даже эндокринные патологии способны провоцировать возникновение такого неприятного и весьма снижающего качество жизни состояния, как шейная миелопатия. Она сопровождается нарушениями чувствительности и подвижности, а также может приводить к тяжелым осложнениям. Поэтому важно ее диагностировать на ранних сроках развития, установить причину возникновения и эффективно воздействовать на нее, чтобы избежать усугубления состояния.
Понятие миелопатии
Миелопатия – это комплексное определение нарушений спинного мозга дистофического характера и любой этиологии. Может быть осложнением на фоне заболеваний позвоночника и суставов, сосудистых дегенеративных процессов, травм, метаболических или инфекционных процессов, в связи с чем окончательный диагноз должен уточняться пояснением природы происхождения болезни – ишемическая, компрессионная и т.д.
Подавляющее большинство миелопатий имеет начало вне спинномозгового вещества, как развившееся на фоне:
- остеохондрозов;
- переломов позвонков;
- спондилезов;
- интоксикация (токсинами, радиацией и т.д.);
- атеросклерозов;
- сахарного диабета и других патологий позвоночника, сосудов и эндокринной системы.
Следующие по частоте случаи миелопатии имеют причину возникновения в прямом поражении спинномозгового вещества:
- травмами;
- инфекциями;
- опухолью;
- наследственностью.
Как исключение, возможно развитие болезни после люмбальной пункции. Компрессионный тип (со сдавливанием спинного мозга) преобладает над всеми остальными.
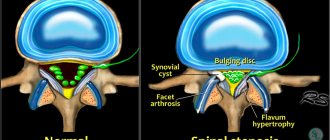
Миелорадикулопатия при стенозе позвоночника
Миелопатия и миелорадикулопатия являются наиболее серьезными последствиями различных заболеваний позвоночного столба.
Миелопатия – это собирательный термин, обозначающий любые повреждения или компрессиb спинного мозга различного генеза. Например, поражение мозга инфекционными заболеваниями, дегенеративными процессами, раковыми образованиями, радиационным или лучевым воздействием, травмами или гематомами и пр.
Миелорадикулопатия – комплекс обратимых и необратимых процессов, происшедших в результате поражения самого спинного мозга, его оболочек, спинномозговых нервных корешков и кровеносных сосудов, что сопровождается ликвородинамическими и реологическими нарушениями.
Развитию миелопатии и миелорадикулопатии во многом способствует врожденное или приобретенное сужение позвоночного канала (стеноз), в результате чего возникает несоответствие параметров костно-связочного футляра внутренних стенок канала и размещенных в них нервно-сосудистых и мозговых структур.
Со временем создается и прогрессирует патологическая ситуация, связанная с механической компрессией мягких тканей, нарушением кровообращения и движением спинномозговой жидкости, что уже требует соответствующего лечения.
Причины возникновения и классификация стеноза
Достаточно частыми причинами сужения позвоночного канала являются прогрессирующие дистрофические процессы в межпозвоночных дисках, суставах и связках в сочетании с врожденными (генетическими, наследственными) или конституциональными особенностями строения позвоночника, самих тел позвонков, отростков и/или дужек, при которых существует относительно малая вместимость дурального мешка.
Дистрофические патологии:
- остеохондроз;
- грыжа или протрузия межпозвоночных дисков с кальцификацией (или без) фиброзного кольца (плотной оболочки) диска;
- нестабильность позвонков;
- спондилолистез;
- разрастание остеофитов;
- гипертрофия межпозвоночных суставов и/или желтой связки;
- артроз суставов и прочие заболевания.
Для удобства обозначения в медицинскую терминологию введена следующая классификация стеноза:
По распространенности (локализации) вдоль позвоночного столба:
- шейного отдела;
- грудного;
- поясничного.
По степени поражения:
- моносегментарный;
- полисегментарный;
- прерывистый;
- тотальный.
По стадиям развития:
- динамический;
- фиксированный (при спондилолистезе, пролабировании (грыже) межпозвоночного диска).
Грыжевые выпячивания, остеохондроз, по мере его прогрессирования, вызывают фиксированный сегментарный стеноз позвоночного и корешковых каналов.
Нестабильность позвоночника и спондилолистез являются динамическими нарушениями при условии, что изначальная ширина канала анатомически достаточная. В этом случае хирургическая операция по внедрению стабилизационной системы полностью устраняет все беспокоящие симптомы.
Множественное поражение межпозвоночных дисков, связок и суставов, как, например, при первичном остеоартрозе (особенно у людей пожилого возраста) вызывает полисегментарное сужение позвоночного канала.
При спондилоартрозе или образовании межпозвоночных грыж в латеральной (боковой) плоскости возникает частичное стенозирование на нескольких уровнях, перемежающееся здоровыми участками, которое принято называть прерывистым.
Симптоматика
Латеральное стенозирование, как правило, вызывает компрессию одного нервного канала и корешка, что проявляется признаками монорадикулопатии.
Сужение центрального канала обычно сочетается с компрессией нервных структур конского хвоста и имеет симптоматику полимиелорадикулопатии с ишемическими признаками.
Неврологические признаки стеноза поясничного отдела позвоночника у большинства пациентов выражаются в виде болевого синдрома в поясничной области, ягодицах и нижних конечностях, люмбоишалгии, сопровождающейся чувством жара или холода, а также:
- Парестезии, переходящие в двигательные нарушения в сочетании со слабой выраженностью или отсутствием неврологических признаков поражения нервных корешков. Именно эта патология на поздних стадиях заболевания переходит в компрессионно-ишемическую миелорадикулопатию или синдром поперечного поражения спинного мозга.
- Синдром неврогенной перемежающейся хромоты, который отмечается у большинства больных, независимо от места локализации стеноза по позвоночному каналу.
- Постоянно присутствующее механическое передавливание, транзиторная ишемия самого спинного мозга и нервных корешков, взывает хронический ангиоспазм, венозную и ликворную гипертензию жидкостей, что при длительном обострении переходит в миелопатию.
- Компрессия конского хвоста проявляется в двигательных и рефлекторных нарушениях, выпадениях чувствительности (гипостезия) кожи нижних конечностей. По мере прогрессирования возникают асимметричные гипертрофии мышц, гипорефлексии, судороги отдельных групп мышц. На поздних стадиях заболевания проявляются нарушения функциональности органов малого таза (недержание мочи или кала) особенно во время быстрой ходьбы, длительного пребывания на ногах или при физических нагрузках.
Нарушения активности мышц нижних конечностей при стенозе поясничного отдела позвоночника
На фоне стенозирования позвоночного канала на уровне пояса у большинства пациентов (более чем у 43%) наблюдается стойкая мышечная гипотрофия ног. При этом изменяются не только способности мышечных волокон сокращаться и расслабляться, но и прогрессируют качественные видоизменения.
Например, при длительном пребывании в статических позах мышцы вынужденно находятся в сокращенном состоянии и претерпевают пространственную деформацию. Так одни волокна перерастягиваются, а другие, наоборот, переходят в состояние гипертонуса, что впоследствии вызывает остаточные изменения и существенное усиление болевого синдрома.
Таким образом, при диагностировании и назначении лечения стеноза позвоночного канала помимо выявления места и степени компрессии спинного мозга, деструкции костно-связочного аппарата и прочих патологий, необходимо исследовать состояние мышечных тканей пациента.
Обычные для такого заболевания обследования (МРТ и КТ) рекомендуется дополнять электромиографией (ЭМГ). Он позволяет оценить нейродвигательную функциональность позвоночника, как у больных с различными патологиями опорно-двигательного аппарата, так и у здоровых людей. Электромиография может служить качественным показателем эффективности проводимого лечения и на ранних стадиях диагностировать предпосылки к развитию стеноза.
В ходе клинических исследований проводилось тестирование состояния мышц (икроножных и большеберцовых) нижних конечностей в состоянии покоя и после физических нагрузок у пациентов, страдающих люмбальным стенозом. Выбор мышц обусловлен тем, что икроножные участвуют в движении стопы в сагиттальной плоскости и помогают стабилизировать тело при передвижениях (бег, ходьба), большеберцовая мышца – разгибает, приподнимает и приводит стопу, участвует в супинации.
При регистрации и анализе показателей потенциалов ЭМГ отмечалось исходное снижение количества активных (рекрутированных) двигательных единиц и распределение потенциалов во времени. Состояние существенно усугублялось после физических нагрузок, а также усиливались боли и перемежающаяся хромота.
Таким образом, снижение биоэлектрической активности мышечных тканей нижних конечностей, особенно после нагрузочных тестов, связано с замедлением, частичной или полной блокадой проводимости возбуждения в нервных и мышечных волокнах.
Лечение
Стойкое сужение позвоночного канала, вызывающее компрессию спинного мозга, нервных корешков, дисфункцию внутренних органов, некупируемый болевой синдром, миелопатию и миелорадикулопатию, требует хирургического вмешательства. Вид оперирования зависит от типа стеноза, места его локализации и прочих анатомических особенностей организма.
Так, например, при полисегментарном распространении патологии в поясничном отделе проводят позвоночную или корешковую декомпрессивную ламинэктомию на 2-3 сегментах позвоночного столба. Особенно хороший результат и минимальный риск развития нестабильности позвоночника показывает оперирование у пожилых людей (старше 60 лет) с ярко выраженной ригидностью мышц и связок спины, но с определенным остеофитозом.
Моносегментарный стеноз оперируется методом ламинэктомии, фасетэктомии на уровне пораженного участка. У пациентов с односторонней корешковой компрессией, проявляющейся неврологическими симптомами, может быть осуществлена щадящая декомпрессия нервных корешков с резекцией (удалением) центральной части дугоотросчатого сустава и патологических мягких тканей (грыж или протрузий дисков, фиброзной ткани, гипертрофированных желтой связки или задней продольной и пр.). Латеральный стеноз (боковой) лечат путем фасетэктомии и фораминотомии.
В качестве профилактических мер и для лечения начальных стадий стеноза можно порекомендовать: лечебную гимнастику, различные виды массажей, водные процедуры, плавание, физиотерапевтические процедуры, мануальную терапию.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Классификация по типам
В неврологической практике миелопатия разделяется по этиологии:
- спондилогенная – на позвоночнике;
- ишемическая – нарушение кровоснабжения сосудов;
- посттравматическая – последствие механического воздействия с возникновением компрессии на ткани;
- инфекционная – при тяжелых бактериальных поражениях (СПИД, сифилис, энтеровирус и т.д.);
- карциноматозная – на фоне онкологии и поражениях ЦНС;
- токсическая – при интоксикации клеток ЦНС или дифтерии;
- радиационная – после облучения радиацией (в т.ч. при терапии раковых опухолей);
- демиелинизирующая – наследственная или вновь обретенная демиелизация ЦНС;
- метаболическая – редкое расстройство метаболизма или эндокринной системы.
В зависимости от причины возникновения симптомы проявления миелопатии могут давать разную клиническую картину.
Виды, классификация, диагностика форм миелопатии
Под термином «миелопатия» неврологи понимают группу разных болезней, сопровождающихся поражением спинного и головного мозга. Клинические симптомы комплекса нозологий характеризуются длительным течением с промежутками рецидивов и обострений.
Основная задача диагностики миелопатии – выявление причины патологических состояний, сопровождающихся снижением мышечного тонуса, сенсорными, двигательными расстройствами. Современных клинико-инструментальных способов (МРТ головного мозга, ангиографии, электроэнцефалографии) достаточно для верификации патологических состояний.
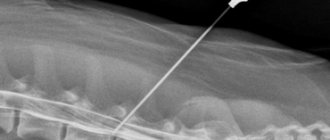
МРТ миелопатии шейного отдела
Симптоматика миелопатических процессов
Симптомы заболевания – это ряд неспецифических неврологических проявлений, слабо отражающих этиологическую картину. Признаки напрямую зависят от тяжести поражения спинномозгового вещества. Общая симптоматика для всех типов миелопатий:
- парез, паралич, гипертонус мышц;
- гипорефлексия;
- гипестезия;
- парестезия;
- расстройство функций тазовой области.
Специфические симптомы зависят от вида патологии, наличия присущих первопричинному заболеванию факторов (опухолей, инфекций, переломов, интоксикации и т.д.) и осложнений с этим связанных.
Краткие сведения
Описываемый вид патологического отклонения спинного мозга, обладающие дегенеративно-дистрофической природой, имеет разнообразный источники формирования: наличие опухоли, повреждения, атеросклеротические поражения, вертеброгенного и дисметаболического плана. Наиболее распространенной формой в современной неврологии, считается вертеброгенная болезнь — дискогенная миелопатия. Исходя из названия заболевания, можно сделать вывод, что основная проблема аномалии тесно связывается с пагубными явлениями, протекающими в межпозвоночном диске.
Зачастую, недуг проявляется в результате осложнения после появления остеохондроза позвоночного отдела. Согласно среднестатистическим данным, эксперт сообщают, что больше всего описываемой патологии подвержены люди в возрастном периоде от 45 до 60 лет, в частности представители мужского пола. При поражении тела наступает развитие и усиление жалоб, которые длятся от нескольких месяце до длительных болезненных годов. В достаточно редких моментах представленное отклонение может возникнуть из-за травмирования. В ходе такого процесса начинается ее острое течение, а специалистами она рассматривается в форме посттравматической формы.
Диагностика заболевания
Диагностический ряд предусматривает выявление (исключение) процессов, симптоматически схожих с миелопатией и обнаружение факторов, спровоцировавших дистрофические спинномозговые изменения.
Лабораторная диагностика:
- ОАК – анализ крови общий;
- БАК – анализ крови биохимический.
Инструментальное обследование позвоночного столба:
- Рентген;
- МРТ;
- ЭМГ – электромиография;
- ЭНГ – электронейрография;
- люмбальная пункция;
- ангиография (компьютерная или магнитная).
Если нет возможности сделать магнитно-резонансную томографию, то ее заменяют дискографией и/или миелографией. Предположительное инфекционное происхождение болезни требует дополнительных клинических исследований биоматериала:
- тест на стерильность крови;
- RPR-проба;
- ПЦР-диагностика;
- посев образца жидкости спинного мозга.
Ведущий пациента невролог по показаниям может направить его на консультацию к узконаправленным специалистам – вертебрологу, генетику, онкологу и т.д.
Симптомы и методы диагностики
Признаки определяются сегментом повреждения и главной причиной.
В основном, наблюдаются типичные симптомы:
- Резко ограничивается подвижность конечностей.
- Снижение, а иногда и повышение чувствительности.
- Задержка мочеиспускания.
- Повышается мышечный тонус.
- Нарушается дефекация.
Картина течения заболевания всех форм аналогична. Сначала появляются болезненные ощущения в поражённом участке позвоночника, а затем развиваются неврологические симптомы.
Когда у болезни сложный генезис, то есть происхождение, сразу следует исключить возможность наличия иных патологий с похожей симптоматикой. Поэтому кроме осмотра и пальпации необходимы дополнительные исследования.
В первую очередь делается лабораторный анализ крови (общий и определяющий количество воспалительных белков), а также исследуется спинномозговая жидкость.
В качестве аппаратного обследования применяются:
- Рентгенография. Метод позволяет визуализировать состояние костей позвоночника.
- МРТ. Выявляется присутствие опухолей и присутствие деформации или сжатия спинного мозга.
- Электромиография. Оценивает уровень поражения периферических нервов и ЦНС.
С помощью данного диагностического алгоритма состояние спинного мозга определяется наиболее достоверно.
Лечение заболевания и последствий
Терапевтическая тактика обусловлена этиологической и клинической картиной. Она представляет комплекс лечебных мероприятий по устранению причинной патологии и симптоматики.
Важнейшая цель лечения компрессионного типа патологии – устранение компрессионного давления. Для этого проводят соответствующие мероприятия:
- удаление опухолей, гематом, клина Урбана;
- кистозный дренаж;
- ламинэктомия;
- пункция позвоночного диска;
- фасэктомия;
- микро- или дискэтомия (при межпозвоночной грыже).
Ишемический тип миелопатии основан на исключении компрессирующих состояний сосудов. Так как сосудистые отклонения — причина возникновения большинства миелопатических состояний, то в комплекс лечения почти всех пациентов входит их терапия специальными препаратами:
- спазмолитиками;
- сосудорасширяющими;
- поддерживающими кровоснабжение.
Токсический тип требует проведения дезинтоксикационных процедур, а инфекционный – эффективного антибактериального лечения. Наибольшую сложность представляет борьба с наследственным типом демиелинизирующей патологии и канцероматозным видом с наличием гемобластоз. Чаще всего лечебные мероприятия направлены на снятие симптоматики.
В терапевтический курс обязательно включаются препараты для повышения метаболических процессов в клетках и снимающие риск гипоксии – нейропротекторные, витаминные, метаболитические средства. К лечебному курсу подключают физиопроцедуры, рекомендованные физиотерапевтом для увеличения двигательной активности, профилактики пролежней и т.д.
Миелопатия грудного и поясничного отделов позвоночника
В грудном отделе позвоночника миелопатия возникает реже, чем в других сегментах, так как сегмент фиксируется ребрами, обладает небольшой подвижностью. Основной причиной нозологической формы является грыжа межпозвонкового диска. Вероятность появления заболевания превышает один процент.
Анатомическая структура создает сложности при лечении. Самый эффективный способ лечения патологии – операция. Важно проводить диагностику с помощью МРТ, так как случаются врачебные ошибки, когда грудную миелопатию специалисты верифицируют в виде опухоли или воспалительного процесса. Торакальные нарушения по причине грыжи требуют тщательной диагностики. Исследование должно измерять размер позвоночного канала.
Чаще формируется поражение поясничного отдела. Во время ходьбы, ношения тяжестей данная область испытывает максимальное давление, приводящее к дегенеративно-дистрофическим процессам, формированию краевых остеофитов вдоль контуров позвонков. Вертеброгенный спинальный синдром появляется при ряде болезней:
- Воспаление позвоночного столба;
- Наличие осколков;
- Сужение спинномозгового канала опухолью;
- Повреждение сосудов;
- Костно-деструктивные изменения после травм.
Развивается хроническая вертеброгенная миелопатия медленно, но постепенно прогрессирует. Воспалительные участки устраняются способом декомпрессии. Оперативное вмешательство направлено на удаление инфильтративной жидкости, освобождении участка спинного мозга.
Люмбальные синдромы развиваются медленно, но сильная компрессия сопровождается быстрым формированием стойкой клиники.
Спинномозговой инфаркт – последняя стадия спинального повреждения, сопровождающаяся необратимыми изменениями. Некроз ткани приводит к параличу частей тела, которые иннервируются поврежденным участком. Провоцирующий фактор патологии – тромбоз сосудов (образования кровяных сгустков).
Признаки поясничной миелопатии:
- Мочевые и ректальные нарушения возникают при повреждении спинномозговых нервов на уровне поясницы. Слабость аномального рефлекса – первое проявление компрессии в зоне второго поясничного позвонка;
- Расстройство мышечной чувствительности, парезы голени, бедер, стоп, нижних конечностей обусловлены ущемлением спинного мозга на уровне поясницы, ягодичной области;
- Полный паралич конечностей формируется из-за сильной компрессии второго люмбального позвонка.
Квалифицированный невролог сможет правильно диагностировать уровень поражения позвоночного столба.
Признаки сосудистой миелопатии
Сосудистая миелопатия провоцируется дегенеративно-дистрофическими изменениями позвоночника (остеохондроз, спондилез), травматическими повреждениями, нарушениями системы свертывания крови. Патология сопровождается потерей чувствительности ног и рук. Расстройство моторной иннервации сопровождается парезами и параличами мышц.
Нарушение кровоснабжения артерий приводит к слабости мускулатуры, снижению трофических свойств тканей. Состояние называется вертеброгенной люмбишалгией, при которой возникает болевой синдром области бедер, коленных суставов, голени, стоп.
Клинические симптомы миелопатического синдрома
Специфические признаки:
- Сегментарные – линейные полосы повышенной чувствительности, ослабление сухожильных рефлексов;
- Двигательные – разрушение сухожильных рефлексов Бабинского, Ахилова;
- Вегетативные – задержка мочи, спазм мочевого пузыря;
- Болевые – болевой синдром между лопатками, корешковая болезненность разных отделов позвоночного столба.
Особенности компрессионной миелопатии
Причины сдавления головного и спинного мозга многочисленны. Самые частые этиологические факторы:
- Переломы позвонков со смещением;
- Выпячивание внутрь спинномозгового канала межпозвонкового диска;
- Внутреннее кровоизлияние;
- Гнойные инфекции;
- Спинномозговые новообразования;
- Врожденные аномалии позвоночного столба у детей;
- Осложнения после пункции спинного мозга;
- Возрастные изменения.
Спондилогенная патология возникает после травм спины, детского церебрального паралича.
Дисциркуляторная миелопатия
Врожденные и приобретенные аномалии артерий малого таза, живота, позвоночного столба приводят к дисциркуляторной форме заболевания. Комплекс патологических нарушений сопровождается внезапным сокращением бедренной мускулатуры, потерей сенсорной чувствительности.
Врачи проводят дифференциальную диагностику патологии с группой опасных состояний:
- Фуникулярный миелоз;
- Боковой амиотрофический склероз (БАС);
- Менингомиелит.
Дисциркуляторные расстройства характеризуются изменениями многих внутренних органов. Отсутствие специфических симптомов исключают раннее выявление.
Ишемическая миелопатия
Недостаток поступления кислорода приводит к ишемическим изменениям. К патологическим расстройствам приводят дегенеративные болезни с морфологическими расстройствами:
- Субхондральный остеосклероз замыкательных пластинок;
- Трещины, пролапс межпозвонковых дисков;
- Недостаток витаминов группы B.
К ишемическим повреждениям сосудов у лиц пожилого возраста приводит наличие атеросклеротических бляшек, тромбов внутри артерии. Чувствительны к гипоксии передние рога спинного мозга.
Дегенеративная миелопатия
Комплекс дегенеративно-дистрофических болезней приводит к хроническому повреждению спинного мозга. Состояние прогрессирует несколько лет. Конечный итог – поперечное разрушение спинного мозга с расстройствами чувствительности по сегментарному типу.
Прогноз и меры профилактики
Прогноз при компрессионной миелопатии достаточно удовлетворительный, если очаги сдавливания тканей обнаружены и устранены вовремя. При ишемической природе возможен прогресс заболевания, но регулярные терапевтические курсы на сосуды дают стабильную ремиссию. На радиационный, карциноматозный, наследственный тип прогноз, как правило, неблагоприятен.
Для профилактики миелопатических процессов необходимо предупреждать и своевременно устранять любые нарушения, связанные с расстройствами сосудов и позвоночника.
Пройти диагностику и установить точную причину заболевания, получить рекомендации на курс лечения, вы можете в нашем медицинском центре. Специалисты Консультативно-Диагностического (ранее Национальный Диагностический Центр) помогут Вам справиться с развивающейся болезнью. Нажмите кнопку «ЗАПИСАТЬСЯ» или позвоните по телефонам, указанным на сайте и приходите к нам.
В чем проявляется дискогенная миелопатия?
Главная проблема, возникающая при данном поражении тела — поэтапно возрастающий дефицит двигательной и чувствительной функции неврологического характера. Двигательные сбои выделяются в низком тонусе и силе мышечной области, и деформациями сухожильных рефлексов. В точках ниже уровнях миелопатической активности жалобы относятся к спастической сфере, а те места, где происходит патология — периферической. Проблемы в работе чувствительной функции выражаются в снижении степени на верхнем и глубоком слое, образуются парестезии. Кроме того, при представленном недуге у человека формируются односторонние изменения в той точке, где локализовалась аномалия. В дальнейшем она способна переключиться на здоровый участок организма. В некоторых моментах у пациентов диагностируется недержание или наоборот трудности с мочеиспускание. Помимо этого миелопатия вызывает радикулит, но болезненные ощущения протекают с умеренной тяжестью и занимают вторую позиции в сравнении с двигательными симптомами.
Шейная разновидность болезни заключается в образовании периферических парезов на верхних конечностях и спастическими деформациями на нижних. Замечаются парестезии на кистях, слабая гипестезия поверхностного слоя, нерегулярное понижение степени чувствительности в руках, уменьшение или полная утрата всех типов чувствительных свойств в теле или ногах. Болезненное состояние способно вызывать мышечные проблемы в проксимальных районах рук. Описываемая патология способна развиваться в комбинации с синдромом позвоночной артерии. В таких ситуациях одновременно с вышеописываемой симптоматикой у больного возникают признаки энцефалопатии дисцирукуляторного плана, то есть:
- Состояния кружения в голове.
- Низкая способность к запоминанию определенных моментов.
- Вестибулярная атаксия.
- Наличие шума.
- Проблемы со сном и прочее.
Поясничная форма заболевания проявляется в периферическом парезе нижних конечностей, который сопровождается появлением атрофии в мышцах, низким или полным отсутствием коленной и ахилловой активности, нарушениями в работе мочевой системы, а также атаксией сенситивного характера. Также, специалисты сообщают о том, что недуг может спровоцировать образование синдрома перемежающейся хромоты, который потребует дифференциального обследования с атеросклерозом и эндартериитом сосудистой системы конечностей облитерирующей природы.
Список источников
- Агасаров Л., Петров А. Нейровертеброгенные синдромы // МГ. — 2003. — № 24. — С. 8-9.
- Камалов И.И. Дегенеративно-дистрофические изменения позвоночника / И.И. Камалов // Вертеброневрология. — 1995. — №1-2. — С. 24-31.
- 3аббарова А.Т. Центромедуллярная шейная миелопатия: клиническое значение спондилогенного фактора и синдрома «тесной большой цистерны» / А.Т. Заббарова, Э.И. Богданов // Невр. вестник. Журнал им. В.М. Бехтерева — 2011. -№ 1. — С. 87-90.
- Горбунов Ф. Е., Пенионжкевич Д. Ю. Цервикальная миелопатия и её лечение физическими факторами/ В помощь практическому врачу, 2001-N 6, с. 46-50.
- Некрасов А.К., Некрасов М.А., Игошин Ю.А., Серегин A.B., Шевчук В.В., Гоголев А.Ю. Острая дискогенная поясничная миелопатия: клиническая характеристика и варианты течения» Вестник Ивановской медицинской академии Т. 12, N° 3-4, 2007
Как избавиться от дискогенной миелопатии?
В случае патологического процесс с дальнейшим распространением описываемого дискогенного явления, доктора прибегают к операционным процедурам. Для избавления пациента от грыжи, которая не была осложнена образованием миелопатии — используются консервативные приемы терапии, например сухое или подводное вытяжение позвоночной зоны.
Зачастую, эксперты применяют декомпрессионный способ хирургического приема под названием ламинэктомия. В некоторых моментах врачи в качестве дополнения используют фастэктомию, чтобы получить максимально эффективное избавление от патологии. Для лечения поясничного периметра подойдет пункционная декомпрессия. Радиальные варианты лечения требуются только при формировании больших размеров грыж. В такой ситуации специалисты делают дискэктомию или микродискэктомию.
В периоде послеоперационного действия нужна комплексная терапия, которая будет помогать восстанавливать силы человека, потерянные после поражения тела миелопатией. Для развития двигательных функций врачи предписывают фармакологические препараты (витаминные комплексы, в частности элементы группы В, метаболиты и сосудистые средства), массажные сеансы, ЛФК, водолечение с использованием хвойных, радоновых и других составляющих, а также грязетерапию и прочие виды рефлексотерапевтических приемов.
Прогноз
У 60% пациентов с миелопатией отмечается полный/частичный регресс неврологической симптоматики. У 20% пациентов состояние существенно не меняется и остается стабильным, но при этом отмечается функциональная адаптация к возникшему неврологическому дефекту и у 10% пациентов отмечается прогрессирование с постепенным усугублением симптоматики.
При хронических компрессионных миелопатиях в тканях мышц, нервах и непосредственно в спинном мозге нарастают необратимые деструктивные изменения – атрофия мышц, разрастание соединительной ткани. Поэтому даже в случаях устранения сдавливающего фактора восстановить полностью чувствительные/двигательные функции невозможно, а сформировавшиеся неврологические нарушения носят необратимый характер, что является причиной инвалидизации больного.