Классификация патологии
Все кисты, локализующиеся в мозжечке, принято разделять на две большие группы:
- первичные – то есть врожденные;
- вторичные – приобретенная патология.
Выделяют несколько видов кист. Данная классификация опирается на причины и место расположения патологического образования:
- Кистозно-глиозные образования в правой половине мозжечка. Они возникают вследствие перенесенных ЧМТ.
- Кистозно-атрофические кисты в правой половине мозжечка. Данная патология характеризуется наличием некротизированных и атрофированных участков.
- Кистозно-глиозные образования в левой половине мозжечка отличаются тяжелой симптоматикой.
- Лакунарная киста в левой половине мозжечка. Это образования маленького размера, они, как правило, единичные. Данная форма заболевания не нуждается в лечении.
- Ретроцеребеллярная киста образуется в том месте, где имеется некроз тканей.
- Кистовидное расширение в субарахноидальном пространстве.
- Арахноидальная ликворная киста.
- Псевдокиста – врожденные образования мозжечка.
Этиология
Причины возникновения данной патологии зависят от того, к какой группе она относится. Этиологические факторы у первичных и вторичных кист различны.
Причины возникновения первичных образований:
- Аномалии внутриутробного развития плода.
- Асфиксия ребенка во время родов. В данном случае образуются некротические участки тканей, которые погибли от кислородного голодания.
Причины развития вторичных кист:
- Черепно-мозговые травмы (переломы костей черепа, сотрясение головного мозга и его ушибы).
- Острое нарушение мозгового кровообращения (геморрагический и ишемический инсульт).
- Воспаление в тканях головного мозга.
- Хирургическое вмешательство.
- Отмирание тканей в результате ОНМК.
- Вирусные заболевания головного мозга (менингит, энцефалит, менингоэнцефалит).
- Кровоизлияния из образовавшихся гематом.
- Нейроинфекции.
Особенности кисты мозжечка
При локализации кист на участках мозжечка, формирование происходит из тканей составляющих этот орган. Полостью для жидкости, так же выступает анатомически расположенное углубление в мозжечке.
При воспалительных процессах эта полость заполняется серозной жидкостью, гноем, кровью.
Признаки наличия кисты проявляются в 2-х случаях :
- При диагностировании хронических/врожденных заболеваний тканей головного мозга.
- После тяжелого заболевания мозжечка воспалительной/бактериальной природы.
В других ситуациях она может быть обнаружена после увеличения до критического размера, при помощи томографии или жалоб пациента на сопутствующие симптомы.
Клиническая картина
Первичные кисты чаще всего никак не проявляются и не нарушают жизнедеятельности человека. Как правило, такая патология не подвергается лечению.
Симптомы вторичного образования зависят от его размеров и этиологии. Маленькие мозговые кисты не имеют патологической симптоматики, она свойственна крупным экземплярам. Однако специалисты выделили несколько общих признаков заболевания:
- Сильные боли в голове, которые не купируются обезболивающими препаратами.
- Головокружение, в некоторых случаях наблюдается потеря сознания.
- Распирающие и пульсирующие ощущения в области головы.
- Периодически возникающая тошнота. Иногда она заканчивается рвотой, которая, в свою очередь, не приносит облегчения.
- Нарушение сна и биологических ритмов пациентов.
- Судороги, тремор пальцев рук.
- Неврологические симптомы.
- У детей до года отмечаются выбухание и пульсация большого родничка и учащенное срыгивание, в некоторых случаях рвота.
- Ухудшается координация движений, изменяется походка.
- Возникают частичные или полные парезы и параличи верхних и нижних конечностей.
- Некоторые участки кожи могут терять чувствительность.
- Возможны патологические изменения со стороны слуха, зрения, речи.
Необходимо также отметить отдельные симптомы кист мозжечка в зависимости от их вида:
- галлюцинации свойственны для ретроцеребеллярной кисты;
- при поражении правой половины мозжечка наблюдается быстрая утомляемость человека как физическая, так и умственная;
- параличи чаще наблюдаются при развитии патологии в левой половине органа;
- гидроцефалия является признаком кистовидного расширения субарахноидального пространства.
2.Характеристика некоторых распространенных видов мозговых новообразований
Глиома
. Опухоль образована клетками нейроэпителиальной ткани, обладает свойством в большинстве случаев прорастать в окружающие ткани, имеет доброкачественный характер, однако опасна возможным перерождением. Обычно располагается в мозговых полушариях или полушариях мозжечка.
Глиобластома
. Также относится к глиальным опухолям, но при этом имеет злокачественный характер. Такая опухоль быстро растет, густо пронизана кровеносными сосудами, что чревато частыми внутриопухолевыми кровоизлияниями. Течение болезни быстрое, прогноз неблагоприятный.
Медуллобластома
. Произрастает из эмбриональных тканей и имеет злокачественный характер. Опухоль локализуется в области червя и полушарий мозжечка, часто прорастая в полость IV желудочка. В подавляющем большинстве регистрируется у детей. Медуллобластома имеет свойство метастазировать по ходу ликвора в мягкие оболочки мозга, желудочки и спинной мозг.
Гемангиобластома
. Произрастает в кровеносных сосудах и локализуется в мозжечке. Опухоль имеет доброкачественный характер и отличается некоторым видовым разнообразием: может быть образована мягкими тканями, представлять собой гладкостенную кисту и иметь смешанную форму.
Кроме вышеперечисленных новообразований среди часто встречающихся мозговых опухолей можно назвать также менингиомы, папилломы, эпендимомы, олигодендроглиомы, аденомы гипофиза и т.д.
Посетите нашу страницу Нейрохирургия
Диагностика
При обращении пациента за медицинской помощью необходимо провести ряд диагностических мероприятий для постановки точного диагноза. В первую очередь проводится сбор анамнеза (жалобы больного, перенесенные травмы, заболевания). После чего пациента отправляют на диагностические исследования:
- Магнитно-резонансная томография и ультразвуковое исследование. Эти методы помогают уточнить локализацию и размеры образования, а также выявить его характер. Они должны проводиться периодически для наблюдения за динамикой патологии.
- Электроэнцефалография. С ее помощью выявляется судорожная готовность.
- НСГ (нейросонография). Это исследование проводится только детям до двух лет.
- Гистология определяет характер образования (киста, доброкачественная или злокачественная опухоль).
- Лабораторное исследование спинно-мозговой жидкости. Анализ осуществляется для обнаружения воспаления и инфекции.
НЕВРИНОМА VIII НЕРВА
И.В. Подпорина – отоневролог МОНИКИ Prof. I. A. Katchkov, Head, Neurosurgical Department, Moscow Regional Research Clinical Institute I. V. Podporina, Otoneurologist, Moscow Regional Research Clinical Institute Введение
Невринома (нейрофиброма, невролеммома, шваннома) VIII нерва – наиболее часто встречающаяся опухоль мостомозжечкового угла. По статистике, на ее долю приходится от 5 до 13% от всех опухолей полости черепа и 1/3 опухолей задней черепной ямки. Опухоль является доброкачественной, озлокачествляется очень редко. Наиболее часто опухоль поражает лиц трудоспособного возраста – от 20 до 60 лет ( средний возраст – 50 лет). У женщин невринома VIII нерва встречается в 2 раза чаще, чем у мужчин. Билатеральные опухоли встречаются в 5% случаев и чаще сопутствуют нейрофиброматозу (НФ) II типа, или «шум прибоя», «свист» и т.д., который ощущается иногда в течение нескольких лет, задолго до развития симптомов внутричерепной гипертензии. Шум в ухе, как правило, соответствует локализации опухоли. Жалобы и объективные симптомы, выявляемые у пациентов с невриномой VIII нерва (по S. Harnes, 1981)
| Жалобы | Количество пациентов, % | Симптомы | Количество пациентов, % |
| Снижение слуха | 97 | Угнетение корнеального рефлекса | 37 |
| Нарушение равновесия | 70 | Нистагм | 34 |
| Шум в ушах | 70 | Гипестезия в области тройничного нерва | 29 |
| Головная боль | 38 | Глазодвигательные нарушения | 14 |
| Онемение на лице | 33 | Парез лицевого нерва | 13 |
| Тошнота | 13 | Отек диска зрительного нерва | 12 |
| Боли в ухе | 11 | Симптом Бабинского | 8 |
| Диплопия | 9 | ||
| Парез лицевого нерва | 9 | ||
| Снижение вкуса | 9 |
Постепенно явления раздражения слуховой порции VIII нерва сменяются явлениями выпадения. Развиваются сначала частичная глухота, преимущественно на высокие тона, а затем полная потеря слуха и костной проводимости на стороне опухоли. На эти изменения пациенты долго не обращают внимания, и наличие глухоты на одно ухо обнаруживается, как правило, случайно, когда имеется уже ряд симптомов, характерных для опухоли мостомозжечкового угла. К последним относится расстройство вестибулярной системы, выражающееся в системных вестибулярных головокружениях и спонтанном нистагме. При этом отмечается раннее исчезновение нормальной возбудимости вестибулярного аппарата на больной стороне в виде отсутствия экспериментального нистагма и реакции отклонения рук при проведении калорической и вращательной проб. Вместе с расстройством функции VIII нерва часто отмечаются жалобы на боли в затылочной области, иррадиирующие в шею, преимущественно на стороне опухоли. Синдромы компрессии ЧН
В дальнейшем наступает компрессия других ЧН, при этом ближайший из них –
лицевой нерв
, идущий рядом со слуховым, страдает относительно мало, проявляя исключительную стойкость по сравнению с более отдаленными нервами. Симптомы со стороны лицевого нерва выражаются в легкой недостаточности или парезе его ветвей на стороне поражения, реже – в спазме лицевой мускулатуры. Более резкие нарушения со стороны лицевого нерва развиваются при локализации опухоли во внутреннем слуховом проходе, где лицевой нерв сильно сдавливается вместе с его промежуточной порцией (так называемым XIII ЧН, или нервом Врисберга), что выражается в потере вкуса на передних 2/3 языка и нарушении слюноотделения на стороне поражения. Как правило, имеются изменения и со стороны
тройничного нерва
. Уже в начальной стадии выявляют ослабление роговичного рефлекса и гипестезию в полости носа на стороне опухоли. В далеко зашедших случаях наблюдаются изменение кожной чувствительности в виде гипестезии в области первой и второй ветви, отсутствие роговичного рефлекса. Часто обнаруживаются и двигательные нарушения, которые выражаются в атрофии жевательной мускулатуры на стороне опухоли, определяемой при ощупывании, и в отклонении нижней челюсти в сторону паралича при открывании рта. Следующее место по частоте поражения занимают отводящий и языкоглоточный нервы. Нарушение функции отводящего нерва заключается в преходящей диплопии и недоведении края радужки до наружной спайки века при отведении соответствующего глаза в сторону опухоли. Парез языкоглоточного нерва характеризуется снижением вкуса или его полным отсутствием в области задней трети языка. Реже встречаются расстройства XI и XII пар ЧН. Расстройства выявляются при тех опухолях, которые растут в каудальном направлении, а также в тех случаях, когда опухоль имеет большие размеры. Парез XI
(добавочного)
нерва характеризуется слабостью и атрофией грудиноключично-сосцевидной и верхнего отдела трапециевидной мышцы на соответствующей стороне. Односторонний парез XII (подъязычного) нерва выражается в атрофии мышц соответствующей половины языка и отклонении его кончика в сторону паралича. Поражение
блуждающего нерва
проявляется односторонним парезом голосовых связок, мягкого неба с нарушением фонации и глотания.
Синдром компрессии ствола головного мозга
При медиальном направлении роста опухоли одновременно развиваются нарушения со стороны как ствола мозга, так и соответствующей половины мозжечка. Клиническая симптоматика со стороны проводящих путей ствола мозга проявляется мягко и часто парадоксально. Слабовыраженные пирамидные симптомы наблюдаются на стороне опухоли, а не контрлатерально, в связи с тем, что противолежащая пирамида височной кости оказывает более сильное давление на проводящие пути, чем сама опухоль. Расстройств чувствительности, как правило, не бывает.
Синдром сдавления мозжечка
Мозжечковая симптоматика зависит не только от выпадений функций сдавленного полушария, но и от нарушений проводимости сдавленной средней ножки мозжечка, через которую проходят вестибулярные пути от ядра Дейтерса в червь мозжечка. Совокупность мозжечковых расстройств выражается следующими симптомами, проявляющимися на стороне опухоли: гипотония мышц конечностей, замедленность их движений и адиадохокинез, атаксия, промахивание и интенционное дрожание при проведении пальценосовой и коленно-пяточной проб, отклонение в позе Ромберга, чаще в сторону пораженного полушария мозжечка, и спонтанный нистагм, более резко выраженный в сторону опухоли.
Синдром внутричерепной гипертензии
Симптомы внутричерепной гипертензии, характеризующиеся головными болями, усиливающимися утром после пробуждения, рвотой, застойными дисками зрительных нервов, появляются в среднем через 4 года после начала заболевания.
Особенности клинической картины в зависимости от направления роста опухоли
Различают невриномы с латеральным и медиальным ростом. Латеральные невриномы, растущие во внутренний слуховой проход, характеризуются ранним выпадением слуха, вестибулярной функции, вкуса на передних 2/3 языка на стороне опухоли. Более часто выявляется четкий периферический парез лицевого нерва. Внутричерепная гипертензия и застой на глазном дне развиваются поздно. Такие опухоли необходимо дифференцировать с опухолями пирамиды височной кости. Невриномы с медиооральным направлением роста характеризуются ранним повышением внутричерепного давления и ранним появлением стволовой симптоматики. Анамнез в этом случае более короткий. Более выражены дислокационные симптомы на здоровой стороне. На рентгенограмме височной кости деструкция часто не выявляется. Оральный рост характеризуется ранним развитием внутричерепной гипертензии, грубыми дислокационными симптомами со стороны ствола мозга. Каудальный рост характеризуется ранним грубым нарушением функций языкоглоточного, блуждающего и добавочного нервов.
Особенности клинической картины и тактики в зависимости от величины опухоли
В зависимости от величины опухоли выделяют три стадии ее развития. I стадия (ранняя), размеры опухоли менее 2 см. Проявляется нарушением функции тройничного, лицевого, слухового нервов и нерва Врисберга (XIII ЧН).
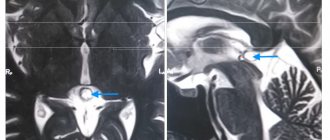
Рис. 1. Невринома VIII нерва. А. На МРТ в режиме Т1 без контрастирования. В левом мостомозжечковом углу видна внемозговая опухоль (показана стрелками), распространяющаяся в слуховой канал и сдавливающая мост. В.
То же МРТ-изображение в режиме Т1 после контрастирования гадодиамидом. Невринома правого слухового нерва (показана белой стрелкой) лучше визуализируется. Кроме того, после контрастирования, стала заметна небольшая невринома тройничного нерва слева (показана черной стрелкой). Случай характерен для НФ II типа.
На МРТ в режиме Т1 без контрастирования. В левом мостомозжечковом углу видна внемозговая опухоль (показана стрелками), распространяющаяся в слуховой канал и сдавливающая мост. То же МРТ-изображение в режиме Т1 после контрастирования гадодиамидом. Невринома правого слухового нерва (показана белой стрелкой) лучше визуализируется. Кроме того, после контрастирования, стала заметна небольшая невринома тройничного нерва слева (показана черной стрелкой). Случай характерен для НФ II типа.
Рис. 2. Невринома VIII нерва. МРТ с контрастированием гадодиамидом. Видна небольшая внутриканальцевая невринома правого слухового нерва (указана стрелкой).
Невриномы в этой стадии обычно не вызывают сдавления или смещения ствола либо их влияние на мост мозга, продолговатый мозг и мозжечок минимально. Гипертензионные и стволовые симптомы отсутствуют или выражены слабо. Наиболее частыми локальными симптомами являются поражения ЧН в мостомозжечковом углу с наиболее частым ранним вовлечением слухового нерва. В связи с этим у пациентов с односторонним снижением слуха следует подозревать невриному VIII нерва до тех пор, пока она не будет исключена. Все больные с односторонним нарушением слуха должны наблюдаться в динамике у отоневролога, невропатолога. В этой стадии необходимо отметить мягкость поражения слухового нерва, большой процент больных с частичной сохранностью слуха и вестибулярной возбудимостью на стороне опухоли. Поражение лицевого нерва минимально. Часто поражается нерв Врисберга. Спонтанный нистагм на этой стадии может отсутствовать. Больные, находящиеся в этой стадии, редко попадают к нейрохирургам, так как такие опухоли диагностировать трудно. На этом этапе особо важное значение имеют отоневрологическое и аудиологическое обследование, исследование восприятия звука через кость. Операция показана тем больным, у которых диагноз при комплексном обследовании не вызывает сомнения, а при динамическом отоневрологическом обследовании симптоматика прогрессивно нарастает. На этой стадии опухоль необходимо дифференцировать с арахноидитом мостомозжечкового угла, невритом слухового нерва, болезнью Меньера и сосудистыми нарушениями в вертебробазилярном бассейне. ЛОР-специалисты при осмотре пациентов на стадии кохлеовестибулярных нарушений часто пренебрегают постановкой калорической пробы, хотя она дает ценную информацию при диагностике неврином на ранней стадии. Такие больные часто безрезультатно длительное время лечатся от неврита слухового нерва и пропускают благоприятное для операции время. II стадия (стадия выраженных клинических проявлений). Опухоль больше 2 см оказывает влияние на ствол мозга, мозжечок, начинает вызывать нарушения ликвороциркуляции. Для этой стадии характерны полное выпадение слуховой и вестибулярной порций VIII нерва, усиление поражения V и VII нервов, полное выпадение вкуса. Присоединяется мозжечковая и стволовая симптоматика в виде множественного нистагма (клонический горизонтальный и вертикальный нистагм при взгляде вверх), отмечается ослабление оптонистагма в сторону очага. Более четко проявляются нарушения функций соседних ЧН. III стадия (далеко зашедшая стадия). Спонтанный нистагм в этой стадии становится тоничным, появляется спонтанный вертикальный нистагм при взгляде вниз. Оптонистагм выпадает во всех направлениях, появляются нарушения речи, глотания, резко усиливаются мозжечковые расстройства, резко выраженные вторичные гипертензионно-гидроцефальные симптомы. Нередко появляются дислокационные симптомы с противоположной стороны.
Диагностика
Принципиально важна ранняя диагностика неврином, поскольку на ранних стадиях развития (при размере опухоли менее 2 см) возможно полное удаление опухоли с сохранением функции лицевого нерва, а иногда и слуха. Запущенные опухоли приводят к инвалидизации, удалить их можно лишь частично, при этом практически всегда повреждается лицевой нерв. Поэтому у всех больных с односторонней нейросенсорной тугоухостью, особенно в сочетании с вестибулярными нарушениями, необходимо исключить опухоль мостомозжечкового угла, в частности невриному. Магнитно-резонансная томография (МРТ)
с контрастом (гадодиамидом) – метод выбора в диагностике неврином VIII нерва, а также других опухолей мостомозжечкового угла. МРТ позволяет визуализировать опухоли на самых ранних стадиях развития (см. рис. 1, 2).
Компьютерная томография (КТ)
с контрастом (йогексолом) позволяет диагностировать опухоли размером не менее 1,5 см. Кроме того, метод выявляет масс-эффект опухоли: сдавление субарахноидальных цистерн, гидроцефалию.
Ангиография
применяется редко и лишь по специальным показаниям.
Рентгенография височных костей
по Стенверсу выявляет расширение внутреннего слухового прохода на стороне опухоли.
Слуховые вызванные потенциалы
изменяются в 70% случаев.
Опыт Вебера
и восприятие ультразвука через кость. В опыте Вебера латеризация звука может отсутствовать, в то время как ультразвук при невриномах всегда латеризуется в лучше слышащее ухо. Латеризация звука в опыте Вебера является основным симптомом в дифференциальной диагностике кохлеарного и ретрокохлеарного поражения слухового нерва.
Исследование вестибулярной функции.
Одностороннее выпадение калорической реакции по всем компонентам (нистагма, реактивного отклонения рук, сенсорных и вегетативных компонентов).
Аудиометрия.
При аудиометрии выявляется одностороннее нарушение слуха по нейросенсорному типу.
Дифференциальная диагностика
Опухоли головного мозга.
Дифференциальный диагноз проводится с другими опухолями мостомозжечкового угла: невриномой V нерва, менингиомой, глиомой, папилломой сплетения IV желудочка. Главную роль здесь играют КТ или МРТ. Боковые опухоли моста мозга. Для этих опухолей характерно появление вначале местных симптомов (поражения ядер VI, VII ЧН), изолированной рвоты и нарушения дыхания. Далее присоединяется одностороннее нарушение функций V, IX, X, XI, XII ЧН. Развивается односторонний парез или паралич взора в сторону опухоли, сочетающийся с альтернирующим синдромом. Слуховые и вестибулярные нарушения отличаются особой грубостью. Диагноз подтверждает МРТ или КТ.
Болезнь Меньера.
Характерно приступообразное течение с мучительными головокружениями, тошнотой, рвотой, шумом в ухе, нарушением равновесия, спонтанным горизонтальным нистагмом. Возникает чаще после 45 лет. Звук в опыте Вебера латеризует в лучше слышащее ухо. Вне приступа отсутствуют спонтанный нистагм, стволовые и мозжечковые симптомы. В период ремиссии самочувствие больных хорошее.
Неврит слухового нерва.
Обычно наблюдается двустороннее поражение. Вестибулярные и слуховые функции выпадают не полностью. В анамнезе предшествующие инфекции, интоксикации, прием ототоксических антибиотиков. Отсутствие стволовых и мозжечковых симптомов. На рентгенограмме височных костей изменений нет.
Холестеатома.
Холестеатома, будучи преимущественно редким осложнением хронического среднего отита, представляет собой объемное образование и должна быть включена в диагностический поиск при соответствующем анамнезе. Заболевание протекает достаточно мягко, с ремиссиями, встречается чаще у мужчин. На рентгенограммах нет расширения внутреннего слухового похода, слух полностью не выпадает. Клиническая манифестация может быть связана с появлением мозжечковых или гидроцефальных симптомов.
Аневризма позвоночной артерии
в связи с компрессией ЧН может напоминать течение невриномы. Диагноз подтверждается церебральной ангиографией.
Туберкулезный менингит.
Часто имеют место лихорадка, потливость по ночам. В диагностике помогают положительные тесты на туберкулез и анализ ликвора (лимфоцитоз, низкий уровень глюкозы и хлоридов).
Платибазия.
При рентгенографии черепа и верхнешейного отдела позвоночника обнаруживают следующие изменения: атлант спаян с затылочной костью, зуб осевого позвонка находится выше линии Чемберлена. Другие заболевания, с которыми приходится дифференцировать невриному, – вертебробазилярная недостаточность и сифилитический менингит.
Лечение
Хирургическое лечение
– метод выбора. В начальных стадиях роста опухоли возможно микрохирургическое удаление с сохранением функции лицевого нерва и иногда даже слуха. В подобных случаях используют транслабиринтный подход к опухоли. Сохранение слуха возможно, если размеры опухоли не превышает 2 см. В противном случае ее тотальное удаление из транслабиринтного доступа крайне затруднительно. При этом более целесообразно пользоваться хирургическим доступом через заднюю черепную ямку (ЗЧЯ), используя парамедианный разрез мягких тканей. Методика удаления опухоли определяется в значительной степени ее размерами, анатомо-топографическими особенностями расположения, степенью васкуляризации, характеристикой капсулы опухоли. Кардинальные перемены, произошедшие в хирургии неврином VIII нерва, связаны с применением операционного микроскопа и ультразвукового отсоса. Частота послеоперационных осложнений (прежде всего пареза лицевого нерва) также зависит от размера опухоли. Если опухоль меньше 2 см, то функцию лицевого нерва удается сохранить в 95% случаев, если размер опухоли 2 – 3 см – в 80% случаев, при опухолях более 3 см интраоперационное повреждение лицевого нерва случается значительно чаще.
Радиологическое лечение.
При субтотальном удалении опухоли иногда проводится лучевая терапия, но она, по-видимому, не влияет на дальнейшее течение заболевания. В некоторых западных клиниках применяется удаление неврином с помощью так называемого «гамма-ножа», но по стоимости и уровню осложнений она эквивалентна обычной хирургической резекции. Долгосрочные исходы после стереотоксической радиохирургии пока не известны. Выжидательная тактика (консервативное лечение). Поскольку опухоль растет очень медленно, то в ряде случаев, особенно у пожилых больных и у пациентов с тяжелыми сопутствующими заболеваниями, возможна выжидательная тактика, предполагающая наблюдение за состоянием и проведением КТ или МРТ в динамике. Паллиативным методом лечения являются операции шунтирования для устранения гидроцефалии.
Литература:
1. Благовещенская Н.С. Клиническая отоневрология при поражениях головного мозга. М.: Медицина, 1976. 2. Жукович А.В. Частная отоневрология. Л.: Медицина, 1966. 3. Циммерман Г.С. Ухо и мозг. М.: Медицина, 1974. 4. Bederson JB, von Ammon K, Wichman WW, et al. Conservative treatment of patients with acoustic tumors. Neurosurgery 1991;28:646–51. 5. Bruce JN, Fetell MR. Tumors of the skull and cranial nerves. In: Merritt’s textbook of neurology. 9-th ed. Williams & Wilkins, 1995;326–9. 6. Collins RD. Algorithmic approach to treatment. Williams & Wilkins, 1997;4. 7. Enzmann DR, O’Donohve J. Optimizing MR imaging for detecting small tumors in the cerebellopontine angle and internal auditory canal. Am J Neuroradiol 1987;8:99–106. 8. Glasscock ME, Hays JW, Minor LB et al. Preservation of hearing in surgery for acoustic neuroma. J Neurosurg 1993;78:864–70. 9. Harner SG, Daube JR, Ebersold MJ et al. Improved preservation of facial nerve function with use of electrical monitoring during removal of acoustic neuromas. Mayo Clin Proc 1987;62:92–102. 10. Harner SG, Laws ER. Jr. Clinical findings in patients with acoustic neuroma. Mayo Clin Proc 1983;58:721–8. 11. Hart RG, Gardner DP, Howieson J. Acoustic tumors: atypical features and recent diagnostics tests. Neurology 1983;33:211–21. 12. Kasantikul V, Netsky MG, Glasscock ME, et al. Acoustic neurilemmoma. Clinicoanatomical study of 103 patients. J Neurosurg 1980;52:28–35. 13. Martuza RL, Ojemann RG. Bilateral acoustic neuromas: clinical aspects, pathogenesis and treatment. Neurosurgery 1982;10:1–12. 14. Mikhael MA, Ciric IS, Wolff AP. MR diagnosis of acoustic neuromas. J Comput Assist Tomogr, 1987;11:232–5. 15. Moskowitz N., Long D.M. Acoustic neurinomas. Historical review of a century of operative series. Neurosurg Quart 1991;1:2–18.
Лечение
Лечение данного нарушения направлено на устранение причины и симптомов, а также необходимо остановить рост патологического образования.
В таком случае используют два метода лечения:
- медикаментозное – у пациентов с кистами небольшого размера;
- хирургическое – при наличии больших кист.
Лекарственные препараты назначаются только врачом, терапия проводится под контролем лабораторных показателей крови:
- Лекарства для рассасывания спаек и рубцов («Лонгидаза»).
- Антибактериальные препараты для устранения инфекции.
- Иммуномодуляторы для восстановления защитных сил организма.
- Ноотропы обеспечивают лучшее питание и газообмен клеток головного мозга.
- Также необходимо принимать ряд медикаментов, действие которых направлено на снижение холестерина в крови, нормализацию уровня артериального давления и разжижение крови.
Показания для проведения операции:
- Развитие гидроцефалии и гипертензии.
- Усугубление очаговых симптомов.
- Наличие кровоизлияния в ткани мозга.
- Судороги.
- Резкое нарушение координации движений и равновесия.
В современной медицине используют три вида операций:
- Эндоскопическая. Этому методу отдается предпочтение нейрохирургов. Операция имеет малую травматичность, она проводится под зрительным контролем. Осложнения минимальны и не всегда обнаруживаются. Исход благоприятен.
- Микронейрохирургическая операция.
- Шунтирование.
Два последних вида хирургического лечения проводятся с обязательной трепанацией черепа, которая обеспечивает доступ к головному мозгу.
Киста головного мозга (Церебральная киста)
Арахноидальная киста
чаще имеет врожденный или посттравматический характер. Расположена в мозговых оболочках на поверхности мозга. Наполнена цереброспинальной жидкостью. По некоторым данным, до 4% населения имеют арахноидальные кисты головного мозга. Однако клинические проявления наблюдаются лишь в случае большого скопления жидкости в кисте, что может быть связано с продукцией ликвора выстилающими полость кисты клетками. Резкое увеличение размеров кисты угрожает ее разрывом, приводящим к смертельному исходу.
Киста шишковидной железы
(пинеальная киста) — кистозное образование эпифиза. Отдельные данные свидетельствуют о том, что до 10 % людей имеют малые бессимптомные пинеальные кисты. Кисты диаметром более 1 см отмечаются намного реже и могут давать клиническую симптоматику. При достижении значительных размеров, киста шишковидной железы способна перекрывать вход в водопровод мозга и блокировать ликвороциркуляцию, обуславливая окклюзионную гидроцефалию.
Коллоидная киста
составляет около 15-20% внутрижелудочковых образований. В большинстве случаев располагается в передней области III желудочка, над отверстием Монро; в отдельных случаях — в IV желудочке и в районе прозрачной перегородки. Наполнение коллоидной кисты отличается большой вязкостью. Основу клинических проявлений составляют симптомы гидроцефалии с приступообразным нарастанием цефалгии при определенных положениях головы. Возможны поведенческие расстройства, снижение памяти. Описаны случаи возникновения слабости в конечностях.
Киста сосудистого сплетения
образуется при заполнении цереброспинальной жидкостью пространства между отдельными сосудами сплетения. Диагностируется в различном возрасте. Клинически проявляется редко, в отдельных случаях может давать симптоматику внутричерепной гипертензии или эпилепсии. Зачастую кисты сосудистых сплетений выявляются по данным акушерского УЗИ на 20-й неделе беременности, затем они самостоятельно рассасываются и примерно к 28-й неделе внутриутробного развития уже не обнаруживаются на УЗИ.
Дермоидная киста
(эпидермоид) является аномалией эмбрионального развития, при которой клетки, дающие начало коже и ее придаткам (волосам, ногтям), остаются внутри головного мозга. Содержимое кисты наряду с жидкостью представлено элементами эктодермы (волосяными фолликулами, сальными железами и т. п.). Отличается происходящим после рождения быстрым увеличением в размерах, в связи с чем подлежит удалению.
Последствия
Какие-либо последствия возможны при быстром росте кисты или ее разрыве. Именно поэтому необходимо постоянно наблюдать за состоянием данного образования и проводить своевременную терапию.
Последствия патологии:
- Нарушение кровообращения и движения ликвора.
- Возникновение опухолей на месте кисты.
- Расстройства со стороны речи, движений, осязания и зрения.
- Смерть пациента наблюдается крайне редко.
Если киста лопается, то возникают довольно опасные осложнения:
- Заражение крови (сепсис).
- Попадание гнойного содержимого кисты в ликвор, что приводит к воспалению.
- Кровотечение внутри черепа.
- Полный паралич.
- Смерть больного.
Прогноз
Прогноз зависит от тяжести течения патологии. Если образование в мозжечке обнаружено на ранних сроках развития до ускорения его роста, то прогноз благоприятный. В этом случае пациенты излечиваются, осложнения и разрывы кист не наблюдаются.
Летальный исход возможен в том случае, если патология диагностируется слишком поздно или же отсутствуют должные лечение и контроль. Происходят быстрый рост и разрыв образования, наблюдаются патологические изменения соответствующих психологических функций.
Профилактические мероприятия
Любые неприятные симптомы не должны оставаться без внимания. Поэтому если у пациента обнаруживаются выше перечисленные признаки, то необходимо обратиться за консультацией к специалистам (невролог или нейрохирург).
Если у человека диагностирована киста мозжечка, важно соблюдать несколько рекомендаций, которые помогут избежать осложнений:
- Нужно периодически посещать лечащего врача. Это необходимо для контроля состояния пациента и наблюдения за образованием в динамике.
- Проходить диагностические исследования, которые назначены специалистом.
- Проводить профилактику в отношении инфекционных заболеваний. Следует повышать защитные силы организма: принимать витамины, обеспечить полноценное питание, здоровый сон.
- Препятствовать переохлаждению организма. Человек должен одеваться по сезону, избегать сквозняков, держать ноги в тепле.
- Отказаться от вредных привычек (употребление спиртных напитков, курение).
- Необходимо контролировать показатели крови. При повышении уровня холестерина или тромбоцитов следует принимать лекарственные препараты, которые назначит доктор (профилактика тромбообразования, ишемии тканей головного мозга и так далее).
- Контролировать уровень артериального давления. Если наблюдается гипертония, то нужен постоянный прием медикаментов. Это поможет избежать сильных скачков давления.
- При ухудшении самочувствия важно сообщить о нем врачу, чтобы скорректировать лечение.