Виды люмбоишиалгии
По способу течения люмбоишиалгию разделяют на 2 формы:
- острую – характерны острые прострелы, которые возникают впервые;
- хроническую – боли (они тянущие и притупленные) проявляются периодически и систематично, периоды обострения сменяются ремиссией.
В зависимости от пораженной зоны люмбаго с ишиасом бывает:
- односторонним – патология охватывает правую либо левую сторону тела;
- двусторонним, или билатеральным – воспаление распространяется на обе стороны.
В зависимости от причины различают люмбоишиалгию:
- вертибральную, или вертеброгенную – вызывается заболеваниями позвоночника:
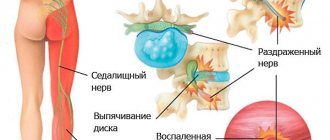
- дискогенную – развивается при межпозвоночной грыже;
- спондилогенную – обусловлена остеохондрозом;
- невертеброгенную – не связана с болезнями позвоночника:
- ангиопатическую – провоцируется сбоями в кровообращении поясницы и нижних конечностей;
- миофасциальную – следствие поражения мышц и фасций;
- вызванную патологиями органов брюшины;
- причиненную проблемами в области тазобедренных суставов;
- идиопатическую – причину определить не удается.
Диагностика при синдроме грушевидной мышцы
Для распознания синдрома грушевидной мышцы используются такие методы как:
- Определенные мануальные тесты
- Неврологические тесты
- Инфильтрация грушевидной мышцы новокаином с оценкой возникающих при этом положительных сдвигов
Распознать синдром грушевидной мышцы не составляет большого труда, намного сложнее, но абсолютно необходимо выяснить его истинную причину. То, что синдром грушевидной мышцы может быть конечным диагнозом — очередной миф.
Исследование самой грушевидной мышцы может быть затруднено, поэтому если нет указаний на ее повреждения, ее исследуют в последнюю очередь.
При подтверждении синдрома грушевидной мышцы исследование начинают с МРТ поясничного отдела позвоночника и УЗИ органов малого таза. Затем может быть проведено рентгенологическое исследование тазобедренного сустава, для возможного выявления коксартроза на ранней стадии.
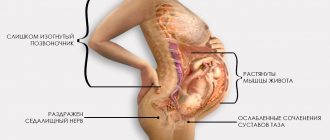
Причины патологии
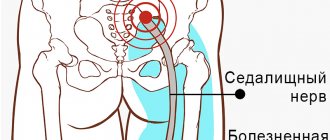
Болезнь развивается при защемлении, травмировании либо воспалении седалищного нерва.
Вызвать подобную ситуацию способны разнообразные факторы:
- травмирование области спины;
- корешковый синдром;
- хронические заболевания позвоночника (остеохондроз, межпозвоночная грыжа, артроз, остеопороз, спондилит, сколиоз, протрузия);
- доброкачественные или злокачественные новообразования в области позвоночного столба;
- инфекции, поражающие нервные стволы;
- воспаление мускулатуры спины;
- воспалительные процессы в кровеносных сосудах крестца;
- патологии тазобедренного сустава;
- болезни органов брюшной полости;
- продолжительное нахождение в сидячем положении;
- неудачные инъекции в эпидуральную полость;
- послеоперационные осложнения.
Повышают риск развития болезни и провоцируют рецидивы при хронической форме:
- переохлаждение организма;
- продолжительное нахождение в неудобной позе;
- длительная работа за компьютером;
- неправильное выполнение упражнений во время занятий спортом;
- усиленные физические нагрузки;
- постоянные работы в огороде (иногда люмбоишиалгию именуют болезнью дачников);
- нарушение осанки;
- дегенеративные процессы в позвоночнике, связанные с возрастом;
- лишний вес;
- частые стрессовые ситуации;
- депрессии;
- беременность;
- злоупотребление алкоголем;
- курение.
Синдром грушевидной мышцы
При нарушении в мышце редко возникают дистрофические изменения, чаще встречаются контрактуры и миотонические явления. Все неприятные ощущения при этом синдроме связаны с ущемлением воспаленной и спазмированной грушевидной мышцей седалищного нерва, полового нерва, заднего кожного нерва бедра, нижнего ягодичного нерва, ягодичной артерии и сосудов седалищного нерва.
Болевой синдром локализуется в ягодичной области, может распространяться в паховую область, верхнюю часть бедра, и даже в голень. Ноющая, тянущая, боль может возникать в ягодице, крестцово-подвздошном и тазобедренном суставах. Она усиливается при ходьбе, в длительном положении стоя, при приведении бедра. Боль несколько стихает в положении лежа и сидя с разведенными ногами.
При компрессии седалищного нерва и его сосудов боль имеет ярко выраженный вегетативный характер: возникают ощущения зябкости, жжения, одеревенения. Возможны кратковременные спазмы сосудов ноги, приводящие к перемежающейся хромоте — пациент вынужден при ходьбе останавливаться, садиться или ложиться; кожа ноги бледнеет; после отдыха больной может продолжать ходьбу, но вскоре у него повторяется тот же приступ.
Нередко тоническое напряжение грушевидной мышцы сочетается с подобным состоянием других мышц тазового дна. При синдроме грушевидной мышцы почти всегда есть легкие сфинктерные нарушения: небольшая пауза перед началом мочеиспускания.
Симптомы болезни
Основной признак люмбоишиалгии – острые прострелы (резкая боль стреляющего характера) в области ягодиц и задней части голеней, иррадиирующие в нижние конечности. Боль провоцируется резкими движениями, поднятием тяжестей, чиханием, кашлем. Приступы могут продолжаться несколько минут или несколько суток.
У больного могут наблюдаться и другие симптомы:
- понижение или потеря чувствительности кожи ягодиц и пораженной ноги;
- скованность в пояснице;
- мышечное напряжение;
- болезненность при становлении на ногу;
- судороги в икроножной мышце;
- онемение пальцев стопы;
- бледность кожного покрова в области крестца;
- повышение температуры тела;
- озноб и лихорадка;
- слабость в ногах;
- нарушение пищеварения;
- затруднение и болезненность мочеиспускания и дефекации;
- зуд, жжение или подкожная пульсация.
При отсутствии лечения нарушается циркуляция крови. Со временем люмбаго с ишиасом может вызвать недержание мочи и кала, половую дисфункцию, стать причиной уменьшения мышечной массы одной конечности и привести к инвалидности.
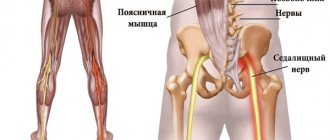
Характеристика
Образуется самый крупный в организме нерв вне спинномозгового канала (в районе таза). Нерв идет через ягодичное отверстие, закрывается мышцей, потом спускается на заднюю часть бедра, движется к голени.
В подколенной области он подразделяется на медиальную толстую большую берцовую ветвь и на малоберцовую латеральную ветвь. Они проходят по ноге, затем подходят к стопе и кисти (фалангам).
Именно благодаря седалищному нерву обеспечивается полноценная подвижность ног, деятельность малого таза.
При появлении такой проблемы как ишиас важно максимально быстро приступать к диагностике и лечению, в противном случае можно дойти до инвалидности.
Диагностика
Предварительные выводы врач сможет сделать, изучив анамнез болезни и осмотрев пораженный участок.
Чтобы подтвердить диагноз, определить причину болезни и определить состояние тканей, он направляет пациента на диагностику:
- рентгенографию;
- ультразвуковое исследование;
- денситометрию;
- компьютерную или магнитно-резонансную томографию;
- анализ крови на инфекции и аутоиммунные заболевания;
- анализ на онкомаркеры (при подозрении на наличие опухоли).
Ортопедические товары при лечении седалищного нерва
Что при неврите, что при мышечно-связочной боли после победы над обострением, важно устранять причину. Обратите внимание как Вы ходите, спите и сидите. Провести коррекцию неблагоприятных факторов помогают ортопедические стельки, специальные подушки для сидения и сна.
Особенность наших магазинов – специально подготовленные консультанты. Они помогут подобрать лучший комплекс ортопедических товаров с учетом рекомендаций доктора и проявлений проблемы. Во всех магазинах есть возможность плантоскопии, а во многих – еще и компьютерной диагностики стоп, которые являются фундаментом для всего тела.
Методы лечения
Лечение люмбоишиалгии состоит из двух этапов: медикаментозного и комплексного.
Медикаментозная терапия направлена на устранение мышечного спазма и избавление от боли. Обязательно больному назначается постельный режим (на пару недель). При этом постель должна быть ровной и твердой. При особо сильной боли рекомендуется использовать корсет.
Медикаментозное лечение включает прием:
- противовоспалительных медикаментов – снимают воспаление, ослабляют болевой синдром;
- анальгетиков – избавляют от боли;
- миорелаксантов – устраняют мышечные спазмы;
- сосудорасширяющих средств – активируют кровообращение и ускоряют метаболизм;
- диуретиков – оказывают мочегонное действие, устраняют отечность, выводят из организма токсины;
- антидепрессантов – снимают депрессию, нервозность, страхи;
- витаминных комплексов – обеспечивают организм полезными веществами, ускоряют регенерацию, способствуют восстановлению нервных структур и улучшению проводимости.
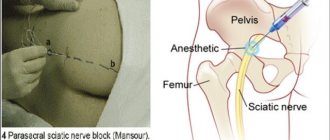
Повысить эффективность лечения помогут местные средства (мази, кремы и гели), улучшающие циркуляцию крови и оказывающие обезболивающее действие. При сильных неутихающих болях делают блокады с новокаином или глюкокортикостероидами.
Ни в коем случае нельзя массажировать и разминать больной участок, что может привести к существенному ухудшению самочувствия.
После исчезновения болевого синдрома переходят ко второму этапу, направленному на устранение причины патологии.
При комплексной терапии применяют:
- физиотерапевтические процедуры (ударно-волновую терапию, ультравысокочастотную терапию, ультрафиолетовое облучение, электрофорез, ионизацию, токи Бернара, лазеротерапию, магнитотерапию, электротерапию, диатермию, рефлексотерапию, озонотерапию, миорелаксацию, парафиновые аппликации) – эффективно снимают воспаления и боли, восстанавливают функциональность поясницы;
- лечебную физкультуру – подбирают специальные упражнения, снимающие защемление нерва.
Дополнительно можно воспользоваться рецептами народной медицины.
В сложных случаях (например, если люмбоишиалгия сочетается с межпозвоночной грыжей), прибегают к хирургическому вмешательству.
Лечение ударно-волновой терапией
Среди физиотерапевтических процедур наиболее эффективной является ударно-волновая терапия.
Во время процедуры на пораженные ткани действуют ударные акустические волны заданной частоты, которые генерируются специальным датчиком. Терапия оказывает комплексное действие на все компоненты патологического процесса: разрушает отложения солей, в десятки (а иногда и в сотни) раз усиливает кровоток в капиллярах, нормализует обмен веществ, улучшает питание клеток, устраняет мышечные спазмы и воспаления, избавляет от боли, возобновляет подвижность позвоночника. К тому же она активирует собственные силы организма, способствуя его восстановлению и возвращению к полноценной жизни.
Довольно часто, когда медикаментозное лечение оказывается бессильным, ударно-волновая терапия приводит к полному выздоровлению, благодаря чему служит достойной альтернативой инъекциям и позволяет избежать оперативного лечения.
Чтобы повысить результативность процедуры, для каждого пациента на приборе подбираются индивидуальные параметры с учетом общего состояния организма и сопутствующих патологий.
Полный курс лечения включает 8-10 еженедельных процедур.
Техника и особенности различных видов массажа при ишиасе
Классический мануальный массаж
Расслабляющий массаж при обострении помогает разогреть болезненные участки, улучшить лимфо- и кровообращение, чем способствует уменьшению болей. Обычно даже после первого сеанса больные чувствуют облегчение.
Общая техника массажа:
- Больной лежит на животе и максимально расслаблен.
- Болезненная область разогревается поглаживанием.
- В массаже используются круговые и гребнеобразные движения, без давления на пораженные участки.
- Заканчивают массаж легкими поглаживаниями.
При общем массаже таким же образом массируют всю спину или еще и ногу (при нижнем ишиасе). Во время болей нужно избегать интенсивного воздействия: вибраций, поколачиваний, сильных растираний. Все это только увеличит спазм, а не облегчит больному жизнь.
Любой массаж при ишиасе нужно делать с осторожностью из-за близости спинного мозга к очагу воспаления. В идеале даже расслабляющий массаж лучше доверить профессионалу, но если нет противопоказаний и травм позвоночника, с ним могут помочь и близкие в домашних условиях.
Лечебный массаж, который выполняется в период ремиссии и носит намного более интенсивный характер, должен выполняться только специалистом.
Видео: «Массаж при ишиасе в домашних условиях»
Вакуумный (баночный) массаж
А знаете ли вы, что…
Следующий факт
Вакуумное воздействие прежде всего направлено на устранение нарушений лимфообращения в пораженной области. Его нормализация очень благотворно влияет на состояние тканей и ускоряет выздоровление. Кроме того, банки сразу снимают боль.
Давно используемая в народе методика установки банок в лечебных целях – тоже своего рода вакуумный массаж. При ишиасе можно «поставить банки» для облегчения состояния больного и активизации лимфотока.
Как правильно ставить банки:
- Больной лежит на животе. Для подготовки тканей лучше немного разогреть поясницу поглаживаниями и легким расслабляющим массажем.
- Поставить небольшие стеклянные банки, предварительно освобождая их от кислорода горящим «факелом» (вата, намотанная на металлический предмет и смоченная в спирте). Лучше, чтобы баночки были специальные, для применения в медицинских целях. За неимением их можно обойтись небольшими, типа майонезных (без острых краев).
- Накрыть легким одеялом.
- Длительность процедуры от 10 до 20 минут. Тогда банки держатся уже не так плотно, и их удаляют.
- После банок можно сделать легкий успокаивающий массаж поглаживаниями. Больному лучше полежать под одеялом не менее получаса.
Не стоит использовать банки больших размеров, это может привести к травматизацииСтавить банки лучше всего перед сном.
Меры предосторожности:
- Не используйте синтетические материалы для поджигания: должна быть только натуральная вата и спирт. Это важно, чтобы избежать дополнительной интоксикации тканей на и так нездоровом участке.
- Не ставьте бутыли вместо баночек и слишком большие банки. Это не поможет, а только травмирует.
Чтобы сделать вакуумный массаж, при котором банками водят по коже, может потребоваться уже некоторая сноровка. Хорошо, если его проводит специалист, но при желании технику можно освоить.
Такой массаж можно делать стеклянными банками, но лучше приобрести специальную силиконовую, которая намного удобнее тем, что не требует поджигания.
Последовательность такой процедуры:
- Кожу в области воздействия смазывают массажным маслом, достаточно обильно.
- Баночку поджигают, если она стеклянная или сжатием выпускают воздух, если силиконовая. Прикладывают к области, где есть боли.
- Выполняют банкой движения по коже: прямые, спиралевидные, s-образные. Движения медленные и во время них банка не должна отставать от кожи. Если это случилось, установите ее заново.
- После процедуры больному лучше укутать поясницу и согреваться еще некоторое время.
Этот массаж может быть немного болезненным, но слишком сильной боли допускать нельзя. Длительность 5-15 минут.
Точечный массаж (акупрессура)
Массаж активных точек признан очень эффективным методом лечения ишиаса, но сложен для освоения и в качестве самолечения не подходит. Здесь нужно хорошо понимать, за что отвечает та или иная точка на теле.
Процедура проводится в несколько этапов:
- Сначала выявляют точку наибольшей болезненности, прощупывая область по ходу седалищного нерва.
- Массируют найденную точку и всю болезненную зону.
- Делают массаж ягодиц.
- В заключение — массаж меридианных точек мочевого пузыря.
Акупрессура же известных точек для лечения ишиаса не навредит и может использоваться как самопомощь.
Обычно массируют 4 точки:
- Найти точку наибольшей болезненности в крестцовой области. Для этого вращательными движениями отодвигать мышцу от кости. Это точка, с которой начинается воспаление.
- Внизу ягодицы находится ягодичная ямка, в которой расположена 2-я точка.
- Следующая – под коленом, с задней стороны сустава.
- Нижняя точка – в месте соединения стопы с голенью, по центру.
Обратите внимание на то, какие точки массируют при ишиасе
Массировать эти точки по часовой стрелке и обратно, или просто надавливая большим пальцем, от 30 секунд до 5 минут.
Медовый массаж
Медовый массаж трудно отнести к релаксирующим в силу некоторой болезненности, о чем отзываются пациенты. Однако воздействие оказывается только на кожу, глубоко не затрагивая мышц. По этой причине он допустим и в стадии обострения ишиаса, в качестве хорошего метода по активизации кровообращения в тканях.
Для такого массажа потребуется качественный мед. Техника же не представляет особой сложности, его можно делать и в домашних условиях, но, как и любой вид массажа, все равно лучше доверить профессионалу по возможности.
Последовательность действий:
- На поясницу нанести столовую ложку меда, который лучше слегка подогреть.
- Дать меду впитаться (2-3 минуты).
- Втереть оставшийся мед в кожу.
- Ладонями делать легкие похлопывания. Во время них руки будут прилипать к коже, этот момент и вызывает болезненные ощущения. Важно не переусердствовать и прислушиваться к ощущениям больного.
- Заканчивать массаж нужно после появления белого налета на коже.
- Налет удалить тканевой салфеткой, смоченной в теплой воде, и укутать больному поясницу.
Профилактика болезни
Чтобы предотвратить развитие люмбоишиалгии, рекомендуется:
- рационально питаться;
- почаще двигаться;
- заниматься спортом;
- выполнять упражнения, укрепляющие мускулатуру спины и растягивающие мышцы;
- при физической работе использовать принципы биомеханики;
- соизмерять нагрузки с возможностями организма;
- бороться с лишним весом;
- своевременно лечить болезни позвоночника, сосудов и пищеварительной системы;
- не переохлаждаться.
Мануальная терапия позвоночника: особенности
Основополагающим принципом мануальной терапии является глубокая проработка мышц в тандеме с дозированным воздействием на различные отделы позвоночника, а также связки и суставы. Применение подобной техники позволяет: разблокировать защемления различной интенсивности; восстанавливать подвижность позвоночника; вправлять позвонки (смещенные); блокировать развитие грыж и протрузий, а в некоторых случаях – добиваться их регресса. Следует отметить, что лечение позвоночника с использованием мануальных техник может усилить воздействие назначенных врачом медикаментов, а в некоторых случаях свести их прием к минимуму или даже полностью исключить.
Мануальная терапия (Симферополь) оправдана при наличии у человека следующих проблем: остеохондроз; боли различной этиологии (хронические либо острые) в некоторых отделах позвоночника; хроническое перенапряжение; компрессионные невропатии; суставные боли либо ограниченная их подвижность.
После проведения курса процедур (длительность и интенсивность определяет врач), болевые ощущения полностью уходят, улучшается осанка, а также подвижность суставов.