В этой статье врачи медицинского помогут разобраться в симптомах инсульта и микроинсульта и расскажут о том, что делать, если у человека случился приступ.
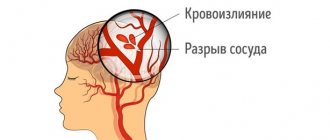
Инсульт — это нарушение мозгового кровообращения, которое вызывает закупорка или разрыв сосудов, когда тромб нарушает ток крови в мозге. От недостатка питания и кислорода гибнут клетки мозга, что приводит к нарушению речи, когнитивных и двигательных функций. Если человеку не будет своевременно оказана помощь, смерть наступает в течение 2–3 часов.
Симптомы инсульта
- Резкое помутнение сознания. Невнятность мысли, спутанность и бредовость речи, трудности понимания речи.
- Проблемы со зрением — слепые пятна, мутность в глазах.
- Нарушение координации и равновесия. Походка может выглядеть странной, словно у человека слабость в одной или двух ногах, трудности с перемещением в пространстве, потерянность, головокружение.
- Лицевая ассиметрия: одна сторона лица расслабляется, человек не может улыбнуться обоими уголками рта.
- Слабость в руке и ноге с одной стороны. Попросите человека поднять ровно обе руки перед собой и в стороны.
- Резкая сильная головная боль без явных причин.
Инсульт развивается быстро. Человек сам может выявить симптомы в течении минуты и позвать на помощь. Если вы видите у человека рядом с вами указанные выше симптомы, срочно вызовите скорую и окажите первую помощь.
Помощь без промедления. Осторожно, спинальный инсульт!
Онемение кожи, нарушение движений в ноге… Одним из заболеваний, при которых встречаются такие проявления, является инсульт. В сознании прочно закрепилась связь: если инсульт – значит головного мозга.
Однако бывает он ещё и спинальным, затрагивающим «магистральный кабель» организма — спинной мозг. С врачом-неврологом «Клиника Эксперт Воронеж» Власовой Ириной Владимировной говорим об этой патологии. Спинальный инсульт — тема нашего интервью.
— Ирина Владимировна, сейчас во многих городах России проводится кампания, направленная на информирование людей о первых признаках инсульта. Но помимо инсульта головного мозга есть не менее опасное заболевание – спинальный инсульт. Расскажите, что это такое?
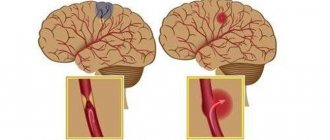
Это острое нарушение спинального кровообращения, которое может развиваться в связи со сдавлением, закупоркой или разрывом спинальной артерии. При этом возможны два варианта развития событий: ишемия или кровоизлияние. Исходя из этого спинальный инсульт подразделяют на ишемический и геморрагический. Первая форма встречается чаще.
Читайте материал по теме: Ишемический и геморрагический инсульт: в чём разница?
— Спинальный инсульт отражен в МКБ-10?
Да, его код G95.1
— Как часто встречается эта патология у россиян и кто в группе риска?
Она сравнительно редкая: в структуре неврологических болезней составляет 1-1,5%. Риск возникновения у женщин и мужчин в целом одинаков. Чаще всего это диагноз выставляется в возрастном диапазоне 30-70 лет.
В СТРУКТУРЕ НЕВРОЛОГИЧЕСКИХ БОЛЕЗНЕЙ СПИНАЛЬНЫЙ ИНСУЛЬТ СОСТАВЛЯЕТ 1-1,5%
По каким причинам возникает спинальный инсульт? Выделяют несколько групп, среди которых:
— патологические изменения сосудов, снабжающих кровью спинной мозг (бывают врождёнными — например, аневризмы, мальформации, недоразвитие, и приобретёнными — например, атеросклероз);
Читайте материал по теме: Помогут ли народные методы лечения в терапии атеросклероза?
— процессы, ведущие к сдавлению кровоснабжающих спинной мозг сосудов извне (опухоли, иные объёмные образования в грудной или брюшной полости, увеличенные лимфоузлы, отломки позвонков при травмах);
— осложнения, возникающие при операциях на позвоночнике или близлежащих сосудах (в частности, на аорте).
ПРИ ПОЯВЛЕНИИ СИМПТОМОВ СПИНАЛЬНОГО ИНСУЛЬТА ЧЕЛОВЕК НУЖДАЕТСЯ В СРОЧНОМ ОКАЗАНИИ МЕДИЦИНСКОЙ ПОМОЩИ И ЭКСТРЕННОЙ ГОСПИТАЛИЗАЦИИ В СОСУДИСТЫЙ ЦЕНТР. ВЫЗЫВАЙТЕ СКОРУЮ
Чаще всего эта патология развивается при совокупности нескольких факторов.
— Какими симптомами проявляется спинальный инсульт?
Признаки появляются достаточно быстро (от нескольких минут до нескольких часов, реже — суток). Они довольно разнообразны, что объясняется расположением места поражения, его распространённостью.
На уровне и ниже места поражения отмечаются нарушения движений (парезы), чувствительности и функций тазовых органов.
Ишемический инсульт развивается чаще на фоне «предвестников». Это могут быть различные кратковременные расстройства чувствительности (онемение, покалывания, преимущественно в нижних конечностях), преходящие двигательные нарушения в виде парезов.
При геморрагическом спинальном инсульте отмечается сильная боль в позвоночнике, с корешковыми симптомами, а также перечисленные выше двигательные и иные нарушения.
— Что необходимо делать при признаках спинального инсульта? В чём заключается первая помощь?
Если у человека появляется что-то из вышеназванных симптомов, он нуждается в срочном оказании медицинской помощи и экстренной госпитализации в сосудистый центр. Вызывайте скорую.
— Для того, чтобы помочь пациенту с инсультом головного мозга – у врачей всего четыре часа. Как быстро необходимо доставить больного с подозрением на спинальный инсульт в стационар?
Речь идёт о так называемом «терапевтическом окне». Оно составляет до 4-6 часов (чем раньше, тем лучше). Чем раньше будет оказана помощь, тем меньшей будет зона и выраженность поражения.
По прошествии этого времени шансы обратить вспять возникшие изменения уменьшаются.
— Что входит в «золотой стандарт» диагностики спинального инсульта?
Обязательно выполняется сбор жалоб и анамнеза, неврологическое обследование.
Используются компьютерная и магнитно-резонансная томография, спинальная ангиография, люмбальная пункция и электронейромиография.
Записаться на МРТ позвоночника можно здесь
Выполняется общий и биохимический анализ крови, коагулограмма (изучение особенностей свёртывающей системы крови), уровень глюкозы и липидов. Проводятся консультации других специалистов.
— С какими болезнями проводится разграничение спинального инсульта?
В круг патологий для дифференциальной диагностики включают острое воспаление спинного мозга, его опухоли и объёмные образования, эпидуральные абсцессы, сирингомиелия.
— Как проводится лечение спинального инсульта? Каковы его принципы?
Вне зависимости от его разновидности, проводится неспецифическая терапия, направленная на уменьшение отёка, поддержание обменных процессов в нервных клетках, профилактику осложнений.
При ишемическом спинальном инсульте осуществляется нейропротективная терапия, назначаются антикоагулянты и дезагреганты.
Если это геморрагический спинальный инсульт, применяются средства для остановки кровотечения, по показаниям выполняется хирургическое вмешательство для ликвидации его источника.
— Ирина Владимировна, каков прогноз у пациентов со спинальным инсультом? Современная медицина научилась успешно лечить это заболевание и реабилитировать таких больных?
Эта патология имеет большей частью благоприятный исход, однако иногда она может закончиться инвалидизацией или смертью. Это может быть, в частности, при злокачественных опухолях, тяжёлом общесоматическом фоне (например, наличие сахарного диабета), присоединении инфекции (например, развитие пневмонии).
Также на исход оказывают влияние такие факторы, как причина, приведшая к развитию инсульта, анатомо-физиологические особенности «обходного» кровообращения. Рано начатое лечение улучшает прогноз заболевания.
СПИНАЛЬНЫЙ ИНСУЛЬТ ИМЕЕТ БОЛЬШЕЙ ЧАСТЬЮ БЛАГОПРИЯТНЫЙ ИСХОД. РАНО НАЧАТОЕ ЛЕЧЕНИЕ УЛУЧШАЕТ ПРОГНОЗ ЗАБОЛЕВАНИЯ
Восстановление после спинального инсульта обеспечивается проведением реабилитационных мероприятий. Ранняя реабилитация включает применение лечебной физкультуры, кинезио- и физиотерапии, массажа, эрготерапии.
Успешность реабилитации также зависит от объёма поражения ткани спинного мозга, своевременности обращения за помощью (в пределах «терапевтического окна»).
— Наш материал будет неполным, если мы не поговорим о профилактике заболевания. Как избежать возникновения спинального инсульта?
Его предотвращение заключается в своевременной диагностике и лечении сосудистых патологий; обнаружении и ликвидации мальформаций, аневризм; лечении межпозвонковых грыж; профилактике травм позвоночного столба.
Читайте материал по теме: Что такое грыжи и протрузии позвоночника?
Важно вести активный образ жизни, нормализовать вес, рационально питаться, избавиться от вредных привычек.
Другие материалы по темам:
Тянем-потянем! Кому поможет вытяжение позвоночника?
Что покажет МРТ позвоночного столба?
Для справки:
Власова Ирина Владимировна
Выпускница факультета «Лечебное дело» Воронежской государственной медицинской академии 2007 года.
С 2007 по 2009 годы проходила клиническую ординатуру по специальности «Неврология».
В настоящее время занимает должность врача-невролога в «Клиника Эксперт Воронеж». Принимает по адресу: ул. Пушкинская, д. 11.
Симптомы микроинсульта
- Резкая и сильная головная боль.
- Внезапная потеря памяти, трудности с пониманием и построением речи.
- Потеря равновесия и координации.
- Онемения руки или ноги, онемение в одной из частей лица.
- Резкая звуко- и светобоязнь.
В случае развития микроинсульта человеку можно помочь в течении 4 часов. Необходимо как можно скорее обратиться за помощью — либо доехать до сосудистого центра, либо вызвать скорую помощь.
У 65% пациентов в дальнейшем после микроинсульта развивается полноценный инсульт, поэтому необходимо вовремя провести лечение и восстановить нормальное кровообращение в мозге.
Лечение мужского микроинсульта
Самая первая мера при лечении – восстановление нормального кровотока к мозгу. Делается это с помощью специальных медикаментов:
- Средства для нормализации давления;
- Сердечных гликозидов, помогающих нормальной работе сердца;
- Вазоактивных препаратов, помогающих улучшить обращение крови в мозговых тканях;
- Препаратов, способствующих снижению свертываемости крови;
- Ноотропов, позволяющих стимулировать работу мозга, мыслительных процессов, питания клеток мозга.
- Помимо медикаментов больной проходит дополнительные реабилитационные меры:
- Массажи;
- Специальную гимнастику для дыхания;
- Физиотерапия;
- При необходимости встречи с психологом или логопедом.
Что делать, если у человека случился инсульт?
- Первым делом вызовите скорую. Иногда счет идет на минуты.
- Обеспечьте приток свежего воздуха, откройте окна и двери, освободите шею человека от сдавливающих предметов одежды.
- Оставьте человека там, где случился приступ. Перемещать больного нельзя.
- Приподнимите голову и верхнюю часть тела человека на 30 градусов, подложив под грудной отдел позвоночника несколько подушек.
- В случае рвоты поверните голову человека набок и обеспечьте отход рвотных масс, чтобы человек не задохнулся.
- В случае эпилептического приступа осторожно придерживайте человека, поверните его голову набок и вставьте в рот обернутый тканью предмет — палку, расческу, ложку.
- В случае остановки сердца немедленно начните непрямой массаж через грудную клетку и сделайте искусственное дыхание.
- Дождитесь скорой.
Первая помощь
Если внезапно ослабли, онемели рука и нога, перекосило лицо, нарушились речь, зрение, расстроилось сознание, появилось головокружение, есть основания думать, что произошло нарушение мозгового кровообращения.
Не нужно дожидаться следующего дня, чтобы пригласить участкового врача или семейного доктора, надо срочно вызвать «Скорую». Наиболее оптимальный вариант — немедленная госпитализация.
Но еще до приезда «Скорой помощи» необходимо в домашних условиях обеспечить правильный уход за больным и провести первые лечебные мероприятия.
Создайте больному спокойное удобное положение, лучше лежа на спине, положив под голову маленькую подушку. Голова и плечи должны лежать на подушке, чтобы не было сгибания шеи и ухудшения кровотока по позвоночным артериям. Если человек в результате приступа упал, поднимая и укладывая его, постарайтесь (это очень важно) избегать резких перемещений его головы. Чувствуете — одному не справиться, не торопитесь — пусть лучше останется на полу до прихода подмоги.
Обратите внимание на проходимость верхних дыхательных путей, особенно в случае нарушения сознания. Съемные зубные протезы обязательно удалите из полости рта. При обильном слюнотечении, накоплении слизи в рото- и носоглотке аккуратно поверните голову больного набок. Обязательно откройте форточку или окно — приток свежего воздуха необходим.
Контролируйте артериальное давление. Каждый человек, а тем более страдающий гипертонией (сам или его близкие родственники), должен знать те цифры аретриального давления, при которых он чувствует себя комфортно. Тогда при появлении неврологических симптомов нетрудно проследить, на каких показателях артериального давления они развились. При наличии повышенных цифр артериального давления рекомендуется дать гипотензивные препараты, которыми обычно пользуется больной (у гипертоника они всегда есть в домашней аптечке). Дав лекарство, измерьте артериальное давление — оно должно быть на 5-10 мм рт. столба выше цифр, обычных для пациента.
Категорически противопоказано резкое снижение артериального давления ниже «рабочих» цифр больного; это приведет к нарастанию ишемии головного мозга и увеличению размеров патологического очага.
Для снижения высоких цифр артериального давления до приезда «Скорой помощи» рекомендуется дать клофелин под язык. Иногда может помочь капотен.
В остром периоде инсульта следует избегать приема так называемых периферических сосудорасширяющих препаратов — папаверина, никотиновой кислоты, но-шпы, никошпана. Они способствуют развитию синдрома «обкрадывания» в зоне ишемии — происходит преимущественное расширение непораженных сосудов и увеличение мозгового кровотока в неишемизированных областях. Но если ничего другого под рукой нет, все же лучше снизить артериальное давление этими препаратами, чем оставлять его высоким.
Новейшие клинико-экспериментальные исследования показали, что есть «временное терапевтическое окно», в пределах которого можно не только повлиять на функциональное состояние мозга, но даже предотвратить формирование его инфаркта. Полностью, правда, достичь этого удается лишь в течение 6-8 минут после появления первых клинических симптомов. Однако даже по прошествии 3-6 часов обеспечить значительную обратимость функциональных изменений мозга возможно. Большинство препаратов, защищающих его ткань от вредоносного действия ишемии (их называют метаболическими), назначает только врач! Принимают их под контролем клинических и лабораторных показателей.
Однако есть такие метаболически активные препараты, которые необходимо как можно быстрее дать больному до приезда «Скорой». Это глицин, церебролизин или ноотропил. Они безопасны, не дают нежелательных побочных явлений, не принесут вреда даже тогда, когда диагноз не установлен и инсульт имеет, допустим, геморрагический характер, то есть обусловлен кровоизлиянием в мозг.
Опасный возраст и последствия инсульта
После 55 лет риск развития инсульта значительно повышается. У мужчин самым опасным считается возраст от 45 до 55 лет, так как в этот период у них инсульт случается в 2 раза чаще, чем у женщин.
Если человека удается спасти, то инсульт все равно не проходит бесследно. Человек может остаться частично парализован, потерять контроль над функциями мочеиспускания и дефекации. Снижаются когнитивные функции — появляются проблемы с памятью, речью, восприятием информации.
Восстановление после инсульта возможно, но часто требует много времени и сил как от больного, так и от его близких. Поэтому лучше предотвратить инсульт, чем потом бороться с его последствиями.
Микроинсульт «на ногах»
Так как симптомы микроинсульта могут действовать довольно ограниченное время, то некоторые стойкие мужчины могут перенести их, даже не прекращая своей повседневной деятельности. Им кажется, что ничего страшного не происходит – просто легкое недомогание, которое через час уходит в никуда. Соответственно, ни посещения врача, ни адекватного лечения здесь не происходит.
Это очень опасно, ведь проигнорированный приступ часто становится причиной скорого его повторения или вообще главным фактором развития ишемии мозга. Если это случится, то последствия будут очень серьезными, вплоть до инвалидности, а лечение будет занимать несколько месяцев или даже лет.
Как избежать инсульта и микроинсульта?
К инсульту и его предвестнику — микроинсульту чаще всего приводят особенности образа жизни человека. Риск развития приступа повышают:
- Гипертония.
- Высокий холестерин.
- Диабет.
- Избыточный вес.
- Курение, употребление алкогольных и наркотических веществ.
- Сердечно-сосудистые болезни.
- Атеросклероз сосудов головного мозга.
Избежать этого можно, если вовремя проходить профилактические обследования, лечить хронические заболевания и модифицировать образ жизни. Отказ от вредных привычек, снижение веса и поддержание нормального давления — это три основных шага на пути к здоровью сосудов.
В медицинском вы можете посетить врача-терапевта, кардиолога и невролога, а также пройти холтеровское исследование и суточный мониторинг артериального давления. Если вас уже беспокоят проблемы со здоровьем, не ждите чуда — обратитесь к врачу, чтобы избежать тяжелых последствий.
Позвоните по номеру, указанному на сайте и запишитесь к врачу уже сегодня!
Профилактика
Чтобы не допустить микроинсульта, необходимо выполнять такие довольно простые рекомендации специалистов:
- Отказаться от вредных привычек: спиртного, курения и тем более наркотиков;
- Избегать стрессов и перевозбуждения, не ссориться по возможности и не поддаваться депрессии;
- Заниматься спортом с умеренными физическими нагрузками;
- Нормально высыпаться;
- Не допускать ожирения, правильно и умеренно питаться;
- Периодически проходить обследование и профилактическое лечение.
Достаточно придерживаться этих несложных правил, и вероятность появления микроинсульта можно свести к минимуму.