Менингизм — синдром, проявляющийся при инфекционных заболеваниях, отравлениях и черепно-мозговых травмах. Ему характерно раздражение оболочек головного мозга. Некоторые путают проблему с менингитом, однако в их клинических картинах есть отличие. Симптомы менингита проявляются четко и достаточно ярко.
Не занимайтесь самолечением. При первых признаках заболевания обращайтесь к врачу.
- Этиология
- Симптоматика
- Диагностика
- Лечение
- Возможные осложнения
- Профилактика
Чаще всего менингизм проявляется у детей, с лихорадкой, в редких случаях его диагностируют взрослым. По МКБ-10 менингизм имеет кодировку R29.1.
Этиология
Иммунная система человека очень хорошо защищает головной мозг. Но если так случается, что при слабом иммунитете инфекция все же попадает туда, организм все равно старается с ней бороться. Как это ни парадоксально, этим ситуация только ухудшается.
Из-за того, что в это время начинают в избытке вырабатываться красные и белые тельца, попадающие в мозг, начинаются воспалительные процессы, которые могут закончиться отеком. Если ничего не предпринимать, к головному мозгу перекроется доступ крови и кислорода. Дальнейшее развитие инфекционного заболевания будет усугубляться.
Клиницисты выделяют следующие причины менингизма:
- отравление химическими элементами;
- аллергическая реакция на применяемые медикаментозные средства;
- грибковые инфекции;
- наличие в организме пациента различных паразитов;
- доброкачественные образования или онкология — фурункулы на лице или шее могут стать причиной синдрома;
- инфекционные заболевания, охватившие близлежащую область к головному мозгу, к примеру болезни отоларингологического характера;
- сахарный диабет;
- неконтролируемое врачом применение медикаментозных средств, влияющих на иммунную систему;
- неблагоприятный способ жизни.
Синдром детского менингизма может возникнуть даже из-за ОРВИ и высокого давления.
Менингит и менингизм
Характерные проявления
Симптомы и проявления менингизма появляются очень быстро, и квалифицированному специалисту не составит труда их распознать:
- озноб вплоть до лихорадки, более всего это проявляется у детей;
- расстройства психики, такие как путаность сознания, галлюцинации, провалы в памяти. Могут наблюдаться и непосредственно психические расстройства;
- тошнота, в некоторых случаях переходящая в рвоту;
- обычно больные боятся света и никоим образом не желают контактировать с его источником, их чаще всего можно заметить повернутыми к стенке, порой с одеялом на голове;
- невероятно сильная головная боль, которую только усугубляют любые звуки, движения, яркий свет;
- ограниченность или полная невозможность сгибания головы;
- невозможность разогнуть предварительно согнутую в колене ногу;
- ноги больного сами собой сгибаются, если в положении лежа пригнуть его голову к груди;
- бледность кожи, в особенности области вокруг рта и носа;
- если больным является младенец, то при рассматривании его родничка, можно заметить некоторую пульсацию и его выпячивание;
- рассеянность и снижение внимания;
- младенцы, больные менингизмом, крайне беспокойны и нервны, их выводит из душевного спокойствия любой резкий звук или прикосновение, таким же образом они ведут себя и во время сна;
- замечается явное снижение аппетита, но при этом от жидкости больной не отказывается;
- нарушение дыхательной функции;
- артериальное давление у больного пониженное, но пульс при этом частый;
- порой во время сна, а иногда и во время активной жизнедеятельности ребенок принимает нехарактерные для человека позы;
- высыпания и покраснения на коже;
- судороги.
Симптоматика
Все признаки, указывающие на менингизм, возникают быстро, поэтому врачу не трудно будет их распознать.
Симптомы развивающегося менингизма:
- у больного ребенка озноб, переходящий в лихорадку;
- психические расстройства: спутанность сознания, амнезия, иногда проявляются и психические расстройства;
- тошнота, иногда с сильной рвотой;
- возникает светобоязнь — дети в этом случае лежат, отвернувшись к стене, полностью накрывшись одеялом;
- очень сильные боли в голове, больной болезненно реагирует на звуки, движения и свет — появляется ограниченность движений во время сгибания шеи, иногда это становится даже невозможным;
- нельзя разогнуть ногу, которую согнули в колене;
- если больного положить на кровать и попытаться наклонить к груди, его ноги сами начнут сгибаться в коленях;
- носогубный треугольник становится бледным;
- у пациента ухудшается концентрация внимания и появляется рассеянность;
- при таком диагнозе у младенца у ребенка проявляется тревожность и обеспокоенность, он чрезмерно восприимчив к звукам и прикосновениям, сон тревожен;
- больной отказывается от приема еды, а жидкость пьет в больших количествах;
- нарушается дыхание;
- показатели давления падают, а пульс учащается;
- появляется сыпь на кожном покрове с покраснениями;
- начинаются судороги.
Существуют и другие симптомы, которые могут проявляться в зависимости от основной причины, которая вызвала менингизм.
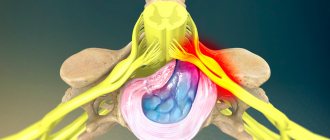
Менингеальный синдром
Менингеальный синдром диагностируется специалистами в области инфектологии, педиатрии, неврологии, терапии. При осмотре обращают внимание на наличие менингеальной позы, гиперестезии, болевых и тонических феноменов. Гипертонус менингеального генеза дифференцируют от мышечного напряжения, сопровождающего миозит, радикулит. В неврологическом статусе определяют характерные изменения рефлекторной сферы: оживление рефлексов, сменяющееся их неравномерным снижением. Если менингеальный синдром связан с поражением вещества мозга, то обнаруживается соответствующий очаговый неврологический дефицит (пирамидная недостаточность, афазия, мозжечковая атаксия, парез лицевого нерва). Существует более 30 клинических симптомов, помогающих диагностировать оболочечный синдром. Наиболее широко среди неврологов и врачей общей практики применяются следующие:
- Симптом Кернига
– в положении больного лёжа на спине пассивно сгибают нижнюю конечность в тазобедренном и коленном суставе. Последующие попытки врача разогнуть ногу в колене оказываются невозможными вследствие тонического сокращения сгибающих голень мышц. - Симптомы Брудзинского
– в положении на спине отмечается непроизвольное подтягивание нижних конечностей к животу при сгибании головы пациента (верхний), надавливании на лобок (средний), проверке симптома Кернига (нижний). - Симптом Эдельмана
– разгибание большого пальца на стопе при исследовании по методу Кернига. - Симптом Неттера
– в положении сидя с вытянутыми в постели ногами нажатие на колено одной ноги вызывает сгибание другой. - Симптом Холоденко
– сгибание коленей при попытке врача приподнять пациента за плечи. - Симптом Гийена
– в положении пациента на спине с выпрямленными ногами сжатие мышц передней поверхности одного бедра приводит к сгибанию второй ноги. - Симптом Лессажа
– при удержании ребёнка в воздухе в вертикальном положении за подмышки происходит подтягивание ножек к животу. Характерен для детей раннего возраста.
Важнейшую роль в диагностике оболочечного синдрома играет люмбальная пункция. Она противопоказана при выраженной интракраниальной гипертензии, опасности масс-эффекта, проводится после исключения этих состояний по данным офтальмоскопии и эхоэнцефалографии. Исследование цереброспинальной жидкости помогает установить этиологию синдрома. Мутный ликвор с преобладанием нейтрофилов свидетельствует о гнойном, опалесцирующий с повышенным содержанием лимфоцитов – о серозном характере воспаления. Примесь крови наблюдается при субарахноидальном кровоизлиянии, раковые клетки – при онкологическом поражении.
Менингеальный синдром дифференцируют по этиологии. Верификация окончательного диагноза достигается при помощи бактериологического и вирусологического исследования ликвора, бакпосева крови, ПЦР-исследований, электроэнцефалографии, МРТ головного мозга.
Диагностика
Вначале врач визуально осматривает больного — таким способом можно установить наличие лихорадки, учащенное сердцебиение или измененное сознание.
Основная диагностическая процедура — люмбальная пункция. После получения спинномозговой жидкости ее тщательно изучают. При необходимости врач назначает проведение дополнительных обследований. В обязательном порядке проводят стандартные лабораторные анализы — ОАК, БАК, общий анализ мочи.
Люмбальная пункция
Лечение
Начинать лечение этого синдрома необходимо сразу после проявления первых признаков. Этим должен заниматься только квалифицированный специалист в условиях стационара. Терапия будет направлена на снижение внутричерепного давления.
В основном применяются:
- медикаментозные средства для приема внутрь;
- внутримышечные лекарственные препараты, которые помогут снять отек.
Перед назначением лекарств врач устанавливает причину развития синдрома. Каждая причина лечится конкретными средствами, например:
- при бактериальном заболевании терапия проводится с помощью антибиотиков широкого спектра;
- при вирусном заболевании назначают противовирусные лекарства.
Лечение проводится и другими средствами, которые способны:
- понизить высокую температуру тела;
- снять болевые ощущения;
- снизить риск появления судорог.
Если по каким-то причинам пациент не пьет препараты самостоятельно, их вводят ему в спинномозговой канал.
Менингит — симптомы и лечение
Многообразие возбудителей и индивидуальные особенности индивидуумов в человеческой популяции определяют и достаточно выраженную изменчивость форм и проявлений менингитов, риск заражения для других людей, поэтому в данной статье мы остановимся на наиболее значимых формах заболеваний и их возбудителей в социальном плане.
Менингококковый менингит — всегда острое (острейшее) заболевание. Вызывается менингококком Вексельбаума (грамотрицательная бактерия, неустойчивая в окружающей среде, при температуре 50 градусов Цельсия погибает по истечении 5 минут, УФО и 70% спирт убивают практически мгновенно). Источником распространения инфекции оказывается больной человек (в т.ч. менингококковым назофарингитом) и бактерионоситель, передача происходит воздушно-капельным путём.
Местом внедрения (воротами) является слизистая оболочка носоглотки. В подавляющем числе случаев инфекционный процесс не развивается или развиваются местные формы заболевания. При преодолении менингококком локальных противоинфекционных барьеров происходит гематогенное распространение инфекции и возникает генерализованная менингококковая инфекция, включающая в себя развитие менингококкового менингита, при отсутствии адекватного лечения заканчивающегося в более 50% случаев летальным исходом. В патогенезе заболевания играют роль токсины, освобождающиеся после гибели бактерии в кровяном русле, повреждение стенок сосудов, что ведёт к нарушению гемодинамики, кровоизлияниям в органах и глубоким метаболическим нарушениям. Происходит гиперраздражение оболочек мозга, развитие гнойного воспаления ткани и быстрый рост внутричерепного давления. Зачастую вследствие отека и набухания ткани головного мозга происходит вклинение мозга в большое затылочное отверстие и гибель больного от паралича дыхания.
Скрытый период болезни от 2 до 10 дней. Начало острое (даже правильнее — острейшее). В первые часы заболевания возникает резкое нарастающее повышение температуры тела до 38,5 градусов и выше, выраженная вялость, разбитость, боль в периорбитальной области, снижение аппетита, резкая головная боль. Характерным признаком головной боли является постоянное нарастание её интенсивности, боль диффузная без четкой локализации, распирающего или давящего характера, вызывающая истинное мучение для больного. На высоте головной боли фонтанирует рвота без предшествующей тошноты, не приносящая никакого облегчения. Иногда у больных при тяжёлом неконтролируемом течении, преимущественно у детей в бессознательном состоянии, наблюдается неконтролируемый крик, сопровождающийся обхватыванием головы руками — т.н. «гидроцефалический крик», вызванный резким ростом внутричерепного давления. Врезается в память внешний вид больных — заострение черт лица (симптом Лафора), менингеальная поза на 2-3 сутки заболевания (пока «легавой собаки»). У части больных развиваются геморрагические высыпания на теле, напоминающие звездчатую сыпь (является неблагоприятным признаком). В продолжении 2-3 суток выраженность симптомов нарастает, могут появляться галлюцинации, бред. Степень нарушения сознания может варьироваться от сомноленции до комы, при отсутствии лечения смерть может наступить в любой период.
Туберкулезный менингит — медленно развивающаяся патология. В основном является вторичным, развиваясь при уже имеющемся туберкулезном процессе других органов. Имеет несколько периодов развития, последовательно развивающихся в течении длительного времени:
1. продромальный (до 10 дней, характеризуется неярко-выраженными симптомами общего недомогания)
2. сенсомоторного раздражения (с 8 по 15 день, появление начальных общемозговых и слабых менингеальных проявлений)
3. парезов и параличей (обращает на себя внимание с 3 недели от дебюта инфекционного процесса в виде изменения и потери сознания, расстройства глотания, речи).
Вначале появляется умеренное поднятие температуры тела без выраженных скачков и подъёмов, вполне терпимые головные боли низкой интенсивности, хорошо купирующиеся приёмом анальгетиков. В дальнейшем головные боли усиливаются, подключаются тошнота и рвота. Неизменный признак туберкулезного менингита — поднятие температуры, лихорадка, причем цифры и продолжительность могут варьировать от субфебрильных до гектических значений. Постепенно с конца второй недели появляются и медленно нарастают симптомы дезориентации, оглушенности, заканчивающиеся глубокой «загруженностью» больного, сопором и комой. Развиваются нарушения функции тазовых органов, боли в животе. Так же постепенно развиваются менингеальные симптомы, причём истинно классическая симптоматика (поза «легавой собаки») развиваются лишь в запущенных случаях.
Герпетический менингит чаще всего вызван вирусами простого герпеса 1 и 2 типов, вирусом ветряной оспы и развивается на фоне ослабления организма при ОРВИ или серьёзной иммуносупрессии, в т.ч. СПИДе. Делится на первичный (когда процесс развивается при первичном заражении вирусом) и вторичный (реактивация инфекции на фоне снижения иммунитета). Всегда острое заболевание, первичные проявления зависят от предшествующего преморбидного фона. Чаще на имеющемся фоне явлений ОРВИ, герпетических высыпаний периоральной области и половых органов возникает тяжёлая головная боль диффузного характера, усиливающаяся с течением времени, рвота, не приносящая облегчения. Всё это может протекать на фоне умеренного или высокого повышения температуры тела, неярко выраженных менингеальных симптомов. Нередко присоединяется поражение головного мозга, в таких случаях на 3-4 сутки возникают расстройства психики (часто агрессия), галлюцинации, дезориентация, генерализованные судороги. При должном лечении прогноз обычно достаточно благоприятный, при отсутствии адекватного лечения в условиях нарушенной иммунологической резистентности возможен летальный исход или стойкие резидуальные явления [2].
Взаимосвязь с гайморитом. Если не лечить гайморит, то он может вызвать расплавление костей пазух носа. Через них гной попадает в мозговые оболочки, и развивается менингит.
Профилактика
Для предотвращения заболевания следует придерживаться таких рекомендаций:
- следует оградить себя от контакта с больными инфекционными заболеваниями людьми;
- если объявлена эпидемия заболевания, тогда необходимо избегать «толпы», особенно где есть маленькие дети — если этого сделать нельзя, нужно тщательно соблюдать личную гигиену;
- при эпидемиологической ситуации следует надевать марлевую повязку на улице;
- нужно своевременно и правильно лечить все заболевания;
- проводить влажную уборку помещения своевременно;
- укреплять иммунную систему.
Чтобы справиться с этим коварным синдромом, необходимо соблюдать все профилактические меры и своевременно проводить терапию возникающих заболеваний.
В целях профилактики
Защититься от менингизма, а в дальнейшем, и от менингита поможет соблюдение следующих правил:
- если близкий человек болен , то нужно избегать любых контактов с ним, а если это невозможно, то после посещения больного тщательно мыть руки и соблюдать правила личной гигиены;
- если по месту жительства началась вспышка этой инфекции, то нужно избегать мест большого скопления людей, особенно с маленькими детьми, если избежать этого не удается, то после каждого посещения такого места нужно тщательно мыть руки и лицо с мылом;
- если вспышка заболевания произошла в казарме или общежитии, то при выходе из своей комнаты нужно пользоваться маской;
- своевременно лечить абсолютно любые заболевания;
- следить за гигиеной своего жилища, бороться с насекомыми и грызунами;
- поддерживать состояние иммунной системы в порядке;
- если был близкий контакт с больным человеком, то нужно обратиться в медицинское учреждение, где назначат курс антибиотиков;
- при путешествии в страны, где распространен такой синдром, желательно пропить курс антибиотиков для профилактики. Назначать их должен только лечащий врач;
- взять в привычку как можно чаще мыть руки: после посещения туалета, после контакта с уличными животными, после прихода домой с улицы, перед едой;
- овощи и фрукты, принесенные из магазина, тоже нужно мыть перед употреблением их в пищу;
- прикрывать рот, когда кашляете или чихаете.
Важно знать: некоторые предпочитают защищаться от менингита и менингизма при помощи прививок, однако, это не совсем верный выход из ситуации. У этих заболеваний очень много возбудителей, и невозможно защититься от них всех только с помощью одной прививки.
Таким образом, менингизм – это очень коварный синдром, который может доставить массу проблем со здоровьем своему обладателю. Для того, чтоб такого не возникало, нужно тщательно соблюдать меры профилактики и вовремя обращаться к врачу.