Венозная энцефалопатия представляет собой нередкое состояние сосудистой системы головного мозга, при котором происходит нарушение венозного оттока крови от головного мозга. При этом данное заболевание может сочетаться с артериальными проблемами и так называемой дисциркуляторной энцефалопатией (слова «так называемой» автор использует в силу того, что венозная энцефалопатия тоже является по своей сути дисциркуляторным процессом), так и быть самостоятельным заболеванием.
Информация для врачей. По МКБ 10 диагноза венозная энцефалопатия не существует. В силу этого для более точного указания именно наличия венозной проблемы, логичнее использовать коды M53.0 (шейно-черепной синдром) и указывать на то, что проблемы с шейным отделом позвоночника привели к данному состоянию, приводя в диагноз описание синдром хронического нарушения венозного оттока, либо указывать данный синдром в рамках диагноза I67.8 – дисциркуляторная энцефалопатия – в том случае, если данный диагноз также имеет место быть.
На настоящий момент венозная дисфункция является дискутабельным состоянием, не признаваемом рядом авторов, однако клиническая практика автора сайта показывает важность наличия нарушений венозного оттока из полости черепа в формировании различных симптомов.
Немного о венозной энцефалопатии
Венозная энцефалопатия развивается при наличии хронических нарушений венозного оттока крови от головного мозга. В силу такого состояния изменяется продукция ликвора, повышается внутричерепное давления, нарушаются метаболические процессы. Причин для этого много. Среди них наиболее часты – наследственные особенности строения стенки вены, шейные компрессионные синдромы, резидуальный дизонтогенетический фон (гипоплазия сосудов и т.п.). Реже эти процессы проистекают из таких причин как последствия воспалительного процесса в венах и синусах (например, после синус тромбоза), при сдавлении опухолью головного мозга, при перенесенных травмах черепа, в том числе и при родовой травме.
Сама по себе венозная энцефалопатия как болезнь не несет угрозы жизни больному. Однако её наличие может значимо ухудшать качество жизни, снижать трудоспособность, ухудшать прогноз при наличии других соматических заболеваний.
Механизм развития патологии
Патогенез дисциркуляторной энцефалопатии включает факторы приводящие к ухудшению мозгового кровообращения, следовательно к гипоксии и нарушению трофики клеток центральной-нервной системы. Это приводит к гибели клеток и появлению участков разрежения мозговой ткани, то есть лейкоареоза или немых инфарктов — множественных небольших очагов поражения.
Наиболее подвержены разрушению при ДЭП подкорковые структуры и белое вещество глубинных отделов головного мозга. Это обусловлено их расположением на границе каротидного и вертебро-базилярного бассейнов. Хроническая ишемия провоцирует феномен разобщения, то есть нарушением связей между корой головного мозга и подкорковыми ганглиями. Специалисты считают, что это и есть главный патогенетический механизм. Он обуславливает характерную симптоматическую картину:
- Нарушение эмоциональной сферы;
- Когнитивные расстройства;
- Патологии двигательных функций.
Отличительным признаком ДЭП является обратимость функциональных нарушений на первой стадии заболевания при соответствующем лечении и стойкий характер неврологических дефектов приводящих к инвалидизации на более поздних.
Симптомы и диагностика венозной энцефалопатии
Симптоматика венозной энцефалопатии разнообразна, зачастую она напоминает иные заболевания (дисциркуляторный процесс, проблемы с шейным отделом позвоночника, депрессию и т.п.). Наиболее характерными «венозными» жалобами являются следующие симптомы:
- Утренние (иногда ночные) головные боли распирающего характера
- Головокружение, имеющее несистемный характер, усиливающееся при смене положения тела,
- Шум в голове, особенно при отхождении ко сну
- Зрительные нарушения (может отмечаться прогрессирующее снижение остроты зрения, различные фотопсии)
- Чувство дискомфорта в глазах в утренние часы
Симптомы усиливаются при работе внаклон, при ношении узких воротников и галстуков, при сне на низкой поверхности. Объективно при этом могут также отмечаться следующие признаки:
- Пастозность (отечность) лица и век в утренние часы (с бледным или синюшным оттенком)
- Легкая заложенность носа
Также характерны состояния, после который жалобы усиливаются: наклоны вперед с опусканием головы, горизонтальное положение тел, прием алкогольсодержащих напитков, нитратов, сосудорасширяющих препаратов, теплая ванна или сауна, горячие напитки, нахождение в душном помещении, дневной сон. Или, наоборот, уменьшаются: употребление кофеин содержащих напитков, ополаскивание в холодной воде, прогулки на свежем воздухе, вертикальное положение тела, сон строго на высокой подушке.
Важное значение имеет неврологический осмотр, который, впрочем, также не имеет кардинальных диагностических признаков. В неврологическом статусе обнаруживаются следующие симптомы: намечен нистагм, имеется недостаточность конвергенции глазных яблок, снижение корнеальных рефлексов (проверяются редко), болезненность точек выхода ветвей тройничного нерва, снижение чувствительности в зоне иннервации первой тройничного нерва, диссоциация (разница между) коленных и ахилловых рефлексов, нарушение коррдинации при ходьбе.
Методами диагностики являются комплекс следующих обследований: офтальмологическое обследование, которое позволяет выявить застойные явления на сетчатке, расширенные вены сетчатки, ультразвуковое исследование вен шеи и головного мозга, МРТ-флебография (при необходимости с введением контрастного вещества). Относительным исследованием, которое может помочь в условиях отсутствия вышеозначенных методик – реоэнцефалография, позволяющая оценить микроциркуляцию и венозный отток. Наличие показателей диастолического индекса ниже нормы может заставить задуматься о наличии венозных нарушений.
Однако четких диагностических критериев не существует. В 90% случаев диагноз выставляется на данных жалоб, анамнеза, данных неврологического осмотра, ориентируясь на проведенные (по возможности) методики исследования.
В идеале для достоверной диагностики необходимо сочетание наличия всех вышеописанных признаков заболевания вместе с отсутствием других достоверных причин для развития жалоб пациента.
Классификация дисциркуляторной энцефалопатии
ДЭП различают по этиологии:
- Атеросклеротическая;
- Гипертоническая;
- Венозная;
- Смешанная.
По скорости развития может быть быстро прогрессирующая или галопирующая и медленно развивающаяся, то есть классическая форма.
Классификация по тяжести следующая:
- Первая стадия сопровождается субъективными ощущениями неблагополучия, легкими нарушениями когнитивной сферы, сохранностью неврологического статуса;
- Для второй стадии характерны явные двигательные и когнитивные расстройства, усиление расстройства эмоциональной сферы.
- Самой тяжелой считается третья стадия, при которой начинаются психические нарушения. Она представляет собой сосудистую деменцию разной степени выраженности.
Головокружение при венозной энцефалопатии
Головокружение при венозной энцефалопатии носит характерные отличия. Возникает оно после смены положения тела, достаточно быстро проходит в вертикальном положении, усиливается к утру. Однако провоцировать данный симптом могут и иные факторы, которые также спровоцировали его бы и при других заболеваниях: прием алкоголя, скачок АД и т.п.
Объективизация наличия головокружения вследствие нарушения венозного оттока сложна. У пациентов проверяется точность при выполнении коррдинаторных проб, проводят пробу Ромберга, проверяют нистагм стоя и, затем, в положении лежа. Усиление нистагма лежа тоже может указывать на нарушения венозного оттока.
Головокружение при венозной энцефалопатии не несет никакой угрозы жизни. Как правило, проводимое лечение быстро купирует данный симптом
Виды
Врожденная энцефалопатия может быть следствием таких причин, как:
- генный сбой;
- инфицирование женщины во время беременности;
- прием женщиной противопоказанных лекарственных препаратов во время беременности;
- употребление женщиной алкоголя, табака, наркотических средств во время беременности;
- длительное нахождение ребенка в зеленых околоплодных водах;
- обвитие плода пуповиной;
- родовые травмы.
Приобретенная энцефалопатия может возникнуть как из-за травм, так и в результате хронических заболеваний.
Кроме того, выделяют такие частные случаи нарушения мозгового кровообращения, как перивентрикулярная лейкоэнцефалопатия и венозная энцефалопатия с двухсторонней пирамидной недостаточностью.
В первом случае из-за длительного кислородного голодания белое вещество мозга начинает отмирать. Такая патология, по мнению врачей, является наиболее вероятной причиной ДЦП у новорожденных детей.
Энцефалопатия головного мозга у пожилых
С возрастом кровообращение головного мозга нарушается, что приводит к разрушению его структуры.
Во втором случае происходит поражение нервных волокон и коры мозга, при этом моторная функция человека нарушается, а это, в свою очередь, приводит к параличу.
Заболевание проходит 3 стадии — компенсация (болезнь себя практически не проявляет), субкомпенсация (клинические симптомы постепенно нарастают, а состояние ухудшается) и декомпенсация (функционирование органа нарушено), на каждой из которых симптомы добавляются и усиливаются. На последней стадии патология необратима.
Лечение венозной энцефалопатии
Для начала хочется отметить группы препаратов, которые лучше не использовать при венозной энцефалопатии, так как они могут вызвать ухудшение самочувствия. К ним следует отнести антигипертензивные препараты группы блокаторов кальциевых каналов, нитроглицерин, никотиновую кислоту. Эти препараты, вызывая дилатацию вен, лишь ухудшают причины, приведшие к патологическому состоянию.
Препаратами выбора при венозной энцефалопатии служат венотоники, как для внутривенного введения (L-лизина-эсцитат она же соль конского каштана эсцина и аминокислоты), так и для приема внутрь, к ним относят Антистакс, Троксевазин, Детралекс, Флебодиа. Автор сайта предпочитает назначать Детралекс, хотя выбор препарата – прерогатива лечащего врача.
В дополнение используют вазоактивные препараты (Танакан, Кавинтон, Трентал), метаболические средства (Мексидол), специфические диуретики, снижающие уровень внутричерепного давления (Диакарб, Маннитол). Симптоматически могут использоваться препараты бетагистина, НПВС (особенно при проблеме с шейным отделом позвоночника), миорелаксанты (позволяют снять спазм мышц позвоночника, препятствующих венозному оттоку).
Однако не стоит обходить и немедикаментозные способы лечения проблемы: ЛФК, соблюдение правильного образа жизни, ограничение провоцирующих факторов (алкоголь, работа внаклон и т.п.).
Венозная энцефалопатия при своевременной диагностике достаточно хорошо поддается терапии. Помните, Ваше здоровье – в Ваших руках, а помочь его восстановить могут врачи, важно лишь соблюдать все рекомендации. Будьте здоровы!
Причины
Привести к венозной энцефалопатии могут следующие заболевания:
- артериальная гипертензия (стойкое повышение артериального давления);
- гипотония;
- вегето-сосудистая дистония;
- гипертермия (повышение температуры тела человека вследствие различных внешних факторов);
- остеохондроз шейного отдела позвоночника;
- сахарный диабет;
- атеросклероз (повышенный уровень холестерина);
- заболевания сердца (ишемическая болезнь, аритмия, ревматоидный артрит);
- опухоль головного мозга;
- бактериальная интоксикация;
- цирроз и некроз (отмирание клеток) печени;
- тромбофлебит (сгущение крови и образование в венах тромбов).
Спровоцировать появление венозной энцефалопатии могут не только серьезные заболевания, но также черепно-мозговые травмы и многие неблагоприятные факторы:
- психологические нагрузки, стресс, депрессия;
- злоупотребление алкоголем, прием наркотических веществ, антидепрессантов;
- прием гормональных препаратов без консультации со специалистом;
- организма, связанная с работой на вредных производствах;
- малоподвижный образ жизни, ожирение;
- облучение организма вследствие радиации, частой рентгенографии или лучевой терапии.
В зоне риска может оказаться любой человек.
Результаты
Цефалгический синдром.
На визите начала лечения в основной группе выраженность головной боли по ВАШ соответствовала среднему уровню (43 мм). На фоне терапии L-лизина эсцинатом ее интенсивность статистически значимо уменьшилась почти в 2 раза, составив 26,5 мм (р=0,000; рис. 2А). В контрольной группе на визите начала лечения показатель интенсивности головной боли был несколько меньше, 38 мм, однако статистически значимая разница между группами отсутствовала (р=0,307). На визите 3 интенсивность головной боли статистически незначимо снизилась (р=0,909; рис. 2B). При этом после окончания лечения выраженность головной боли в группе пациентов, получавших L-лизина эсцинат, была статистически значимо меньше, чем в контрольной группе (р=0,0000). При проведении корреляционного анализа на визите 3 выявлена высокодостоверная корреляция с низким уровнем головной боли в группе пациентов, получивших L-лизина эсцинат (r=0,674; р=0,000), чего не отмечалось в контрольной группе.
Субъективные неврологические жалобы.
Как правило, пациенты с ХЦВБ предъявляют целый ряд жалоб, которые сложно стандартизировать, для этого нами была использована СШНР [12]. В основной группе пациентов на визите начала лечения оценка по СШНР (28 баллов) соответствовала умеренной интенсивности субъективных жалоб, на фоне терапии L-лизина эсцинатом отмечено умеренное уменьшение жалоб до 23,5 балла по СШНР (р=0,035; рис. 3А). В контрольной группе исходная оценка по СШНР составила 37 баллов что недостоверно превышало показатель в основной группе (р=0,72). По результатам лечения винпоцетином также отмечено статистически значимое улучшение показателя по СШНР до 26,5 балла (р=0,007; рис. 3В) в отсутствие отличий от показателя в основной группе (р=0,127).
Оценка двигательной активности.
Характерным симптомом цереброваскулярной патологии является нарушение ходьбы, вызванное разными причинами, включая заболевания опорно-двигательного аппарата, вестибулярные нарушения, постуральную фобическую неустойчивость и нарушения центрального генеза. Нередко данные причины оказывают комбинированное влияние и выделить главную практически невозможно. Тем не менее шкала Тинетти является удобным инструментом для оценки нарушений ходьбы вне зависимости от причины.
В группе пациентов, получавших L-лизина эсцинат, на визите начала лечения суммарная клиническая оценка была равна 25 баллам, что соответствовало умеренным нарушениям ходьбы. На фоне проведенной терапии отмечено статистически значимое улучшение ходьбы, медиана показателя при этом составила 36 баллов (р=0,000), указывая на легкие нарушения (рис. 4А). У пациентов контрольной группы исходная суммарная клиническая оценка составила 24 балла, на фоне лечения выросла до 31,5 балла (р=0,000; рис. 4В). Межгрупповой анализ выявил, что на визите скрининга группы статистически значимо не различались, а вот на фоне терапии у пациентов, получавших L-лизина эсцинат, нарушения общей двигательной активности стали достоверно менее выраженными (р=0,000). Также в основной группе на визите окончания лечения выявлялась отрицательная корреляционная связь с оценкой по шкале Тинетти, что указывало на более благоприятное влияние терапии (r=-0,563; р=0,000).
Оценка эмоциональных нарушений и астенических расстройств.
У пациентов обеих групп на визите скрининга согласно оценке по шкале HADS — 5,5 (3,0; 6,5) и 6,0 (2,5; 7,0) балла в основной и контрольной группах соответственно — депрессия отсутствовала. При этом тревога достигала субклинически выраженного уровня — в основной группе 9,5 (6,5; 10,0) балла, в контрольной — 9 (7,0; 10,5) баллов (p>0,05). После окончания терапии уровень депрессии в группах не изменился, а оценка выраженности тревоги указывала на ее отсутствие: в основной группе 6 (4,0; 7,5) баллов, в контрольной — 5,5 (3,5; 7,0) балла (p>0,05).
Исходная оценка по модифицированной шкале астении MFI-20 на визите скрининга в обеих группах соответствовала выраженной астении (табл. 1).
После завершения курса лечения в основной группе медиана суммарной клинической оценки по шкале MFI-20 составила 49,0 (44,0; 56,0) балла, а в контрольной — 50,0 (46,0; 54,0) при отсутствии статистически значимых различий между группами (р=0,564). Отмечено статистически значимое уменьшение выраженности астенического синдрома на фоне лечения как L-лизина эсцинатом (р=0,031), так и винпоцетином (р=0,038).
Оценка офтальмологических показателей.
Ни у одного пациента не было выявлено застойных явлений на глазном дне. У 2 пациентов основной группы и у 1 — контрольной наблюдалась стушеванность дисков зрительных нервов. Следует отметить, что у этих пациентов отмечалось довольно выраженное течение артериальной гипертензии, с частыми кризами, высоким «рабочим» артериальным давлением и большим количеством принимаемых гипотензивных препаратов. Сужение сосудов артериального русла глазного дна выявлено у 24 пациентов основной группы и у 22 — контрольной. На фоне терапии в обеих группах отмечено незначительное уменьшение количества пациентов с указанным признаком, но статистически значимо группы не различались. В то же время выявленное до лечения расширение вен у 26 пациентов основной группы и 28 пациентов контрольной группы к концу лечения сохранилось у 12 (р=0,000) и 24 (р=0,254) пациентов соответственно, что свидетельствует о выраженном венотоническом эффекте L-лизина эсцината.
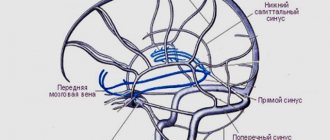
Оценка ультразвуковых показателей венозного церебрального кровотока.
Как правило, при оценке церебральной венозной гемодинамики определяются следующие показатели: скорость кровотока по тем или иным венам и их диаметры [15, 16].
На фоне лечения в обеих группах отмечено статистически значимое изменение скорости кровотока почти по всем исследуемым венам. Так, в основной группе пациентов, получавших терапию L-лизина эсцинатом, статистически значимо снизилась скорость кровотока по венам Розенталя, угловым венам глаза и позвоночным венам. Эти изменения свидетельствуют о перераспределении церебрального венозного кровотока, возможно, о включении каких-либо дополнительных путей оттока венозной крови (табл. 2). В контрольной группе также отмечено некоторое снижение скорости кровотока по венам Розенталя и позвоночным венам, менее выраженное, чем в основной группе. Скорость по луковицам яремных вен была достаточно высокой на обоих визитах и на фоне проведенной терапии никак не изменилась, что вполне объяснимо: как уже было отмечено выше, основной отток в горизонтальном положении осуществляется именно по яремным венам, кроме того, луковицы представляют собой сосуды достаточно большого диаметра, и это влияет на скорость кровотока. При проведении корреляционного анализа выявлено, что нормализация скорости кровотока по венам Розенталя и по угловым венам глаза была связана с группой пациентов, получавших L-лизина эсцинат (r=-0,340; р=0,008) и (r=-0,552; р=0,000).
Следует отметить, что значимых нежелательных реакций в ходе настоящей работы не зарегистрировано: у 4 пациентов основной группы отмечалась локальная реакция в виде жжения и покраснения по ходу вены, в которую проводилась инфузия; у 6 пациентов контрольной группы зафиксировано умеренное снижение артериального давления, не потребовавшее отмены терапии.