Медицинская информация достоверна Проверял Еремин Алексей Валентинович
Гиперсомния – одна из разновидностей нарушения сна. Характеризуется постоянной сонливостью на протяжении дня, когда организм должен бодрствовать. При этом такое состояние не объясняется затрудненным процессом засыпания или недостаточным временем ночного сна. В Клинике доктора Исаева проводится лечение гиперсомнии медикаментозными и немедикаментозными методами. Записаться на прием к врачу вы можете по телефону горячей линии. Доступна услуга вызова психиатра на дом для экспресс-осмотра и диагностики.
Общие сведения о заболевании
Длительность сна у психически и физически здорового человека составляет от 5 до 12 часов. Это индивидуальный показатель, зависящий от разных факторов. Одному достаточно 5-6 часов, чтобы наутро чувствовать себя бодрым и отдохнувшим, другому – не менее 8 часов. В процессе диагностики патологического состояния врач поинтересуется, как человек себя чувствовал до момента возникновения нарушения. Возможно, это состояние обусловлено бессонницей, связанной со стрессом или сложившимися жизненными обстоятельствами.
Профилактика
С точностью предугадать, когда начнется приступ, нельзя, каждый случай индивидуален. Можно только в некоторой степени облегчить их течение.
Здесь важно выполнение нескольких условий, от которых зависит качественный сон и легкое пробуждение:
- ночной сон длится 8-9 часов. 8 часов – минимальное время сна; 9 – максимальное;
- в режиме дня присутствует короткий дневной сон продолжительностью 35-40 минут;
- в вечернее время исключаются занятия, требующие физической или мозговой активности;
- перед вечерним сном не употребляются возбуждающие напитки, алкоголь, черный шоколад, любая, слишком тяжелая пища.
С синдромом спящей красавицы можно научиться жить. Со временем симптомы затихают, марш болезни прекращается.
Во всех известных и описанных в литературе случаях синдром спящей красавицы проходил самостоятельно.
Классификация гиперсомнии
Специалисты определяют две основные группы заболевания. По частоте проявления гиперсомния бывает эпизодической и постоянной. И в первом, и во втором случае причины расстройства разные. В зависимости от этиологии выделяют несколько видов патологии:
- Летаргическая.
Может длиться очень долго, минимальное время пребывания человека в этом состоянии – 24 часа. Развивается на фоне нарушения ретикулярной формации мозга или летаргического энцефалита. По внешним признакам похоже, что человек просто находится в глубоком сне. На физиологическом уровне это проявляется следующим образом – отсутствие реакции на звук, свет, прикосновение к любой части тела. Метаболизм замедляется, кожа становится холодной и бледной, пульс не прощупывается. В таком состоянии не происходит выделение естественных биологических жидкостей, у человека отсутствует потребность в еде и питье. Летаргия – очень опасное состояние, в былые времена таких больных часто хоронили заживо. Установить, что они находятся в состоянии сна было практически невозожно.
- Истерическая.
Является своеобразной реакцией организма на психологическую травму. Насильственная попытка открыть глаза больного встречает сопротивление, зрачок реагирует на изменение светового потока. Разбудить такого человека невозможно, чувствительность его кожи снижается. Показатели артериального давления соответствуют норме, наблюдается повышенный мышечный тонус. Присутствует потливость рук и ног, учащенное сердцебиение. При диагностике с помощью аппарата ЭЭГ проявляются все признаки бодрствования.
- Ятрогенная.
Этот тип сонливости возникает, если принимать определенные группы лекарственных средств. Обычно в инструкции по их применению данный риск прописан. Следует внимательно относиться прочтению рекомендаций и указанных в них рисков.
- Психофизиологическая.
Разновидность гиперсомнии возникает по причине регулярного недосыпания или хронического стресса. Обычно проявляется в возрасте от 15 до 30 лет, когда социальная и профессиональная активность увеличена. Может сопровождаться блужданием, кратковременной потерей памяти, непроизвольным продолжением движений. Такое состояние длится не более нескольких секунд. Дневной сон приносит небольшое облегчение, однако пациент не чувствует себя бодрым и отдохнувшим.
- Посттравматическая.
Эта патология развивается после черепно-мозговой травмы. Ушиб, удар или падение с высоты становятся катализатором изменений психики.
- Лекарственная.
Состояние хронического недосыпания возникает на фоне злоупотребления медицинскими препаратами, обладающими седативным или успокаивающим действием.
- Психопатическая.
Патология развивается на фоне различных психических нарушений. Терапия таких расстройств должна быть комплексной, учитывая клиническую картину.
Cон является важной частью жизни и здоровья человека. Его нарушения часто сопровождают соматические и неврологические заболевания, существенно ухудшая качество жизни человека.
Помимо частых расстройств сна, таких как изменения его продолжительности, нарушения засыпания и т. п., в клинической практике встречаются и редкие варианты нарушений сна. В нашей статье представлен клинический случай гиперсомнии — синдром Кляйне—Левина (СКЛ).
Гиперсомния — психосоматическое явление, влияющее на психическое состояние человека, его мышление, интеллект, эмоционально-волевую сферу [1].
В современной классификации нарушений сна (ICSD-3ed, 2014) раздел гиперсомний включает следующие заболевания [2]:
— нарколепсия первого типа;
— нарколепсия второго типа;
— идиопатическая гиперсомния;
— СКЛ;
— вторичная гиперсомния; гиперсомния при приеме лекарственных или других препаратов; гиперсомния при психических расстройствах;
— синдром недостаточного сна.
Как видно из представленной классификации, выделяют большую группу гиперсомний центрального генеза: нарколепсии первого и второго типа, идиопатическую гиперсомнию и СКЛ. Сонливость при остальных нозологиях в большей степени носит вторичный характер.
СКЛ имеет также такие названия, как синдром «периодической спячки», синдром периодической гиперсомнии, синдром спящей красавицы. Он характеризуется приступами сна, продолжающимися часами или днями, с императивным началом и трудностью пробуждения [3].
Первое клиническое описание рассматриваемого синдрома было сделано в 1862 г. Brierre de Boismont, наблюдавшим мальчика с рецидивирующими эпизодами сна, после которых он громко пел, играл, а также имел повышенный аппетит. W. Kleine в 1925 г. проанализировал 9 случаев приступов «периодической спячки» в сочетании с эндокринными и психопатологическими расстройствами [4]. М. Lеvin в 1929 и 1936 гг. наблюдал 10 пациентов, у которых «периодическая спячка» сочеталась с булимией, и предложил выделить этот синдром в качестве самостоятельной нозологической единицы [5]. Британский невролог М. Critchley рассмотрел 15 ранее опубликованных случаев, добавил 11 случаев из своих наблюдений, акцентируя внимание на молодых морских пехотинцах в британском Королевском флоте, где он служил во время Второй мировой войны. В 1942 г. М. Critchley предложил эпоним данного состояния — синдром Кляйне—Левина [6]. В дальнейшем были установлены диагностические критерии СКЛ и внесены изменения в Международную классификацию расстройств сна [7].
Точное распространение СКЛ неизвестно в связи с тем, что данный синдром является редким заболеванием и не во всех случаях правильно диагностируется. По данным разных авторов, частота встречаемости СКЛ составляет 1—2 случая на 1 млн. Исследователи [8] провели анализ публикаций по СКЛ в PubMed за период с 1962 по 2004 г. и нашли 186 случаев этого заболевания. Представленные случаи СКЛ были зарегистрированы по всему миру, но в западных странах их частота была больше. В Израиле, а также среди американских и европейских евреев, была зарегистрирована 1/6 пациентов с СКЛ [9]. Было также установлено [8], что мужчины чаще женщин страдают СКЛ (2:1), и заболевание дебютирует в основном в подростковом периоде. По данным одного из метаанализов [10], средний возраст начала заболевания составлял 15 лет (диапазон 4 года—80 лет), в 81% случаев СКЛ начинается во второй декаде жизни. Провоцирующими факторами СКЛ являются осенний (31,1%) или зимний (31,1%) периоды с пиком заболевания в декабре (14,8%). Большинство пациентов (89%) связали дебют СКЛ с простудными заболеваниями, употреблением алкоголя (23%), депривацией сна (22%), стрессом (20%), физическими нагрузками (19%), путешествиями (10%), черепно-мозговой травмой (9%), а также с использованием марихуаны (6%) [8].
Этиология синдрома до конца не изучена. Некоторые исследователи связывают СКЛ с нейроэндокринными нарушениями. Допускают также, что его причинами могут быть вирусный или постинфекционный аутоиммунный энцефалит с преимущественным поражением гипоталамуса. В пользу аутоиммунной теории свидетельствует идентификация лейкоцитарного антигена (англ.:
Human Leucocyte Antigens, HLA) DQB1*0602 [11]. Большое значение в патогенезе заболевания придается также роли некоторых нейропептидов (орексин, нейропептид Y, лептины). Последние исследования связывают развитие СКЛ с апоптозом орексиновых (гипокретиновых) нейронов, что снижает способность к пробуждению и сокращает фазу REM-сна [12, 13]. Орексины (гипокретины) — это группа нейропептидов, синтезирующихся нейронами латерального гипоталамуса, аксоны которых достигают практически всех участков мозга. Основной их функцией является поддержание состояния бодрствования. Недостаток орексина приводит к нарколепсии. Орексинпродуцирующие нейроны регулируют активность нейронов, продуцирующих моноамины по типу реципрокной связи. Моноамины возбуждают таламус и кору больших полушарий, поддерживая состояние бодрствования. В состоянии сна происходит постоянное ингибирование орексиновых нейронов вентролатеральным ядром преоптической области.
В настоящее время приняты следующие критерии диагностики СКЛ [14]:
A. У пациента случалось не менее 2 повторяющихся эпизодов избыточной сонливости и удлинения сна, каждый из которых продолжался от 2 дней до 5 нед.
B. Эти эпизоды обычно случаются чаще 1 раза в год и по меньшей мере 1 раз в течение 18 мес.
C. Между этими эпизодами пациент имеет нормальные когнитивные функции, поведение, настроение и уровень бодрости.
D. Во время эпизода имеет место одно из следующих расстройств:
1. Нарушение когнитивных функций.
2. Нарушение восприятия.
3. Расстройство приема пищи (анорексия или гиперфагия).
4. Расторможенное поведение (такое, например, как гиперсексуальность).
E. Гиперсомния и сопутствующие ей симптомы не объясняются наличием другого расстройства сна, другим соматическим, неврологическим или психическим (в особенности биполярным аффективным расстройством) заболеванием либо использованием лекарственных или других препаратов.
При полисомнографическом мониторинге во время эпизода заболевания могут быть установлены следующие особенности: высокая эффективность сна; снижение продолжительности 3-й и 4-й фаз сна; снижение задержки фазы сна (основной период сна запаздывает по отношению к желаемому времени, что приводит к сложностям с засыпанием или пробуждением в желаемое время) и периода REM-латентности; при множественном тесте латенции ко сну (англ.:
multiple sleep latency test, MSLT) со средним временем ожидания сна менее чем 10 мин может быть оценена биологическая потребность во сне, т. е. та продолжительность сна, которая необходима организму на данный момент. Это серия из 4—5 коротких попыток уснуть в дневное время, разделенных между собой 2-часовым интервалом с началом через 2 ч после утреннего пробуждения. Определяются средняя латенция ко сну (усредненное время каждой попытки уснуть от начала до наступления сна), а также отсутствие или наличие периода начала REM-сна (от начала любой стадии сна до начала REM-сна). Средняя латенция ко сну менее 10 мин является патологической и условно соответствует гиперсомнии средней тяжести (латенция ко сну 5—10 мин) и тяжелой гиперсомнии (латенция ко сну менее 5 мин).
Пациенты с СКЛ имеют изменения на электроэнцефалограмме (ЭЭГ) в виде неспецифического диффузного замедления фоновой активности до 7—8 Гц, реже регистрируются низкочастотные высокоамплитудные волны (дельта или тета) билатерально в височных или височно-теменных участках. Иногда отмечаются изолированные разряды спайков, произвольные фотопароксизмальные реакции и острые волны [15, 16].
При однофотонной эмиссионной компьютерной томографии возможно определение значительной гипоперфузии в области гипоталамуса, таламуса и базальных ганглиев [17].
В Международной классификации болезней 10-го пересмотра СКЛ рассматривается как заболевание органического происхождения и классифицируется в главе VI «Болезни нервной системы» (G47.8).
Нами на базе неврологического отделения клиники Башкирского государственного медицинского университета был проведен скрининг пациентов с целью выявления распространенности нарушений сна. Исследование носило одномоментный проспективный характер. С помощью специальной анкеты были опрошены 42 пациента (30 мужчин и 12 женщин) в возрасте от 29 до 59 лет (средний возраст 45,9±1,5 года). По результатам анкетирования выяснилось, что 23 (55%) опрошенных отмечали нарушения, связанные с засыпанием и поддержанием сна, 6 (14%) — имели избыточную сонливость, синдром апноэ сна зафиксирован у 1 пациента, не имели проблем со сном 12 (30%) пациентов. Полученные данные указывают на то, что у подавляющего большинства пациентов неврологического отделения имелись те или иные нарушения сна. Среди них имелся и случай СКЛ, который описан далее.
Больной Ф.
, 22 лет, поступил на лечение в неврологическое отделение клиники Башкирского государственного медицинского университета по направлению психиатра. До этого он был направлен в стационарное отделение Республиканского клинического психотерапевтического центра с диагнозом депрессии. Со слов матери и из сопроводительной документации известно, что наследственность не отягощена. Родился от второй беременности, без осложнений. Рос и развивался в соответствии с возрастом. В школу пошел с 7 лет, учился хорошо. Из перенесенных заболеваний были отмечены только простудные. В настоящее время работает программистом. Проживает с родителями.
Страдает эпизодами внезапно возникающей сонливости с 14 лет, когда впервые на фоне перенесенного острого респираторного вирусного заболевания стал замечать резко возникающую сонливость в течение дня, которая не позволяла заниматься повседневной деятельностью. Средняя продолжительность эпизода сонливости 10 дней. Частота эпизодов 2 раза в год. В целом все периоды повышенной сонливости протекали стереотипно. За несколько дней до развития засыпания пациент ощущал общую слабость, становился малообщительным. Неоднократно обращались к неврологам и лечились в стационарах соматического профиля, иногда самостоятельно, в периоды сонливости, принимал вазоактивные средства, однако средняя продолжительность сонливости не изменялась. Со слов родственников, при попытке разбудить пациента наблюдались эпизоды раздражительности. Неоднократно проходил лечение в психоневрологическом отделении с тревожно-депрессивным синдромом.
При обследовании установлено, что пациент имеет нормальные массу тела (индекс массы тела 24,2), рост, пропорциональное соотношение частей тела. В соматическом статусе патологии не выявлено.
Психический статус: в собственной личности ориентирован. В месте нахождения и времени ориентирован частично. Внешне опрятен. В поведении упорядочен. Контакт с больным малопродуктивен. На вопросы отвечает с трудом, без желания, проявляет пассивный негативизм — отворачивается и засыпает. При активизации (многократное повторение вопроса, побуждение к действию) встает, может выполнить задания: ответить на вопрос, поесть, сходить в туалет. Мышление в замедленном темпе. Внимание рассеянное. Проверить интеллектуально-мнестические функции не представляется возможным в силу состояния пациента. Суицидальные намерения отрицает. Критика к состоянию снижена.
Больной был обследован психиатром дважды, и до эпизода гиперсомнии признаков психических заболеваний выявлено не было, что соответствовало критериям диагностики СКЛ: гиперсомния не связана с другими медицинскими или психическими расстройствами, такими как эпилепсия или депрессия [14].
Синдром обструктивного апноэ во сне был исключен, так как во время сна у пациента не отмечалось храпа и/или полного или временного нарушения/прекращения респираторного потока воздуха; дневная сонливость преобладала только 2 раза в год, что характерно для СКЛ.
В неврологическом статусе очагового неврологического дефицита также не выявлено.
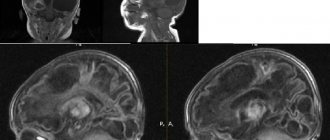
При общепринятых клинико-лабораторных обследованиях отклонений от нормы установлено не было. Магнитно-резонансная томограмма головного мозга (мощность аппарата 1,5 Т) была также в пределах нормы. На ЭЭГ отмечены незначительные изменения в виде неспецифического диффузного замедления фоновой активности до 7—8 Гц, что согласуется с данными соответствующей литературы [15].
За время пребывания в стационаре пациент находился преимущественно во сне (более 90—95% времени суток), кожные покровы в это время были физиологической окраски, ровное дыхание, пульс 67 уд/мин, артериальное давление 110/70 мм рт.ст. Пациент периодически пробуждался для отправления физиологических надобностей, мог проснуться для того, чтобы поесть. При этом родственники и медицинский персонал отмечали повышенный аппетит. Никаких других видов деятельности не совершал, интересов и желаний не высказывал. В эпизоды пробуждения, например для приема пищи, мог контактировать, односложно отвечая на вопросы. Отмечался однократный эпизод поведенческого расстройства гиперсексуального характера.
По результатам проведенного наблюдения и обследования у пациента был диагностирован СКЛ. Через 10 дней от начала эпизода гиперсомнии пациент полностью пробудился. Большую часть периода гиперсомнии он амнезировал, в связи с чем пытался уточнить детали своих действий в то время.
Таким образом, у пациента были выявлены повторяющиеся эпизоды гиперсомнии в сочетании с булимией, амнезией, однократным эпизодом гиперсексуального характера. Установлено, что данные пароксизмы не имели связи с другими заболеваниями. Как указывалось выше, у больного был диагностирован СКЛ.
Специфического лечения СКЛ не разработано. В представленных в литературе случаях применение пациентами с СКЛ препаратов различных групп в целом оказалось неэффективным. В большинстве случаев СКЛ имеет доброкачественное течение со спонтанным исчезновением гиперсомнии, хотя описаны единичные случаи болезни длительностью до 18 лет [16, 17].
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Сведения об авторах
cведения об авторах:
Ахмадеева Л
.
Р
. — e-mail; https://orcid.org/0000-0002-1177-6424
Деревянко Х
.
П
. — e-mail
Как цитировать:
Ахмадеева Л.Р., Деревянко Х.П. Расстройства сна в неврологическом стационаре и синдром Кляйне—Левина. Журнал неврологии и психиатрии им. С.С. Корсакова
. 2019;119(7):83-86. https://doi.org/10.17116/jnevro201911907183
Автор, ответственный за переписку:
Деревянко Христина Петровна — e-mail
Причины гиперсомнии и факторы риска
Распространенная группа предпосылок развития данного заболевания – дисфункции центральной нервной системы. В некоторых случаях явные неврологические нарушения являются вторичными, за ними стоят болезни психической сферы.
Такое состояние нередко возникает у здоровых людей, как ответная реакция на психоэмоциональное напряжение или воздействие сильного стрессового фактора. Часто пациенты на приеме у врача могут озвучить причинно-следственную связь между их заболеванием и предшествующим психотравмирующим событием.
Среди наиболее частых причин гиперсомнии выделяют:
- хронические заболевания сердечно-сосудистой или эндокринной системы (гипотиреоз, сахарный диабет, гипертония);
- черепно-мозговые травмы;
- злокачественные образования в головном мозге;
- неврастения, деперсонализация, шизофрения, диссоциальное расстройство личности и другие психические расстройства;
- нарушения мозгового кровообращения в острой фазе;
- сбой механизмов регуляции сна и бодрствования;
- как побочный эффект от воздействия некоторых лекарств;
- сильный стресс (резкая смена жизненного сценария, военные действия, стихийные бедствия, угрожающие жизни;
- расстройство функционирования гипоталамуса;
- нарушение баланса нейромедиаторов;
- заболевания тканей головного мозга, вызванные вирусами или бактериями (менингит, энцефалит).
У пациента могут наблюдаться панические атаки, их причина – страх приближения очередного приступа.
Синдром Ярхо-Левина. Симптомы и проявления
Синдром Ярхо-Левина характеризуется множественными деформациями скелета, слиянием и / или недоразвитостью позвонков, маленькими, уродливыми или отсутствующими ребрами и маленькой грудной полостью, следовательно, ребенок имеет высокий риск развития повторных и тяжелых инфекций легких (пневмония). В результате таких проблем развития, шея и туловище будут короткими, это может привести к карликовости. Пальцы, как правило, перепончатые.
Кроме того, у детей с этим синдромом могут иметься и другие проявления: широкий лоб, широкий носовой мост, антеверсии ноздрей и выступающий затылок. Иногда, вздутие желудка и таза может произойти из-за обструкции мочевого пузыря. Неопустившееся яички, отсутствие внешних половых органов, двойная матка, анальная атрезия и дефекты развития головного мозга, также могут присутствовать.
Синдромы гиперсомнии
Специалисты выделяют несколько разновидностей заболевания, которые отличаются по клиническим признакам.
Нарколепсия
У пациента возникает непреодолимое желание заснуть, при этом неважно, в каком месте это происходит. Это может быть кафе, магазин, кабинет на работе, спортзал. Расстройство характеризуется приступообразным характером. Больной погружается в кратковременный сон, не успевая принять удобную позу.
По мере развития патологии он может чувствовать первые признаки наступающего приступа. Это поможет ему подготовиться – принять соответствующее положение тела или найти подходящее место. Ситуация усложняется, если у пациента возникают галлюцинации. Кратковременные видения имеют место во время засыпания и в момент полного пробуждения. У человека с гиперсомнией возникает состояние каталепсии. В течение нескольких минут после пробуждения наблюдается повышенный тонус всех мышц. Больной не может пошевелить ни рукой, ни ногой.
Синдром Клейне-Левина
Человек постоянно хочет спать, может отходить ко сну в любом месте. При этом вторичным расстройством является булимия. Больной перед приступом начинает есть все подряд в больших количествах. Он не может остановиться, а насильственная попытка забрать у него еду ни к чему не приводит. Тонус мышц повышается, человек становится очень сильным и активно сопротивляется. Это нарушение обычно диагностируется у пациентов молодого возраста.
Перед наступлением приступа наблюдается длительная бессонница или сильное психомоторное возбуждение. Длительность такого состояния – от нескольких дней до 2-3 недель. Пробуждается человек самостоятельно, при этом испытывает растерянность. Он не всегда понимает, что с ним произошло. Если будить его принудительно, может демонстрировать проявления агрессии.
Пиквикский синдром
Это еще одна форма гиперсомнии, которая характеризуется сочетанием нескольких нарушений. Кроме постоянного желания уснуть, наблюдается нарушение дыхания, также у таких пациентов диагностируется ожирение. Оно возникает на фоне бесконтрольного приема пищи в больших объемах. Даже если ночной сон длится не менее 8 часов, человек на утро чувствует себя опустошенным и разбитым. Для него характерна постоянная головная боль.
Синдром сонного опьянения
После того, как больной внезапно уснул, он просыпается и чувствует себя очень плохо. В первые 15 минут после пробуждения возможны признаки спутанности сознания. Такое состояние может длиться до 2 часов.
Как проявляется
Заболеванию подвержены представители любой расы и любой национальности. При этом наибольшее количество случаев было зафиксировано среди ашкеназов.
Синдром спящей красавицы – болезнь молодых. Проявляется в пубертатном возрасте и чаще всего наблюдается у мальчиков подростков 12-16-ти лет. У девочек проявляется реже и связывается со скачками уровня прогестерона.
С завершением гормональной перестройки организма все симптомы, как правило, исчезают. Как правило, потому, что был зарегистрирован случай заболевания длившийся 18 лет.
Сон может длиться 16, 18, 20 часов. Наибольшая его продолжительность составила 6 недель. Не установлена периодичность эпизодов сонливости. Приступы могут следовать один за другим, могут отстоять друг от друга на недели и месяцы.
По окончании эпизода сна человека настигает приступ обжорства. Аппетит после пробуждения неукротим, больной ест все, что «попадется под руку» в неограниченном количестве. В этот момент нет вкусовых предпочтений, поглощаются даже те продукты, которые раньше вызывали стойкое отвращение.
При всем том, поедание пищи в гигантских объемах не приносит ни удовлетворения от ее вкуса, ни чувства насыщения. Больше того, иногда в ход идут совсем уж несъедобные объекты.
Попытки разбудить человека не приносят успеха. Если все же пациента удается насильственно вывести из состояния сна, по пробуждении он становится гневливым и агрессивным.
В таком состоянии больной ругается, оскорбляет близких, но существенного физического вреда принести не может из-за постоянного чувства усталости и слабости.
В период «сон-бодрствование» у пациента отмечается неясность и спутанность сознания, отсутствует логичность мышления, наблюдается дезориентация в пространстве и времени.
Помимо прочих расстройств возникает амнезия на недавние события, прочно усвоенная информация либо полностью стирается из памяти, либо воспроизводится с большим трудом.
У части больных в промежуток времени между сном и бодрствованием появляются стойкие зрительные и слуховые галлюцинации.
Как правило, человека преследуют идеи, что его хотят убить, отравить, нанести физический вред. Все окружающие воспринимаются как враги.
Больной становится недоверчивым и подозрительным по отношению к самым близким людям.
Специфическое проявление заболевание чувствительность к незначительным раздражителям. Во время бодрствования шум за окном, громкий разговор, слишком резкий и яркий свет вызывают недовольство и агрессию.
У мужчин, страдающих синдромом Клейне-Левина может наблюдаться расстройство сексуального поведения. Отмечены случаи гиперсексуальности и сексуальных домогательств.
Во время стихания симптомов все когнитивные способности полностью восстанавливаются. И психически и физически люди выглядят полностью здоровыми, и могут вести совершенно обычную жизнь.
Диагностика гиперсомнии
Пациенты не всегда осознают, что у них есть проблемы со здоровьем. Они не могут объективно оценить, что именно происходит, какая разновидность заболевания присуща им по проявляемым симптомам. Специалисты применяют следующие методы диагностики:
- Стэндфордская шкала сонливости.
- Тест латенции сна.
- Оценка физического состояния (наличие сопутствующих заболеваний).
- Исследование качественных и количественных показателей сна с помощью специального оборудования.
В некоторых случаях требуется консультация психотерапевта. Это актуально, если пациент перенес психотравмирующую ситуацию или имеет любой другой негативный опыт, который стал причиной нарушения сна.
Методы диагностики
Диагностикой и лечением данного синдрома занимается врач-невролог, но может потребоваться консультация психотерапевта, эндокринолога, сомнолога, инфекциониста, других специалистов.
Дифференцировать с булимией можно по наличию приступов патологического сна, характеру эмоционально-психических симптомов.
Кроме булимии, необходимо отличать синдром от эпилепсии, нарколепсии, депрессии, летаргического энцефалита.
Диагностировать недуг не сложно, проанализировав клиническую картину. Проходить многочисленные обследования не требуется. В некоторых случаях доктор может назначить:
- Полисомнографию;
- ПЭК-КТ головного мозга;
- электроэнцефалографию;
- запись на полиграфе для позитронно-эмиссионного сканирования мозга.
Лечение гиперсомнии в Москве
Гиперсомния – это отдельный диагноз. Необходимо провести тщательное обследование пациента, чтобы не спутать его с депрессивным состоянием, астенией или хронической усталостью. Дополнительно может быть назначена консультация невролога, офтальмолога, эндокринолога, гастроэнтеролога, кардиолога. Диагноз ставят в случае, если признаки заболевания являются устойчивыми и наблюдаются минимум один месяц.
Лечение гиперсомнии в Москве в Клинике доктора Исаева проводится комплексно. Применяются лекарственные препараты специфического спектра действия, направленные на устранение симптоматики, нормализацию режима сна и бодрствования. Медикаментозная терапия включает в себя следующие лекарства:
- антибиотики – если заболевание возникло по причине попадания в организм вирусов или инфекций;
- препараты, восстанавливающие баланс нейромедиаторов головного мозга;
- ноотропные вещества – назначают при наличии органических патологий с целью улучшения работы мозга;
- лекарства, направленные на коррекцию эндокринных, соматических и онкологических заболеваний;
- психостимуляторы – медикаменты, устраняющие повышенную сонливость в дневное время;
- антидепрессанты – их применение оправдано при наличии симптомов каталепсии и хронической депрессии;
- седативные средства, успокаивающие нервную систему;
- иммуностимуляторы – эти препараты пробуждают внутренние резервы организма, улучшают работу всех систем;
- витамины – назначаются в качестве поддерживающей терапии.
Употребление любых медикаментов должно производиться только под наблюдением врача. Он учитывает состояние больного и проводит коррекцию дозировки активных веществ. Имеет значение разновидность, продолжительность и частота приступов гиперсомнии.
Лечение этого заболевания без использования лекарств также возможно. Это актуально в случае, если причиной развития патологии стала психотравма. Индивидуальные сеансы с психологом направлены на обучение пациентов следующем навыкам:
- противостояние стрессовым факторам, независимо от их интенсивности;
- управление негативными эмоциями;
- общение с окружающими без конфликтов;
- конструктивное решение проблем;
- снятие мышечного и эмоционального напряжения с помощью живописи, музыки, других приемов.
Важно соблюдать режим сна, ночной отдых должен длиться не менее 8 часов. Желательно просыпаться и ложиться в одно и тоже время, превращая вечерний отход ко сну в своеобразный ритуал. За 2 часа до отхода ко сну не рекомендуется смотреть телевизор, пользоваться мобильным телефоном или компьютером.
Избавление от вредных привычек – первостепенная задача больного, страдающего гиперсомнией. Приветствуются умеренная физическая активность, занятия спортом, исключающие переутомление организма.
Прогноз после лечения
Грамотно подобранные препараты и методы медикаментозной терапии помогают избавиться от этого заболевания. В большинстве случаев прогноз благоприятный, по окончанию курса пациент чувствует себя хорошо. Он полноценно высыпается ночью и не испытывает сонливости в дневное время.
Важно вовремя обратиться к врачу, так как эта болезнь имеет несколько неблагоприятных последствий:
- усугубление хронических заболеваний;
- нарушение адаптации в обществе;
- снижение работоспособности;
- ухудшение социальных взаимодействий, в том числе и профессиональных.
Лечение
В силу того, что причины и механизмы развития СКЛ неизвестны, не существует и протокола лечения. Речь может идти только о симптоматической и паллиативной (поддерживающей) терапии и психологической помощи.
Психологическое лечение
Методы психологического лечения действенны при легких формах заболевания, они не только позволяют сократить периоды сонливости, но и поддержать пациента:
- Психоанализ. Давно и широко используемая практика, основанная на теории и учении Фрейда о сочетании сознательного и бессознательного, о тайных сексуальных желаниях и скрытых переживаниях. Психотерапевт предлагает больному высказать все, что мучает или когда-то мучало его. В таких откровенных беседах пациент делится всем сокровенным, скрытым даже от близких людей. Анализ скрытых переживаний позволяет выявить первопричину заболевания.
- Арт-терапия. Лечение творчеством. Очень хорошо зарекомендовало в лечении детей. Сюда входят рисование, лепка, куклотерапия, когда психоэмоциональное состояние корректируется при помощи кукольного театра.
- Символдрама или сновидения наяву. Пациенту задается определенная тема-задача, некая жизненная ситуация из которой может быть найдено несколько выходов: трагический, драматический, оптимистический. Исходя из того, какой выход выбирает больной, становится ясным, нуждается ли он в психологической помощи.
Медикаментозная терапия
Прием медикаментов целесообразен в тяжелых случаях заболевания. В медицинской практике используются ноотропики, психостимуляторы, нормотимики:
- Психостимуляторы. Купируют приступы сонливости. Наиболее часто применяются медикаментозные средства кофеиновой группы.
- Препараты класса ноотропиков. Улучшают обменные процессы в тканях мозга, укрепляют память, стимулируют умственную деятельность, улучшают мозговое кровообращение.
- Нормотимики. Снижают раздражительность, купируют агрессивность и вспыльчивость, убирают чувство неприязни к окружающим. И, ко всему прочему, корректируют пару «сон-бодрствование». Самый широко используемый препарат этой группы – лития карбонат, оказывающий выраженное антипсихотическое действие.
При СКЛ легкой степени применение медикаментов нежелательно. Это обусловлено тем, что болезнь имеет тенденцию к естественному угасанию.
Использование ноотропиков и психостимуляторов принесет больше вреда, чем пользы из-за массы побочных эффектов.
Лечение гиперсомнии отзывы
Каждому пациенту важно обратиться к опытному специалисту. В нашей клинике созданы все условия для того, чтобы больные проходили курс лечения в комфортных условиях. Палаты оборудованы по европейским стандартам, питание полноценное и сбалансированное.
Отзывы других пациентов помогут сориентироваться в выборе лечебного учреждения. Мы никак не влияем на информацию, размещенную на этой странице. Вы можете быть уверены, что узнаете непредвзятое мнение других людей. Если вы не нашли информацию, которую искали, позвоните на телефон горячей линии. Дежурный специалист ответит на все ваши вопросы, а при необходимости запишет на прием к врачу.
Вопросы и ответы
Можно ли вылечить повышенную сонливость дома?
Нет. Пациент с гиперсомнией не может самостоятельно оценить тяжесть своего заболевания, диагностировать его форму, назначить коррекцию симптомов.
Пройдут ли признаки болезни после приема антидепрессантов?
Эти препараты улучшат состояние только в том случае, если больному их назначил врач при наличии сопутствующих патологий. В качестве самостоятельного лекарства для лечения гиперсомнии антидепрессанты не применяются. При неправильном назначении они нанесут организму вред, ухудшат прогноз терапии.
Синдром Ярхо-Левина. Причины
У синдрома Ярхо-Левина есть две формы. SCDO1 вызывается аномалией в гене DLL3 (ген расположен на хромосоме 19 в локусе 19q13). SCDO2 вызывается аномалией в гене Mesp2, локализованном на хромосоме 15 в локусе 15q26.1.
- Летальная дисплазия. Прогрессивное генетическое расстройство, характеризующееся серьезными недостатками роста, большой головой (гидроцефалия), низким носовым мостом и маленьким лицом. При этом синдроме также отмечается небольшая грудная клетка с короткими ребрами, короткие уплощенные позвонки, обструкция почек (гидронефроз) и атрезия анального отверстия.