Среди огромного числа неврологических заболеваний инсульт выступает самой важной проблемой. Кровоизлияние в головной мозг приводит к нарушению внутричерепного кровообращения, некрозу нейронов и нарушениям жизненно важных функций организма. К нормальной полноценной жизни возвращается только 10% пациентов, остальные приспосабливаются к быту с утраченными способностями. Некоторым пациентам приходится заново учиться говорить, ходить и выполнять элементарные бытовые действия.
Огромный опыт и высокий профессионализм неврологов, физиотерапевтов, нейрохирургов, психологов, логопедов Юсуповской больницы позволяют достичь самых высоких результатов. Пациенты, от которых отказались врачи в других медицинских учреждениях, успешно проходят реабилитацию в Юсуповской больнице и начинают активную жизнь.
Инсульт – это патология головного мозга, развивающаяся вследствие разрушения или закупорки кровеносных сосудов, питающих мозг. Кровь перестает поступать к нейронам и они отмирают.
Инсульт разделяют на два типа – ишемический и геморрагический. Первый тип еще называют инфарктом головного мозга. Он развивается по причине плохого поступления крови к клеткам мозга, когда нейроны начинают отмирать.
Геморрагический инсульт развивается вследствие кровоизлияния в головной мозг при разрыве сосуда. При этом достаточно даже капиллярного кровотечения для развития тяжелых нарушений.
В любом случае, будь то ишемический или геморрагический инсульт, развиваются они в считанные минуты и больному требуется немедленная госпитализация. Своевременно оказанная медицинская помощь часто спасает жизнь пациентам Юсуповской больницы.
Периоды заболевания
При ишемическом инсульте наблюдается целый ряд процессов, приводящих в комплексе к гибели нейронов. Разрушение клеток происходит на фоне отека мозга. При этом мозг увеличивается в объеме и возрастает внутричерепное давление.
По причине набухания клеток наблюдается смещение височной доли, а также ущемление среднего мозга.
Также может происходить сдавливание продолговатого мозга по причине вклинивания миндалин мозжечка в большое затылочное отверстие. Данный процесс довольно часто приводит к летальному исходу. Поэтому крайне важна ранняя госпитализация больного.
При появлении первых признаков ишемического инсульта медицинская помощь должна быть оказана в течение первых трех часов, в противном случае прогнозы неутешительные.
Выделяют несколько периодов ишемического инсульта:
- острейший;
- острый;
- ранний восстановительный период инсульта;
- поздний восстановительный;
- стадия остаточных явлений.
Реабилитация после травм и операций на опорно-двигательном аппарате
Главная страница › Медицинская реабилитация › Реабилитация после травм и операций на опорно-двигательном аппарате
Актуальность
Травматические повреждения опорно-двигательного аппарата и оперативные вмешательства на позвоночнике и суставах, к сожалению, не редкость, и от них никто не застрахован. Как правило, травмированная часть длительное время обездвижена, что приводит к потере подвижности, отекам, нарушениям кровообращения и атрофии мышц. В итоге происходит общее ослабление организма, снижается иммунитет и появляется опасность возникновения новых заболеваний. Поэтому очень важно провести правильный реабилитационный курс в специализированном медицинском учреждении под наблюдением квалифицированных специалистов.
Наш опыт и преимущества
«Санаторий имени Воровского» предлагает весь спектр реабилитационных мероприятий пациентам после перенесенных оперативных вмешательств и травм опорно-двигательного аппарата. Опытные врачи – травматологи-ортопеды, неврологи, мануальные терапевты, врачи лечебной физкультуры, основываясь на новейших методиках и многолетних традициях реабилитационной медицины окажут вам помощь в восстановлении функционального состояния и возвращении к нормальной активной жизни.
Важно отметить, что стоимость наших восстановительных курсов гораздо ниже аналогичных программ в других специализированных реабилитационных центрах.
Показания для реабилитационного курса:
- Травмы позвоночника, полученные в результате падений, ушибов, сдавливаний и других воздействий.
- Черепно-мозговые травмы.
- Травмы конечностей — переломы, трещины, травмы суставов, вывихи, разрывы мышц и сухожилий, растяжения связок.
- Состояния после эндопротезирования крупных суставов.
- Состояния после оперативных вмешательств на позвоночнике.
Продолжительность курса: 14-21 день.
Основные компоненты курса:
- Прием и консультации врачей специалистов: травматолога-ортопеда, терапевта, физиотерапевта, врача ЛФК, инструктора по кинестетике.
- Диагностика: анализы крови, мочи, ЭКГ.
- Физиотерапия: магнитотерапия, лазеротерапия.
- Механотерапия.
- Газовые ванны.
- Курс лечебного массажа.
- Курс питьевого лечения минеральной водой.
- Лечебная физкультура.
- Диетотерапия.
- Климатолечение.
Ожидаемый эффект:
- Уменьшение либо полное исчезновение болевого синдрома.
- Устранение отеков и сосудистых нарушений.
- Повышение эластичности и тонуса мышц, формирование мышечного каркаса.
- Восстановление двигательных функций.
- Повышение толерантности к физическим нагрузкам.
- Общефизическое укрепление состояния организма и улучшение психологического фона.
Ранний восстановительный период после
травм и эндопротезирования крупных суставов с 14 дней до 6 недель после операции. Программа рассчитана на 14, 18 и 21 день.*
Ранний восстановительный период ↓
| Диагностика | |||
| Вид обследования | Количество обследований | ||
| 14 дней | 18 дней | 21 день | |
| Прием врача-травматолога ортопеда | 6 | 8 | 9 |
| Консультация врача ЛФК | 1-2 | 2 | 3 |
| Консультация инструктора по кинестетике | 3 | 3 | 4 |
| Консультация врача-терапевта | 1 | 1 | 1 |
| Консультация врача-физиотерапевта | 2 | 2 | 2 |
| Анализ крови общий | 2 | 2 | 2 |
| Анализ мочи общий | 1 | 1 | 1 |
| Биохимия крови (СРБ) | 1 | 1 | 1 |
| ЭКГ | 1 | 1 | 1 |
| Лечебный комплекс | |||
| Диетотерапия ОВСД | 14 | 18 | 21 |
| Климатолечение (щадящий режим, тонизирующий) | 14 | 18 | 21 |
| Питьевое лечение минеральной водой | 14 | 18 | 21 |
| Лечебная физкультура | 8-9 | 11-12 | 14-15 |
| Лечебный массаж | 6 | 9 | 10 |
| Механотерапия «Артромот» | 10 | 12 | 15 |
| Физиотерапия или Биоптрон на область послеоперационного шва | 8 | 9 | 10 |
| Физиотерапия (лазеротерапия, магнитотерапия «Рикта») | 8 | 9 | 10 |
| Газовые ванны (СУВ или ВРВ) | 7 | 9 | 10 |
Свернуть
Поздний восстановительный период
после травм и эндопротезирования крупных суставов с 6-8 недель до 10-12 недель после операции. Программа рассчитана на 14, 18 и 21 день.*
Лечебная программа для пациентов с заболеваниями опорно-двигательного аппарата
| Диагностика | |||
| Вид обследования | Количество обследований | ||
| 14 дней | 18 дней | 21 день | |
| Прием врача-травматолога ортопеда | 6 | 8 | 9 |
| Консультация врача ЛФК | 1-2 | 2 | 3 |
| Консультация инструктора по кинестетике | 3 | 3 | 4 |
| Консультация врача-терапевта | 1 | 1 | 1 |
| Консультация врача-физиотерапевта | 2 | 2 | 2 |
| Консультация врача-дерматолога | 1 | 1 | 1 |
| Анализ крови общий | 2 | 2 | 2 |
| Анализ мочи общий | 1 | 1 | 1 |
| Биохимия крови (СРБ) | 1 | 1 | 1 |
| ЭКГ | 1 | 1 | 1 |
| Лечебный комплекс | |||
| Диетотерапия ОВСД | 14 | 18 | 21 |
| Климатолечение (щадящий режим, тонизирующий) | 14 | 18 | 21 |
| Питьевое лечение минеральной водой | 14 | 18 | 21 |
| Лечебная физкультура | 8-9 | 11-12 | 14-15 |
| Лечебный массаж | 6 | 8 | 10 |
| Механотерапия «Артомот» | 9 | 13 | 16 |
| Физиотерапия или Биоптрон на область послеоперационного шва | 8 | 9 | 10 |
| Физиотерапия (лазеротерапия, магнитотерапия «Рикта») | 8 | 9 | 10 |
| Бассейн с минеральной водой(ЛФК) или ванны (минеральные или радоновые или жемчужные или скипидарные) | 7 | 9 | 10 |
| Подводный душ-массаж | 7 | 9 | 10 |
| Газовые ванны (СУВ или ВРВ) | 7 | 9 | 10 |
| Теплолечение (пелоидотерапия или озокерит или импрегнации) | 7 | 9 | 10 |
Свернуть
* Лечащий врач отделения долечивания делает выбор вида лечения из данной программы индивидуально для каждого пациента, в зависимости от индивидуального состояния и сопутствующих заболеваний.
Острейший период
В первые три часа возможно восстановить кровоток и исключить или снизить гибель нейронов путем использования тромболитиков. Также возможно введение препаратов в саму зону инсульта, что позволяет предупредить развитие осложнений.
Затем врачи предпринимают меры по восстановлению давления, проводят регидратацию, дегидратацию и оксигенотерапию.
В острейший период инсульта ( от 4-х до 5-ти часов после приступа) пациент должен находиться под чутким наблюдением врача в условиях стационара.
Ранний восстановительный период
Ранним восстановительным периодом считается период от 2-х до 6-ти месяцев после инсульта. На данном этапе проводят комплексное лечение:
- пациент принимает препараты согласно индивидуальной схеме лечения;
- в случае нарушения речи с больным работает логопед;
- назначаются различные манипуляции для восстановления чувствительности конечностей и других частей тела ( массажи, ванны, акупунктура и другие);
- лечебная физкультура – метод способствует укреплению связок и мышц.
Синдром двигательных расстройств восстановительного периода перинатальных поражений нервной системы
О статье
11614
0
Регулярные выпуски «РМЖ» №1 от 10.01.2006 стр. 76
Рубрика: Общие статьи
Автор: Зыков В.П. 1 1 ФГБОУ ДПО РМАНПО Минздрава России, Москва
Для цитирования:
Зыков В.П. Синдром двигательных расстройств восстановительного периода перинатальных поражений нервной системы. РМЖ. 2006;1:76.
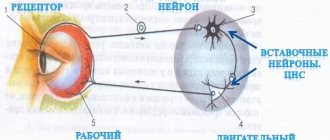
Восстановительный период неонатальной гипоксическо–ишемической энфалопатии (НГИЭ) среднетяжелой степени и перивентрикулярных кровоизлияний (ПВК) II–III степени протекает с наличием стойких двигательных расстройств в 46–50% случаев, при которых у 70% выявляются нарушения психомоторного развития, а у 30% больных развивается эпилепсия [Ахтанина Е.А, с соавт., 1997, Голеницкая Е.С. с соавт., 1997].
Эволюция двигательных нарушений связана с этапами онтогенеза двигательной коры: пик миелинизации кортико–спинального тракта приходится на 4–6 месяцы постнатального развития, что создает условия клинической манифестации спастического синдрома к первому полугодию жизни. В настоящее время отсутствуют стандарты клинической и лабораторно–инструментальной диагностики двигательных расстройств (ДР) у детей грудного возраста, поэтому в данной статье мы попытались систематизировать собственные и литературные данные, касающиеся этой проблемы. Клиническая диагностика Особенностью ДР детей грудного возраста являются гипотонические синдромы при центральных парезах. Ранним клиническим симптомом ДР у большинства больных является задержка психомоторного развития, в связи с чем хронология моторных навыков и редукции врожденных рефлексов, а также тщательный анализ анамнестических и соматических сведений играют важную роль в клинической диагностике. В первую очередь собирается перинатальный анамнез, связанный с гипоксией, инфекцией, токсико–метаболическими нарушениями, для решения вопроса об этиологии ДР, в том числе будет важна информация о проводимой терапии и эффективности реабилитации. Из анамнестических сведений особое внимание обращают на те, которые характерны для неонатальной гипоксической энцефалопатии, последствиями которой являются ДР: оценка по шкале Апгар менее 5 баллов, ИВЛ в остром периоде более 2–х суток, pО2 менее 40 мм рт.ст., неонатальный шок, судороги в остром периоде, включая угнетение, кому. А также на некоторые соматические симптомы – краниофациальные аномалии (микроцефалия, макро–гидроцефалия), более 3 стигм, плато росто–весовых показателей, рвоты, летаргия, пигментные аномалии, ангиоматозы, необычные запахи. Отсутствие ответа на проводимое лечение позволяет заподозрить дизгинезию мозга, генный или хромосомный синдром, прогрессирование ДР направляет диагностику в сторону нейрометаболических заболеваний. При осмотре ребенка обращают внимание на следующие неврологические нарушения: – ограничение объема движений конечностей, нарушения мышечного тонуса, изменения рефлекторной сферы – первичные неврологические критерии; – нарушения саккадических движений глаз, фиксации взора, нистагм; задержка или отсутствие редукции врожденных шейно–тонических и лабиринтно–тонических рефлексов к 2–3 месяцу у доношенных; задержка программы вертикализации, цепных рефлексов на голову, туловище и конечности – вторичные неврологические критерии. Двигательные нарушения могут быть представлены следующими синдромами: • гипотонический – чаще встречается у недоношенных, при мультинфарктном поражении головного мозга. Трансформируется в спастический к 3–6 месяцам. Другой вариант трансформации – в атонически–астатический синдром (значительное симметричное ограничение обьема движений во всех конечностях, низкий мышечный тонус, низкие рефлексы, минимальные моторные навыки, сочетание с тяжелой формой нарушения психомоторного развития); • спастический – снижение объема движений, мышечной силы, повышение мышечного тонуса, гиперрефлексия, клонус стоп, контрактуры, синкинезии, часто сочетается с дистонией; • дистонический – повышение тонуса связано с изменением положения тела, в основном смена горизонтального на вертикальное, что связано с паттерном шейных и лабиринтных тонических рефлексов; сочетается с проявлением спастического синдрома; • гиперкинетический – атетоз и дистонии, которые дебютируют в 3–5 месяцев, что связано, вероятно, с миелинизацией стриарной системы к первому полугодию жизни. У больных синдромом «двойной атетоз» гиперкинезы дебютируют на первом месяце жизни; • восковая ригидность – мышечный тонус повышен по пластическому типу, активные движения замедлены, при пассивных движениях сопротивление равномерное, возврат во флексорную позу замедленный, наблюдаются застывания в неестественной позе. Встречается у больных с тяжелой степенью НГИЭ, декортикации; • опистотонус – повышение мышечного тонуса по спастическому типу, проявляющееся в резком разгибании спины и шеи; • шейный радикулярный синдром – характерный симптом цервикальной родовой травмы, проявляющийся ригидностью затылочных мышц иногда с приподниманием плечевого пояса; • синдром «гибкого ребенка», «вялого ребенка» – наблюдается у больных спинальной амиотрофией, родовой травме, органических ацидуриях, аплазии мозжечка. Ноги полностью разведены, руки разогнуты, отсутствует флексорная реакция на тракцию за руки, при вертикальном и горизонтальном подвешивании голова и конечности ребенка свисают вниз; • доброкачественные моторные феномены – дистоническая реакция стоп на опору при вертикализации длительностью до 1–3 минут с последующим выведением стопы, флексорный гипертонус в сгибателях локтевых и коленных суставов до 3–4 месяцев у доношенных, доброкачественная пароксизмальная дистония (тортиколис головы или туловища). Оценку психомоторного развития предлагается проводить по календарю критических сроков (соответствует балльной оценке психомоторного развития (ПМР) Л.Т. Журба, Е.А. Мастюкова, 1985) в 1, 3, 6, 9 и 12–й месяцы. Календарный метод состоит в определении соответствия хронологического возраста ребенка (возраст на данный момент обследования) к возрастному стандарту психомоторных навыков. При отклонении хронологического возраста от календарного не более 3 месяцев диагностируется легкая степень нарушений ПМР или задержка ПМР, или «темповая» задержка (встречается у недоношенных, при рахите; исходом, как правило, является полное восстановление моторных и психических функций, если отсутствуют признаки повреждения мозга по данным нейровизуализации). Отставание от календарного возраста от 3 до 6 месяцев признается как нарушение ПМР средней степени, что определяет тактику детального обследования для поиска причины заболевания. Средняя степень ПМР встречается у больных НГИЭ с лейкомаляцией, ПВК II ст., перенесших менингит, при эпилепсиях, генных синдромах, дизгенезии мозга. Тяжелая степень нарушения ПМР – отставание в развитии от календарного более 6 месяцев из–за пороков развития головного мозга (аплазия лобных долей, мозжечка), ГИЭ и ПВК III степени, нарушения обмена амино– и органических кислот, некротической энцефалопатии, лейкодистрофии, туберозном склерозе, хромосомных и генных аномалиях, внутриутробных энцефалитах, врожденном гипотиреозе. В приведенном календаре (табл. 1) представлена хронология редукции шейных и лабиринтных тонических рефлексов, с одной стороны, и программа вертикализации цепных установочных рефлексов на голову и туловище с другой. Календарь построен с акцентом на важные этапы двигательного и психического развития. В левой части таблицы помещены нормативы окружности головы и веса ребенка, что позволяет врачу не упускать информацию и своевременно проводить скриннинг у маловесных детей с микроцефалией на хромосомные и генетические синдромы, при рвотах исключать нейрометаболические заболевания: аминацидопатии, органические ацидурии, митохондриальные и пероксикомные болезни. Инструментально– лабораторная диагностика 1. Нейрофизиологические методы: – электро–энцефалография с топографическим картированием (ЭЭГТК) позволяет проследить формирование возрастных ЭЭГ ритмов. С 2 месяцев должны появиться сонные веретена и исчезнуть дельта–активность; – слуховые вызванные потенциалы (СВП) необходимы для определения слуха у ребенка на основе анализа проведения звукового сигнала от периферии до коры височной доли; – зрительные вызванные потенциалы (ЗВП) помогают оценить состояние зрительного анализатора от зрительного нерва до коры; – электромиография и электронейромиография (ЭМГ) позволяют обнаружить снижение скорости проведения по нервам верхних конечностей (в норме до 6–месячного возраста скорость на руках выше, чем на ногах), снижение амплитуды осцилляций у больных атонически–астатическим синдромом и грубой спастикой [И.А. Скворцов, 2000]. 2. Нейровизуализация – нейросонография (НСГ) определяет перивентрикулярную лейкомаляцию (ПВЛ), субкортикальный некроз, спиномозговую грыжу. Компьютерная томография, магнитно–резонансная томография необходимы для диагностики аномалий развития лобных, височных долей, мозжечка, мозолистого тела, ликворной системы. 3. Лабораторная диагностика проводится больным с нарушением психомоторного развития (отставание от календаря на 3 и более месяца): – уремический аминокислотный тест: на гипераланинемию, гистидинемию, фенилкетоннурию, гомоцистинурию, глицинемию, органические кислоты, лактат–пируват и др.; – анализы на внутриутробные инфекции, тиреоидные гормоны, тесты на лейкодистрофии, мукополисахаридозы; – цитогенетическое исследование, показаниями к которому являются дисморфии (3–5), отставание умственного развития неясной этиологии, микроцефалия при отсутствии перинатального поражения, повторные мертворождения или смерти новорожденных. Терапия двигательных расстройств и нарушений психомоторного развития Наиболее часто используются физиотерапевтические и медикаментозные методы лечения. Из физиотерапевтических хорошо себя зарекомендовала кинезотерапия. Согласно методике Войта у больных с гемипарезом ежедневно по 6 ч в течение 21 дня воспроизводят движения в паретичных конечностях (методика разработана в Университете штата Алабама, Taub E., Ramey S.L., DeLuca S., Echols K., 2004). Также могут быть рекомендованы массаж, лечебная гимнастика, лазеротерапия (пунктурная методика для плексопатий), «сухой» бассейн. Из медикаментозных средств используются пиритинол (с 3 дня жизни дозу повышают еженедельно на 1 мл или 20 мг до 5 мл или 100 мг 2–3 месяца), церебролизин 1,0–2,0 мл в/м с 4 недели N 20, актовегин 0,5–1,0 мл в/м N 20. Сочетание леводопа + карбидопа 0,05–0,1 мг/кг 2–кратный прием 2–3 месяца, толперизон 5 мг/кг 2–кратный прием, тизанидин у детей старше 6 месяцев 1–2 мг/сут. 2–кратный прием, тепловые процедуры используют при наличии ригидности и спастичности. Прием Кальция гопантената в дозе 125–500 мг/сут. через 15 минут после еды в течение 1–4 месяцев с повторным курсом через 3–6 месяцев рекомендуется в том числе при наличии атетоидных движений. Препарат хорошо проникает в течение часа через гематоэнцефалический барьер, оказывает положительное влияние на обменные процессы и кровообращение головного мозга. Сочетает стимулирующую активность в отношении различных проявлений церебральной недостаточности экзогенно–органического генеза с противосудорожными свойствами. Препарат приводит к уменьшению моторной возбудимости, оказывает активизирующее влияние на работоспособность и умственную активность. Кальция гопантенат также используют в лечении нарушений развития речи, при клоническом заикании, нарушении мочеиспускания. Препарат малотоксичен и обычно хорошо переносится, не подвергается метаболизму и выводится в неизмененном виде. Не рекомендуется одновременное применение других ноотропных средств. 3–кратный прием клоназепама в дозе до 0,005–0,01 мг/кг рекомендован в случаях атетоза и дистонии. Для терапии опистотонуса назначают дифенин до 5 мг/кг в сутки. Терапия органических ацидурий подразумевает также постоянное соблюдение низкобелковой диеты, прием карнитина 100 мг на кг ежедневно. Заключение Двигательные нарушения, наблюдаемые в восстановительном периоде более 2–3 месяцев, целесообразно рассматривать как стойкие. Современные методы исследования позволяют сократить сроки клинического наблюдения до постановки диагноза церебрального паралича. Для этого целесообразно внедрить шкалы психомоторного развития на уровне нормативных документов МЗ РФ СР и организовать современные диагностические центры двигательных расстройств грудного и раннего возраста на базе поликлиник из расчета 1 центр на 1 млн. населения. Литература 1. Бондаренко Е.С., Зыков В.П. РМЖ, Перинатальная гипоксическая энцефалопатия,1999, №4 2. Зыков В.П., Ширеторова, Д.Ч., Шадрин В.Н.,и др. Лечение болезней нервной системы у детей. М.2003. 286 стр. 3. Зыков В.П., Ширеторова, Д.Ч., Шадрин В.Н.,и др. Методы исследования в детской неврологии. М.2004, 127 стр. 4. Пальчик А.Б. Эволюционная неврология.С.–Петербург., 2002, .383 стр. 5. Регистр лекарственных средств в России. М.2005,1440 стр. 6. Скворцов И.А. Развитие нервной системы у детей.М.2000,200 стр. 7. Таскаева Т.В.. Михнович В.И., Дутова Н.Я. Лечение детского церебрального паралича препаратами L–дофа. Вопросы современной педиатрии.приложение №3,2004,стр.90 8. Pediatria. Taub E, Ramey SL,DeLuca S, Echols K 2004 ; 113 (2):305–12. 9. L.–W. Wang, K.–M. Xu», H. Cai», C. Qian, J.–X. Wu», C.–H. Zhang, I. Matsumoto . Diagnoses and treatment of methylmalonic aciduria (MMA) J. Br & Dev, 2003.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам