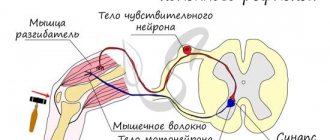
Мозг является центром управления нашим телом. Все чувства, мысли или действия обусловлены работой ЦНС. Головной мозг контролирует тело, посылая электрические сигналы по нервным волокнам, которые сначала объединяются в спинной мозг, а затем расходятся по различным органам ( по периферической нервной системе). Спинной мозг представляет собой «шнур» из нервных волокон и располагается посередине позвоночного столба. Головного и спинной мозг образуют вместе центральную нервную систему (ЦНС).
Головной и спинной мозг омываются прозрачной жидкостью, называемой спинномозговой, или, для краткости, ликвором.
ЦНС состоит из миллиардов нервных клеток, называемых нейронами. Для поддержки нейронов также наличествуют так называемые глиальные клетки. Иногда глиальные клетки могут озлокачествляться, становясь причиной возникновения глиальных опухолей мозга. Различные области мозга контролируют различные органы тела, а также наши мысли, воспоминания и чувства. Существует, например, речевой центр, центр зрения, и т.п.
Опухоли ЦНС могут развиться в любой области мозга, образуясь из:
- Клеток, непосредственно составляющих мозг;
- Клеток нервов, входящих или выходящих;
- Мозговых оболочек.
Симптомы опухолей в первую очередь определяются их локализацией, поэтому для того, чтобы понять, почему возникают те или иные симптомы, необходимо иметь представление об анатомии и основных механизмах функционирования центральной нервной системы.
Анатомия
Мозговые оболочки
Череп защищает мозг. Внутри черепа располагаются, охватывая мозг, три тонких слоя тканей. Это так называемые мозговые оболочки. Они также выполняют защитную функцию.
Передний мозг
Передний мозг разделен на две половины — правое и левое полушария головного мозга. Полушария контролируют наши движения, мышление, память, эмоции, чувства и речь. Когда нервные окончания выходят из мозга, они перекрещиваются — переходят с одной стороны на другую. Это означает, что нервы, которые отходят от правого полушария, контролируют левую половину тела. Поэтому, если опухоль головного мозга вызывает слабость левой части тела, то локализуется она в правом полушарии. Каждое полушарие делится на 4 области, называемые:
- Лобная доля;
- Височная доля;
- Теменная доля;
- Затылочная доля.
В лобной доли содержатся участки, которые управляют особенностями личности, мышлением, памятью и поведением. В задней части лобной доли находятся области, контролирующие движения и чувства. Опухоль в этой части мозга также может повлиять на зрение или обоняние пациента.
Височная доля контролирует поведение, память, слух, зрение и эмоции. Также здесь расположена зона эмоциональной памяти, в связи с чем опухоль данной области может вызвать странные чувства, что пациент уже был где-то или сделал что-то раньше (так называемое, дежавю).
Теменная доля отвечает, в основном, за все, что связано с языком. Опухоль здесь может повлиять на речь, чтение, письмо и понимание слов.
В затылочной доле находится зрительный центр мозга. Опухоли этой области могут вызывать проблемы со зрением.
Тенториум
Тенториум — это лоскут ткани, который является частью мозговых оболочек. Он отделяет задний мозг и ствол мозга от остальных его частей. Врачи используют термин «супратенториальные», имея в виду опухоли, расположенные выше тенториума, кроме заднего мозга (мозжечок) или ствола мозга; «инфратенториальные» — расположенные ниже тенториума — в заднем мозге (мозжечке) или в стволе мозга.
Задний мозг (мозжечок)
Задний мозг также называют мозжечком. Он контролирует равновесие и координацию. Так, мозжечковые опухоли могут привести к потере равновесия или трудностях в координации движений. Даже такое простое действие, как ходьба, требует точной координации — вы должны контролировать ваши руки и ноги, и делать правильные движения в нужное время. Как правило, мы даже не думаем об этом — мозжечок делает это за нас.
Ствол мозга
Ствол мозга контролирует функции организма, о которых мы обычно не думаем. Давление крови, глотание, дыхание, сердцебиение – все перечисленное управляется этой областью. 2 основные части ствола мозга называются мост и продолговатый мозг. Ствол мозга также включает в себя небольшую площадь выше моста, называемую средний мозг.
Ствол головного мозга, в том числе, является частью мозга, которая соединяет передний мозг (большие полушария) и мозжечок со спинным мозгом. Все нервные волокна, выходя из мозга, проходят через мост, далее следуя в конечности и туловище.
Спинной мозг
Спинной мозг состоит из всех нервных волокон, которые проходят вниз от головного мозга. В середине спинного мозга существует пространство, заполненное спинномозговой жидкостью. Вероятность первичного развития опухоли в спинном мозге существует, однако крайне небольшая. Некоторые типы опухолей головного мозга могут переходить на спинной, для предотвращения этого применяется лучевая терапия. Опухоли прорастают в спинной мозг и сдавливают нервы, вызывая множество различных симптомов в зависимости от локализации.
Гипофиз
Эта небольшая железа расположена прямо в центре мозга. Она производит множество гормонов, за счет чего осуществляет регуляцию различных функций организма. Гипофизарные гормоны контролируют:
- Рост;
- Скорость большинства процессов (обмен веществ);
- Продукцию стероидов в организме;
- Продукцию яйцеклеток и их овуляцию – в женском организме;
- Выработку спермы – в мужском организме;
- Продукцию молочными железами их секрета после рождения ребенка.
Желудочки
Желудочки — это пространства внутри мозга, наполненные жидкостью, называемой спинномозговой, сокращенно — ликвором. Желудочки соединяются с пространством в центре спинного мозга и с мембранами, покрывающими мозг (мозговыми оболочками). Так, жидкость может циркулировать вокруг головного мозга, через него, а также вокруг спинного мозга. Жидкость представляет собой, в основном, воду с небольшим количеством белка, сахара (глюкозы), белых кровяных клеток и небольшого количества гормонов. Растущая опухоль может блокировать циркуляцию жидкости. В результате повышается давление внутри черепа из-за нарастающего объема ликвора (гидроцефалия), что вызывает соответствующие симптомы. При некоторых видах опухолей мозга, раковые клетки могут распространяться в спинномозговой жидкости, вызывая симптомы, похожие на менингит — головные боли, слабость, проблемы со зрением и двигательной функцией.
Неврологические симптомы, связанные с анатомическим строением спинного мозга и позвоночника
Знание анатомического строения спинного мозга (сегментарный принцип) и отходящих от него спинномозговых нервов позволяет невропатологам и нейрохирургам на практике точно определять симптомы и синдромы повреждения. Во время неврологического осмотра пациента, спускаясь сверху вниз, находят верхнюю границу начала расстройства чувствительности и двигательной активности мышц. Следует помнить, что тела позвонков не соответствуют расположенными под ними сегментами спинного мозга. Неврологическая картина поражения спинного мозга зависит от повреждённого её сегмента.
По мере роста человека длина спинного мозга отстаёт от длины окружающего его позвоночника.
Во своего формирования и развития спинной мозг растет медленнее чем позвоночник. У взрослых людей спинной мозг заканчивается на уровне тела первого поясничного L1 позвонка. Отходящие от него нервные корешки буду спускаться дальше вниз, для иннервации конечностей или органов малого таза.
Клиническое правило, используемое при определении уровня поражения спинного мозга и его нервных корешков:
- шейные корешки (кроме корешка C8) покидают позвоночный канал через отверстия над соответствующими им телами позвонков,
- грудные и поясничные корешки покидают позвоночный канал под одноименными позвонками,
- верхние шейные сегменты спинного мозга лежат позади тел позвонков с теми же номерами,
- нижние шейные сегменты спинного мозга лежат на один сегмент выше соответствующего им позвонка,
- верхние грудные сегменты спинного мозга лежат на два сегмента выше,
- нижние грудные сегменты спинного мозга лежат на три сегмента выше,
- поясничные и крестцовые сегменты спинного мозга (последние формируют мозговой конус (conus medullaris) локализуются позади позвонков Th9—L1.
Чтобы уточнить распространение различных патологических процессов вокруг спинного мозга, особенно при спондилёзе, важно тщательно измерить сагиттальные диаметры (просвет) позвоночного канала. Диаметры (просвет) позвоночного канала у взрослого человека норме составляет:
- на шейном уровне позвоночника — 16-22 мм,
- на грудном уровне позвоночника —16-22 мм,
- на уровне позвонков поясничных L1—L3 — около 15-23 мм,
- на уровне позвонков поясничных L3—L5 и ниже — 16-27 мм.
Радиохирургия (гамма-нож) опухолей и артериовенозных мальформаций головного мозга
«Гамма-нож» – это аппарат для проведения высокоточного одномоментного облучения различных патологических образований головного мозга. В нем используется энергия гамма-излучения радиоактивного кобальта-60. Однако, в отличие от других установок для лучевого лечения, использующих Со60, в основу «Гамма-ножа» положен метод стереотаксического наведения излучения на облучаемый объект. Облучение производится с помощью 201 сфокусированного источника. При этом излучение от каждого из них в отдельности не оказывает повреждающего действия на мозг, но сходясь в одной точке (изоцентр), они дают суммарное излучение, достаточное для того, чтобы вызвать желаемый биологический эффект в патологическом очаге ( видео ) . Это позволяет в большинстве случаев избежать лучевого повреждения здоровой мозговой ткани вне видимых границ опухоли или артерио-венозной мальформации. Доза облучения достаточно велика для того, чтобы достичь необходимого эффекта после однократной процедуры (длительность сеанса достигает нескольких часов). Поэтому данный вид лучевого лечения называется радиохирургией, в отличие от радиотерапии – когда больному проводится до 30-40 сеансов небольшими дозами. Мощное излучение приводит к повреждению ДНК патологических клеток и клеточных мембран, вследствие чего нарушается безудержный рост опухоли. В стенках кровеносных сосудов происходит пролиферация эндотелия (внутреннего слоя сосудистой стенки), вследствие чего просвет их сужается и вовсе закрывается. Таким образом, кардинальным образом изменяется кровоснабжение (или кровенаполнение) и, в конечном итоге, опухоль или АВМ уменьшаются, а в ряде случаев – исчезают через некоторое время.
На сегодняшний день «Гамма-нож» является «золотым» стандартом радиохирургии в нейрохирургической практике, ввиду своей высокой точности. Погрешность облучения на Гамма-ноже не превышает 0,5 мм (как заявлено фирмой-производителем), а на деле составляет не более 0,2 мм. Такая точность облучения не доступна на сегодняшний день другим радиохирургическим установкам, созданным на основе линейных ускорителей (Новалис, Кибер-нож). Данное качество играет ведущую роль в случаях локализации патологического очага в функционально важных зонах или по соседству с радиочувствительными структурами (например, глазной нерв или ствол мозга). Точность обеспечивается, в том числе и жесткой фиксацией головы в раме, которая является непременным атрибутом стереотаксической нейрохирургии в целом, и радиохирургии, в частности.
Понятие о радиохирургии
Радиохирургия – метод высокоточного облучения патологического внутричерепного очага, с применением большой дозы радиации (от 20 до 100 Гр в изоцентре), за один раз, с использованием стереотаксической техники через интактный череп. Термин, предложен шведским нейрохирургом Л. Лекселлом в 1951 г. Первый аппарат для радиохирургии был сконструирован Л. Лекселлом и биофизиком Б. Ларссоном в конце 50-х годов 20 века и в последствии получил название Гамма-нож за свою непревзойденную точность. Аппарат Гамма-нож занимает особое место в нейрохирургическом арсенале, являясь высокоспециализированным инструментом для неинвазивного лечения широкого спектра внутричерепной патологии (онкологии, сосудистых мальформаций, тригеминальной невралгии). Следует особо подчеркнуть, что «Гамма-нож» изначально конструктивно предназначен для радиохирургии исключительно внутричерепных «мишеней». Исключение составляет последняя версия аппарата – Gamma Knife Perfexion (начала работать в нашем Центре 2 июня 2011 г.), в которой реализована возможность радиохирургического облучения патологических объектов в т.ч. на шейном уровне спинного мозга и позвоночника.
Как это происходит?
Пациент приходит к врачу в назначенный день. В ходе беседы с нейрохирургом-радиологом разъясняются все особенности предстоящей процедуры. Затем проводится КТ и/или МРТ исследование, на основании которого нейрохирург-радиолог рассчитывает оптимальный план облучения с учетом всех значимых признаков опухоли мозга. В течение всего лечебного сеанса голова пациента специальным образом фиксирована и неподвижно находится в одной системе координат с лучами «Гамма-ножа». Звучит тихая, приятная музыка. Врачи наблюдают за состоянием больного с помощью специальных видеокамер. После окончания процедуры пациент может вернуться домой и даже сразу приступить к своим повседневным занятиям. В последующем необходимо проходить периодические обследования на КТ или МРТ, для того чтобы проследить полученный клинический эффект.
Показания для радиохирургии «Гамма-ножом»
- Все доброкачественные опухоли головного мозга
- Невриномы слухового нерва и других черепно-мозговых нервов
- Менингиомы любой локализации
- Опухоли шишковидной железы
- Опухоли гипофиза
- Метастазы рака в головной мозг (до 10) (см. рак мозга признаки)
- Артерио-венозные мальформации и кавернозные ангиомы
- Первичные внутримозговые опухоли (от I до IV степени злокачественности) — при возникновении продолженного роста после проведенного хирургического лечения, лучевой терапии и химиотерапии (см. рак мозга признаки )
- Невралгия тройничного нерва
Следует особенно подчеркнуть, что радиохирургическое лечение показано больным на той стадии заболевания, когда патологический очаг еще небольших размеров (до 3- 3.5 см ) и не вызывает грубых неврологических симптомов, при удовлетворительном качестве жизни, т.е. при минимально или умеренно выраженных доброкачественной опухоли или рака мозга симптомах. Это имеет особенное значение при локализации очага в недоступных или труднодоступных и функционально важных зонах головного мозга. Радиохирургия также показана в тех случаях, когда предшествующее хирургическое вмешательство не привело к полному устранению заболевания, либо при его рецидиве. Пожилым и ослабленным пациентам, при наличии показаний, проведение радиохирургического лечения также предпочтительнее, т.к. переносится оно значительно легче, чем операция. В некоторых ситуациях (например, при метастазах рака), радиохирургия имеет преимущества перед обычной лучевой терапией, в частности, в отношении опухолей, устойчивых к обычному облучению. В настоящее время наиболее широкое применение радиохирургия с применением «Гамма-ножа» нашла в нейроонкологии. Основная задача лечения – контроль роста патологического новообразования. Это означает, что результат лечения тем успешнее, чем дольше после радиохирургии отсутствуют признаки продолженного роста опухоли.
Однако не все виды патологии головного мозга подлежат радиохирургии. Безусловно, имеются определенные противопоказания к ее проведению – например, большой размер патологического очага (более 3- 3.5 см ). Связано это с тем, что при облучении мишени большого размера, возрастает риск местных постлучевых осложнений.
Противопоказано применение радиохирургии и в случае быстро развивающихся симптомов сдавления головного мозга, например, крупной опухолью.
Следует четко понимать, что радиохирургия с применением Гамма-ножа – современный, высокоэффективный и перспективный метод лечения. Это подтверждено колоссальным опытом его применения в развитых странах на протяжении более 30 лет. Однако, как и любой другой метод лечения, он имеет свои преимущества и недостатки.
Помните, показания и противопоказания к радиохирургическому лечению может определить только квалифицированный врач-нейрохирург или радиолог, имеющий соответствующую подготовку.
Чем «Гамма-нож» отличается от обычного нейрохирургического вмешательства?
Основные преимущества «Гамма-ножа» вытекают из его неинвазивности. Для проведения лечения нет необходимости в длительной дооперационной подготовке и, что значительно важнее, в послеоперационном лечении и реабилитации. Следует особо указать на успешность применения данного вида лечения у больных, которым обычная операция противопоказана вследствие наличия тяжелых сопутствующих заболеваний, а также при локализации патологического процесса в глубинных и функционально важных зонах головного мозга. К тому же отсутствует риск анестезиологических и хирургических осложнений (кровотечения, воспаления, ликвореи и пр.), присущих обычным нейрохирургическим операциям. Возможность амбулаторного лечения серьезных патологий мозга (опухолей, АВМ) приводит к значительной экономии материальных ресурсов. Несколько лет назад, в Германии, исследователи подсчитали, что нейрохирургическая операция, вместе со всем комплексом лечебных и реабилитационных услуг, пациенту, которому потенциально возможно лечение на «Гамма-ноже», обойдется ему (или государству, или страховой компании) примерно вдвое дороже. Уникальные возможности стереотаксической радиохирургии на установке «Гамма-нож» пока еще не позволяют дать ответ на самый сложный вопрос наших пациентов «сколько живут с раком мозга», но, обеспечивая высокий локальный контроль роста опухоли, позволяют также сохранять качество жизни больных.
Эмбриональное развитие нервной системы позвоночных
Рис. 7. Ранние этапы формирования нервной трубки на примере развития мозга человека (по: Nieuwenhuys R. et al., 1999). A–D – реконструкция вида человеческого зародыша и начальных этапов формирования нервной трубки, E–H – поперечные срезы эмбриона на данных стадиях развития; 1 – эктодерма, 2 – нервная пластинка, 3 – отверстие амниона, 4 – мозговая пластинка, 5 – нервная складка, 6 – нервный желобок, 7 – нервная трубка, 8 – зачаток головного мозга, 9 – передний нейропор, 10 – задний нейропор, 11 – нервный гребень, 12 – крыловидная пластинка, 13 – латеральная пластинка, 14 – базальная пластинка, 15 – полость первичных мозговых желудочков, 16 – зачатки спинальных ганглиев
Еще на стадии замыкания нейропоров начинается ростро-каудальная дифференцировка нервной трубки зародыша. Нервная трубка (как полагают, под индуцирующим воздействием хорды) постепенно погружается в мезодерму зародыша и под влиянием мезодермальных сомитов разделяется на сегментарные участки – нейромеры или прозомеры. Сомиты располагаются по сторонам нервной пластинки и вдавливаются в нее, определяя конфигурацию будущих отделов мозга (рис. 8).
В дальнейшем головные сомиты сливаются и образуют три основных сегмента: премандибулярный, мандибулярный и гиоидный. Границей головных сегментов служит область ушной капсулы, за которой формируются от 2–3 до 10–12 туловищных сегментов (в зависимости от группы позвоночных). Параллельно формируется система черепно-мозговых нервов. Каждый сегмент иннервируется определенными парами нервов: премандибулярный – терминальным и глазодвигательным нервом (III); мандибулярный – тройничным (V) и блоковым (IV) нервами; гиоидный – отводящим (VI) и лицевым (VII) нервами. Следующие за головными два сегмента иннервируются соответственно языкоглоточным (IX) и блуждающим (X) нервами. Ростральные туловищные сомиты у высших позвоночных иннервируются системой добавочного нерва (XI), включающего в себя разное количество корешков в зависимости от числа туловищных сомитов. Подъязычный нерв (XII), иннервирующий гипобранхиальную мускулатуру, которая развивается из закладки туловищных сегментов, по своей функции аналогичен вентральным (соматомоторным) корешкам спинномозговых нервов, иннервирующих поперечнополосатую мускулатуру туловища и конечностей.
Передний конец трубки в конце 3-й недели развития из-за активных процессов пролиферации и миграции нейронов в стенке мозга расширяется и формирует 3 первичные мозговые пузыря. Лежащий краниально пузырь образует первичный передний мозг, Prosencephalon, средний пузырь – первичный средний мозг Mesencephalon, а из третьего пузыря развивается первичный задний мозг Rhombencephalon. Далее располагаются структуры формирующегося спинного мозга – Medulla spinalis (рис. 9).
Рис. 9. Развитие мозга человека (по: Шаде, Форд, 1976). А–Б – стадии трех (а) и пяти (б–д) мозговых пузырей; вид сверху (А) и сбоку (Б); 1–3 – первичные: передний (1), средний (2), ромбовидный (№) мозг; 4 – закладка спинного мозга, 5 – глазной бокал, 6–10 – отделы мозга: конечный (6), промежуточный (7), средний (8), задний (9), продолговатый (10); 11 – полушария конечного мозга, 20 – мозжечок, 22 – спинной мозг, V–IX – черепно-мозговые нервы. Стрелки – изгибы нервной трубки (с. и. – среднемозговой, ш. и. – шейный, м. и. – мостовой)
Спинной мозг образуется из каудальных отделов нервной трубки. Он представляет собой часть ЦНС, в структуре которой наиболее отчетливо сохраняются черты эмбриональных стадий развития мозга позвоночных: трубчатый характер строения и сегментарность.
После формирования мозговых пузырей в нервной системе начинаются сложные процессы внутренней дифференцировки и роста. Уже на ранних этапах развития зародыша нервная трубка на значительном протяжении разделяется проходящей по вентрикулярной поверхности пограничной бороздой, sulcus limitans, на два отдела: дорсальный – крыловидную пластинку, и вентральный – базальную пластинку. Участки мозга, развивающиеся из крыловидной пластинки, содержат сенсорные ядра, из базальной – моторные и вегетативные. Ростральная часть нервной трубки не содержит базальной пластинки и целиком происходит из крыловидной. Отделы головного мозга, содержащие производные обеих пластинок – средний, задний, продолговатый – часто объединяют названием «ствол мозга».
Изменения в развитии нервной трубки сопровождаются образованием нескольких изгибов на границах закладки различных отделов мозга. В течение первых двух месяцев эмбрионального развития образуется основной (среднемозговой) изгиб, когда передний и промежуточный мозг загибаются вперед и вниз. Затем формируется еще два (шейный и мостовой) изгиба. Одновременно первый и третий первичные мозговые пузыри разделяются каждый на два. Наступает стадия пяти мозговых пузырей. Самым ростральным становиться конечный мозг (Telencephalon), затем – промежуточный (Diencephalon). За промежуточным идет средний мозг (Mesencephalon). Первичный задний мозговой пузырь разделяется на задний мозг (Metencephalon) и продолговатый мозг (Medulla oblongata). Прозенцефалон включает производные первых шести прозомеров (нейромеров) P1–P6. Из структур Р1 в дальнейшем формируется средний мозг. Прозомеры Р2 и Р3 развиваются соответственно в таламус и преталамус. Из прозомеров Р4–Р6 развивается конечный мозг и гипоталамус. Из более каудальных сегментов нервной трубки (ромбомеров) развиваются структуры ствола и спинного мозга.
После формирования мозговых пузырей (5–10 недели развития) в структурах формирующейся нервной системы происходят сложные процессы внутренней дифференцировки и роста различных отделов головного и спинного мозга.
Формирование отделов мозга находится под контролем т. н. «вторичных организаторов» – групп клеток, синтезирующих ряд морфогенетических факторов, градиент концентрации которых определяет направление миграции и дифференцировки разных структур мозга (табл. 2; рис. 9, ).
Таблица 2. Гены и продукты их экспрессии, контролирующие различные процессы развития отделов и структур головного мозга (по: Обухов, 2008).
| Функция | ||
| Dlx 1, Dlx 2, Dlx 5 | Субпаллиум (ганглионарные возвышения), промежуточный мозг | Миграция субпаллиальных нейробрастов, миграция нейронов в кору из ганглионарных возвышений переднего мозгового пузыря |
| Emx 1, Emx 2 | Конечный мозг | Пролиферация клеток в развивающемся мозге, миграция нейробластов |
| Lhx 1, Lhx 2, Lhx 5 | Передний мозг, кора полушарий | Формирование подкорковых и корковых (архикортекс) отделов полушарий |
| Nkx 2,1 Nkx 2,2 | Вентральные отделы полушарий | Пролиферация и миграция нейробластов в стриатуме |
| Otx 1, Otx 2 | Передний мозг, средний мозг, передние отделы ствола мозга | Формирование структуры полушарий, включая кору мозга |
| Pax 3, Pax 6 | Передний мозг | Миграция нейробластов в дорсальных отделах полушарий |
Развитие зачатка переднего мозга контролирует небольшая группа клеток, расположенная на верхушке нервной трубки и названная передним мозговым организатором (ANR – anterior neural ridge) и клетки на границе второго мозгового пузыря – zona limitans interthalamica (ZLI). Структуры среднего, заднего, продолговатого мозга и верхние сегменты спинного мозга контролируются еще одним организатором – isthmic organizer (ISO).
В перинатальный период заканчивается формирование внутренней структуры мозга. Начинается активная миелинизация головного и спинного мозга. Однако эти процессы не заканчиваются с рождением. Показано, что достаточно долго (месяцы и годы) после рождения происходит созревание и дифференцировка нервных структур и проводящих трактов. Более того, в настоящий период стало ясно, что во взрослый период происходит образование новых популяций нейронов и глиальных клеток за счет сохранения в мозге популяций НСК в структурах головного мозга.