11.02.2016
Мальцева Марина Арнольдовна
Заведующий консультативным отделением — врач-невролог, специалист в области экстрапирамидных патологий, врач высшей категории
Мигрень во время беременности может появиться даже у женщин, которые ранее не страдали этой болезнью. Около 25-ти % будущих мам ощущают мигрень с аурой. Трудно даже представить, насколько тяжело перенести беременным женщинам ужасные симптомы мигрени, поскольку их организм и так в критическом состоянии. Если нет больше сил, терпеть боль, следует найти выход, который бы не навредил ни беременной, ни малышу.
Мигрень во время беременности
Мигрень – болезнь с наследственным характером, которая выражается как резкое болевое ощущение. Головные боли невыносимо сильные, они не по зубам обычным таблеткам, таким как Но-Шпа, Парацетамол и прочее. Мигрень у беременных сопровождается некоторыми факторами, имеющими название «ауры». Это:
- Боязливое отношение к свету.
- Невыносимое отношение к резким запахам и громким звукам.
- Замкнутое состояние.
- Невыносимая тошнота и даже рвотные позывы.
Очень часто беременные женщины принимают все эти симптомы как обычное недомогание, и употребляют Цитрамон, либо прикладывают прохладный компресс.
Первый Санкт-Петербургскийгосударственный медицинскийуниверситет им. акад. И.П. Павлова
Женщины в 3-4 раза чаще мужчин страдают мигренью. Как бороться с этим заболеванием во время беременности и кормления грудью, рассказал руководитель Центра диагностики и лечения головной боли, профессор кафедры неврологии ПСПбГМУ им. акад. И. П. Павлова, член президиума Российского общества по изучению боли, доктор медицинских наук Александр Амелин.
Мигрень до сих пор считается загадочной болезнью. Точных причин ее возникновения никто не знает. Существует много теорий, которые нельзя ни подтвердить, ни опровергнуть. Врачи пока ставят диагноз по опросу.
Заболевание может возникнуть в любое время до 50 лет. Чаще всего приступы появляются в детском или подростковом возрасте. Но есть люди, у которых первые признаки начинаются в 30, 40 и даже в 50 лет.
«Основные признаки — умеренные или очень сильные приступы головной боли, которые развиваются либо с предвестниками, либо без них. У 10% пациентов бывают симптомы ауры, чаще всего — зрительные расстройства, вслед за которыми приходит головная боль», — говорит Александр Амелин.
В связи с гормональными изменениями мигрень может улучшить свое течение на фоне беременности, а может ухудшить. Иногда мигрень появляется во время беременности. Предугадать это нельзя.
«Мигрень не оказывает никакого влияния на развитие плода. А вот бесконтрольное применение обезболивающих препаратов во время беременности может неблагоприятно сказаться на самой маме, а иногда и на ребенке. Поэтому разобраться с мигренью, если она частая и тяжелая, лучше до наступления интересного положения», — считает он.
По его словам, беременным можно только со второго триместра принимать парацетамол и ибупрофен для купирования боли. Остальные препараты не имеют рекомендаций применения у беременных.
«Но это не значит, что они вредны беременным. Просто не исследованы. Поэтому никто не берет на себя ответственности их рекомендовать. В то же время никто не накажет беременную женщину, если она в сильнейший приступ мигрени, который сопровождается тошнотой, рвотой и потерей жидкости, примет, например, один из триптанов, который не проходил исследования у беременных. То есть иногда польза от применения препарата бывает выше, чем потенциальные риски», — сообщил Александр Амелин.
От мигрени не помогают спазмолитики и сосудорасширяющие препараты. Они могут даже ухудшить течение заболевания, потому что во время приступа происходит не спазм сосудов, а их чрезмерное расширение.
«Мигрень можно победить порядком в образе жизни. Ложиться спать и вставать в одно и то же время. Длительный сон также неблагоприятен для мигрени, как и недостаточный. Кушать по часам, не пропускать приемы пищи. Больше пребывать на свежем воздухе. Стараться не употреблять продукты, которые могут вызвать аллергию: шоколад, цитрусовые, орехи», — сказал он.
Во время лактации ограничения такие же, как и во время беременности, потому что все препараты, которые применяет кормящая женщина, через молоко попадают к ребенку.
Почему у беременных появляется мигрень?
У каждого организма свои причины того или иного процесса, но есть общие причины, по которым появляется несносная головная боль во время беременности. К ним относят:
- Употребление в пищу слишком большого количества шоколада, сыра или цитрусовых.
- Недостаточное количество воды в женском организме.
- Значительная передозировка лекарственными препаратами.
- Постоянное недосыпание, переживания и стресс.
- Реакция организма на погоду за окном.
- Значительное прибавление веса.
- Употребление гормональных препаратов.
- Нарушения общего режима.
- Переохлаждение или наоборот, перегрев организма.
«Мигрень при беременности, что делать?» – ответом на этот вопрос может быть еще и принятие холодного душа. Температура воды должна быть около 21-26-ти градусов, но нахождение под водой не должно быть дольше 5-ти минут.
Что особенно должно насторожить?
Вас должны насторожить изменения течения вашей обычной головной боли или впервые возникшая головная боль
, которую вы не испытывали до этого и которая ни на что не похожа. Кроме того, важно знать опасные симптомы, которые должны насторожить Вас и вашего доктора, так называемые «симптомы красного флага».
К ним относятся:
- остро возникшая, сильная головная боль;
- впервые возникшая головная боль с развитием стойкой очаговой неврологической симптоматикой;
- выраженная и непрерывно усиливающаяся головная боль со зрительными нарушениями, длящимися больше 60 минут, с сильной рвотой;
- головная боль, которая усиливается в положении лежа (сюда же относятся головная боль, спровоцированная кашлем, чиханьем, физическим напряжением);
- головная боль у людей старше 50 лет, а также сопровождающаяся повышением температуры или эпилептическими припадками.
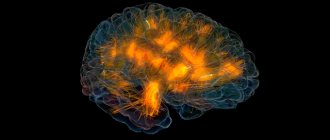
Диагностика головной боли включает консультацию врача-невролога. В обязательном порядке необходимо обратиться к офтальмологу. Проведение МРТ головного мозга необходимо для исключения или выявления опухолей головного мозга. В некоторых случаях нужны магниторезонансная артериография и магниторезонансная венография. Первая позволит определить наличие или отсутствие аневризматического расширение артерий, а вторая — тромбоз сосудов. УЗИ сосудов шеи и головы поможет выявить наличие атеросклеротических бляшек и изменений позвоночных артерий. Иногда головные боли обусловлены патологиями шейного отдела, которые можно выявить при проведении МРТ шейного отдела позвоночника. Использование рентгенографии в период беременности не желательно.
Кроме того необходим подробный сбор анамнеза жизни пациентки и наличие хронических заболеваний (гипотиреоз, наличие аутоиммунных заболеваний, артериальной гипертензии, депрессии) и учет принимаемых препаратов (гормонов, антиконвульсантов, кофеинсодержащих и психотропных препаратов).
Мигрень при беременности. Чем лечить?
Употреблять лекарства против мигрени следует с большой осторожностью, и только проконсультировавшись с доктором. Женский организм во время беременности может по-разному реагировать на той или другой препарат, поэтому необходимо предельно внимательно относиться к тому, что принимать. Определить, что можно от мигрени при беременности могут только квалифицированные врачи, поскольку они обладают необходимыми знаниями и практикой.
Разобравшись, что за явление мигрень у беременных, чем лечить его, несколько слов надо сказать и о профилактике. Лучше всего построить режим дня и придерживаться его, никому не повредит йога для беременных, чтобы сохранять свое тело в хорошей физической подготовке. Полезным будет массаж головы и шеи, ну и главное – ешьте то, чего требует организм, и пейте большое количество воды.
Клинический институт мозга Рейтинг: 3/5 — 7 голосов
Поделиться статьей в социальных сетях
Возможна ли аура
Мигрень с аурой появляется у беременных с той же частотой, что и классическая. В четверти случаев за несколько минут до приступа или максимум за час до него у женщины появляются предшествующие неврологические нарушения. Если они проявляются не сильно, то больная успевает принять лекарственные препараты, сняв тем самым приступ, или вернуться домой. Когда симптомы ауры сильные, то они могут доставлять не меньше мучений, чем непосредственно сам болевой приступ.
Говорить о наличии ауры у женщины можно в том случае, если перед мигренозным приступом присутствуют какие-либо из следующих симптомов:
- зрительные расстройства – при них возможно выпадение полей зрения, временная потеря зрения на один или оба глаза, мерцание мушек перед глазами или световые вспышки;
- резкая слабость – она может распространяться на все тело, но чаще ощущается только в конечностях той стороны, с которой в дальнейшем будет болеть голова. Противоположная сторона тела страдает значительно реже;
- покалывания в конечностях и верхней половине тела, затрагивающие даже язык и губы;
- мурашки на коже;
- полная утрата или значительное снижение чувствительности конечностей;
- различные нарушения речи, такие как ее спутанность или невнятность.
Достаточно часто у беременных при мигрени с аурой отмечается такое явление, что если в этот период действие негативного фактора устраняется, дальнейший приступ не развивается, даже если не принимать лекарственные препараты. Из-за этого в подобной ситуации женщине надо по возможности точно зафиксировать, что послужило причиной для ухудшения состояния.
Причины головной боли при беременности в 1 триместре
Головные боли при беременности в первом триместре ‒ это частое явление. В этот период они могут проявляться даже у тех женщин, которые ранее не жаловались на этот симптом. Беременность ‒ стресс для организма, поэтому первые 3 месяца могут сопровождаться плохим самочувствием. Головная боль может возникать по следующим причинам:
- нервное, эмоциональное напряжение, переживания;
- интенсивная физическая активность и хроническая усталость;
- нарушения сна, бессонница;
- неправильное питание, употребление большого количества кофе, соли, жареных и мучных блюд, а также переедание;
- недостаточная физическая активность.
Головные боли, которые возникают при отсутствии органических нарушений, часто проходят самостоятельно. Врачи рекомендуют соблюдать график сна и физических нагрузок, выбирать здоровое питание и отказаться от продуктов, которые могут вызывать приступы мигрени. Этот список индивидуален, но часто в него входят кофе, жирные блюда и сладости в больших количествах.
Гормональные изменения
Головная боль в первом триместре беременности часто вызвана гормональными перестройками. В этот период резко повышается уровень прогестерона ‒ он необходим для подготовки организма к беременности. Он вызывает снижение реактивности иммунной системы, благодаря чему плод не определяется как инородное тело и не отторгается. Прогестерон максимально повышен в первом триместре, при этом может вызывать отеки, нарушения водно-солевого баланса и сильные головные боли.
В первом триместре также наблюдается возрастание уровня эстрогенов. Эти гормоны вызывают ускорение обменных процессов, а также уменьшают тонус сосудов. Эти вещества в норме способствуют снижению давления и уменьшают проявления гипертонии, но при гипотонии могут спровоцировать приступ головной боли.
Токсикоз
Ранний токсикоз считается нормальным проявлением беременности и возникает у многих женщин, но в некоторых случаях требует более детальной диагностики у врача. Он представляет собой реакцию иммунной системы на появление эмбриона ‒ он воспринимается организмом как чужеродный белок. Точная причина развития токсикоза неизвестна, но выделяют несколько теорий его происхождения. Первая связана с гормональными перестройками во время беременности, которые вызывают нарушения пищеварения и приступы головной боли. Вторая объясняет ухудшение самочувствия адаптацией иммунной системы к изменениям в организме. Также существует нейро-рефлекторная теория: в первом триместре происходит активация некоторых подкорковых центров головного мозга, которые отвечают за проявление защитных рефлексов, в том числе центр рвоты.
Токсикоз проявляется комплексом характерных симптомов:
- нарушение пищеварения, частая тошнота и рвота;
- повышенная чувствительность к свету, запахам и другим раздражителям;
- головные боли, головокружение;
- при выраженной стадии ‒ снижение либо повышение артериального давления, нарушения сердечного ритма, ацетонурия.
В первом триместре беременности токсикоз является нормальной реакцией организма. Ко второму триместру его проявления проходят самостоятельно. К врачу стоит обратиться, если токсикоз сопровождается постоянными головными болями, снижением веса и другими опасными проявлениями. Также он не считается нормой на поздних сроках ‒ в таком случае врачом может приниматься решение о стационарном наблюдении.
Мигрень
Приступы острой головной боли, которая возникает без определенной причины ‒ это мигрень. Она проявляется у мужчин и женщин любого возраста и не связана с органическими нарушениями. Мигрень может быть связана с недостаточностью мозгового кровообращения и другими факторами. Приступы часто спровоцированы гормональным дисбалансом, внешними раздражителями, стрессами и физическими нагрузками, а также определенными погодными условиями. Головная боль может возникать внезапно, но у многих пациентов вначале проявляются симптомы-предвественники (аура мигрени). Они включают:
- изменение чувствительности к свету, запахам;
- нарушение пищеварения, тошнота и рвота;
- ухудшение слуха, шум в ушах;
- онемение верхних конечностей, уменьшение чувствительности пальцев.
Обострение мигрени может быть вызвано изменением гормонального баланса при беременности. В таком случае рекомендуется наблюдение у врача. Для устранения головной боли может понадобиться систематический прием препаратом против мигрени.
Кровяное давление и головная боль при беременности в 1 триместре
Одна из причин головной боли, которая может обостряться при беременности, ‒ это повышение артериального давления (гипертония). Она возникает при различных болезнях сосудов, в том числе при атеросклеорозе, воспалительных процессах, слабости сосудистых стенок и других патологиях. Гипертония опасна повышенной нагрузкой на стенки артерий, вследствие чего они становятся менее эластичными и хуже адаптируются к перепадам кровяного давления. В результате может наблюдаться разрыв сосудов с кровоизлияниями, последствия которых зависят от локализации поврежденного участка.
При повышении артериального давления возникают следующие симптомы:
- острая пульсирующая головная боль, которая может концентрироваться в висках либо распространяться на всю поверхность головы;
- нарушения сердечного ритма;
- покраснение кожи;
- тошнота и рвота;
- нервные проявления, в том числе обострение реакции на яркое освещение и запахи, изменение кожной чувствительности.
При беременности также возможно обострение гипотонии ‒ снижения артериального давления. К ее причинам относятся нарушение нервной регуляции, болезни сосудов, дефицит витаминов, стрессовые ситуации и сердечные патологии. Приступы болезни проявляются слабостью, сонливостью, тошнотой и головной болью, а также бледностью кожи и слизистых оболочек. У многих пациентов диагностируется хроническая гипотония. В первом триместре беременности может наблюдаться ее обострение, в связи с интенсивным кровоснабжением плаценты. В таком случае рекомендуется следить за самочувствием, соблюдать рекомендованную врачом диету, график отдыха и физических нагрузок.
Скачки глюкозы в крови
Гипогликемия ‒ опасное состояние, при котором наблюдается снижение уровня глюкозы в крови. Этот элемент необходим для нормального течения биохимических процессов на клеточном уровне, а особенно важен во время беременности, для полноценного питания плаценты. Дефицит глюкозы приводит к недостаточности энергетического обмена, в результате чего наблюдается резкое ухудшение самочувствия. Частые приступы гипогликемии опасны как для здоровья пациентки, так и для развития плода. Они сопровождаются следующими признаками:
- ноющей головной болью, головокружением;
- снижением кровяного давления, бледностью;
- тошнотой, нарушением пищеварения;
- перепадами настроения, раздражительностью, сонливостью;
- при резком снижении уровня глюкозы возможны обмороки.
Гипергликемия ‒ это превышение допустимого уровня сахара в крови. Она проявляется характерным комплексом симптомов, которые включают потерю веса, головные боли, сонливость, повышенную потребность в жидкости и частое мочеиспускание. Она может возникать после переедания, вследствие стрессовых ситуаций и нерегулярных физических нагрузок, также диагностируется при сахарном диабете. При нарушениях работы эндокринной системы беременность обязательно должна проходить под контролем врача, по необходимости ‒ при условии систематического приема лекарственных средств для контроля глюкозы в крови.
Другие причины
Сильная головная боль при беременности в 1 триместре ‒ это не болезнь, а проявление ряда нарушений. Они могут быть связаны с реакцией иммунной системы, гормональными изменениями, стрессами, нервным и эмоциональным напряжением. Однако, она также может быть признаком опасных нарушений и хронических заболеваний, которые влияют на течение беременности и нуждаются в постоянном наблюдении. Так, при беременности в первом триместре голова болит по следующим причинам:
- неврологические заболевания;
- нарушение мозгового кровообращения и появление участков ишемии (дефицита кислорода в тканях);
- хроническая почечная либо печеночная недостаточность;
- болезни сердечно-сосудистой системы;
- последствия травм в области спины и шеи, сотрясения мозга;
- патологии эндокринной системы, гормональный дисбаланс;
- инсульт, аневризма и другие острые состояния.
Если тошнит и болит голова при беременности на ранних сроках, это может считаться показателем нормы. Такая реакция организма возникает при повышенной чувствительности иммунной системы, но ко второму триместру проходит, по истечению периода адаптации. Однако, важно следить за самочувствием и обращаться к врачу при проявлении других тревожных симптомов: скачков давления и уровня глюкозы в крови, болях в области сердца, обмороках.