Если вас часто беспокоит головокружение, учащение пульса, скачки давления, то в первую очередь необходимо обратиться к врачу неврологу (невропатологу). Именно опытный невролог Клиники ЭКСПЕРТ сможет провести дифференциальную диагностику, необходимую для исключения других заболеваний, по своим симптомам схожих с ВСД.
Врач невролог Безух Светлана Михайловна — доктор медицинских наук, профессор с медицинским стажем 37 лет. Накопленный опыт позволяет ей быстро формулировать диагноз, назначать только необходимое обследование и эффективное лечение.
На консультации врач проведет осмотр и подробно расспросит вас о жалобах — как, где именно, в каких ситуациях болит и кружится голова, бывают ли скачки давления, приступы тошноты, обмороки, как долго длятся приступы и другие вопросы.
Также невролог назначит необходимое инструментальное и лабораторное обследование, которое частично или полностью можно будет пройти сразу же после консультации:
- ЭКГ
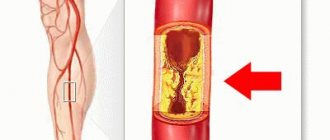
- УЗИ брахеоцефальных сосудов (головы и шеи)
- суточное мониторирование ЭКГ и артериального давления
- рентген позвоночника
- анализы крови и мочи.
Дополнительно могут понадобится консультации смежных специалистов — кардиолога, гастроэнтеролога, эндокринолога.
О вегетососудистой дистонии
Вегетососудистая дистония (другими словами — вегетативная дисфункция) — это нарушение работы вегетативной нервной системы.
Вегетативная нервная система — часть нервной системы, которая регулирует множество процессов во внутренних органах. Иногда она называется автономной нервной системой, т.к. регуляция происходит автономно, т.е. без участия сознания человека. Вегетативная нервная система условно имеет два отдела: симпатический и парасимпатический,отвечающие за противоположно направленные действия: например, парасимпатический отдел стимулирует пищеварение, а симпатический — замедляет. В норме парасимпатическая и симпатическая системы находятся в равновесии без преобладания одной над другой.
Вегетососудистая дистония — это дисбаланс в автономной нервной системе, последствием которого является нарушение работы внутренних органов. Вегетососудистой дистонией страдает до 70% взрослого населения и 15-25% детей.
Лечение
Помощь до постановки диагноза
При появлении замирания сердца человеку нужно немедленно сесть, занять удобное положение. При редких сердечных сокращениях лучше лечь на спину, слегка приподняв ноги. Необходимо обеспечить доступ свежего воздуха, открыв окна или дверь. Обычно самочувствие нормализуется через несколько минут. Если больной чувствует себя хуже, жалуется на боли в предсердечной области или предобморочное состояние, требуется неотложная медицинская помощь.
Консервативная терапия
Эффективное лечение можно начать только после установления причин, провоцирующих замирание сердца. Пациентам с тяжелыми болезнями проводится интенсивная парентеральная терапия в стационаре или отделении реанимации, но в большинстве случаев достаточно амбулаторного лечения. Для устранения первопричины симптома, нормализации работы сердца и регуляции ритма сердечных сокращений назначают:
- Антиаритмические средства.
В арсенале кардиологов есть 4 класса препаратов, которые показаны при аритмиях. Начинают с монотерапии, но при неэффективности или непереносимости высоких доз препаратов оптимальный результат показывает комбинация 2-3 лекарственных средств. - Бета-адреномиметики.
Препараты улучшают проводимость и повышают частоту сердечных сокращений у больных с атриовентрикулярными блокадами. Лекарства применяются короткими курсами. Если терапия неэффективна, рассматривают установку ЭКС. - Противовоспалительные препараты.
При миокардитах и ревматических заболеваниях рекомендованы НПВС, которые уменьшают воспалительное повреждение миокарда. При тяжелых системных процессах целесообразно проводить лечение глюкокортикоидами. - Метаболические средства.
Широко используются антигипоксанты и антиоксиданты, которые улучшают работу миокарда в условиях недостаточного кровоснабжения, предотвращают свободнорадикальное окисление. Для повышения сократимости сердечной мышцы вводят препараты АТФ.
Причины вегетососудистой дистонии
Чтобы избавиться от вегетососудистой дистонии, в первую очередь необходимо выявить причину развития заболевания. Сделать это может опытный врач невролог.
Вегетативная дисфункция может возникать по одной из следующих причин или их совокупности:
- фактор наследственной предрасположенности (в этом случае проявления ВСД появляются уже в детском возрасте)
- перенесенные острые и хронические инфекционные заболевания или интоксикации
- хронические психоэмоциональные стрессы, депрессия, нарушение сна
- малоподвижный образ жизни, “сидячая” работа и, как следствие, нарушение осанки и шейный остеохондроз
- вредные привычки (курение, употребление алкоголя)
- как следствие хронического заболевания эндокринной (гормональные перестройки), сердечно-сосудистой системы, желудочно-кишечного тракта и нарушения питания
- заболевания центральной и периферической нервной системы.
Диагностика
Даже если замирание сердца — редкий эпизод, он служит поводом для обращения к врачу-кардиологу. Перкуторно может определяться расширение границ сердца. При аускультации выслушивается глухость сердечных тонов, наличие функциональных или органических шумов. Чтобы выяснить причину симптоматики, врачу необходимо получить данные инструментальных и лабораторных методов исследования. Как правило, применяются:
- ЭКГ.
При блокадах на ЭКГ выявляется удлинение интервала PQ, периодическое выпадение комплекса QRS. Экстрасистолия проявляется внеочередным желудочковым комплексом, после которого наступает полная или неполная компенсаторная пауза. Дополнительно назначается суточное холтеровское мониторирование. - ЭхоКГ.
Ультразвуковое исследование необходимо для нахождения органической кардиопатологии, которая могла вызвать замирание. При сонографии можно обнаружить утолщение сердечной стенки, анатомические аномалии, снижение фракции выброса. Для оценки кровотока в магистральных сосудах показана допплерография. - Биохимические анализы.
Учитывая большую распространенность ИБС, необходимо исследовать липидный профиль крови. Зачастую повышается содержание холестерина и атерогенных ЛПНП. Чтобы исключить ревматизм и миокардиты, определяют острофазовые показатели крови — СРБ, сиаловые кислоты. - Миокардиальные маркеры.
Если замирание сердца сопровождается тяжелым состоянием больного и резким нарастанием симптоматики, необходимо исключить инфаркт. С этой целью кровь исследуют на уровень тропонина, миоглобина, ферментов АСТ и КФК. Незначительное повышение указывает на нестабильную стенокардию, более высокие концентрации — на некроз миокарда. - Дополнительные исследования.
При подозрении на органическую патологию проводится МРТ сердца. Чтобы выявить признаки левожелудочковой сердечной недостаточности, используют рентгенографию ОГК. При переходе замирания сердца в острый коронарный синдром проводится коронарография.
Симптомы и проявления ВСД
Нарушение работы вегетативной нервной системы может затрагивать один или сразу несколько органов. В зависимости от этого, выделяют несколько типов вегетососудистой дистонии (также они называются синдромами), каждый из которых проявляет себя по-своему.
| Синдром | Симптомы |
| гипертонический синдром | учащение сердечного ритма, кратковременное повышение артериального давления (до 140-170/100 мм рт.ст.), которое снижается без приема лекарств |
| гипотонический синдром | понижение давления до 90/60 мм рт.ст., головные боли, слабость, головокружение, похолодание рук и ног |
| кардиалгический синдром | симптомы напоминают стенокардию, но не связаны с физической активностью: тянущая, распирающая боль и жжение в области сердца за грудиной |
| тахикардиальный синдром | учащение пульса до 90-120 ударов в минуту, повышение давления, ощущение вибрации в голове, покраснение лица |
| астенический синдром | метеозависимость, физическая слабость и усталость с самого утра, усиливающаяся к вечеру, снижение внимания, трудоспособности, а в положении лежа — комфортное самочувствие |
| висцеральный синдром | нарушение работы кишечника, боли и вздутие живота, метеоризм, расстройство пищеварения |
| респираторный синдром | першение и ощущение комка в горле, невозможность сделать глубокий вдох, боль и сдавленность в грудной клетке |
| смешанная форма | сочетание двух и более синдромов ВСД |
Если не лечить вегетососудистую дистонию
Любая из форм вегетососудистой дистонии значительно влияет на качество и образ жизни человека, лишая его возможности работать и нормально существовать. В тяжелых случаях ВСД может проявляться потерей сознания, усиленным сердцебиением и другими опасными состояниями. Помимо этого, если не заниматься лечением и контролем вегетососудистой дистонии, она может развиться в тяжелые заболевания тех органов, в которых нарушен баланс между симпатическим и парасимпатическим отделом нервной системы:
- сердца (гипертония, ишемия, инсульт и инфаркт)
- желудка и кишечника (атония (гипотонус) кишечника, гастрит)
- почек и мочеполовой системы (недержание мочи, заболевания репродуктивной системы у мужчин и женщин)
- психики и нервной системы (судороги, панические атаки).
Для всех синдромов, связанных с вегетососудистой дистонией, характерны периодические обострения — кризы или приступы. Во время приступа ВСД резко обостряются все проявления синдрома (тахикардия, обморок, одышка), в сопровождении панической атаки без видимых причин. Такие приступы могут длиться короткое или продолжительное время, а затем бесследно проходить.
Лечение и прогнозы
У пациентов с вегето-сосудистой дистонией лечение проводится под наблюдением врачей следующих специализаций: терапевта, невролога, эндокринолога, психиатра. Те или иные назначения будут зависеть от преимущественных симптомов ВСД. Обычно с учетом характера и этиологии заболевания проводится комплексная длительная индивидуальная терапия.
Занятия лечебной физкультурой
Специальная физкультура наиболее полезна при лечении ВСД как у взрослых, так и у детей. Такие занятия оказывают общеукрепляющий эффект и являются превосходным средством для тренировки всего организма и повышения работоспособности. Разработанная для лечения ВСД и продуманная с учетом возраста и состояния здоровья, лечебная физкультура должна также исключать прыжки. В целом подвижный образ жизни может являться неотъемлемой составляющей профилактики вегето-сосудистой дистонии.
Прохождение физиопроцедур
Положительный эффект при лечении ВСД также дают лечебный массаж, водные процедуры, рефлексотерапия. Физиотерапевтическое воздействие выбирается в зависимости от типа заболевания: это может быть электрофорез с кальцием или кофеином (в случае ваготонии) либо с магнием, папаверином или бромом (для лечения симпатикотонии).
Применение медикаментозного лечения
Если общеукрепляющих и физиотерапевтических мер оказывается недостаточным для эффективного лечения ВСД, специалист индивидуально подбирает медикаментозную терапию, которая может включать следующие препараты:
- седативные, снижающие активность вегетативных реакций, антидепрессанты, ноотропные средства;
- бета-адреноблокаторы и растительные психостимуляторы, помогающие уменьшить вегето-сосудистые проявления;
- витаминно-минеральные комплексы обычно оказывают благоприятный общеукрепляющий эффект.
При необходимости для лечения разных форм ВСД также проводится курс терапии, направленный на устранение хронических очагов инфекции, сопутствующей эндокринной или соматической патологии. Врач регулярно наблюдает за пациентом с вегето-сосудистой дистонией. Может назначаться диспансеризация (раз в 3-6 месяцев), особенно в осеннее-весенний период.
Нарушения ритма сердца – отвечаем на Ваши вопросы
Нарушения ритма сердца – отвечаем на Ваши вопросы.
Что означает аритмия, нарушения ритма сердца?
Нарушения сердечного ритма, аритмия – это нарушение частоты, ритмичности и последовательности сокращений сердечной мышцы.
Сердце человека работает всю жизнь. Оно сокращается и расслабляется от 50 до 150 раз в минуту. В фазу систолы сердце сокращается, обеспечивая ток крови и доставку кислорода и питательных веществ по всему организму. В фазу диастолы оно отдыхает. Поэтому очень важно, чтобы сердце сокращалось через одинаковые промежутки времени. Если укорачивается период систолы, сердце не успевает полноценно обеспечить организм движением крови и кислородом. Если сокращается период диастолы – сердце не успевает отдохнуть.
От каких причин возникает аритмия и какие виды ее встречаются?
Причины нарушений сердечного ритма изучены не полностью. Считается, что основными двумя причинами служат изменения нервной и эндокринной регуляции или функциональные нарушения, и аномалии развития сердца, его анатомической структуры – органические нарушения. Часто это бывают комбинации этих основных причин.
Причинами могут быть:
воспаление и дистрофия сердечной мышцы, гипертония, ишемическая болезнь, пороки сердца и т.д.;
заболевания эндокринной системы, чаще всего – щитовидной железы;
неврозы, эмоциональные переживания, стрессы;
неправильный образ жизни: несбалансированное питание, отсутствие или систематическое нарушение режима дня, недостаток физических нагрузок, курение и чрезмерное употребление алкоголя и т.д.
Факторы риска развития аритмий сердца включают:
Возраст. С возрастом сердечная мышца истощается, ослабевает и лишается части своего питания. Это может повлиять на формирование и проведение электрических импульсов.
Генетика. У людей с врожденными аномалиями развития сердца аритмии возникают чаще. Более того, ряд аритмий (например, синдром Вольф-Паркинсон-Уайт, некоторые наджелудочковые тахикардии, некоторые формы синдрома удлиненного интервала QT) являются врожденными.
Ишемическая болезнь сердца, другие сердечные болезни, операции на открытом сердце. Сужение и окклюзия (полное закрытие) просвета коронарных артерий (артерий, питающих сердечную мышцу), патология клапанов сердца, ранее перенесенные операции на открытом сердце, кардиомиопатии и другие повреждающие сердце факторы являются серьезным фактором риска развития практически всех видов аритмий.
Заболевания щитовидной железы. При повышенной функции щитовидной железы, происходит повышенная выработка гормонов, повышается метаболизм в целом, сокращения сердца становятся более частыми и нерегулярными. Чаще всего развивается фибрилляция предсердий. При недостаточной функции щитовидной железы метаболизм снижается, что вызывает брадикардию, а в ряде случаев и экстрасистолию.
Лекарственные препараты. Чаще всего аритмию вызывает бесконтрольное и чрезмерное применение препаратов от простуды, содержащих эфедрин и псевдоэпинефрин, а также ряд других препаратов, например, мочегонных, слабительных или противоастматических.
Высокое артериальное давление. Это повышает риск развития ишемической болезни сердца. Высокое артериальное давление также вызывает утолщение стенки левого желудочка, что может менять характер проведения импульсов по нему.
Ожирение. Будучи фактором риска развития ишемической болезни сердца, ожирения повышает также и риск развития аритмий.
Сахарный диабет. Сахарный диабет в стадии декомпенсации (неконтролируемых цифрах сахара крови) во много раз повышает риск развития ишемической болезни сердца и артериальной гипертензии. Кроме того, эпизоды гипогликемии (низкого содержания сахара в крови) могут быть пусковым механизмом развития аритмии сердца.
Синдром патологического ночного апноэ. Эта патология может сопровождаться брадикардией и фибрилляцией предсердий.
Электролитные нарушения. Такие электролиты, как калий, магний, натрий и кальций составляют основу формирования, поддержания и проведения электрического импульса в сердце. Слишком высокая или слишком низкая концентрация электролитов в крови и в клетках сердца влияют на электрическую активность сердца и могут являться причиной развития аритмий.
Употребление алкоголя. При употреблении больших доз алкоголя возрастает риск развития фибрилляции предсердий. Иногда, развитие фибрилляции предсердий после чрезмерного употребления алкоголя называют «синдром праздничного сердца» (“holiday heart syndrome”). Постоянное злоупотребление алкоголя пагубно влияет на клетки сердца и может приводить к кардиомиопатии, которая также является основой для развития аритмий сердца.
Употребление стимуляторов. Психостимуляторы, такие как кофеин, никотин и др. являются причиной развития экстрасистолии и также могут приводить со временем к развитию более тяжелых нарушений ритма сердца. Употребление амфетаминов и кокаина могут поражать сердечную мышцу с развитием любой из существующих аритмий и даже приводить к внезапной сердечной смерти вследствие развития фибрилляции желудочков.
Чаще всего из нарушений сердечного ритма встречаются:
•экстрасистолия (внеочередное сокращение),
•фибрилляция предсердий (мерцательная аритмия ),
•пароксизмальная тахикардия (резкое учащение сердечного ритма от 150 до 200 ударов в минуту).
Увеличение частоты сердечных сокращений более 100 в минуту называется синусовой тахикардией. Сокращения мышцы сердца при этом полноценные и сердечные комплексы на электрокардиограмме не изменяются, просто регистрируется учащенный ритм. Это может быть реакция здорового человека на стресс или физическую нагрузку, но может быть и симптомом сердечной недостаточности, различных отравлений, заболеваний щитовидной железы.
Урежение частоты сердечных сокращений реже 60 в минуту называется синусовой брадикардией. Сердечные комплексы на ЭКГ также не изменяются. Такое состояние может возникнуть у хорошо тренированных физически людей (спортсменов). Брадикардией сопровождаются также заболевания щитовидной железы, опухоли мозга, отравления грибами, переохлаждение и т.д.
Нарушения проводимости и ритма сердца – это очень частые осложнения сердечно-сосудистых заболеваний.
По каким симптомам можно определить нарушения ритма?
Классификация нарушений ритма очень сложная. Аритмии и блокады могут возникать в любом месте проводящей системы сердца. От места возникновения аритмий или блокад зависит и их вид.
Экстрасистолии или мерцательные аритмии ощущаются пациентом как сердцебиения, сердце бьется чаще обычного или появляются перебои в сердце.
Если же пациент ощущает замирание, остановку сердца и при этом у него бывают головокружения и потери сознания, вероятнее всего у пациента блокада сердечного ритма или брадикардия (урежение пульса).
При обнаружении у пациента какого-либо нарушения сердечного ритма необходимо провести полное обследование для уточнения причины возникновения аритмии.
Основным методом диагностики нарушений сердечного ритма служит электрокардиограмма. ЭКГ помогает определить вид аритмии.
Но некоторые аритмии возникают эпизодически. Поэтому для их диагностики применяется холтеровское мониторирование. Это исследование обеспечивает запись электрокардиограммы в течение нескольких часов или суток. При этом пациент ведет обычный образ жизни и ведет дневник, где отмечает по часам выполняемые им действия (сон, отдых, физические нагрузки). При расшифровке ЭКГ данные электрокардиограммы сопоставляются с данными дневника. Выясняют частоту, длительность, время возникновения аритмий и связь их с физической нагрузкой, одновременно анализируют признаки недостаточности кровоснабжения сердца.
Эхокардиография позволяет выявить болезни способствующие развитию аритмий — пролабирование клапанов, врожденные и приобретенные пороки сердца, кардиомиопатии и т.д.
Применяются и более современные методы исследования:
•эндокардиальные (из внутренней полости сердца),
•чреспищеводные электрофизиологические методы исследования.
Чреспищеводная ЭКГ – исследование, позволяющее вызвать у больного нарушение ритма сердечных сокращений. Проводится с помощью тонкого электрода, который вводится через пищевод до уровня расположения правого предсердия пациента и активируется с целью провоцирования аритмического приступа. В это время врач снимает данные о работе сердца пациента с помощью стандартных датчиков, крепящихся к рукам, ногам и груди больного. Чреcпищеводная ЭКГ позволяет получить более точные данные о заболевании, вызвавшем нарушения ритма, и выстроить грамотную схему его лечения;
ультразвуковое исследование (эхокардиография). Позволяет получить и проанализировать изображение сердца, что в свою очередь помогает выявить причину возникновения проблем в работе сердца;
Эндокардиальная катетеризация — процедура представляет собой подведение к сердцу через крупные кровеносные сосуды тонкой рентгеноконтрастной трубки – катетера. Этот способ позволяет измерить давление в разных отделах сердечной мышцы, а также получить образцы тканей сердца для анализа и др. Катетеризацию используют для подтверждения и уточнения диагноза системного заболевания, вызвавшего нарушение ритма сокращений сердечной мышцы: ИБС, легочной гипертензии и т.д.
С целью выявления причин, которые вызвали аритмию у больного, врач может назначить дополнительное лабораторное исследование крови, мочи и другие методы обследования.
Как необходимо лечить аритмию?
При появлении первых признаков нарушений в работе сердечной деятельности необходимо обратиться к врачу для постановки диагноза и получения рекомендаций по лечению.
Лечение больных с явными нарушениями сердечного ритма напрямую зависит от вида аритмии, а также ее степени. Как правило, врачи начинают с лечения основного заболевания, которое стало причиной развития данного недуга. Большинство видов нарушений сердечного ритма не нуждаются в медикаментозном лечении и устраняются обычным изменением стиля жизни человека: отказ от кофеина во всех его проявлениях, отказ от курения, разумное употребление алкогольных напитков, уход от стрессовых ситуаций.
При некоторых нарушениях сердечного ритма единственный метод исцеления – оперативное вмешательство. Данный вид лечения используется при таких аритмиях, как выраженная брадикардия, тяжелая степень АВ-блокады, синдром слабости синусового узла. Людям, страдающим от желудочковой тахикардии или эпизодов фибрилляции желудочков, имплантируется дефибриллятор, который начинает функционировать только в том случае, когда имеет место нарушение сердечного ритма. Когда же в результате исследований выявляется патологический очаг с повышенной активностью, который является источником возникновения нарушений сердечного ритма, то его разрушают хирургическим способом посредством проведения катетеризации сердца.
В чем состоит профилактика нарушений ритма сердца?
Для уменьшения риска возникновения аритмических нарушений необходимо:
•избегать стрессов, физических и эмоциональных перегрузок;
•выстроить режим дня и придерживаться его: спать минимум 8 часов в сутки, регулярно совершать прогулки на свежем воздухе, проводить умеренные физические нагрузки;
•нормализовать питание: исключить недоедание и переедание, отказаться от слишком жирных, калорийных и содержащих большое количество искусственных добавок продуктов. Пациентам с нарушением сердечного ритма необходимо включить в рацион фрукты и овощи, содержащие витамины С, группы B, биотин, карнитин, кальций и магний. Их применение способствует улучшению проводимости сердечных импульсов, питания мышцы; регулярно (не реже одного раза в год) проходить полное медицинское обследование у квалифицированных специалистов;
•отказаться от «вредных привычек» (курения, алкоголя).
Нарушение сердечного ритма – распространенное проявление многих заболеваний сердечно-сосудистой, эндокринной и нервной систем. Поэтому следует помнить о профилактике и при необходимости – лечении основных заболеваний, которые привели к нарушениям ритма.
Профилактика, своевременная диагностика и лечение позволяют не допустить возникновения опасных для здоровья и жизни человека патологических последствий.
При появлении первых признаков нарушений сердечного ритма необходимо обратиться к врачу для постановки диагноза и получения рекомендаций по лечению.
Клинические проявления неправильного сердцебиения могут быть очень разнообразными. При этом сам больной чаще всего не способен определить, чем ему могут грозить те или иные перебои в работе сердца. Так, например, такое безобидное нарушение ритма как единичная экстрасистола (преждевременное сокращение сердца) многими довольно тяжело переносится и заставляет немедленно обратиться к кардиологу. В то же время более серьезное нарушение — череда экстрасистол — может восприниматься как сердцебиение или «трепетание» в груди или шее, которое больной постепенно перестает замечать.
В случае, когда аритмия протекает с периодическими приступами, больной ощущает периоды ускорения сердечного ритма или наоборот – его замедления. Если аритмия носит постоянный характер, пациент со временем вообще может привыкнуть к ней и не станет обращаться за помощью к врачу. Это достаточно опасно, ведь если аритмия становится затяжной, ее воздействие на работу сердца становится довольно значимым и последствия могут быть серьезными.
Более серьезные симптомы системного характера появляются, когда вследствие аритмии сердце перестает перекачивать достаточное количество крови. Если в основе аритмии лежит слабость сердечной мышцы или атеросклероз (отложение жиров, холестерина и других веществ) коронарных артерий, то насосная функция сердца может уменьшиться еще больше. Пациент начинает чувствовать усталость, головокружение, одышку. Некоторых начинают беспокоить обмороки. У пациентов с ишемической болезнью сердца начинает прогрессировать стенокардия. При хронической сердечной недостаточности усиливаются отеки на ногах, появляется тяжесть в правом подреберье и возникают приступы сердечной астмы. Если Вас беспокоят какие-либо перебои в работе сердца, лучше своевременно обратиться к врачу, который сможет установить их причину и в случае необходимости даст ценные рекомендации, назначит лечение, и начнет вести наблюдение за состоянием Вашего сердца.
Меры профилактики лучше сосредоточить на следующем:
1.Контроль уровня холестерина и артериального давления.
2.Диета с низким содержанием жиров и соли. Регулярные физические упражнения. Ваш врач может подсказать вам, какой уровень активности в вашем случае является необходимым и безопасным.
3.Бросьте курить.
4.Ограничьте потребление алкоголя.
5.Принимайте лекарства по назначению.
6.Регулярно посещайте врача для периодических осмотров, обследований и текущего наблюдения.
Печать E-mail
- Назад
- Вперед
Симптомы, при которых нужно вызвать скорую помощь
Проявления разных вариантов острого коронарного синдрома схожи, зачастую невозможно отличить стенокардию или инфаркт только на основании симптомов.
Симптомы стенокардии достаточно типичные. У людей обычно возникает приступ давящей сжимающей боли под лопаткой либо за грудиной. Люди часто интерпретируют это ощущение как дискомфорт или тяжесть, а не как боль. Дискомфорт также может возникать в плече или на внутренней стороне любой руки, через спину отдавая в горло, челюсти или зубы. Однако у людей с нестабильной стенокардией картина меняется. Случаются более частые или более тяжелые приступообразные боли, либо приступы возникают в состоянии покоя или после легких физических нагрузок. Примерно двое из трех человек, перенесших инфаркт, за несколько дней или недель до этого испытывают нестабильную стенокардию, одышку или усталость. Такое изменение характера боли в груди может привести к сердечному приступу.
При инфаркте наиболее узнаваемым симптомом обычно является боль в средней части грудной клетки, которая может распространяться на спину, челюсть или левую руку. Реже боль распространяется на правую руку. Боль при сердечном приступе похожа на ощущения при стенокардии, но обычно более сильная, длится дольше и не облегчается отдыхом или нитроглицерином. Реже боль ощущается в животе, где ее можно принять за несварение желудка, особенно потому, что отрыжка может принести частичное или временное облегчение.
По неизвестным причинам у женщин часто наблюдаются нетипичные симптомы, которые с меньшей вероятностью можно точно диагностировать как проблему с сердцем. Около трети людей, перенесших инфаркт, не испытывали боли в груди. Обычно это женщины, люди старше 75 лет, те, у кого выявлена сердечная недостаточность или диабет, а также те, кто перенес инсульт.
Другие симптомы приступа включают чувство дурноты или обморок, внезапное сильное потоотделение, тошноту, одышку и сильное сердцебиение (тахикардию).
Во время сердечного приступа человек может стать беспокойным, тревожным, сильно потеет, а также может испытать чувство надвигающейся гибели. Губы, руки или ноги могут немного посинеть. В первые часы сердечного приступа с помощью стетоскопа можно услышать шумы в сердце и аномальные сердечные тоны.
Когда и как проявляются признаки дистонии?
Склонность к вегетативной дисфункции проявляется еще в детстве. Дети с наследственной дистонией плохо спят, часто тревожатся и страдают от ночных страхов, они сложнее адаптируются в к новым условиям и быстро устают от физической и психологической нагрузки. Если такому ребенку создать благоприятные условия в семье, закаливать, и регулярно добавлять в рацион витамины и аминокислоты, следить, чтобы он достаточно отдыхал и ежедневно гулял на свежем воздухе – то вегетативная регуляция нормализуется по мере развития и роста всех систем, и симптомы ВСД во взрослом возрасте могут совсем не проявиться.
Убедиться в том, что плохое самочувствие – это следствие вегетативной дисфункции, можно после полного обследования. Многие симптомы ВСД похожи на нарушения при других патологиях, и важно не пропустить состояние, которое может угрожать жизни.
Проявления дистонии не опасны, даже если вы чувствуете себя очень плохо. Но если вы долгое время ничего не делаете, чтобы вернуть в норму вегетативную регуляцию, то в будущем рискуете потерять здоровье.
Первые эпизоды кризов при ВСД обычно связаны с сильным стрессом или возрастным кризисом. В дальнейшем любой незначительный повод может вызвать бурю соматических симптомов, с которыми справиться будет непросто.
Несердечные причины боли в сердце и онемения конечностей
Чаще всего у больного болит левая рука и сердце, в случае заболевания не сердца, а соседних органов. Речь идет о патологиях легких, почек, опорно-двигательного аппарата. Среди них:
- Остеохондроз. При развитии остеохондроза нагрузка идет и на сердечную систему. Помимо неприятных ощущений в области позвоночника, ощущается сильная боль в сердце и онемение конечностей. Требует особого внимания медицинских работников, чтобы предотвратить развитие болезни.
- Последствия травм. После полученных травм происходят нарушения во всем организме.
- Язва двенадцатиперстной кишки. При язве двенадцатиперстной кишки часто онемевают конечности. Стоит как можно скорее обратиться к врачу.
- Панкреатит. Сопутствующими симптомами называют тошноту, рвоту, головокружение, бледность лица, повышение температуры.
- Расстройства желудочно-кишечного тракта. При расстройствах желудочно-кишечного тракта пациент ощущает невыносимую боль не только в желудке, но и в сердце. Большая нагрузка идет на сердце.
- Невралгия.
- Гормональные нарушения. Чаще всего болит сердце и отдает в руку именно у женщин. В некоторых случаях симптомы связаны с гормональными нарушениями.
- Беременность. При беременности полностью меняется функционально организма женщины. Нагрузка происходит на все органы, особенно на сердце. В связи с этим беременная ощущает недомогание, онемение конечностей.
- Патологии молочных желез.
- Доброкачественные и злокачественные опухоли.
- Туберкулез.
- Бронхиальная астма.
- Сухой плеврит.
На что опирается врач при постановке диагноза
Состояние при вегетососудистой дистонии может быть похоже на симптомы одного или нескольких заболеваний. Но анализ полученных данных от пациента и результатов обследования поможет врачу сделать верные выводы.
Понять, насколько сильно страдают жизненно важные функции лучше всего помогает аппаратное обследование во время пика плохого самочувствия. Это определяет тактику лечения. При дистонии нарушения в работе организма не отражаются на состоянии тканей долгое время. Поэтому можно дифференцировать какой из симптомов относится к ВСД, а что является частью заболевания какого-то органа.
Диагностическое значение также будет иметь реакция на аминокислотный комплекс Элтацин®. При вегетососудистой дистонии препарат будет эффективно снимать симптомы и улучшит общее состояние в течение первых двух недель.
Отличается ли лечение ВСД при разных симптомах?
При сильной головной боли, спазмах в животе и ломоте в теле целесообразно принять противовоспалительный препарат или анальгетик. Выбор лекарства будет зависеть от того, что именно вам помогает в таких ситуациях.
При частых головокружениях и общей слабости врач может рекомендовать ежедневно выпивать 1-2 чашки кофе, или принимать таблетки с кофеином.
С бессонницей и тревожностью, приступами сердцебиения, помогают справиться успокоительные и ежедневные прогулки пешком.
При перепадах давления, парестезиях, потере сознания требуется комплексное обследование и индивидуальный подбор лекарств, которые снимут симптомы.
Но ключевым в лечении вегетативной дисфункции с любым набором симптомов будет регулярный прием аминокислот, которые постепенно нормализуют обмен веществ на уровне клеток: глутаминовой кислоты, глицина и цистина. Поэтому при дистонии в качестве основного лечения необходим Элтацин®, препарат с этими аминокислотами. Он помогает устранить причину нарушенной регуляции, и вы постепенно забудете о неприятных симптомах.
Обезболивающие, сердечные препараты, средства от повышенного давления, успокоительные не решают проблему ВСД. Вегетативная дисфункция при симптоматическом лечении не уйдет сама по себе, и со временем станет проявляться все сильнее. Нарушенная регуляция снижает способность организма адаптироваться к любым нагрузкам, и может стать почвой для развития органических изменений и заболеваний.