В чем особенности симптоматики этого заболевания?
При наличии ишемического инсульта в бассейне правой среднемозговой артерии можно выявить симптоматику поражений среднего мозга и полушария главного мозга в зависимости от местонахождения и состояний коллатеральных кровоснабжений в клинических картинах. Довольно часто можно встретить сочетание поражения таламуса и мозгового полушария или же изолированные инфаркты таламуса. Следует заметить, что в большинстве случаев симптоматика заболевания у пациентов может комбинироваться. К самым распространенным симптомам можно отнести зрительное повреждение, нейропсихологическое повреждение, а также гемипарезы.
Диагностика инсульта
Диагноз основывается на тщательном изучении анамнеза, выявлении факторов риска и анализе клинических данных, а именно неврологической симптоматики. Клиническая картина инсультов разнообразна и во многом определяется тем, в каком сосудистом бассейне произошла мозговая катастрофа и ее характером (ишемия или геморрагия).
Ранняя диагностика инсульта (анамнез и осмотр) заключается в ответах на следующие вопросы:
— Имеется ли у больного острое поражение головного или спинного мозга, их оболочек?
— Вызвано ли данное поражение инсультом?
ОНМК диагностируется при внезапном (минуты, реже часы) появлении очаговой и/или общемозговой и менингеальной неврологической симптоматики у больного с общим сосудистым заболеванием и при отсутствии других причин, а именно: черепно–мозговая или спинальная травма; интоксикация (алкоголем, наркотиками, медикаментами); гипогликемия; инфекция; почечная недостаточность; печеночная недостаточность.
Очаговые неврологические симптомы проявляются возникновением следующих расстройств:
– двигательных: моно–, геми–, парапарезы–слабость в одной или двух конечностях; парезы черепно–мозговых нервов – асимметрия лица, гиперкинезы и др.
– речевых: сенсорная, моторная афазия – нарушение понимания и произнесения слов, дизартрия -нечеткое произношение слов, «каша во рту»;
– чувствительных: гипалгезия, термоанестезия, нарушение глубокой, сложных видов чувствительности и др.;
– координаторных: вестибулярная, мозжечковая атаксия, астазия, абазия – головокружение, шаткость при ходьбе, падение в какую-либо сторону.
– зрительных: скотомы, квадрантные и гемианопсии, амавроз, фотопсии – снижение или отсутствие зрения, выпадение полей зрения;
– корковых функций: астереогноз, апраксия – нарушение порядка действий;
– памяти: фиксационная амнезия, дезориентация во времени и др.
Общемозговая симптоматика: снижение уровня бодрствования от субъективных ощущений «неясности», «затуманенности» в голове и легкого оглушения до глубокой комы; головная боль и боль по ходу спинномозговых корешков, тошнота, рвота.
Менингеальная симптоматика (может появляться одновременно с общемозговой и/или очаговой неврологической симптоматикой, однако чаще появляется несколько отсроченно после клинического дебюта инсульта, при субарахноидальных кровоизлияниях может выступать единственным клиническим синдромом): напряжение заднешейных мышц, положительные симптомы Кернига, Брудзинского (верхний, средний, нижний), Бехтерева и др.
Наиболее частые первые симптомы инсульта: внезапное онемение или слабость в руке и/или ноге внезапное нарушение речи и/или ее понимания внезапная потеря равновесия, нарушение координации, головокружение внезапная потеря сознания острая головная боль без какой-либо видимой причины или после тяжелого стресса, физического перенапряжения внезапное онемение губы или половины лица, часто с “перекосом” лица .
Срочно вызывайте “Скорую” по телефону “03″, если Вы увидите у Ваших знакомых или родственников или сами ощутите любой из этих симптомов! Доказана прямая зависимость исхода инсульта от времени начала его лечения. Каждая минута на счету!
При подозрении на инсульт больной обязательно должен быть госпитализирован в специализированное неврологическое отделение для лечения больных с ОНМК.
В чем особенности диагностики ишемического инсульта в бассейне правой средней мозговой артерии?
Стоит отметить, что зачастую компьюторные томографии не позволяют выявить любое ишемическое видоизменение в паренхимах мозга на протяжении некоторого момента от возникновения инсультов, именно то время, которое является очень важным в качестве начинания излечивания такого рода заболеваний.
Благодаря использованию магнитно-резонансных томографий становится возможным более точное определение присутствия и характера любого ишемического изменения в главном мозге в период инсультов. После получения данных после проведенной магнитно-резонансной томографии становится возможным выявление раннего ишемического видоизменения. На сегодня стало возможным комбинирование различных режимов, что дает возможность определить более резкое, подострое и врожденное ишемическое изменение в паренхимах мозга.
Основные услуги клиники доктора Завалишина:
- консультация нейрохирурга
- лечение грыжи позвоночника
- операции на головном мозге
- операции на позвоночнике
Дифференциальная диагностика.
Следует помнить, что при таких состояниях, как гипогликемия, уремия, печеночная недостаточность, возможно внезапное появление очаговых неврологических расстройств. При инфекционных заболеваниях, гнойных заболеваниях придаточных пазух носа также возможно стремительное развитие очаговых/менингеальных нарушений, в данном случае указывающее на присоединение менингоэнцефалита. Следует не забывать о черепно–мозговых травмах, как причине утраты сознания и появления очаговых неврологических нарушений, особенно в тех случаях, когда анамнез неизвестен, а речевой контакт с пациентом невозможен, в дифференциальной диагностике помогает внимательный осмотр и пальпация мягких тканей головы, осмотр наружных слуховых и носовых ходов на предмет ликворо– и гематореи, при субдуральных гематомах более чем в 90% случаев выявляется анизокория. При экзогенных и эндогенных интоксикациях (алкоголь, кетоацидоз и др.), приводящих к глубокому угнетению сознания, также могут возникнуть трудности дифференциальной диагностики, поскольку редкое и поверхностное дыхание не позволяет обнаружить в выдыхаемом воздухе запах алкоголя, ацетона и др. Внезапное появление очаговой неврологической симптоматики возможно также при опухолях головного мозга – «инсультоподобное» течение заболевания или в послеприступном периоде у больных, страдающих эпилептическими припадками (паралич Тодда). При этом состоянии возникшая очаговая симптоматика полностью регрессирует в течение 24 часов, а ее появление обусловлено не «инсультными» изменениями, а локальным отеком головного мозга. У больных, страдающих мигренями, также возможно внезапное развитие очаговой неврологической симптоматики (офтальмические, глазо–двигательные, чувствительные, двигательные, речевые нарушения и др.), появление которых может предшествовать приступу головной боли и исчезать с развитием самого приступа мигрени.
Диагностика характера инсульта
Не существует характерных клинических признаков для геморрагического и ишемического инсультов.
Уточнение характера инсульта возможно только после проведения нейровизуализации (компьютерная томография илимагнитно–резонансная томография).
Лечение инсультов.
Терапия инсульта подразделяетсяна базисную и специфическую.
Базисная терапияинсульта проводится независимо от характера ОНМКи начинается с первых минут от поступления больного в специализированнный стационар.
— Нормализация жизненно важных функций – дыхания и сердечно–сосудистой деятельности. Если сознание не нарушено или угнетено не глубже сопора (больной открывает глаза, если его позвать), необходимо провести санацию верхних дыхательных путей и обеспечить свободное дыхание (устранение факторов, затрудняющих дыхание – тесная одежда, неудобное положение головы, западение языка , зубные протезы и др.). При угнетении сознания глубже сопора, необходима ингаляция кислорода, а при неадекватном дыхании – ИВЛ.
— Борьбу с высоким или низким артериальным давлением проводят поэтапно. Стабилизация повышенного АД на уровне, превышающем на 20 мм рт.ст. привычный для больного уровень, а при отсутствии анамнестических данных не ниже 150–160/90 мм рт. ст.
— Борьба с отеком мозга (внутричерепной гипертензией). Отек мозга определяется как избыточное накопление жидкости в ткани мозга, что приводит к набуханию и увеличению объема последнего. А ведь костные стенки черепной коробки не растяжимы! Резко увеличивается внутричерепное давление, что вызывает смещение мозговых структур, а иногда и их сдавление. Одним из основных методов лечения отека мозга является введение специальных лекарственных средств – осмотических диуретиков. Они создают высокое осмотическое давление крови, что заставляет жидкость из ткани мозга по градиенту давления уходить в кровь, поток которой уносит ее прочь из полости черепа.
— Поддержание водно-электролитного баланса — оптимальное соотношение в организме жидкости и электролитов (калий, натрий).
— Поддержание нормального уровня глюкозы крови (гликемии), так как низкое (гипогликемия) и высокое (гипергликемия) содержание глюкозы в крови одинаково опасны для мозга, поэтому необходимо поддерживать нормогликемию.
— Поддержание нормальной температуры тела, так как температура выше 38*С усугубляет повреждение мозга , поэтому снижение температуры осуществляют как медикаментозно, так и с помощью наружного охлаждения (водно-спиртовые обтирания, пузыри со льдом). Но обязательно выясняют причину лихорадки , так как это может быть проявление инфекции, требующей совершенно другого лечения.
— Борьба с тромбозом глубоких вен у лежачих пациентов (опасность тромбоэмболии легочнойартерии и смерти больного) проводят путем эластического бинтования нижних конечностей ,использованияпневмомассажеров, а также применения малых доз антикоагулянтов (гепарин, фраксипарин), которые уменьшают склонность к тромбообразованию.
— Купирование психомоторного возбуждения, эпилептических приступов, тошноты и рвоты, болевого синдрома проводится специальными группами препаратов.
— Обязательным является профилактика пролежней –обработка кожи больного, переворачивание его в постели, позиционирование конечностей с помощью специальных подушек. Как можно раньше начинается реабилитация больного. Ранняя реабилитация – на 2-3 сутки при стабильном состоянии больного – значительно улучшает исход инсульта. К ней относятся – пассивные движения в конечностях для профилактики контрактур, вертикализация больного с помощью специального стола – вертикализатора, при стабильном состоянии – мобилизация больного: пересаживание в кресло несколько раз в день, лечебная физкультура, физиолечение, при речевых и глотательных нарушениях – логопедическая коррекция.
— Питание больного начинают с 1-2 суток. При нарушении глотания (оценка функции глотания проводится сразу при госпитализации и в процессе лечения) устанавливают назогастральный зонд и для питания используют питательные смеси. Если больной в сознании и может глотать, то питание осуществляется обычным способом.
Специальные методы лечения инсульта.
Без точного определения характера инсульта невозможно проведение специального лечения! Решение об использовании того или иного препарата или метода может принимать только лечащий врач больного. Лечение инсульта будет зависеть от его типа.
1. При ишемическом инсульте основными задачами будут восстановление мозгового кровотока и защита нервных клеток от дальнейшего повреждения. Тромболитики (альтеплаза)– это лекарства, растворяющие тромбы. Они очень эффективно применяются при лечении инфаркта миокарда. Растворяя тромб и восстанавливая кровоток, эти препараты могут предотвратить развитие повреждения нервных клеток а, значит, и инфаркта мозга или существенно уменьшить его размеры. Однако применение таких многообещающих препаратов ограничено развитием осложнений, самым серьезным из которых является “перевод” ишемического инсульта в геморрагический, т.е. развивается вторичное кровоизлияние в поврежденную мозговую ткань. Поэтому эти препараты показаны только строго определенной группе больных и могут применяться только в самые ранние сроки развития инсульта (до 4 часов от начала). Остановить процесс роста уже существующих тромбов и предотвратить образование новых помогают препараты из группы антикоагулянтов (варфарин). При этом происходит снижение свертываемости крови. Это может привести к развитию внутренних кровотечений, особенно велик риск у больных с язвенной болезнью желудка или двенадцатиперстной кишки и заболеваниями крови. Еще одна группа препаратов, изменяющих реологические свойства крови, называется антиагреганты (аспирин). Эти препараты тормозят склеивание (агрегацию) тромбоцитов. Антиагреганты входят в число стандартных средств для лечения инсульта, вызванного церебральным атеросклерозом и различными заболеваниями крови, в основе которых лежит ее наклонность к тромбообразованию вследствие склеивания тромбоцитов. Эти препараты часто используются и при профилактике развития как первого, так и повторного инсультов. И тромболитики, и антикоагулянты, и антиагреганты способствуют восстановлению и улучшению мозгового кровотока.
К сожалению, не получая необходимые кислород и питательные вещества, клетки мозга начинают гибнуть. При этом в них запускается целый каскад биохимических реакций. Остановить этот механизм помогают лекарственные средства – защитники. Их так и называют нейропротекторы, или цитопротекторы (от лат. cytos – “клетка”). В настоящее время проводятся серьезные клинические испытания препаратов из этой группы. Будет точно показано на сколько уменьшается очаг инфаркта мозга при применении этих лекарств. Кроме того, нейропротекторы помогают клеткам, окружающим погибшие, пережить этот “стресс”. Они увеличивают их активность и даже помогают некоторым “добровольцам”, которые прежде не были задействованы в обеспечении движений и/или речи, перестроиться и в определенной степени взять на себя обязанности погибших.
К хирургическим методам лечения ишемического инсульта относится каротидная эндартеректомия. Это операция является методом выбора, если причина инсульта – резкий стеноз или закупорка сонной артерии атеросклеротической бляшкой. Она применяется также и для профилактики возникновения как первого, так и повторного инсульта. Однако для проведения этой операции существуют четко определенные показания и противопоказания.
2.При геморрагическом инсульте основными задачами являются контроль АД и остановка кровотечения. Снижение артериального давления помогает уменьшить давление крови на стенки сосудов, и кровотечение быстрее останавливается. Коррекцию артериального давления проводят гипотензивными (снижающими давление) препаратами, которые больной принимает внутрь (таблетки и капсулы) и которые вводят больному внутривенно. Все зависит от общего состояния больного, уровня его артериального давления и его колебаний. Казалось бы, можно провести операцию и “зашить” разорвавшийся сосуд. Однако это не всегда можно и нужно делать. Во-первых, кровотечение может остановиться само собой при контроле артериального давления. Во-вторых, к сожалению, существуют неоперабельные случаи, когда кровоизлияние находится очень глубоко в недрах мозга и путь хирурга к нему непрост. Нейрохирургическую операцию проводят в случае, когда возможно удалить достаточно большую гематому, больше сорока кубических сантиметров, которая сдавливает соседние структуры мозга. Это вмешательство можно проводить двумя способами открытым и закрытым. В первом случае нейрохирурги вскрывают череп больного (проводят трепанацию) – открытое вмешательство, а во втором случае, используя специальную методику, через небольшое отверстие вводят канюлю в самый центр кровоизлияния и удаляют излившуюся кровь. Второй вариант называют закрытым, или стереотаксическим, вмешательством. Если кровоизлияние произошло из разрыва аневризмы, чаще врожденного мешотчатого выпячивания на стенке сосуда , то его “зашивают” специальными металлическими клипсами – клипируют аневризму.
Жизнь после инсульта продолжается. Но даже после относительно легкого инсульта, не нужно поддаваться “розовому” оптимизму. Любой инсульт – это грозное предупреждение о неблагополучии в организме. Несколько советов больному, перенесшему инсульт: По возможности быстрее приступайте к восстановительным мероприятиям: как только это позволит общее самочувствие больного и состояние его сознания (подробнее смотри раздел по реабилитации больного с инсультом). Родные и близкие больного должны активно помогать ему в проведении дополнительных занятий (по отношению к основным, проводимым методистом лечебной гимнастики и логопедом-афазиологом) по лечебной гимнастике, по обучению ходьбе и самообслуживанию, по восстановлению речи, чтения и письма. Забота близких, благоприятный психологический климат в семье должны вместе с тем исключать “гиперопеку”. Больному необходимо предоставлять максимум самостоятельности, его нужно побуждать к активной социальной жизни. Возвращение к активной жизни, а где это возможно и к труду, может происходить не только при полном восстановлении нарушенных функций, но и на фоне сохранившегося частичного двигательного и речевого дефекта. И надо предпринимать меры по предупреждению повторного инсульта (внимательно читайте руководство по профилактике инсульта).
Какова процедура излечивания ишемического инсульта в бассейне правой средней мозговой артерии?
Для начала стоит заметить, что процесс излечивания является достаточно долгим и требует терпения со стороны пациенток. В самом начале процесса излечивания следует нормализовать образ жизнедеятельности, посещать реабилитационные мероприятия. К двигательному процессу реабилитации можно отнести силу и ловкость в каждой конечности, навыки самообслуживаний, все это может быть реабилитированным в полной мере или частично. К речевому процессу реабилитации относят каждое занятие со специалистами, в частности с логопедами и нейропсихологами, каждое упражнение необходимое для восстановления обыкновенных нарушений чтения или счета. Что касается психологических и социальных процессов излечивания, то следует создавать здоровый климат в семьях, участия в любом культурном мероприятии в пределах кругов общения.
Довольно часто специалисты такой сферы деятельности назначают своим пациентам употреблять различного рода антидепрессанты, которые подбираются индивидуально для каждого пациента. Этому следует уделять большое внимание, ведь используя собственные предположения по принятию антидепрессантов может привести лишь к появлению различных осложнений и побочных эффектов, которые могут спровоцировать нежелательные последствия. Именно поэтому лишь лечащий врач может назначить период приема препаратов и непосредственную дозировку. Использование антиагрегатов позволяет снизить риск повторения инсульта, а в случаях отсутствия терапий заболевание может так же вернуться.
Инсульт
Инсульт
— острое нарушение мозгового кровообращения (ОНМК), характеризующееся внезапным (в течение нескольких минут, часов) появлением очаговой и/или общемозговой неврологической симптоматики, которая сохраняется более 24 часов или приводит к смерти больного в более короткий промежуток времени вследствие цереброваскулярной патологии.
К инсультам относят инфаркт мозга, кровоизлияние в мозг и субарахноидальное кровоизлияние, имеющие этиопатогенетические и клинические различия.
С учётом времени регрессии неврологического дефицита, особо выделяют преходящие нарушения мозгового кровообращения (неврологический дефицит регрессирует в течение 24 часов, в отличие от собственно инсульта) и малый инсульт (неврологический дефицит регрессирует в течение трёх недель после начала заболевания). Сосудистые заболевания мозга занимают второе место в структуре смертности от заболеваний системы кровообращения после ишемической болезни сердца.
Распознать инсульт возможно на месте, немедля; для этого используются три основных приёма распознавания симптомов инсульта, так называемые «УЗП». Для этого попросите пострадавшего:
- У — улыбнуться. При инсульте улыбка может быть кривая, уголок губ с одной стороны может быть направлен вниз, а не вверх.
- З — заговорить. Выговорить простое предложение, например: «За окном светит солнце». При инсульте часто (но не всегда!) произношение нарушено.
- П — поднять обе руки. Если руки поднимаются не одинаково — это может быть признаком инсульта. Дополнительные методы диагностики:
- Попросить пострадавшего высунуть язык. Если язык кривой или неправильной формы и западает на одну или другую сторону, то это тоже признак инсульта.
- Попросить пострадавшего вытянуть руки вперёд ладонями вверх и закрыть глаза. Если одна из них начинает непроизвольно «уезжать» вбок и вниз — это признак инсульта.
Если пострадавший затрудняется выполнить какое-то из этих заданий, необходимо немедленно вызвать скорую помощь и описать симптомы прибывшим на место медикам. Даже если симптомы прекратились (преходящее нарушение мозгового кровообращения), тактика должна быть одна — госпитализация по скорой помощи; пожилой возраст, кома не являются противопоказаниями госпитализации.
Есть ещё одно мнемоническое правило диагностики инсульта: У.Д.А.Р
.:
- У — Улыбка После инсульта улыбка выходит кривая, несимметричная;
- Д — Движение Поднять одновременно вверх обе руки, обе ноги — одна из парных конечностей будет подниматься медленнее и ниже;
- А — Артикуляция Произнести слово «артикуляция» или несколько фраз — после инсульта дикция нарушается, речь звучит заторможено или просто странно;
- Р — Решение Если вы обнаружили нарушения хотя бы в одном из пунктов (по сравнению с нормальным состоянием) — пора принимать решение и звонить в скорую помощь. Расскажите диспетчеру, какие признаки инсульта (УДАРа) вы обнаружили и специальная реанимационная бригада приедет быстро.
Виды инсульта
Существует три основных вида инсульта:
- Ишемический инсульт,
- Внутримозговое кровоизлияние.
- Субарахноидальное кровоизлияние.
Внутримозговое и (не во всех классификациях) нетравматические подоболочечные кровоизлияния относятся к геморрагическому инсульту. По данным многоцентровых исследований, соотношение ишемического и геморрагического инсультов составляет в среднем 4:1—5:1 (80—85 % и 15—20 %).
Ишемический инсульт.
Ишемический инсульт, или инфаркт мозга.
Чаще всего возникает у больных старше 60 лет, имеющих в анамнезе инфаркт миокарда, ревматические пороки сердца, нарушение сердечного ритма и проводимости, сахарный диабет. Большую роль в развитии ишемического инсульта играют нарушения реологических свойств крови, патология магистральных артерий. Характерно развитие заболевания в ночное время без потери сознания.
Этиопатогенез.
Ишемический инсульт чаще всего развивается при сужении или закупорке артерий, питающих головной мозг. Не получая необходимых им кислорода и питательных веществ, клетки мозга погибают. Ишемический инсульт подразделяют на атеротромботический, кардиоэмболический, гемодинамический, лакунарный и инсульт по типу гемореологической микроокклюзии.
- Атеротромботический инсульт, как правило, возникает на фоне атеросклероза церебральных артерий крупного или среднего калибра. Атеросклеротическая бляшка суживает просвет сосуда и способствует тромбообразованию. Возможна артерио-артериальная эмболия. Этот тип инсульта развивается ступенеобразно, с нарастанием симптоматики на протяжении нескольких часов или суток, часто дебютирует во сне. Нередко атеротромботический инсульт предваряется транзиторными ишемическими атаками. Размеры очага ишемического повреждения варьируют.
- Кардиоэмболический инсульт возникает при полной или частичной закупорке эмболом артерии мозга. Наиболее часто причинами инсульта являются кардиогенные эмболии при клапанных пороках сердца, возвратном ревматическом и бактериальном эндокардите, при других поражениях сердца, которые сопровождаются образованием в его полостях пристеночных тромбов. Часто эмболический инсульт развивается вследствие пароксизма мерцательной аритмии. Начало кардиоэмболического инсульта как правило внезапное, в состоянии бодрствования пациента. В дебюте заболевания наиболее выражен неврологический дефицит. Чаще инсульт локализуется в зоне кровоснабжения средней мозговой артерии, размер очага ишемического повреждения средний или большой, характерен геморрагический компонент. В анамнезе возможны тромбоэмболии других органов.
- Гемодинамический инсульт обусловлен гемодинамическими факторами — снижением артериального давления (физиологическим, например во время сна; ортостатической, ятрогенной артериальной гипотензией, гиповолемией) или падением минутного объёма сердца (вследствие ишемии миокарда, выраженной брадикардии и т. д.). Начало гемодинамического инсульта может быть внезапным или ступенеобразным, в покое или активном состоянии пациента. Размеры инфарктов различны, локализация обычно в зоне смежного кровоснабжения (корковая, перивентрикулярная и др.). Гемодинамические инсульты возникают на фоне патологии экстра- и/или интракраниальных артерий (атеросклероз, септальные стенозы артерий, аномалии сосудистой системы мозга).
- Лакунарный инсульт обусловлен поражением небольших перфорирующих артерий. Как правило возникает на фоне повышенного артериального давления, постепенно, в течение нескольких часов. Лакунарные инсульты локализуются в подкорковых структурах (подкорковые ядра, внутренняя капсула, белое вещество семиовального центра, основание моста), размеры очагов не превышают 1,5 см. Общемозговые и менингеальные симптомы отсутствуют, имеется характерная очаговая симптоматика (чисто двигательный или чисто чувствительный лакунарный синдром, атактический гемипарез, дизартрия или монопарез).
- Инсульт по типу гемореологической микроокклюзии возникает на фоне отсутствия какого-либо сосудистого или гематологического заболевания установленной этиологии. Причиной инсульта служат выраженные гемореологические изменения, нарушения в системе гемостаза и фибринолиза. Характерна скудная неврологическая симптоматика в сочетании со значительными гемореологическими нарушениями. Геморрагический инсульт. В научной литературе термины «геморрагический инсульт» и «нетравматическое внутримозговое кровоизлияние» либо употребляются как синонимы, либо к геморрагическим инсультам, наряду с внутримозговым, также относят нетравматическое субарахноидальное кровоизлияние.
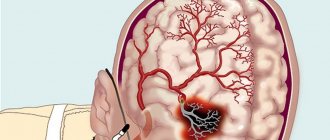
- Внутримозговое кровоизлияние — наиболее распространённый тип геморрагического инсульта, чаще всего возникающий в возрасте 45—60 лет. В анамнезе у таких больных — гипертоническая болезнь, церебральный атеросклероз или сочетание этих заболеваний, артериальная симптоматическая гипертензия, заболевание крови и др. Предвестники заболевания (чувство жара, усиление головной боли, нарушение зрения) бывают редко. Обычно инсульт развивается внезапно, в дневное время, на фоне эмоционального или физического перенапряжения. Этиопатогенез. Причиной кровоизлияния в головной мозг чаще всего является гипертоническая болезнь (80—85 % случаев). Реже кровоизлияния обусловливаются атеросклерозом, заболеваниями крови, воспалительными изменениями мозговых сосудов, интоксикацией, авитаминозами и другими причинами. Кровоизлияние в мозг может наступить путём диапедеза или в результате разрыва сосуда. В обоих случаях в основе выхода крови за пределы сосудистого русла лежат функционально-динамические ангиодистонические расстройства общей и в особенности регионарной мозговой циркуляции. Основным патогенетическим фактором кровоизлияния являются артериальная гипертензия и гипертонические кризы, при которых возникают спазмы или параличи мозговых артерий и артериол. Обменные нарушения, возникающие в очаге ишемии, способствуют дезорганизации стенок сосудов, которые в этих условиях становятся проницаемыми для плазмы и эритроцитов. Так возникает кровоизлияние путём диапедеза. Одновременное развитие спазма многих сосудистых ветвей в сочетании с проникновением крови в мозговое вещество может привести к образованию обширного очага кровоизлияния, а иногда и множественных геморрагических очагов. В основе гипертонического криза может быть резкое расширение артерий с увеличением мозгового кровотока, обусловленное срывом его саморегуляции при высоком артериальном давлении. В этих условиях артерии утрачивают способность к сужению и пассивно расширяются. Под повышенным давлением кровь заполняет не только артерии, но и капилляры и вены. При этом повышается проницаемость сосудов, что приводит к диапедезу плазмы крови и эритроцитов. В механизме возникновения диапедезной геморрагии определённое значение придаётся нарушению взаимосвязи между свёртывающей и противосвёртывающей системами крови. В патогенезе разрыва сосудов играют роль и функционально-динамические нарушения сосудистого тонуса. Паралич стенки мелких мозговых сосудов ведёт к острому нарастанию проницаемости сосудистых стенок и плазморрагии.
- Субарахноидальное кровоизлияние – (кровоизлияние в субарахноидальное пространство). Наиболее часто кровоизлияние происходит в возрасте 30—60 лет. В числе факторов риска развития субарахноидального кровоизлияния называются курение, хронический алкоголизм и однократное употребление алкоголя в больших количествах, артериальная гипертензия, избыточная масса тела.
Этиопатогенез.
Может произойти спонтанно, обычно вследствие разрыва артериальной аневризмы (по разным данным, от 50 % до 85 % случаев) или в результате черепно-мозговой травмы. Также возможны кровоизлияния из-за других патологических изменений (артериовенозные мальформации, заболевания сосудов спинного мозга, кровоизлияние в опухоль). Помимо этого, в числе причин САК кокаиновая наркомания, серповидно-клеточная анемия (обычно у детей); реже — приём антикоагулянтов, нарушения свёртывающей системы крови и гипофизарный инсульт. Локализация субарахноидального кровоизлияния зависит от места разрыва сосуда. Чаще всего она возникает при разрыве сосудов артериального круга большого мозга на нижней поверхности головного мозга. Обнаруживается скопление крови на базальной поверхности ножек мозга, моста, продолговатого мозга, височных долей. Реже очаг локализуется на верхнелатеральной поверхности мозга; наиболее интенсивные кровоизлияния в этих случаях прослеживаются по ходу крупных борозд.
Клиническая картина.
Симптомы: Инсульт может проявляться общемозговыми и очаговыми неврологическими симптомами. Общемозговые симптомы инсульта бывают разные. Этот симптом может возникать в виде нарушения сознания, оглушённости, сонливости или, наоборот, возбуждения, также может возникнуть кратковременная потеря сознания на несколько минут. Сильная головная боль может сопровождаться тошнотой или рвотой. Иногда возникает головокружение. Человек может чувствовать потерю ориентировки во времени и пространстве. Возможны вегетативные симптомы: чувство жара, потливости, сердцебиение, сухость во рту.
На фоне общемозговых симптомов инсульта появляются очаговые симптомы поражения головного мозга. Клиническая картина определяется тем, какой участок мозга пострадал из-за повреждения кровоснабжающего его сосуда. Если участок мозга обеспечивает функцию движения, то развивается слабость в руке или ноге вплоть до паралича. Утрата силы в конечностях может сопровождаться снижением в них чувствительности, нарушением речи, зрения. Подобные очаговые симптомы инсульта в основном связаны с повреждением участка мозга, кровоснабжаемым сонной артерией. Возникают слабости в мышцах (гемипарез), нарушения речи и произношения слов, характерно снижение зрения на один глаз и пульсации сонной артерии на шее на стороне поражения. Иногда появляется шаткость походки, потеря равновесия, неукротимая рвота, головокружение, особенно в случаях, когда страдают сосуды, кровоснабжающие зоны мозга, ответственные за координацию движений и чувство положения тела в пространстве. Возникает «пятнистая ишемия» мозжечка, затылочных долей и глубоких структур и ствола мозга. Наблюдаются приступы головокружения в любую сторону, когда предметы вращаются вокруг человека. На этом фоне могут быть зрительные и глазодвигательные нарушения (косоглазие, двоение, снижение полей зрения), шаткость и неустойчивость, ухудшение речи, движений и чувствительности.
Факторы риска.
Факторами риска являются различные клинические, биохимические, поведенческие и другие характеристики, указывающие на повышенную вероятность развития определённого заболевания. Все направления профилактической работы ориентированы на контроль факторов риска, их коррекцию как у конкретных людей, так и в популяции в целом.
- Возраст.
- Артериальная гипертония.
- Заболевания сердца.
- ТИА (транзиторные ишемические атаки) являются существенным предиктором развития как инфаркта мозга, так и инфаркта миокарда.
- Сахарный диабет.
- Курение.
- Асимптомный стеноз сонных артерий.
Многие люди в популяции имеют одновременно несколько факторов риска, каждый из которых может быть выражен умеренно.
Диагностика.
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) — наиболее важные диагностические исследования при инсульте. КТ в большинстве случаев позволяет чётко отдифференцировать «свежее» кровоизлияние в мозг от других типов инсультов, МРТ предпочтительнее для выявления участков ишемии, оценки распространённости ишемического повреждения и пенумбры (это особенно важно в первые 12—24 часа заболевания, когда методом КТ ишемический инсульт может не визуализироваться). Также с помощью этих исследований можно выявлять первичные и метастатические опухоли, абсцессы мозга и субдуральные гематомы. Если наблюдается ригидность затылочных мышц, но отсутствует отёк диска зрительного нерва, люмбальная пункция в большинстве случаев позволит быстро установить диагноз кровоизлияния в мозг, хотя при этом сохраняется незначительный риск возникновения синдрома «вклинения» мозга. В случаях, когда есть подозрения на эмболию, люмбальная пункция необходима, если предполагается применение антикоагулянтов. Люмбальная пункция имеет также важное значение для диагностики рассеянного склероза и, кроме того, может иметь диагностическое значение при нейроваскулярном сифилисе и абсцессе мозга. При недоступности КТ или МРТ необходимо выполнить эхоэнцефалографию и люмбальную пункцию.
Первая помощь при инсульте.
При инсульте наиболее важно доставить человека в больницу как можно быстрее, желательно в течение первого часа после обнаружения симптомов. Следует учитывать, что не все больницы, а только ряд специализированных центров приспособлен для оказания правильной современной помощи при инсульте. Поэтому попытки самостоятельно доставить больного в ближайшую больницу при инсульте зачастую неэффективны. До приезда скорой помощи важно не давать больному есть и пить, поскольку органы глотания могут оказаться парализованными, и тогда пища, попав в дыхательные пути, может вызвать удушье. При первых признаках рвоты голову больного поворачивают на бок, чтобы рвотные массы не попали в дыхательные пути. Больного лучше уложить, подложив под голову и плечи подушки, так чтобы шея и голова образовывали единую линию, и эта линия составляла угол около 30° к горизонтали. Больному следует избегать резких и интенсивных движений. Больному расстегивают тесную мешающую одежду, ослабляют галстук, заботятся о его комфорте.
В случае потери сознания с отсутствующим или агональным дыханием немедленно начинают сердечно-лёгочную реанимацию. Её применение многократно увеличивает шансы больного на выживание. Ещё больше увеличивает выживаемость применение портативных дефибрилляторов: будучи в общественном месте (кафе, аэропорт, и т. д.), оказывающим первую помощь необходимо осведомиться у персонала о наличии у них или поблизости дефибриллятора. Определение отсутствия пульса больше не является необходимым условием для начала реанимации, достаточно потери сознания и отсутствия ритмичного дыхания.
Лечение:
Лечение инсульта включает комплекс мероприятий по неотложной помощи и длительный восстановительный период (реабилитацию), проводимый поэтапно.
Неотложная помощь.
На догоспитальном этапе оказания медицинской помощи, следует оценить параметры гемодинамики больного, в том случае если наблюдается повышение артериального давления, следует принять меры к его нормализации.
Реанимационные мероприятия.
Реанимационные мероприятия должны быть направлены на поддержание адекватных показателей гемодинамики и оксигенации.
Фармакотерапия.
Препараты назначаются согласно стандартам лечения и по решению лечащего врача. Кислоты в препаратах или в пище должны быть исключены в случаях кровоизлияния как способствующие ослаблению свертываемости крови и, наоборот, рекомендованы при ишемических инсультах как способствующие рассасыванию тромбозов.
Особенности ухода за пациентом.
К инсульту часто присоединяются пневмония и пролежни, что требует постоянного ухода, переворачивания со стороны на сторону, смены мокрого белья, кормления, очищения кишечника, перкуссионный массажа грудной клетки.
Постинсультная реабилитация.
Лечение инсульта включает в себя проведение курса сосудистой терапии, использование препаратов, улучшающих мозговой обмен, кислородотерапию, восстановительное лечение или реабилитацию (лечебная физкультура, физиолечение, массаж). Также рекомендуется после выписки из больницы делать дыхательную гимнастику лёгких, так как после 14—17 дней «лежания» в лёгких может образоваться «застойная пневмония». То есть совершать глубокие вдохи, выдохи. В день 5—7 раз надувать воздушные шары. В мировой практике восстановительного лечения после инсульта ведущее место занимает междисциплинарный подход, исходя из которого процессом лечения (терапии) занимаются несколько специалистов: врач ЛФК, реабилитолог, логопед.
Мозг человека отличается определенной естественной способностью к восстановлению, благодаря созданию новых связей между здоровыми нейронами и формированию новых информационных цепей. Подобное свойство головного мозга носит название нейропластичность и может быть стимулировано в процессе реабилитации. Одним из ключевых факторов эффективности любой программы реабилитации является регулярное выполнение тщательно организованного, индивидуально подобранного комплекса упражнений — то есть общий принцип обучения человека новому навыку.
Для получения информации о записи на прием к специалистам просим обращаться по телефонам: 8;, или по электронной почте Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript. / Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript.