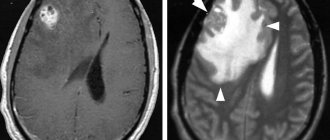
Аденома гипофиза головного мозга (АГГМ) представляет собой опухоль железистой ткани мозгового придатка. Гипофиз – это значимая в организме человека эндокринная железа, располагающаяся в нижней части мозга в гипофизарной ямке турецкого седла. Этот маленький орган эндокринной системы, у взрослого человека весом всего в 0,7 г, отвечает за собственную продукцию гормонов и контроль над синтезом гормонов щитовидной и паращитовидной железой, мочеполовыми органами. Гипофиз участвует в регуляции водно-жирового обмена, отвечает за рост и вес человека, развитие и работу внутренних органов, начало родовой деятельности и лактацию, становление репродуктивной системы и др. Не зря эту железу медики величают «виртуозным дирижером», управляющим звучанием большого оркестра, где оркестр – это весь наш организм.
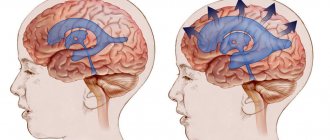
Схематичное изобрадение расположения опухоли.
Но, к сожалению, уникальный орган, без которого слаженный функциональный баланс в организме невозможен, не защищен от патологических образований, или болезней на почве гормонального и/или неврогенного расстройства. Одним из серьезных заболеваний является аденома, при которой железистый, гормонально активный эпителий гипофиза головного мозга патологически разрастается, что может стать причиной инвалидизации больного.
Анатомия.
Аденомы могут быть активными (ААГ) и неактивными (НАГ). В первом случае страдает гормональный фон от переизбытка выделяемых гипофизарных гормонов. Во втором – массив опухоли раздражает, сдавливает близко расположенные ткани, чаще затрагивается зрительный нерв. Стоит отметить, что сильно увеличенные пропорции и активного патологического очага так же негативно воздействуют на внутричерепные ткани, находящиеся вблизи. О других особенностях патологии, включая специфику лечения, предлагаем узнать из статьи.
Эпидемиология: причины, частота заболеваемости
Фактор, который стимулирует развитие гипофизарной опухоли, до сих пор не выявлен, поэтому остается главным предметом исследований. Специалисты относительно вероятных причин озвучивают лишь версии:
- черепно-мозговые травмы;
- нейроинфекция головного мозга;
- пагубные привычки;
- беременность 3 и более раз;
- наследственность;
- прием гормональных препаратов (например, контрацептивов);
- хронические стрессы;
- артериальная гипертензия и др.
Новообразование встречается не так уж и редко, в общей структуре опухолей головного мозга на его долю приходится 12,3%-20% случаев. По частоте встречаемости оно занимает 3 место среди нейроэктодермальных неоплазий, уступая лишь глиальным опухолям и менингиомам. Заболевание, как правило, доброкачественной природы. Однако в медицинской статистике зафиксированы данные о единичных случаях злокачественной трансформации аденомы с образованием вторичных очагов (метастазов) в головной мозг.
Патологический процесс чаще диагностируется у женщин (примерно в 2 раза больше), чем у мужчин. Далее приведем данные о распределении возрастов из расчета 100% пациентов с клинически подтвержденным диагнозом. Эпидемиологический пик приходится на возраст 35-40 лет (до 40%), в 30-35 лет заболевание определяется у 25% пациентов, в 40-50 лет – у 25%, 18-35 и старше 50 лет – по 5% на каждую возрастную категорию.
По статистике, около 40% пациентов имеют неактивную опухоль, которая не секретирует в избытке гормональные вещества и не отражается на эндокринном равновесии. Приблизительно у 60% пациентов определяют активное образование, отличающееся гиперсекрецией гормонов. Порядка 30% людей становятся инвалидами из-за последствий агрессивной гипофизарной аденомы.
МРТ при кисте кармана Ратке
МР-картина может быть очень различной (см. изображения ниже). Несмотря на то, что не было определено никаких специфичных МРТ-признаков, большинство можно разделить на следующие две группы:
1) С низкой интенсивностью сигнала на Т1-взвешенных изображениях и высокой интенсивностью на Т2-ввешенных изображениях
2) С высокой интенсивностью сигнала на Т1-взвешенных изображениях и вариабельной интенсивностью сигнала на Т2-взвешенных изображениях
Т1-взвешенное сагиттальное изображение, полученное до контрастного усиления: видна хорошо определяемая киста в зоне турецкого седла, изоинтенсивная спинно-мозговой жидкости. Отмечается соответствующая норме высокая интенсивность сигнала задней доли гипофиза сзади.
На Т1-взвешенном корональном изображении она видна рамером чуть менее сантиметра в центральной части турецкого седла. Слегка гиперинтенсивна по сравнению со спинно-мозговой жидкостью.
На этом Т2-взвешенном изображении она изоинтенсивна спинно-мозговой жидкости.
Крупная гиперинтенсивна по сравнению со спинно-мозговой жидкостью на аксиальном протонно-взвешенном изображении. Отмечается расширение турецкого седла с латеральным отклонением чуть заслоненной, но проходимой кавернозной частью внутренней сонной артерии.
Сделать МРТ гипофиза в Санкт-Петербурге
Содержимое первой группы напоминает спинномозговую жидкость (СМЖ). Во второй группе усиление сигнала на Т1-взвешенных изображениях связано с высоким уровнем содержания мукополисахаридов, что, как считается, является следствием увеличения числа муцин-секретирующих клеток в стенке, а также повышенной активности этих клеток.
Редкие случаи высокой интенсивности сигнала на Т1-взвешенных изображениях и низкой интенсивности на Т2-взвешенных изображениях связаны с сочетанием различных факторов, включающих в себя наличие мукополисахаридов, застарелое кровоизлияние, значительное содержание холестерина или клеточного детрита стенки кисты. Они практически всегда однородны по интенсивности сигнала, в то время как для других патологических образований, таких как краниофарингеомы и геморрагические аденомы, чаще характерна гетерогенность интенсивности сигнала.
Имеют тонкую стенку, которая может контрастироваться при вводе контрастных веществ на основе гадолиния. Различные варианты контрастирования гадолинием могут отражать плоскоклеточную метаплазию стенки или смещенную к периферии в виде ободка ткань гипофиза.
Данные по связи интенсивности сигнала и ее клинических проявлений очень редки. В 1997 году Takeichi с коллегами исследовали 78 пациентов, включая 9 собственных пациентов, и сообщили, что с интенсивностью сигнала, соответствующей спинно-мозговой жидкости, характеризовались медленным ростом, большим размером и часто вызывали зрительную симтоматику. Симптоматические с другой интенсивностью сигнала были меньшего размера.
Режим DWI-SSFSE со значениями ИКД может также быть использован в дифференциальной диагностике, краниофарингеом и геморрагических аденом гипофиза.
Классификация аденом гипофиза головного мозга
Гипофизарный очаг формируется в передней доли железы (в аденогипофизе), которая составляет основную массу органа (70%). Развивается заболевание при мутации одной клетки, как результат, она выходит из-под иммунного надзора и выпадает из физиологического ритма. Впоследствии, путем многократного деления клетки-предшественника образуется аномальное разрастание, состоящее из группы идентичных (моноклональных) клеток. Это и есть аденома, такой механизм развития самый частый. Однако в редких случаях очаг может изначально происходить из одного клеточного клона, а после рецидива – из другого.
Патологические образования различают по активности, величине, гистологии, характеру распространения, виду секретируемых гормонов. Мы уже выяснили, какого вида активности бывают аденомы, – гормонально-активные и гормонально-неактивные. Рост дефектной ткани характеризует параметр агрессивности: опухоль может быть неагрессивной (небольшая и не склонная к увеличению) и агрессивной, когда она достигает больших размеров и оказывает инвазию на соседние структуры (артерии, вены, нервные ветви, пр.).
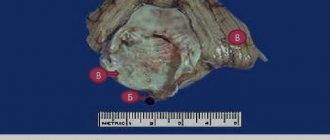
Крупная аденома после удаления.
По величине аденомы гипофиза ГМ бывают следующих видов:
- микроаденомы (менее 1 см в диаметре);
- мезоаденомы (1-3 см);
- большие (3-6 см);
- гигантские аденомы (размером более 6 см).
АГГМ по распространению делятся на:
- эндоселлярные (в пределах гипофизарной ямки);
- эндоэкстраселлярные (с выходом за ориентиры седла), которые распространяются:
► супраселлярно – в полость черепа;
► латероселлярно – в пещеристый синус или под твердую мозговую оболочку;
► инфраселлярно – растут вниз в сторону клиновидной пазухи носа/носоглотки;
► антеселлярно – затрагивают решетчатый лабиринт и/или глазницу;
► ретроселлярно – в заднюю черепную ямку и/или под Блюменбахов скат.
По гистологическому признаку аденомам присвоены наименования:
- хромофобные – неоплазии, образованные бледными, нечетко контурируемыми аденогипофизарными клетками хромофобами (распространенный тип, представлен НАГ);
- ацидофильные (эозинофильные) – опухоли, сотворенные альфа-клетками с хорошо развитым синтетическим аппаратом;
- базофильные (мукоидные) – неопластические образования, развивающиеся из базофильных (бета-клеток) аденоцитов (наиболее редкая опухоль).
Среди гормонально-активных аденом различают:
- пролактиномы – активно секретируют пролактин (самый частый вид);
- соматотропиномы – в избытке продуцируют соматотропный гормон; кортикотропиномы – стимулируют выработку адренокортикотропина;
- гонадотропиномы – усиливают синтез гонадотропина хорионического;
- тиреотропиномы – дают большой выброс ТТГ, или тиреотропного гормона;
- комбинированные (полигормональные) – секретируют от 2 и более гормонов.
Почему образуется киста кармана Ратке
Как установили Voelker с соавторами, по наиболее общепринятой теории происхождения, эти образования развиваются из истинных остаточных структур кармана Ратке, существовавшего во внутриутробном периоде.
Карман Ратке возникает примерно на 24й день эмбрионального развития в виде дорсального дивертикула ротовой ямки; это образование выстлано эпителиальными клетками эктодермального происхождения. Примерно в это же время формируется воронка гипофиза в виде выроста нейроэпителия из диэнцефалона. К пятой неделе он дорастает до воронки и облитерируется у щечно-глоточной перепонки. В течение шестой недели он отделяется от орального эпителия. Затем из его передней стенки развивается дистальная часть гипофиза. Задняя стенка не пролиферирует и остается в виде плохо различимой промежуточной части гипофиза.
Остаточный просвет кармана уменьшается до узкой щели, которая, в большинстве случаев, исчезает. Считается, что персистенция и расширение этой щели приводит к возникновению кисты Ратке.
Схема развития кисты из зародышевого кармана Ратке.
Некоторые авторы придерживаются иных теорий касательно формирования этих кист: в частности, по некоторым теориям, источником развития является нейроэпителий или эндодерма, или же предполагается их развитие путем метаплазии клеток передней доли гипофиза.
Клинические проявления опухоли
Многие симптомы пациентами, как они сами подчеркивают, поначалу не воспринимаются серьезно. Недомогания зачастую связывают с банальным переутомлением или, к примеру, стрессом. Действительно, проявления могут быть неспецифичными и завуалированными долгое время – 2-3 года или больше. Заметим, что характер и интенсивность симптомов зависят от степени агрессии, вида, локализации, объема и многих других характеристик аденомы. Клиника новообразования складывается из 3 симптоматических групп.
- Неврологические признаки:
- головная боль (ее испытывает большая часть пациентов);
- нарушенная иннервация глазных мышц, что вызывает глазодвигательные расстройства;
- болезненные ощущения по ходу ветвей тройничного нерва;
- симптомы гипоталомического синдрома (ВСД-реакции, психическая неуравновешенность, проблемы с памятью, фиксационная амнезия, бессонница, нарушение волевой активности, пр.);
- проявления окклюзионно-гидроцефального синдрома в результате блокады оттока ликвора на уровне межжелудочкового отверстия (нарушение сознания, сна, приступы головной боли при движении головой, др.).
- Офтальмологические симптомы по невральному типу:
- ощутимое расхождение в остроте зрения одного глаза от другого;
- постепенное падение зрения;
- исчезновение верхних полей восприятия в обоих глазах;
- выпадение поля видения назальных или височных областей;
- атрофические изменения глазного дна (определяются офтальмологом).
- Эндокринные проявления в зависимости от продукции гормонов:
- гиперпролактинемия – выделение молозива из груди, аменорея, олигоменорея, бесплодие, поликистоз яичников, эндометриоз, снижение либидо, оволосение, самопроизвольные аборты, у мужчин проблемы с потенцией, гинекомастия, низкое качество спермы для зачатия и др.;
- гиперсоматотропизм – увеличение в размерах дистальных отделов конечностей, надбровных дуг, носа, нижней челюсти, скул или внутренних органов, осиплость и огрубение голоса, дистрофия мышц, трофические изменения в суставах, миалгии, гигантизм, ожирение и прочее;
- синдром Иценко-Кушинга (гиперкортицизм) – диспластическое ожирение, дерматозы, остеопороз костей, переломы позвоночника и ребер, дисфункция репродуктивных органов, гипертензия, пиелонефрит, стрии, иммунодефицитные состояния, энцефалопатия;
- симптомы гипертиреоза – повышенная раздражительность, беспокойный сон, переменчивое настроение и тревожность, похудение, дрожание кистей рук, гипергидроз, перебои сердечного ритма, высокий аппетит, кишечные расстройства.
Примерно у 50% людей на фоне гипофизарной аденомы возникает симптоматический (вторичный) диабет. У 56% диагностируют утрату зрительных функций. В той или иной мере почти все испытывают классические для гипофизной гиперплазии головного мозга симптомы: головная боль (более чем у 80%), психоэмоциональные, метаболические, сердечно-сосудистые расстройства.
Прогноз и возможные последствия
Неблагоприятные последствия хирургического лечения кисты головного мозга, образовавшейся на гипофизе, встречаются относительно редко. Обычно послеоперационные нарушения связаны с развитием сахарного диабета (4% случаев), вторичной инфекции (4% случаев), ринореи – обильное выделение слизистого субстрата из носовых ходов (7% случаев).
Прогноз относительно благоприятный – в большинстве случаев (около 80%) операция приводит к избавлению от проявлений патологии. Если крупную кисту не лечить, могут развиваться осложнения – утрата зрения, судорожный синдром, гормональный дисбаланс, повышение значений внутричерепного давления.
Киста гипофиза – объемное образование, которое чаще является врожденной патологией развития мозга. Реже кистозная полость образуется в результате перенесенных инфекций, травм в зоне головы, нейрохирургических вмешательств. Чаще протекает бессимптомно. В случае появления выраженной неврологической симптоматики обычно проводят хирургическое удаление.
154
Методы диагностики патологии
Специалисты придерживаются единой схемы диагностики при подозрении у человека этого диагноза, которая предусматривает:
- осмотр у невролога, эндокринолога, окулиста, ЛОР-врача;
- проведение лабораторных анализов – общее исследование крови и мочи, биохимия крови, тесты крови на сахар и концентрацию гормонов (пролактин, ИФР-1, кортикотропин, ТТГ-Т3-Т4, гидрокортизон, женские/мужские половые гормоны);
- обследование сердца на ЭКГ-аппарате, УЗИ внутренних органов;
- ультразвуковое исследование сосудов вен нижних конечностей;
- рентген костей черепа (краниография);
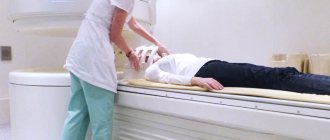
- компьютерную томографию мозга, в отдельных случаях возникает дополнительная потребность в МРТ.
МРТ.
Отметим, что специфика забора и изучения биологического материала на гормоны состоит в том, что выводов не делают после первого же обследования. Для достоверности гормональной картины необходимо наблюдение в динамике, то есть потребуется неоднократно с определенными промежутками сдавать кровь для исследования.
Краткое описание симптомов
Длительное время не обращают на себя внимания гормонально-неактивные образования. Пока их размер не оказывает давящего действия на соседние области, симптомы заболевания отсутствуют. По мере роста кисты гипофиза, окружающие ткани испытывают некомпенсированное воздействие. Этим определяется ряд характерных симптомов:
- ухудшение зрения, вплоть до развития слепоты;
- интенсивная головная боль;
- повышенная утомляемость;
- снижение веса;
- нервозность, ранимость, склонность к эмоциональным срывам.
Ухудшение зрения связано с тем, что зрительный нерв анатомически рядом располагается с гипофизом. Поэтому при его сдавлении сначала ограничивается боковое зрения, потом общее, затем наступает полная слепота. Вторая форма – гормонально-активные кисты – зависит от повышения синтеза гормонов.
От переизбытка пролактина страдает детородная функция, адренокортикотропный гормон ведет к гипертоническим симптомам, остеопорозу, увеличению на теле и лице роста волос, развитию сахарного диабета и прочим опасным заболеваниям.
Если много соматотропина, появляется риск развития акромегалии. Характерные признаки: увеличение длины стоп, кистей, непропорциональный размер надбровных дуг, ушных раковин и прочие дефекты. Гиперсинтез тиреотропина – сигнал к аритмии, пучеглазию, тремору рук. При этом первичными являются сильное похудание, аритмия, резкий упадок сил. При гиперфункции гормонов может развиться несахарный диабет.
Гормонально-активные кисты обуславливают появление следующих жалоб:
- сухость кожных покровов;
- сонливость;
- повышенная утомляемость;
- гиперфункция почек по образованию мочи и соответствующая жажда;
- гипотония;
- снижение жизненной активности;
- половые расстройства.
При всем многообразии симптомов, в каждом конкретном случае клиника может отличаться. Это определяется индивидуальными особенностями организма и степенью запущенности процесса.
Бывает, что человек имеет кисту с детства, но она не беспокоила его до появления возрастных болезней: гипертония, атеросклероз сосудов головного мозга, сердечные и легочные патологии.
Принципы лечения заболевания
Сразу оговоримся, при этом диагнозе пациент нуждается в высококвалифицированной медицинской помощи и постоянном наблюдении. Поэтому не нужно полагаться на случай, считая, что опухоль рассосется и все пройдет. Самоустраниться очаг не может! При отсутствии адекватной терапии слишком велика опасность стать инвалидом с необратимыми функциональными нарушениями, летальные случаи от последствий тоже бывают.
В зависимости от степени тяжести клинической картины больным рекомендуется решение проблемы оперативным путем или/и консервативными методами. К базовым процедурам терапии относят:
- нейрохирургию
– удаление аденомы трансназальным доступом (через нос) под эндоскопическим контролем или транскраниальным способом (делается стандартная трепанация черепа в лобной части) под контролем флюороскопа и микроскопа;
Трансназально оперируют 90% пациентов, 10% нуждаются в транскраниальной эктомии. Последняя тактика применяется при массивных опухолях (более 3 см), ассиметричном разрастании новообразованной ткани, выходе очага за пределы седла, опухолях с вторичными узлами.
- лечение медикаментами
– использование лекарственных препаратов из ряда агонистов дофаминовых рецепторов, пептидсодержащих средств, целевых препаратов для коррекции гормонов; - радиотерапию (лучевое лечение)
– протонная терапия, дистанционная гамматерапия посредством системы Gamma Knife; - комбинированное лечение
– курс программы объединяет сразу несколько указанных терапевтических тактик.
Не использовать операцию, а рекомендовать наблюдение за человеком с диагнозом «аденома гипофиза», врач может при отсутствии очаговых неврологических и офтальмологических нарушений при гормонально-неактивном поведении опухоли. Ведение такого пациента осуществляет врач-нейрохирург в плотном сотрудничестве с эндокринологом и окулистом. Подопечного систематично обследуют (1-2 раз в год), направляя на МРТ/КТ, глазное и неврологическое обследование, измерение гормонов в крови. Параллельно с этим человек проходит курсами целенаправленную поддерживающую терапию.
Поскольку оперативное вмешательство является ведущим методом лечения аденомы гипофиза, вкратце осветим ход хирургического процесса эндоскопической операции.
Определение
Представляет собой округлое образование правильной формы, расположенное в области отверстий Монро, вызывающее развитие гидроцефалии с признаками повышения внутричерепного давления.
Макроскопически киста выглядит как тонкостенное образование, расположенное в области свода или отверстий Монро, прикрепляющееся к сосудистому сплетению, или близлежащим мозговым структурам. Размеры кист колеблются от 0,3 до 3-4 см. Содержимое кист вязкое, желто-зеленого цвета. Микроскопически внутренняя стенка их представлена одним слоем цилиндрического мерцательного эпителия. Клетки его продуцируют муцин. Коллоидные кисты отличаются длительным течением и медленным увеличением их объема. При тотальном удалении рецидивов не наблюдается, нормализуются ликвороциркуляция и уменьшается гидроцефалия.
Трансназальная операция по удалению аденомы гипофиза головного мозга
Это – миниинвазивная процедура, не требующая краниотомии и не оставляющая после себя никаких косметических дефектов. Выполняется чаще под местной анестезией, основным прибором хирурга будет эндоскоп. Нейрохирург через нос с помощью оптического устройства удаляет мозговую опухоль. Как же все это делается?
- Пациент в момент процедуры находится в положении сидя или полусидя. В полость носа аккуратно вводится тоненькая трубка эндоскопа (не более 4 мм в диаметре), снабженная на конце видеокамерой.
- Изображение очага и прилегающих структур в реальном времени будет передаваться на интраоперационный монитор. Хирург по мере продвижения эндоскопического зонда выполняет ряд последовательных манипуляций, чтобы подобраться к интересующей части мозга.
- Сначала отделяется слизистая оболочка носа с целью обнажения и вскрытия передней стенки. Затем тонкую костную перегородку перерезают. За ней находится искомый элемент – турецкое седло. В дне турецкого седла делается небольшое отверстие путем отделения маленького фрагмента косточки.
- Далее микрохирургическим инструментарием, помещенным в канал трубки эндоскопа, через образованный хирургом доступ постепенно отщепляются патологические ткани до полной ликвидации опухоли.
- На завершающем этапе созданное в днище седла отверстие перекрывается костным фрагментом, который фиксируют спецклеем. Носовые пути тщательно обрабатывают антисептиками, но не тампонируют.
Пациента активизируют в раннем периоде – уже на первые сутки после малотравматичной нейрооперации. Примерно на 3-4 сутки оформляется выписка из стационара, дальше понадобится пройти специальный курс реабилитации (антибиотикотерапию, физиотерапию и пр.). Несмотря на перенесенную хирургию по иссечению аденомы гипофиза, некоторым больным будет предложено дополнительно придерживаться гормонозаместительной терапии.
Риски интра- и послеоперационных осложнений при эндоскопической процедуре сведены до минимума – 1%-2%. Для сравнения, негативные реакции разного характера после транскраниальной резекции АГГМ возникают примерно у 6-10 чел. из 100 прооперированных пациентов.
После трансназального сеанса у большинства людей некоторое время наблюдается затруднение носового дыхания, неприятные ощущения в носоглотке. Причина – необходимое интраоперационное разрушение отдельных структур носа, как следствие, болезненные признаки. Дискомфорт в носоглоточной области обычно не расценивается как осложнение, если не усиливается и длится недолго (до 1-1,5 мес.).
Окончательно оценить эффект от операции возможно только через 6 месяцев по снимкам МРТ и результатам гормональных анализов. В целом, при своевременном и правильном проведении диагностики и оперативного вмешательства, качественной реабилитации, прогнозы благоприятные.
КТ при кисте Ратке
На КТ киста обычно выглядит в виде хорошо очерченного гиподенсного образования турецкого седла, иногда с распространением в супраселлярное пространство. Вследствие различного содержимого, они могут быть изоденсны или гиперденсны относительно паренхимы головного мозга.
Они обычно характеризуются тонкой стенкой, которая может накапливать контраст. Значительные различия в контрастном усилении разных кист на КТ-снимках могут отражать плоскоклеточную метаплазию стенки или смещение к периферии ткани гипофиза в виде ободка. Экстравазация кистного содержимого может вызывать воспаление подлежащих структур, что приводит к накоплению контраста.
Кальцинаты бывают редко. Сложные кисты могут иметь внутренние перегородки. Крупные могут вызывать перестройку костной ткани, расширение турецкого седла, остеопороз его спинки.
Снимков КТ недостаточно для подтверждения диагноза, поскольку полученные данные не позволяют однозначно исключить другую патологию. Простые могут быть неотличимы от арахноидальных или эпидермоидных кист. Более сложные бывает сложно отличить от краниофарингиомы или аденомы гипофиза. Поэтому диагноз должен быть поставлен на основании сочетания клинических, биохимических, патологоанатомических и радиологических данных.
В чем опасность
При запущенном и агрессивном прогрессировании доброкачественного новообразования, которое не подвергается лечебным мероприятиям, могут развиваться опасные для жизни и необратимые последствия.
Вследствие того, что опухоль неблагоприятно влияет на гормональный фон, то в первую очередь начнут развиваться гормонозависимые патологии. В случае с представительницами прекрасного пола, киста в гипофизе нередко провоцировала образование доброкачественных полостей в груди и другие заболевания, поражающие детородные органы.
Помимо описанных осложнений, кистома вызывает формирование таких болезней:
- Гиперпролактемию;
- Акромегалию;
- Заболевание Иценко-Кушинга;
- Тиреотоксикоз.
Дабы предупредить негативные болезни, медицинские специалисты рекомендуют тщательно следить за своим самочувствием и каждый год проходить полное профилактическое обследование.